0% encontró este documento útil (0 votos)
78 vistas11 páginasAnatomía y Funciones del Aparato Digestivo
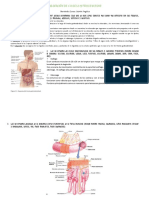
1. El documento describe la anatomía y funciones del aparato digestivo humano. 2. Incluye una descripción de las capas de la pared del tubo digestivo, las glándulas anexas, y los mecanismos de motilidad, secreción y regulación del sistema digestivo. 3. Explica cómo la digestión comienza en la boca y continúa a lo largo del tubo digestivo, impulsada por contracciones peristálticas y regulada por el sistema nervioso entérico y hormonas.
Cargado por
Alex VelaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como ODT, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
78 vistas11 páginasAnatomía y Funciones del Aparato Digestivo
1. El documento describe la anatomía y funciones del aparato digestivo humano. 2. Incluye una descripción de las capas de la pared del tubo digestivo, las glándulas anexas, y los mecanismos de motilidad, secreción y regulación del sistema digestivo. 3. Explica cómo la digestión comienza en la boca y continúa a lo largo del tubo digestivo, impulsada por contracciones peristálticas y regulada por el sistema nervioso entérico y hormonas.
Cargado por
Alex VelaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como ODT, PDF, TXT o lee en línea desde Scribd