Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Líquido Amniótico
Cargado por
Arami Cabral0 calificaciones0% encontró este documento útil (0 votos)
6 vistas3 páginasTítulo original
Líquido amniótico
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
6 vistas3 páginasLíquido Amniótico
Cargado por
Arami CabralCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 3
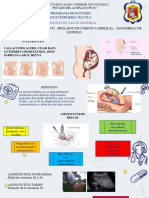
Líquido amniótico Celularidad: antes de las 14 semanas no hay
células en el líquido amniótico, entre la semana
Es esencial para un adecuado desarrollo fetal, siendo un
14 y 32 hay una celularidad escasa y en la
dializado de suero materno y fetal en el primer
semana 37 aumenta drásticamente la
trimestre y posteriormente dependiendo de la orina
celularidad. Células nucleadas y anucleadas y
fetal, deglución y filtración transmembrana, que
células mesenquimales.
permite el desarrollo normal del tracto respiratorio,
genitourinario, sistema musculoesquelético y Medición de LA
crecimiento fetal en un ambiente controlado
1. La técnica de dilución de pigmento: incluye la
térmicamente y estéril.
inyección de una pequeña cantidad de
Funciones pigmento como aminohipurato en la cavidad
amniótica bajo guía ecográfica, luego se obtiene
Protección de traumas externos
una muestra para cuantificar la concentración
Mantiene la temperatura fetal
(no se hace por incluir la amniocentesis)
Participa en la homeostasis bioquímica fetal
2. Valoración ecográfica
Participa en el crecimiento fetal
a. Medida vertical del bolsillo mayor (punto de
Medio útil para valorar maduración pulmonar y
corte: 2 cm; oligoamnios, y mayor de 8 cm;
salud fetal.
polihidramnios)
Protección durante el trabajo de parto y
b. Medida de dos diámetros de un bolsillo
dilatación cervical.
(vertical y horizontal) o a 15 cm2
Formación de LA oligoamnios, mayor de 50 cm2
polihidramnios, sobre algunos autores es el
Numerosos factores contribuyen a su formación y
de mayor sensibilidad para oligoamnios
renovación, luego de la queratinización de la piel (22 a
23 semanas) pasa a ser producido por el riñón, que Índice de LA: 8 a 18 cm
diariamente oscila entre 600 a 1200 ml por día
c. índice de líquido amniótico: se realiza la
(promedio 1000 ml)
medición del diámetro vertical mas
Otros factores: profundo en cada uno de los 4 cuadrantes,
colocando el transductor perpendicular al
Vía intramembranosa: a través de los vasos
mismo y realizando la medición en zonas
fetales en la superficie placentaria: 400 ml (2do
libres de partes fetales o asas de cordón, el
importante)
índice resulta de la suma de los 4
Vía transmembranosa: a través de la membrana
cuadrantes.
amniótica
Factores que afectan al ILA
Aparato respiratorio: secreción de liquido
Variación interobservador (menos
pulmonar fetal: 350 ml
del 10%)
La deglución fetal es el principal mecanismo de Presión del transductor
absorción de líquido: 500 a 1000 ml Presentación fetal
Estimulación vibro acústica
Composición del LA Realización de Ecodoppler
Agua: 98 a 99% El volumen máximo de LA es de 900 ml
Solutos: 1 a 2% aproximadamente entre las 32 y 25 semanas.
Inorgánicos: Zn, Cu, Mn, Fe
Orgánicos: proteínas, aminoácidos, ¿Entonces, como se evalúa el ILA?
lípidos, componentes nitrogenados no Ecográficamente a través del índice de líquido
proteicos (urea, acido úrico, creatinina), amniótico, y el ILA normal es de 8 a 18 cm
carbohidratos, vitaminas B1 y C,
enzimas, hormonas. Clasificación
ILA Examen físico: altura uterina en disrelación con
FUM (tamaño menor), reconocimiento fácil de
Menor de 5 cm: OLIGOAMNIOS (asociado a
partes fetales, auscultación más nítida del LCF.
óbito, prematurez, RCIU, alteración de FCF)
Métodos auxiliares.
5 a 8 cm: liquido reducido
Ecografía: valoración de ILA, corrobora
8 a 18 cm: normal
diagnóstico, explora malformaciones
18 a 25 cm: liquido aumentado
fetales. ILA – 2 cm; oligoamnios severo
Mayor de 25 cm: POLIHIDRAMNIOS
Laboratorio: TORCH, hepatitis B,
Oligoamnios Chagas, principal; citomegalovirus.
Cantidad de líquido amniótico menor de 500 ml, ILA Protocolo
menor de 5 cm.
Descartar RPM (test de cristalización)
Frecuencia: 1 a 5% de los embarazos según diferentes Descartar RCIU
bibliografías Descartar malformaciones
Descartar enfermedades por CMV: maternas
Etiología
(IgG, IgM), fetales (microcefalia,
Insuficiencia placentaria ventriculomegalia y focos parenquimatosos
Preeclampsia hiperecogénicos por ecografía)
RCIU Descartar toma de fármacos; AINES e IECA
Fármacos: IECA (hipertensión fetal,
Tratamiento
hipoperfusión fetal e isquemia renal), AIMES
(constricción del conducto arterioso fetal y Depende de la causa y edad gestacional
menor producción de orina) En caso de RPM o RCIU se realizará el
Desprendimiento crónico de placenta tratamiento respectivo
Postérmino En caso de malformación depende de la
RPM (50% de los casos) severidad y órganos o sistemas afectados
Mal formaciones fetales En casos de fármacos, suspender
Renales: (la mayoría son incompatibles Realizar maduración pulmonar según protocolo
con la vida) agenesia renal bilateral, En caso de oligoamnios idiopático, no complica
riñones multiquisticos bilaterales, el embarazo, no hay conducta agresiva.
persistencia cloacal, atresia o estenosis
Manejo oligoamnios idiopático
ureterales, sirenomegalia
No renales: triploidia, enanismo, ANTEPARTO
agenesia tiroidea, hipoplasia pulmonar,
Perfil biofísico y Doppler semanal hasta las 35,5
anomalías múltiples, bloqueo cardiaco
semanas, a partir de las 37 semanas cada 78
congénito, defectos del tubo neural
horas.
(espina bífida).
Ecografía, evaluar peso fetal cada 2 semanas
Colagenopatías
La amniotransfusion no mejora resultados
Idiopático: se comporta como un LA normal
porque no tiene repercusión fetal. INTRAPARTO
Pronostico: aumenta el riesgo de resultados adversos Monitorización continua
en embarazo dependiendo de su etiología, severidad y Amniotransfusion en los pacientes con
edad gestacional. liberación de meconio o alteración de la FCF
Diagnostico Finalización
Interrogatorio: disminución de movimientos A partir de las 37 semanas
fetales referidos por la madre, dolor ante No es indicación de cesárea
movimientos fetales.
Polihidramnios
Aumento de LA mayor de 2000 ml o mayor de 25 cm Maternas: EHE, RPM, parto prematuro,
según ILA por ECO. síntomas severos (parto abdominal, disnea)
Intraparto: DNP, prolapso de cordón, distocias
Frecuencia: 1 a 3 cm de los embarazos
fetales por presentaciones anómalas
Clasificación Puerperio: hemorragias
Fetales: anomalías congénitas (SNC, tubo
Agudo: inicio brusco, ocurre usualmente en el digestivo), prematurez, SFA, RCIU
2do trimestre, rápida acumulación, puede
producir desconfort materno, parto prematuro Conducta
y abortos
Leve: no requiere tratamiento
Crónico: la cantidad va aumentando
Leve o moderado: puede alcanzar las 40
lentamente, hacia la 7ma semana de gestación,
semanas
por lo que tiene poca sintomatología, también
Severo: hasta las 37 semanas
aumenta la incidencia de parto prematuro
Vía del parto según parámetros obstétricos
Según ILA
Tratamiento
Leve: de 25 a 30 cm (más frecuente)
Moderado: 31 a 40 cm Etiológico: cuando se identifica una causa
Severo: mayor de 40 cm potencialmente tratable intraútero
Sintomático: cuando no existe causa definida o
Etiología
no es tratable intraútero, sirve para disminuir
Diabetes: primera causa más frecuente LA
Eritroblastosis Amniodrenaje: para disminuir síntomas
Embarazo múltiple maternos, y no realizar más allá de semana 35.
Malformación fetal del tubo digestivo y SNC Máximo 1000 ml
Idiopático Indicaciones
Infecciones: CMV, toxoplasmosis, LUES y ILA mayor o igual a 30 cm
parvovirus Longitud cervical menor a 15 mm
Dinámica positiva
Diagnostico
Desconfort materno severo
Interrogatorio: disminución de movimientos En los casos graves en edades
fetales, pero la madre siente menos, percepción gestacionales comprendidas entre 34 y
de la madre del aumento excesivo de abdomen, 35 semanas también es indicación
dificultad respiratoria. Complicaciones
Examen físico: altura uterina mayor, dificultad RPM
palpación de partes fetales, tonos cardiacos Inicio de TP
apagados, peloteo fácil de partes fetales (signo DNP
de tempano) Reducción de índice pulsátil de ACM
Métodos auxiliares de diagnóstico: Indometacina: es de segunda línea, AINES que
Ecografía: ILA mayor de 25 cm reduce el LA, dosis 50 mg cada 8 o 12 horas por
Descartar malformación fetal un periodo máximo de 5 a 7 días, en gesta
Laboratorio: PTGO, test de Coombs, menores de 30 semanas se realizará bajo
búsqueda de anticuerpos irregulares, control ecocardiográfico de 24 a 48 hs, para
TORCH, hepatitis B, chagas, lues, detectar posible restricción del ductus, en caso
parvovirus de que aparezca se suspende medicación, en
gestas mayores a 30 semanas no esta indicada.
Pronostico: materno bueno, fetal aumenta mortalidad
No se usa en menores de 30 semanas.
perinatal
Complicaciones
También podría gustarte
- Manual ObstetriciaDocumento253 páginasManual ObstetriciaEneida Palpa IngaAún no hay calificaciones
- Introducción a la antropología biológica: Origen, variabilidad y adaptación de las poblaciones humanasDe EverandIntroducción a la antropología biológica: Origen, variabilidad y adaptación de las poblaciones humanasAún no hay calificaciones
- Perfil Biofisico FetalDocumento30 páginasPerfil Biofisico FetalTALHIA JULIANA DOMINGUEZ SILVA100% (3)
- Funciones y regulación del líquido amnióticoDocumento11 páginasFunciones y regulación del líquido amnióticoKarla DuarteAún no hay calificaciones
- Papel Del Fisioterapeuta en Niños Prematuros en Las Unidades de Neonatología Durante Las Dos Últimas DécadasDocumento31 páginasPapel Del Fisioterapeuta en Niños Prematuros en Las Unidades de Neonatología Durante Las Dos Últimas DécadasElisa Milla Zavaleta0% (3)
- Liquido Amniotico ExpoDocumento41 páginasLiquido Amniotico ExpoDiana Pozo CórdovaAún no hay calificaciones
- Liquido Amniótico Normal y Sus AlteracionesDocumento25 páginasLiquido Amniótico Normal y Sus AlteracionesRaquel Milena Ramirez RabaAún no hay calificaciones
- 4 Liquido Amniotico TerminadoDocumento42 páginas4 Liquido Amniotico TerminadoDiana Pozo CórdovaAún no hay calificaciones
- Cordón UmbilicalDocumento7 páginasCordón UmbilicalAriana Jumbo100% (1)
- La Importancia Del Control PrenatalDocumento34 páginasLa Importancia Del Control PrenatalMaria Adela Huaynate Oyarce100% (2)
- Alteraciones Del Liquido AmnioticoDocumento27 páginasAlteraciones Del Liquido AmnioticoJos ColDiAún no hay calificaciones
- Liquido AmnioticoDocumento59 páginasLiquido AmnioticoCamila RamirezAún no hay calificaciones
- Líquido AmnióticoDocumento5 páginasLíquido AmnióticoHAún no hay calificaciones
- Causas oligohidramniosDocumento43 páginasCausas oligohidramniosjuse1213Aún no hay calificaciones
- Liquido AmnioticoDocumento22 páginasLiquido AmnioticoPaola GómezAún no hay calificaciones
- Líquido Amniótico 2014Documento5 páginasLíquido Amniótico 2014daniloAún no hay calificaciones
- Líquido AmnióticoDocumento2 páginasLíquido AmnióticoRosaAún no hay calificaciones
- Membranas OvularesDocumento32 páginasMembranas OvularesMaria Chirinos100% (1)
- Líquido Amniótico1Documento28 páginasLíquido Amniótico1Carlos NavarreteAún no hay calificaciones
- Liquido AmnioticoDocumento24 páginasLiquido AmnioticoDrika WattpadAún no hay calificaciones
- 02 Sistemas de Ecuaciones LinealesDocumento4 páginas02 Sistemas de Ecuaciones LinealesMarshall DiscplayAún no hay calificaciones
- Amnio Proviene del griegoDocumento24 páginasAmnio Proviene del griegoCarlos Jose Riera SulbaranAún no hay calificaciones
- Informe N 01 Amniocentesis y Líquido AmnióticoDocumento7 páginasInforme N 01 Amniocentesis y Líquido AmnióticoClaudioVillalobosAún no hay calificaciones
- POLIHIDRAMNIOSDocumento15 páginasPOLIHIDRAMNIOSKevin Verde AredoAún no hay calificaciones
- Funciones Líquido AmnióticoDocumento17 páginasFunciones Líquido AmnióticoJasmineFloresCamposAún no hay calificaciones
- Emb Gemelar CDocumento129 páginasEmb Gemelar Cgaspar gomezAún no hay calificaciones
- Equipo 1 Segundo Tema NuevoDocumento47 páginasEquipo 1 Segundo Tema NuevoMishel AneliAún no hay calificaciones
- Seminario 63 Evaluacion de Liquido Amniotico Archivo 1Documento31 páginasSeminario 63 Evaluacion de Liquido Amniotico Archivo 1Juan GuevaraAún no hay calificaciones
- Liquido Amniótico-Lectura Semana 5Documento13 páginasLiquido Amniótico-Lectura Semana 5Genesis Paisig Chilet100% (1)
- Biometria FetalDocumento149 páginasBiometria FetalRicardo Panta ZapataAún no hay calificaciones
- Grupo Embriologia 1Documento43 páginasGrupo Embriologia 1Jhosy Portuguez GomezAún no hay calificaciones
- Wa0017.Documento46 páginasWa0017.Mishel AneliAún no hay calificaciones
- Evaluación Del Líquido AmnioóticoDocumento53 páginasEvaluación Del Líquido AmnioóticojaimeAún no hay calificaciones
- Ultrasonido en ObstetriciaDocumento25 páginasUltrasonido en ObstetriciaHarunosakuraCMAún no hay calificaciones
- Poli OligohidramniosDocumento36 páginasPoli OligohidramniosCristina CalleAún no hay calificaciones
- Líquidoamniótico y Placenta Exposicion Semana 44Documento15 páginasLíquidoamniótico y Placenta Exposicion Semana 44Claudia ArceAún no hay calificaciones
- Transtornos - de - Amnios 2Documento25 páginasTranstornos - de - Amnios 2Yuni LopezAún no hay calificaciones
- Amniocentesis Líquido AmnióticoDocumento21 páginasAmniocentesis Líquido AmnióticoJocelyn Aranda RabanalAún no hay calificaciones
- Atencion en Salud MaternaDocumento15 páginasAtencion en Salud MaternaJhon GutierrezAún no hay calificaciones
- Líquido Amniótico: Fundamental para El Crecimiento y Desarrollo FetalDocumento7 páginasLíquido Amniótico: Fundamental para El Crecimiento y Desarrollo FetalSebastian EspinosaAún no hay calificaciones
- Exposicion Líquido AmnióticoDocumento34 páginasExposicion Líquido AmnióticoNayely ReyesAún no hay calificaciones
- Placenta, Liquido Amniotico y Cordon UmbilicalDocumento21 páginasPlacenta, Liquido Amniotico y Cordon UmbilicalJhossy BcAún no hay calificaciones
- Líquido amniótico: funciones, formación, composición y alteracionesDocumento17 páginasLíquido amniótico: funciones, formación, composición y alteracionesGaryGGMAún no hay calificaciones
- Diapositivas LaDocumento33 páginasDiapositivas LaPacho RoblesAún no hay calificaciones
- Amniocentesis - Seminario 1Documento15 páginasAmniocentesis - Seminario 1DeysiAún no hay calificaciones
- Grupo 3 Subgrupo 4 - Estudio Liquido AmnioticoDocumento11 páginasGrupo 3 Subgrupo 4 - Estudio Liquido AmnioticoRominaAún no hay calificaciones
- Amniocentesis - Líquido amnióticoDocumento17 páginasAmniocentesis - Líquido amnióticoOmar ValdiviesoAún no hay calificaciones
- Diapositiva LADocumento21 páginasDiapositiva LARoeAún no hay calificaciones
- Sesion 2 La Moldeamiento CuDocumento39 páginasSesion 2 La Moldeamiento CuFanny Romero PalominoAún no hay calificaciones
- UltrasonografiaDocumento4 páginasUltrasonografiaANA MICAELA DURÁN HERBASAún no hay calificaciones
- Liquido AmnioticoDocumento16 páginasLiquido AmnioticoOliver Diego Pastor ParedesAún no hay calificaciones
- Desproporción CefalopélvicaDocumento43 páginasDesproporción CefalopélvicaJosé Roberto Meza GarcíaAún no hay calificaciones
- DOCUMENTODocumento37 páginasDOCUMENTOLuis Hidalgo Rodriguez100% (1)
- Liquido Amniotico y Placenta CorregidoDocumento33 páginasLiquido Amniotico y Placenta CorregidoMARIAMNY BRITOAún no hay calificaciones
- OLIGO Y POLIHIDRAMNIOS Marilin GamezDocumento16 páginasOLIGO Y POLIHIDRAMNIOS Marilin GamezGregoria MedinaAún no hay calificaciones
- Teoria 4. Liquido AmnioticoDocumento47 páginasTeoria 4. Liquido AmnioticoAnderson Obed Alvarez MondragonAún no hay calificaciones
- Alteraciones Del Liquido AmnioticoDocumento31 páginasAlteraciones Del Liquido AmnioticoBritt Karrillo100% (1)
- Exposicion EmbriologiaDocumento67 páginasExposicion EmbriologiaJhosy Portuguez GomezAún no hay calificaciones
- Corioamnionitis: Diagnóstico y ManejoDocumento11 páginasCorioamnionitis: Diagnóstico y Manejoadriana garcia rosasAún no hay calificaciones
- Clase2013 Polihidramnios Diagnostico y Manejo Obstetrico PDFDocumento18 páginasClase2013 Polihidramnios Diagnostico y Manejo Obstetrico PDFFRANCISCOAún no hay calificaciones
- Líquido AmnióticoDocumento33 páginasLíquido AmnióticoEliana Oliva CustodioAún no hay calificaciones
- Poli - Oligo PDFDocumento25 páginasPoli - Oligo PDFCristian C BecerraAún no hay calificaciones
- Tiroideopatías GestacionalesDocumento5 páginasTiroideopatías GestacionalesArami CabralAún no hay calificaciones
- RPM: Rotura prematura de membranasDocumento6 páginasRPM: Rotura prematura de membranasArami CabralAún no hay calificaciones
- Diabetes GestacionalDocumento5 páginasDiabetes GestacionalArami CabralAún no hay calificaciones
- Dolor en GODocumento3 páginasDolor en GOArami CabralAún no hay calificaciones
- 1244-Texto Del Artículo-2668-1-10-20161212Documento8 páginas1244-Texto Del Artículo-2668-1-10-20161212AndresRojasAún no hay calificaciones
- Embarazo, Parto y Puerperio PDFDocumento86 páginasEmbarazo, Parto y Puerperio PDFjose chagaAún no hay calificaciones
- Practica N 7 Placenta HumanaDocumento7 páginasPractica N 7 Placenta HumanaJuan José Aldana CarranzaAún no hay calificaciones
- Protocolo Sistema Vigilancia Iaas Version 2Documento33 páginasProtocolo Sistema Vigilancia Iaas Version 2Ramir AmaalAún no hay calificaciones
- Higado Graso Agudo en El Embarazo PDFDocumento3 páginasHigado Graso Agudo en El Embarazo PDFJonathan TorresAún no hay calificaciones
- Entrevista PsicopedagógicaDocumento8 páginasEntrevista Psicopedagógicaalonsokas96Aún no hay calificaciones
- Ginecología y PediatríaDocumento571 páginasGinecología y Pediatríaelardilat2543Aún no hay calificaciones
- FUAS ObstetriciaDocumento41 páginasFUAS ObstetriciaYasha ROAún no hay calificaciones
- Asfixia Perinatal - Encefalopatia Hipoxica IsquemicaDocumento18 páginasAsfixia Perinatal - Encefalopatia Hipoxica IsquemicaMarilyn Nicole Mora MendozaAún no hay calificaciones
- Sociedades primitivas cuidadosDocumento16 páginasSociedades primitivas cuidadosYair TorresAún no hay calificaciones
- OPS Aiepi - Manual Del ACSDocumento176 páginasOPS Aiepi - Manual Del ACSFernandoAún no hay calificaciones
- Reporte Mortalidad MaternaDocumento6 páginasReporte Mortalidad MaternaGuadalupe GálvezAún no hay calificaciones
- Cuarta Etapa Del Proceso de Parto RevDocumento26 páginasCuarta Etapa Del Proceso de Parto RevPeggy Del Pilar Díaz OliveroAún no hay calificaciones
- ControlPrenatalCOVIDDocumento4 páginasControlPrenatalCOVIDYuleysi Ivette Ponce Morales100% (1)
- Bienestar Animal Porcino - Todos RevisarDocumento118 páginasBienestar Animal Porcino - Todos RevisarJessica Tapia CastilloAún no hay calificaciones
- GuiaDocumento18 páginasGuiaDiana SantiagoAún no hay calificaciones
- Asa Anestesia en ObstetriciaDocumento64 páginasAsa Anestesia en ObstetriciaYonatan Castro100% (1)
- Examen Fisico Del RN PDFDocumento49 páginasExamen Fisico Del RN PDFSholans Palomino HuallpaAún no hay calificaciones
- Hemorragia ObstetricaDocumento68 páginasHemorragia ObstetricaMarilupe Perez GonzalezAún no hay calificaciones
- Criterios de Elegibilidad AOCDocumento4 páginasCriterios de Elegibilidad AOCNeyda GuevaraAún no hay calificaciones
- Universidad Nacional Autónoma DE CHOTA: Escuela Profesional de EnfermeríaDocumento9 páginasUniversidad Nacional Autónoma DE CHOTA: Escuela Profesional de EnfermeríaKarolay Silva VillanuevaAún no hay calificaciones
- Caso Clinico HoDocumento2 páginasCaso Clinico HoRossy HernandezAún no hay calificaciones
- Modelo de Monografía 1Documento41 páginasModelo de Monografía 1Genesis VigoAún no hay calificaciones
- Roy Baumeister - PsicologoDocumento27 páginasRoy Baumeister - PsicologoIsabel CastilloAún no hay calificaciones
- Examen Simulacro #1 Parte B ClavesDocumento101 páginasExamen Simulacro #1 Parte B ClavesEdwinOmarRosarioLeonAún no hay calificaciones
- Monografia de EmbriogiaDocumento24 páginasMonografia de EmbriogiaJOSEPH YUTHVAL PACHECO SANCHEZAún no hay calificaciones
- Sepsis NeonatalDocumento127 páginasSepsis NeonatalLAURA DANIELA CARMONA RODRIGUEZAún no hay calificaciones