Documentos de Académico
Documentos de Profesional
Documentos de Cultura
DOLOR - Analgesia Pre y Post-Operatoria
Cargado por
Maria Consuelo Ascencio RomeroTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
DOLOR - Analgesia Pre y Post-Operatoria
Cargado por
Maria Consuelo Ascencio RomeroCopyright:
Formatos disponibles
Analgesia Pre y Post-
operatoria
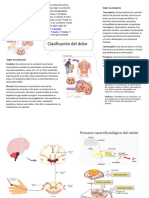
Términos básicos Neuronas del asta posterior (Inhibitorias:
gabaergicas ↓; excitatorias: células de
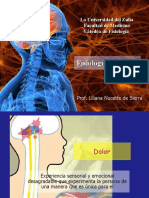
Dolor -Experiencia sensorial y la glía ↑)→ Señal viaja hacia el tálamo
Modulación
(según emocional desagradable y núcleos del sistema límbico (rpta
IASP) asociada a daño tisular real o emocional)→ Corteza somatosensorial
potencial *Núcleos tallo cerebral→ Rpta inhibitoria
- Involucra el proceso fisiológico descendente (noradrenalina y
de estimulación de nociceptores serotonina) → Objetivo: Disminuir el flujo
+ componente afectivo de estímulos nociceptivos a la corteza
- Fenómeno complejo, personal somatosensorial)
e intransferible
Percep
Hiperalge Aumento de la sensibilidad y Interpretación del dolor en Corteza
ción
4
sia respuesta extrema al dolor somatosensorial (Área 1 2 3 de
Anestesia Pérdida total de la percepción Brodman)
sensorial. Puede incluir pérdida
de conciencia.
Alodinia -Percepción de dolor de un
estímulo que normalmente no lo
produciría
-Dolor sin causa aparente
¿Qué es nocicepsión?
→ Mecanismos moleculares, celulares y
sistémicos (su amplificación o depresión)
¿De qué depende la presencia e
intensidad del dolor?
→ De la modulación de mecanismos:
Pronociceptivos y antinociceptivos (opioides
endógenos, cel gabaérgicocas,
noradrenalina, serotonina)
Elementos en la producción del dolor
Entran por la lámina 1 y 2 , 5principalmente
Ocurre en el sitio de daño, convierte el en el asta posterior de la médula
Transduc
estímulo (físico, químico, térmico) en
ción
una señal nerviosa producida por
mediadores químicos (nocireceptores)
Fibras nerviosas tipo C y A delta
Transmisión de los estímulos Fisiopatología del dolor
Conduc
nociceptivos que van hasta el asta
ción
dorsal de la médula espinal ➢ Principal causa de consulta.
➢ Dolor trae comorbilidades → Depresión,
trastornos del sueño, inmunosupresión y la
falta de socialización.
➢ Dolor→ Se convierte en una enfermedad
Angie Zonaly ft Nick Requelme
Fisiopatología del dolor agudo Dolor Visceral
➢ Estimulo nocivo o daño tisular→ Se liberan ✓ Tipo cólico o sordo
neurotransmisiones “Sopa inflamatoria”*→ ✓ Mal definido e irradiado
✓ Relacionado con daño a
Sensibiliza el nociceptor (periférica) +
vísceras
Incremento de canales de sodio→ Faculta la ✓ Se transmite por fibras
generación y transmisión de impulsos. amielínicas tipo C
➢ *Sopa inflamatoria: Bradicina, TNF-a, ✓ Se acompaña de síntomas
hidrogeniones, factor de crecimiento neural, vegetativos
histamina, Sustancia P, CGRP, Serotonina, Dolor ✓ Dolor tipo ardor,
Prostaglandinas → Vasodilatación + neuropático quemante o eléctrico
(parestesia o desestesia)
Degranulación de mastocitos
✓ Daño en el sistema
➢ ↓ del umbral nociceptivo→ Facilita Rpta somatosensorial: nervios
nocifensiva para recuperación de tejidos. periféricos y centrales.
✓ Suele ser crónico
Fisiopatología del dolor crónico desproporcionado y
➢ Estimulo nociceptivo persistente→ glutamato aparece sin causa
identificable
activa el NMDA receptor en astas
Dolor ✓ Asociado a depresión o
posteriores→ Se abren canales de Ca→ ↑ de psicógeno hipocrondría
Ca→ Cambios en la plasticidad neuronal→ ↑ Según la DURACIÓN
expresión de canales de Na y Ca→ Facilita
conducción de estímulos pronociceptivos. Dolor ✓ Se asocia a daño tisular
➢ Fenómeno Wind up→ Desbalance entre agudo ✓ Instalación reciente (corta
duración)
estímulos pronociceptivos y
✓ Duración menor a 3 meses
antinociceptivos→ ↑ potencia de vías localizado.
pronociceptivas (Se activan diferentes ✓ Reflejos protectores al estímulo
mecanismos para ↑ [ ] de Ca intracelular→ Dolor ✓ Persiste a la causa original
Sensibilización central→ a) Px: crónico ✓ Tiene + de 3 meses a 6
Hipersensibilidad, ↓ del umbral al dolor, ✓ Etiología y evolución variables
✓ No tiene efectos protectores
Hiperalgesia; b) Células WDR que trasmiten
tacto (dolor) + ↓ Inhibición moduladora Según Continuo
eferente→ Dolor Crónico. Curso Persiste a lo lardo del día sin
➢ Base de Tto: aliviarse
- Bloquear: Neurotransmisiones + Vías Irruptivo
excitatorias (Glutamato, Sustancia P, Exacerbaciones repentinas y
transitorias
Canales de Ca, células de la glía, CGRP)
Puede ser incidental (factor
- Potenciar vías inhibitorias (Serotonina,
desencadenante) e idiopático o
GABA, glicina, opioides, Noradrenalina. espontáneo
Tipos de dolor Según Leve
Según su ORIGEN Intensidad No interfiere en la realización de
actividades diarias
Dolor Dolor somático
nociceptivo ✓ Opresivo o punzante Moderado
✓ Bien localizado Dificulta actividades diarias
✓ Piel, Sist Musculo Severo
esquelético y vascular Interfiere incluso en el descanso
✓ Relacionado con daño a Según Rpta a opioides→ buena, parcial
estructuras por fibras A- Sensibilidad y escasa
delta al Tto Rpta al tto→ dolor difícil
Ej: Post-operatorio
Angie Zonaly ft Nick Requelme
Interrogatorio del dolor ➢ En la evaluación preoperatoria de los px. Usar
- Localización escalas del dolor.
➢ Edad adecuada para el uso de la EVA: 7 u 8
- Modo de aparición
años a +
- Inicio
➢ EVA no es útil en: Px con déficit cognitivo, Px
- Factores desencadenes
con problemas visuales, Px psiquiátricos.
- Aspecto temporal
Ej: un px con apendicitis aguda colocar en
- Periodos de remisión cuanto de EVA ingresa para ver evolución.
- Características clínicas ➢ Siempre realizar adecuada anamnesis y
- Repercusión (vida diaria) examen físico a un Px para establecer su Dx y
- Repercusión psicológica (deprime o no) recién tratar el dolor porque si lo hacemos
- Efecto y resultado de tratamientos antes→ Enmascaramos dolor
- Resultados de los tto físicos y Qx
Analgesia preventiva
Escalas del dolor
1) Subjetivas ➢ Se utiliza para atenuar sensibilización central e
hiperalgesia inducida por la incisión
a) Unidimensionales: ➢ Tipo de analgesia preventiva utilizada 30-45
- Numérica min antes
- Descriptiva simple ➢ Opciones→ Bloqueo regional/ anestésicos
- EVA (+usada) locales (principalmente)
- Círculos y colores
- Abreviada de rostro Analgesia multimodal
➢ Opioides, AINES y NMDA (Ketalamina) →
b) Bidimensionales
Inhibe sensibilización central
➢ Usar todos los analgésicos que encuentres, de
2) Objetivas
manera justificada, para bloquear las distintas
Escalas de intensidad del dolor
vías del dolor
E. Numérica 0→ ausencia de dolor ¿Cómo prevenir la cronificación de
10→ máximo dolor dolor?
*Personas con trastornos
visuales importantes ➢ ↓ Trauma → menor lesión nerviosa y abordaje
E. Px expresa desde la ausencia
menos invasivo
Descriptiva del dolor hasta el peor dolor
➢ ↓ Inflamación → Uso de AINES, corticoides
simple posible
E. visual Línea recta o curva, horizontal ➢ Bloquear flujo nociceptivo→ anestésico
analógica templada o vertical de 10 cm locales
cuyos extremos señalan niveles ➢ Analgesia multimodal
de dolor mín y máx ➢ Inhibir sensibilización central: bloqueadores
Px debe marcar el lugar NMDA (ketamina)
donde cree que corresponde
➢ Detectar factores de riesgo preoperatorio y
la intensidad de su dolor
E. Indicada en nuños y px con reforzar medidas.
abreviada alteraciones cognoscitivas ➢ Detectar precozmente los factores
de rostros importantes (demencia) predictores en el post-operatorio y proponer
E. de Evalúa la intensidad del dolor prevención secundaria
círculos y en correspondencia con la de
colores los colores de los círculos
Angie Zonaly ft Nick Requelme
Escala Analgésica de la OMS • Opioides menores (Codeína,
Dihidrocodeína, Tramadol) tienen efecto
Después de haber hecho una evaluación techo
clínica exhaustiva de la semiología del dolor y • Opioides mayores (Morfina, Fentanilo,
haber utilizado escalas (Ej: Escala visual oxicodona, metadona) no tienen efecto
análoga) para valorar el nivel de dolor que techo.
presenta el paciente; se clasificará el dolor
según intensidad (leve, moderado y severo) y
se seguirá la escalera analgésica de la OMS o
también conocida como “ascensor”, pues el
eslabón de tratamiento analgésico en el que
se empezará dependerá únicamente de la
intensidad de dolor que presente el paciente
por lo que debe ser individualizado en cada
uno:
• Dolor leve (EVA 1-3): 1er escalón
• Dolor moderado (EVA 4-6): 2do escalón
• Dolor severo (EVA 7-10): 3er - 4to escalón
*Coadyuvantes: Corticoides, fenotiazinas,
antidepresivos, anticonvulsivantes
• Techo analgésico o Efecto techo: límite en
el alivio del dolor, es decir que llega un
momento que aunque se aumente la dosis
del medicamento no aumenta el alivio del
dolor (analgesia)
• Analgésicos no opioides tienen efecto
techo
Angie Zonaly ft Nick Requelme
También podría gustarte
- Semana 5 AnalgesiaDocumento87 páginasSemana 5 AnalgesiaJahayra Rivera SánchezAún no hay calificaciones
- Fisiopatología y semiología del Dolor, Edema y Fiebre.Documento7 páginasFisiopatología y semiología del Dolor, Edema y Fiebre.FAYA SAAVEDRA JULIO ADRIANAún no hay calificaciones
- DOLORDocumento2 páginasDOLORValeria PilladoAún no hay calificaciones
- DOLORDocumento19 páginasDOLOREstephanie Añaños LozadaAún no hay calificaciones
- Curso Cot 5 Edicion CompletoDocumento1754 páginasCurso Cot 5 Edicion CompletoZainulCarmaliAún no hay calificaciones
- Fisiopatología Del DolorDocumento5 páginasFisiopatología Del DolorGreicy GuillenAún no hay calificaciones
- Farmacología Del Dolor ResumenDocumento10 páginasFarmacología Del Dolor ResumenCarolina PerezAún no hay calificaciones
- Filosofia Del DolorDocumento14 páginasFilosofia Del DolorLuis HerediaAún no hay calificaciones
- Argente DolorDocumento29 páginasArgente DolorDAMARIS CRISTELL AGUILAR SANCHEZAún no hay calificaciones
- DolorDocumento3 páginasDolorJenifer Judith Rosales PereyraAún no hay calificaciones
- 3) Sensorial DolorDocumento25 páginas3) Sensorial Dolordaniel vargasAún no hay calificaciones
- Universidad Nacional Hermilio Valdizan Facultad de Ciencias Médicas C.P. de OdontologíaDocumento80 páginasUniversidad Nacional Hermilio Valdizan Facultad de Ciencias Médicas C.P. de OdontologíaEvelin MmrAún no hay calificaciones
- Nocicepcion y DolorDocumento13 páginasNocicepcion y DolorLucia SanchezAún no hay calificaciones
- Terapeutica 2022-1 - Manejo Del Dolor (BN)Documento74 páginasTerapeutica 2022-1 - Manejo Del Dolor (BN)Patricia Jesùs PérezAún no hay calificaciones
- Dolor. Parte 1. AnahuacDocumento31 páginasDolor. Parte 1. AnahuacDiego LópezAún no hay calificaciones
- 7.0 Fisiopatología Del DolorDocumento36 páginas7.0 Fisiopatología Del Dolorpaulina carcamoAún no hay calificaciones
- Fisiopatología del dolor musculoesqueléticoDocumento43 páginasFisiopatología del dolor musculoesqueléticoCami_RVAún no hay calificaciones
- DolorDocumento10 páginasDolorNatalia Andrea Gutierrez MesiasAún no hay calificaciones
- Sistema Somatosensrial. DolorDocumento71 páginasSistema Somatosensrial. DolormartaAún no hay calificaciones
- Nº2 DolorDocumento33 páginasNº2 DolorFernando LaymeAún no hay calificaciones
- Fisiologia DolorDocumento50 páginasFisiologia DolorDANIEL ALEJANDRO100% (1)
- Analgesia animalDocumento109 páginasAnalgesia animalKarinaAún no hay calificaciones
- Según Su DuraciónDocumento3 páginasSegún Su DuraciónFernanda Roldán CastañedaAún no hay calificaciones
- Dolor agudo y crónicoDocumento6 páginasDolor agudo y crónicoIsaías FilhoAún no hay calificaciones
- Fisiopatología Del DolorDocumento4 páginasFisiopatología Del DolorZoa Espinosa CuencaAún no hay calificaciones
- Fisiopatología Del Dolor (QYF-313)Documento31 páginasFisiopatología Del Dolor (QYF-313)Marcelo PachecoAún no hay calificaciones
- DOLORDocumento8 páginasDOLORJosue PgAún no hay calificaciones
- Clase Fisiologia Del DolorDocumento38 páginasClase Fisiologia Del DolorNeilsy GutierrezAún no hay calificaciones
- Dolor - Carrillo Nieves AxellDocumento24 páginasDolor - Carrillo Nieves Axellhoneyhon3y67Aún no hay calificaciones
- Opioides y Coadyuvantes.Documento14 páginasOpioides y Coadyuvantes.lorenaagzAún no hay calificaciones
- Repaso Express de FisiopatologiaDocumento21 páginasRepaso Express de FisiopatologiaAracelly DzulAún no hay calificaciones
- Fisiopatología Del Dolor UPSJBDocumento25 páginasFisiopatología Del Dolor UPSJBUnidad de Apoyo a la Docencia e Investigación del HSJ-CAún no hay calificaciones
- DolorDocumento10 páginasDolorFabiolaMatiasdelaCruzAún no hay calificaciones
- Fundamentos de Fisioterapia en El DolorDocumento42 páginasFundamentos de Fisioterapia en El DolorSALMA ALEJANDRA BELTRAN VANEGASAún no hay calificaciones
- Diagrama en BlancoDocumento1 páginaDiagrama en Blancobianni ramosAún no hay calificaciones
- El Dolor Estructuras Que IntervienenDocumento23 páginasEl Dolor Estructuras Que IntervienenMonica AlcantaraAún no hay calificaciones
- Wa0104.Documento19 páginasWa0104.grupodeamistad20Aún no hay calificaciones
- Signos y Síntomas Generales BASES - 1Documento4 páginasSignos y Síntomas Generales BASES - 1Abigail ÁlvarezAún no hay calificaciones
- DolorDocumento64 páginasDolorErika Saldivar AvilésAún no hay calificaciones
- Dolor e InflamaciónDocumento23 páginasDolor e InflamaciónSURISADAI CHIMAL GARCIA0% (1)
- DolorCáncerDocumento16 páginasDolorCáncerCarla Noelia AbbaAún no hay calificaciones
- Copia de CASO 2 ADULTO 8VODocumento11 páginasCopia de CASO 2 ADULTO 8VOMatías Rubiano FuentesAún no hay calificaciones
- FISIOLOGÍA DOLOR SEMANA 2Documento50 páginasFISIOLOGÍA DOLOR SEMANA 2Luis HerediaAún no hay calificaciones
- Fisiologia y Aspector Clinicos Del DolrDocumento23 páginasFisiologia y Aspector Clinicos Del DolrOmar Ríos OrtizAún no hay calificaciones
- Fisiología del dolor: clasificación, vías y modulaciónDocumento14 páginasFisiología del dolor: clasificación, vías y modulaciónAlejandro CasanaAún no hay calificaciones
- Capitulo 49 Fisiología de GuytonDocumento24 páginasCapitulo 49 Fisiología de GuytonAlejandra Calvimonte Sandi67% (3)
- DOLORDocumento56 páginasDOLOREndodoncia IEOAún no hay calificaciones
- Dolor-Semiología ArgenteDocumento4 páginasDolor-Semiología ArgenteMariangel Goyo SandovalAún no hay calificaciones
- Tema 19 - Sensibilidad Nociceptiva. Fisiologia Del DolorDocumento18 páginasTema 19 - Sensibilidad Nociceptiva. Fisiologia Del DolorJose MartinezAún no hay calificaciones
- Farmacología Final MergedDocumento83 páginasFarmacología Final MergedLexmyAún no hay calificaciones
- Umsnh Facultad de Ciencias Medicas Y Biológicas ''Dr. Ignacio ChávezDocumento5 páginasUmsnh Facultad de Ciencias Medicas Y Biológicas ''Dr. Ignacio ChávezMane Prez GAún no hay calificaciones
- Tratamiento Del Dolor en El Recien Nacido OK PDFDocumento27 páginasTratamiento Del Dolor en El Recien Nacido OK PDFAna DominguezAún no hay calificaciones
- Analgesia y Pre-AnestesiaDocumento55 páginasAnalgesia y Pre-AnestesiaAngie HernándezAún no hay calificaciones
- Fisiopatología del dolorDocumento42 páginasFisiopatología del dolorsara mendez hinojozaAún no hay calificaciones
- El Paciente Con DolorDocumento13 páginasEl Paciente Con DolorFrederico BettcherAún no hay calificaciones
- Dolor NeuropáticoDocumento4 páginasDolor NeuropáticoMarcos Francisco Chávez JassoAún no hay calificaciones
- Dolor Dolor PDFDocumento4 páginasDolor Dolor PDFSebastián VilchesAún no hay calificaciones
- Uso del cannabis en el manejo del dolorDe EverandUso del cannabis en el manejo del dolorCalificación: 3 de 5 estrellas3/5 (1)
- Resumen Completo - El Nervio Vago - Su Poder Sanador (Accessing The Healing Power Of The Vagus Nerve) - Basado En El Libro De Stanley Rosenberg: (Edicion Extendida)De EverandResumen Completo - El Nervio Vago - Su Poder Sanador (Accessing The Healing Power Of The Vagus Nerve) - Basado En El Libro De Stanley Rosenberg: (Edicion Extendida)Aún no hay calificaciones
- Libérese Del Dolor De Espalda: Cómo el dolor de espalda puede ser causado por factores psicológicos y cómo se puede curar con un cambio de actitud y de pensamientoDe EverandLibérese Del Dolor De Espalda: Cómo el dolor de espalda puede ser causado por factores psicológicos y cómo se puede curar con un cambio de actitud y de pensamientoCalificación: 5 de 5 estrellas5/5 (1)
- EKG 2022Documento8 páginasEKG 2022Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Morales RGDocumento71 páginasMorales RGMaria Consuelo Ascencio RomeroAún no hay calificaciones
- SI Adherencia - BugarinOblitas - JanetDocumento42 páginasSI Adherencia - BugarinOblitas - JanetMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Instrumentos AdherenciaDocumento26 páginasInstrumentos AdherenciaMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-I ESPECIALIDADES MEDICAS III - MODULO CLINICA MEDICA III ADocumento21 páginasSilabo 2022-I ESPECIALIDADES MEDICAS III - MODULO CLINICA MEDICA III AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- AINEs DosisDocumento1 páginaAINEs DosisMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2021-I ESPECIALIDADES MEDICAS III - MODULO CLINICA QUIRURGICA I ADocumento17 páginasSilabo 2021-I ESPECIALIDADES MEDICAS III - MODULO CLINICA QUIRURGICA I AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo CLin QX 2022Documento17 páginasSilabo CLin QX 2022Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-I ESPECIALIDADES MEDICAS I - CLINICA MEDICA I ADocumento15 páginasSilabo 2022-I ESPECIALIDADES MEDICAS I - CLINICA MEDICA I AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Rsan 14 2 115Documento11 páginasRsan 14 2 115Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Opioides (Tramadol)Documento5 páginasOpioides (Tramadol)Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Tesis de Huertas Mantilla LeonardoDocumento90 páginasTesis de Huertas Mantilla LeonardoMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Neurocisticercosis: Dr. Henrich Sanchez Carranza Médico Neurólogo-H.N.A.A.ADocumento94 páginasNeurocisticercosis: Dr. Henrich Sanchez Carranza Médico Neurólogo-H.N.A.A.AGerardo Seminario La TorreAún no hay calificaciones
- Clase 4 - 2021Documento60 páginasClase 4 - 2021Maria Consuelo Ascencio RomeroAún no hay calificaciones
- 1° Práctica - II UnidadDocumento13 páginas1° Práctica - II UnidadMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Abordaje Del Vih en El AdultoDocumento16 páginasAbordaje Del Vih en El AdultoMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Caso de May ComportamentalDocumento5 páginasCaso de May ComportamentalLidia Figueroa50% (2)
- Covid-Timeline 2020!10!16Documento1 páginaCovid-Timeline 2020!10!16Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Epidemiología Clínica MBEDocumento12 páginasEpidemiología Clínica MBEMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-II SALUD PUBLICA III ADocumento19 páginasSilabo 2022-II SALUD PUBLICA III AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2020-I ESPECIALIDADES MEDICAS I - CLINICA MEDICA I ADocumento17 páginasSilabo 2020-I ESPECIALIDADES MEDICAS I - CLINICA MEDICA I AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2019-II IMAGENOLOGIA ADocumento11 páginasSilabo 2019-II IMAGENOLOGIA AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-II BIÓETICA I ADocumento7 páginasSilabo 2022-II BIÓETICA I AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-II PSIQUIATRIA ADocumento10 páginasSilabo 2022-II PSIQUIATRIA AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Covid-Timeline 2020!10!16Documento1 páginaCovid-Timeline 2020!10!16Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Silabo 2022-II ESPECIALIDADES MEDICAS II - CLÍNICA MÉDICA II ADocumento22 páginasSilabo 2022-II ESPECIALIDADES MEDICAS II - CLÍNICA MÉDICA II AMaria Consuelo Ascencio RomeroAún no hay calificaciones
- Covid-Timeline 2020!10!16Documento1 páginaCovid-Timeline 2020!10!16Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Covid-Timeline 2020!10!16Documento1 páginaCovid-Timeline 2020!10!16Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Covid-Timeline 2020!10!16Documento1 páginaCovid-Timeline 2020!10!16Maria Consuelo Ascencio RomeroAún no hay calificaciones
- Resumen MensualDocumento4 páginasResumen Mensualmaynor ochoaAún no hay calificaciones
- Una Visión Histórica en El Desarrollo de Fármacos A Partir de Productos NaturalesDocumento9 páginasUna Visión Histórica en El Desarrollo de Fármacos A Partir de Productos NaturalesLC DanielAún no hay calificaciones
- Caso clínico de neurogeriatría: paciente de 72 años con antecedentes de neurocisticercosisDocumento12 páginasCaso clínico de neurogeriatría: paciente de 72 años con antecedentes de neurocisticercosisCarolina BermudezAún no hay calificaciones
- Inserto Vitek 414164 AST - N272 - UnlockedDocumento4 páginasInserto Vitek 414164 AST - N272 - UnlockedJesus Eduardo Miranda Delgado100% (1)
- Aspectos Generales de La FarmacologiaDocumento6 páginasAspectos Generales de La FarmacologiaGabriel SuarezAún no hay calificaciones
- Caso Clinico 3 de Interacciones MedicamentosasDocumento19 páginasCaso Clinico 3 de Interacciones MedicamentosasMiguel Milano Flores100% (2)
- Tabla de Los FármacosDocumento23 páginasTabla de Los FármacosGómez Expósito AnaAún no hay calificaciones
- VademVenezuela 2015Documento462 páginasVademVenezuela 2015Manuel VelezAún no hay calificaciones
- Garay Et. Al., (2011) - Combinación de Tratamientos en El Abordaje de Los Trastornos de AnsiedadDocumento17 páginasGaray Et. Al., (2011) - Combinación de Tratamientos en El Abordaje de Los Trastornos de AnsiedadAna Laura GomezAún no hay calificaciones
- Fichas Farmacológicas UltimoDocumento7 páginasFichas Farmacológicas UltimoLucia Antonia Centeno MaldonadoAún no hay calificaciones
- Vias de Administracion de Los Farmacos-InglesDocumento3 páginasVias de Administracion de Los Farmacos-InglesPérez MonicaAún no hay calificaciones
- MILRINONADocumento2 páginasMILRINONALilian GuachambozaAún no hay calificaciones
- Tipos y partes de la receta médicaDocumento2 páginasTipos y partes de la receta médicaGonzalo A. Peña82% (22)
- Petitorio Nacional Único de Medicamentos EsencialesDocumento27 páginasPetitorio Nacional Único de Medicamentos EsencialespaparazzivirtualAún no hay calificaciones
- 14-Providencia de InyeccionesDocumento4 páginas14-Providencia de InyeccionesJessika A. Mora O.Aún no hay calificaciones
- Apunte Farmaco CXDocumento107 páginasApunte Farmaco CXPilar GarciaAún no hay calificaciones
- 2 Principios de Toxicologia en Farmacologia y FarmacoterapiaDocumento26 páginas2 Principios de Toxicologia en Farmacologia y FarmacoterapiaJhen Vásquez100% (1)
- Medicamentos VDocumento3 páginasMedicamentos VJavier de Jesús Arriola ToquicaAún no hay calificaciones
- Fase 2 Fundamentacion - ElkinbeltranDocumento4 páginasFase 2 Fundamentacion - ElkinbeltranLuis Daniel Rangel MottaAún no hay calificaciones
- Modelo Fua NiñoDocumento26 páginasModelo Fua NiñoEdgar Quispe AlarconAún no hay calificaciones
- Cotizacion No. 304476: Ingenieros y Arquitectos Zega, S. de R.L. de C.VDocumento2 páginasCotizacion No. 304476: Ingenieros y Arquitectos Zega, S. de R.L. de C.VKarina Gómez SánchezAún no hay calificaciones
- Farmacologia Uterina 2Documento34 páginasFarmacologia Uterina 2gilmeraf2000100% (1)
- FICHA TECNICA Loratadina Jbe 5mg 5mLDocumento3 páginasFICHA TECNICA Loratadina Jbe 5mg 5mLUriel HurtadoAún no hay calificaciones
- Estabilizadores del ánimo: efectos y clasificaciónDocumento28 páginasEstabilizadores del ánimo: efectos y clasificaciónOmar AlfaroAún no hay calificaciones
- Tesis Biotransformación y o Degradación de Diclofenaco Por Hongos Con Actividad Lignolítica - Image.markedDocumento70 páginasTesis Biotransformación y o Degradación de Diclofenaco Por Hongos Con Actividad Lignolítica - Image.markedMarcos Simeon ChirinosAún no hay calificaciones
- Neurotransmisores Inhibitorios y ExcitatoriosDocumento2 páginasNeurotransmisores Inhibitorios y ExcitatoriosCAPA TLAQUEPAQUEAún no hay calificaciones
- Pensum Med2020Documento1 páginaPensum Med2020Yordan FloresAún no hay calificaciones
- Indicas PDFDocumento1 páginaIndicas PDFWinston Ramos NuñezAún no hay calificaciones
- GlaucomaDocumento10 páginasGlaucomaMirian HernándezAún no hay calificaciones
- Afiches Renal y VaginalDocumento2 páginasAfiches Renal y Vaginalhector morales100% (1)