0% encontró este documento útil (0 votos)
48 vistas58 páginasPDF 20220906 132529 0000
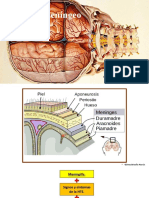
Este documento resume los principales aspectos del sistema nervioso central relacionados con el edema cerebral, la hidrocefalia, los traumatismos craneoencefálicos y las enfermedades cerebrovasculares. Describe las causas, manifestaciones clínicas, cambios macroscópicos y microscópicos de estas afecciones, así como los diferentes tipos de hemorragias, lesiones e isquemia cerebral.
Cargado por
a 277Derechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
48 vistas58 páginasPDF 20220906 132529 0000
Este documento resume los principales aspectos del sistema nervioso central relacionados con el edema cerebral, la hidrocefalia, los traumatismos craneoencefálicos y las enfermedades cerebrovasculares. Describe las causas, manifestaciones clínicas, cambios macroscópicos y microscópicos de estas afecciones, así como los diferentes tipos de hemorragias, lesiones e isquemia cerebral.
Cargado por
a 277Derechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd