Documentos de Académico
Documentos de Profesional
Documentos de Cultura
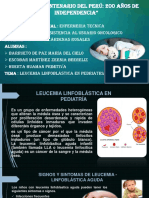
Clinica Pediatra 2020 Clase 2 Leucemias
Cargado por
Anahi0 calificaciones0% encontró este documento útil (0 votos)
15 vistas15 páginasDerechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
15 vistas15 páginasClinica Pediatra 2020 Clase 2 Leucemias
Cargado por
AnahiCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 15
PEDIATRIA -CLINICA
PhD Susana Dueñas M.
Docente Universidad Central del Ecuador
Facultad de Ciencias Médicas
Carrera Medicina - 2020
DEFINICION LEUCEMIAS
La leucemia aguda linfoide o mieloide es un grupo de
enfermedades malignas de la médula ósea, que
provoca una proliferación clonal incontrolable de
leucocitos inmaduros o blastos, que suelen pasar a la
sangre periférica e invadir ganglios, hígado, bazo y
otros tejidos.
FACTORES DE RIESGO
• Sindrome de down
• Exposición a radiación ionizante en la madre
• Antecedentes familiares de leucemia
• Alcoholismo en la madre
• Peso mayor de 4000 gramos en el recién nacido
• Historia materna de pérdidas fetales
• Exposición directa a hidrocarburos y pesticidas
• Varones caucásicos de dos a seis años
EPIDEMIOLOGIA
Las leucemias agudas en los niños se subdividen en leucemia
linfoblastica aguda (LLA) que corresponde al 60% de los casos y
leucemias no linfoblástica, o mieloide (LNLA) que ocurren en el
38%.
La LLA tiene mejor pronóstico con una tasa de remisión del 90%, la
mieloide tiene mal pronóstico y la tasa de mortalidad es mayor.
ETIOLOGIA
La causa no esta bien definida pero existen
factores genéticos, inmunológicos y ambientales
que la originan.
En más del 75% de las LLA de pacientes
pediátricos, se pueden detectar anomalías
genéticas primarias.
FISIOPATOLOGIA
• La LLA es la consecuencia de la transformación
maligna de una célula progenitora linfoide inmadura
que tiene la capacidad de expandirse y formar un clon
de células progenitoras idénticas bloqueadas en un
punto de su diferenciación
MANIFESTACIONES
CLINICAS
• Anemia + purpura + fiebre
• Es la triada sintomática relacionados con la insuficiencia
medular, que está presente casi en los 2/3 de los casos de
leucemia y si se acompaña de hepatomegalia, esplenomegalia,
adenopatías o de leucocitosis, el diagnóstico está hecho.
• Anemia normocítica, normocrómica, reticulocitos < 3%
• Síntomas no comunes como el dolor óseo se presenta en el 25%
de los casos
MANIFESTACIONES CLINICAS
• Palidez lentamente progresiva
• Fiebre intermitente o persistente
• Procesos infecciosos de evolución tórpida
• Dolores óseos o de columna persistentes o inexplicables
• Dolores articulares persistentes o inexplicables
• Petequias y equimosis espontáneas
• Adenomegalias
• Hepatoesplenomegalia
EXAMENES COMPLEMENTARIOS
• HEMOGRAMA: Presencia de leucocitosis a expensas de linfoblastos
en un 50% de los casos aproximadamente.Anemia en el 80%,
trombocitopenia (con menos de 100 x 109/L plaquetas) en el 75% de
los casos.
• FROTIS DE SANGRE PERIFÉRICA: linfoblastos
• GOLD ESTANDAR ASPIRADO DE MEDULA ÓSEA para realizar el
análisis morfológico, molecular y citogenético.
EXAMENES COMPLEMENTARIOS
Exámen del Líquido Céfalo Raquídeo
Rx de Tórax
Eco abdominal
Gammagrafia ósea
Química sanguínea (incluyendo LDH, ácido úrico, calcio, fósforo,
transaminasas, etc.)
Estudio de coagulación
Serologías (hepatitis viral, VIH, herpes, CMV, etc.)
Si el paciente presenta fiebre, se deben obtener cultivos.
DIAGNÓSTICO
Ante un niño con sospecha de leucemia, debemos realizar una buena
anamnesis en busca factores de riesgo y signos y síntomas compatibles
con el fracaso hematopoyético o la infiltración extra medular.
La exploración debe ser exhaustiva y minuciosa.
Se debe explorar la presencia de equimosis, petequias, adenopatías,
palidez cutáneas, se deben palpar hígado y bazo, realizar una buena
exploración neurológica y, en los varones, debemos palpar siempre los
testículos
TRATAMIENTO
El tratamiento de los pacientes con LLA está adaptado al riesgo
del paciente al diagnóstico y comprende tres fases:
Inducción: Con quimioterapia oral e intravenosa diario 15 días
Intensificación (consolidación) periodos de 4-6 días para recibir
los ciclos de quimioterapia.
Mantenimiento. La duración total es de dos años.
mercaptopurina a diario y de metotrexato semanal
Tratamiento ambulatorio, acudiendo a sus revisiones cada 2-4
semanas
Pacientes menores de un año alto riesgo , pronóstico malo
TRATAMIENTO
• TRASPLANTE HEMATOPOYETICO
• Los pacientes que no logran remisión en su terapia de inducción.
• Niños menores de seis meses
• Niños con recaidas en los primeros 18 meses
• Se recomienda realizar consultas de seguimiento en onco hematologia
• Primer año cada dos meses
• Segundo año cada tres a cuatro meses
• Tercer año cada 6 meses
• Cuarto año cada año
También podría gustarte
- Pals PDFDocumento296 páginasPals PDFdenis92% (12)
- Trombocitosis Esencial Primaria 1 160117070727Documento34 páginasTrombocitosis Esencial Primaria 1 160117070727Jorge Luis Vera TrujilloAún no hay calificaciones
- LEUCEMIADocumento27 páginasLEUCEMIAchoclita23Aún no hay calificaciones
- Leucemia Secciones A, B, C 30 y 31-5-22Documento30 páginasLeucemia Secciones A, B, C 30 y 31-5-22Vivi EspiAún no hay calificaciones
- Anemia AplásicaDocumento16 páginasAnemia AplásicaAlejandra CalcaneoAún no hay calificaciones
- Alteraciones Oncologicas 2022Documento37 páginasAlteraciones Oncologicas 2022Sary Milena Garcia BlancoAún no hay calificaciones
- LeucemiasDocumento39 páginasLeucemiasJasna ZovakAún no hay calificaciones
- LEUCEMIAS1Documento36 páginasLEUCEMIAS1Dulce GRAún no hay calificaciones
- Fisiopatología de La LeucemiaDocumento33 páginasFisiopatología de La LeucemiaOscar ChacónAún no hay calificaciones
- Pae LeucemiaDocumento16 páginasPae LeucemiaHeyder Carrillo0% (1)
- Lupus GinecoDocumento78 páginasLupus GinecoElena Córdova SoberanoAún no hay calificaciones
- Pae LeucemiaDocumento30 páginasPae LeucemiaElizabeth Garcia LomeliAún no hay calificaciones
- PC Atresia Esofágica 2 New 2Documento42 páginasPC Atresia Esofágica 2 New 2Ana LauAún no hay calificaciones
- Diagnóstico Temprano de Leucemia Aguda en Niños y AdolescentesDocumento6 páginasDiagnóstico Temprano de Leucemia Aguda en Niños y AdolescentesIzamar RomeroAún no hay calificaciones
- Leucemiasylinfomasenpediatria 150626000419 Lva1 App6891Documento39 páginasLeucemiasylinfomasenpediatria 150626000419 Lva1 App6891Bruno ValladaresAún no hay calificaciones
- Leucemias HARRISONDocumento5 páginasLeucemias HARRISONIsabela BolañosAún no hay calificaciones
- LEUCEMIADocumento8 páginasLEUCEMIAelsaixcaquicAún no hay calificaciones
- Intervenciones de Enfermería en Pacientes Con Leucemia Linfoblástica AgudaDocumento60 páginasIntervenciones de Enfermería en Pacientes Con Leucemia Linfoblástica AgudaYuridia CristobalAún no hay calificaciones
- LeucemiasDocumento55 páginasLeucemiasscav45Aún no hay calificaciones
- LEUCEMIADocumento13 páginasLEUCEMIAEduardo Flores MedinaAún no hay calificaciones
- Pae Leucemia LinfoblasticaDocumento40 páginasPae Leucemia Linfoblasticanovelo.jordyAún no hay calificaciones
- Leucemias: Dra. Carmen Cornejo Raymundo UAP - 2019Documento48 páginasLeucemias: Dra. Carmen Cornejo Raymundo UAP - 2019OCTAVIOAún no hay calificaciones
- LeucemiaDocumento15 páginasLeucemiaLaura Daniela MurilloAún no hay calificaciones
- Purpura Trombocitopenica IdiopaticaDocumento29 páginasPurpura Trombocitopenica Idiopaticapablo luis flores leon100% (1)
- Pediatría I - Sistema HematopoyéticoDocumento4 páginasPediatría I - Sistema HematopoyéticoGabriel MurilloAún no hay calificaciones
- Leucemia Linfoblástica AgudaDocumento25 páginasLeucemia Linfoblástica AgudaMiguel Estuardo Coronado ChetAún no hay calificaciones
- Leucemia Aguda en NiñosDocumento14 páginasLeucemia Aguda en NiñosMARLON HAROLDO IXMATA GUARCHAJAún no hay calificaciones
- Cuidados Del Paciente Oncológico PDFDocumento49 páginasCuidados Del Paciente Oncológico PDFTrinidad JaqueAún no hay calificaciones
- Leucemias InfantilesDocumento44 páginasLeucemias Infantilessergio colinAún no hay calificaciones
- Leucemia en PediatríaDocumento43 páginasLeucemia en PediatríaJuan Pablo Henríquez EscuderoAún no hay calificaciones
- Hemostasia, Coagulación y Sus AlteracionesDocumento54 páginasHemostasia, Coagulación y Sus AlteracionesStephany Paola Matos SantivañezAún no hay calificaciones
- Resumen de LeucemiasDocumento11 páginasResumen de LeucemiasAri NicoleAún no hay calificaciones
- Enfermedades Renales Pediatria II Parte 0Documento39 páginasEnfermedades Renales Pediatria II Parte 0Paiva AdelaAún no hay calificaciones
- Leucemias 1Documento90 páginasLeucemias 1Thalia LRAún no hay calificaciones
- Teorico - PPT - Oncologia.Documento50 páginasTeorico - PPT - Oncologia.FranciscaAún no hay calificaciones
- LeucemiaaaaaaaDocumento35 páginasLeucemiaaaaaaaRonald Espinoza VasquezAún no hay calificaciones
- Alteraciones de Leucocitos y Tejido LinfáticoDocumento53 páginasAlteraciones de Leucocitos y Tejido LinfáticoMelani MolinaAún no hay calificaciones
- Hematologia (II)Documento22 páginasHematologia (II)Alessandra FrancoAún no hay calificaciones
- 8 TAREA EXPOSITIVA GrUPAL LEUCEMIADocumento13 páginas8 TAREA EXPOSITIVA GrUPAL LEUCEMIACielo Barrueto de pazAún no hay calificaciones
- LEUCEMIA AGUDA Final USAT - 2022Documento48 páginasLEUCEMIA AGUDA Final USAT - 2022Adriana NicoleAún no hay calificaciones
- 18-10 Clase Trombocitemia EsencialDocumento35 páginas18-10 Clase Trombocitemia Esencialapi-3705495100% (1)
- Resumen Leucemia en Menores de 15 AñosDocumento11 páginasResumen Leucemia en Menores de 15 AñosAlejandraAún no hay calificaciones
- LEUCEMIASDocumento57 páginasLEUCEMIASBeth RiveraAún no hay calificaciones
- Trompocitopenia ComDocumento43 páginasTrompocitopenia ComligachiAún no hay calificaciones
- Hemato PediatriaDocumento6 páginasHemato PediatriaKathya AlejandraAún no hay calificaciones
- Leucemia InfantilDocumento14 páginasLeucemia InfantilJoaking F. MataAún no hay calificaciones
- LeucemiaDocumento5 páginasLeucemiaCroix WMAún no hay calificaciones
- Aplasia MedularDocumento23 páginasAplasia Medularcaportillo-esAún no hay calificaciones
- Proyecto PDFDocumento26 páginasProyecto PDFShareni Marlet HernándezAún no hay calificaciones
- Trastornos HematopoyeticosDocumento33 páginasTrastornos HematopoyeticosLuisFer LopezAún no hay calificaciones
- 2023 Riesgo MedicoDocumento74 páginas2023 Riesgo Medicomechi debiassiAún no hay calificaciones
- Sindrome HepatoesplenicoDocumento5 páginasSindrome Hepatoespleniconissim benzaquenAún no hay calificaciones
- LEUCEMIASDocumento36 páginasLEUCEMIASFredy martin Ramirez de la cruzAún no hay calificaciones
- Leucemias Agudas: Universidad de Oriente Escuela de Medicina "DR Francisco Battistini Casalta"Documento19 páginasLeucemias Agudas: Universidad de Oriente Escuela de Medicina "DR Francisco Battistini Casalta"Leonardo CabezaAún no hay calificaciones
- Trabajo de LeucemiasDocumento30 páginasTrabajo de Leucemiassebas101Aún no hay calificaciones
- Nefropatia LUpica.Documento16 páginasNefropatia LUpica.Jacqueline MossoAún no hay calificaciones
- Aplasia MedularDocumento35 páginasAplasia MedularMauricio Paracta LópezAún no hay calificaciones
- Aplasia MedularDocumento35 páginasAplasia MedularMauricio Paracta LópezAún no hay calificaciones
- TrombocitosisDocumento11 páginasTrombocitosisYosh CornejoAún no hay calificaciones
- Leucemia CronicaDocumento5 páginasLeucemia CronicaYessica Duque CorreaAún no hay calificaciones
- Absorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleDe EverandAbsorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleAún no hay calificaciones
- Clinica Pediatra Anemia FerropenicaDocumento15 páginasClinica Pediatra Anemia FerropenicaAnahiAún no hay calificaciones
- Caso Clínico 1Documento4 páginasCaso Clínico 1AnahiAún no hay calificaciones
- Triaje SeupDocumento15 páginasTriaje SeupyvissAún no hay calificaciones
- Triaje SeupDocumento15 páginasTriaje SeupyvissAún no hay calificaciones
- Triaje SeupDocumento15 páginasTriaje SeupyvissAún no hay calificaciones
- Edema Pulmonar LemyDocumento6 páginasEdema Pulmonar LemyericlopezAún no hay calificaciones
- Llenado de FuasDocumento21 páginasLlenado de FuasMartin Granados Mendoza100% (1)
- Leucemia Felina BiomolDocumento44 páginasLeucemia Felina BiomolBrayan Alexander Ariza TorresAún no hay calificaciones
- Riesgo Quirurgico PulmonarDocumento32 páginasRiesgo Quirurgico PulmonarMarlon GabrielAún no hay calificaciones
- Cancer de Mama 2o y 3 Er NivelDocumento101 páginasCancer de Mama 2o y 3 Er NivelEfren Carrasco RamirezAún no hay calificaciones
- Los Huesos Fuertes Comienzan A Formarse en La InfanciaDocumento2 páginasLos Huesos Fuertes Comienzan A Formarse en La InfanciaDiegoAún no hay calificaciones
- Uso Racional de MedDocumento11 páginasUso Racional de MedGonzales AnaAún no hay calificaciones
- EDEMADocumento19 páginasEDEMAEstefany Tupia IbañezAún no hay calificaciones
- Complicaciones Trauma MedularDocumento7 páginasComplicaciones Trauma MedularTefa Pantoja GarciaAún no hay calificaciones
- Wa0003Documento6 páginasWa0003siulorevirAún no hay calificaciones
- Presentación Digitopuntura Seminario 2018 DUOC Terapias ComplemetariasDocumento15 páginasPresentación Digitopuntura Seminario 2018 DUOC Terapias ComplemetariasLa De Los Gatos RubiosAún no hay calificaciones
- Caso 1Documento4 páginasCaso 1MARIA FERNANDA TOBAR MUNOZAún no hay calificaciones
- MASOTERAPIADocumento8 páginasMASOTERAPIAmelisa huaman la torreAún no hay calificaciones
- Suicidio en Jovenes 3Documento16 páginasSuicidio en Jovenes 3licasti1280Aún no hay calificaciones
- Pae Embarazo EctopicoDocumento29 páginasPae Embarazo EctopicoDany Rios Sanchez100% (3)
- Haemophilus InfluenzaeDocumento18 páginasHaemophilus InfluenzaeAylin Fabela0% (1)
- Juego de Rol - Sindrome de CushingDocumento8 páginasJuego de Rol - Sindrome de CushingGiubel LinoAún no hay calificaciones
- Panorama Actual de La Salud en MéxicoDocumento10 páginasPanorama Actual de La Salud en MéxicoMariaAún no hay calificaciones
- Protocolos RMDocumento117 páginasProtocolos RMadriana ibarra torresAún no hay calificaciones
- Silabo Del CursoDocumento6 páginasSilabo Del CursoJunior Ipanaqué PiedraAún no hay calificaciones
- Caso Clínico - Osorio - Ceme - Jesus AntonioDocumento6 páginasCaso Clínico - Osorio - Ceme - Jesus AntonioJesus OsorioAún no hay calificaciones
- Técnica Inhalatoria Con IDM en Pacientes AdultosDocumento26 páginasTécnica Inhalatoria Con IDM en Pacientes AdultosCARLAAún no hay calificaciones
- Clase 2Documento77 páginasClase 2Lesly Veliz GuaniloAún no hay calificaciones
- 937 3477 1 PBDocumento8 páginas937 3477 1 PBLuz Marina Viadez cuñacaAún no hay calificaciones
- Mordeduras de PerroDocumento21 páginasMordeduras de PerroAlex Imio Saez100% (1)
- Osteomielitis TraumatoDocumento34 páginasOsteomielitis TraumatoGhenyfer RochaAún no hay calificaciones
- ARTRITISDocumento38 páginasARTRITISNilton CarhuamacaAún no hay calificaciones
- Ventilación Mecanica Minsal 2012Documento21 páginasVentilación Mecanica Minsal 2012Christian Alonqueo100% (2)
- Anexo 7.1. Formato de Atención Individual en La Modalidad UAIC FEB20230Documento18 páginasAnexo 7.1. Formato de Atención Individual en La Modalidad UAIC FEB20230Sandra Liliana Bello PerezAún no hay calificaciones
- Informe IRADocumento28 páginasInforme IRARocuant RoxanitaAún no hay calificaciones