Documentos de Académico
Documentos de Profesional
Documentos de Cultura
4 Isoinmunizacion RH
Cargado por
Saarato Zeref0 calificaciones0% encontró este documento útil (0 votos)
2 vistas5 páginasizoinmunizacion y las posible patologías que pueden causar en el feto
Título original
4_Isoinmunizacion_Rh
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoizoinmunizacion y las posible patologías que pueden causar en el feto
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
2 vistas5 páginas4 Isoinmunizacion RH
Cargado por
Saarato Zerefizoinmunizacion y las posible patologías que pueden causar en el feto
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 5
Isoinmunizacion Rh
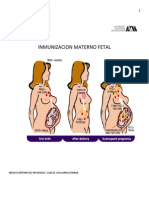
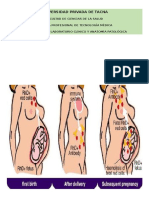
La madre desarrolla anticuerpos anti-Rh (-) en respuesta al contacto
con el antígeno Rh (-) presente en el feto. En el 90% de los casos
el antígeno Rh(-) es el responsable de la isoinmunización materno-
fetal. Otros antígenos del sistema Rh pueden originar este problema
(antígeno c, mayoritariamente), así como antígenos pertenecientes
a otros sistemas de grupo sanguíneo (Kelly, Fya, Jka). Todos ellos
en general son menos frecuentes y menos graves
Factores predisponentes a la sensibilización:
Parto o cesárea de un feto RhD(+)
Aborto
Embarazo ectópico
Amniocentesis/Cordocentesis
Fetoscopia
Muerte de un feto “in utero”
Hemorragia feto-materna durante el parto o pre-parto
Transfusión de sangre y hemoderivados
Intercambio de agujas o productos contaminados por sangre
Transplantes de órganos
Las pruebas a realizar en todas las embarazadas serán:
1. Determinación del grupo ABO y el factor Rh (D) en primera visita.
2. Investigación de anticuerpos eritrocitarios irregulares (test de Coombs
indirecto), tanto en pacientes Rh (D)+ como en las Rh (D) –.
Si no se detecta ningún anticuerpo (test de Coombs indirecto negativo),
es conveniente repetir las pruebas entre las 24-34 semanas al menos
dos veces.
Si se detecta algún anticuerpo (test Coombs indirecto positivo) (tener
presente la positivización transitoria en caso de que se haya
administrado gammaglobulina anti-D profiláctica previamente)se
realizarán pruebas adicionales para determinar la especificidad,
cuantificarlo y evaluar su significado clínico:
estudio del fenotipo del padre para determinar la probabilidad de que el
feto sea portador del antígeno d, y en caso de que el padre sea
heterocigoto (50% posibilidad de que el feto sea portador), determinar
si es posible el Rh fetal mediante PCR en líquido amniótico.
si seguimos sin descartar que el feto es negativo, es decir, seguimos
sospechando que sea positivo, identificación y cuantificación del
anticuerpo materno y de cualquier otro que pueda desarrollarse, al
menos mensualmente hasta la semana 28, y posteriormente cada 2
semanas.
conjuntamente, y si es preciso, se realizarán pruebas para evaluar el
estado del feto/grado de anemia: ecografía e ILA, doppler,
amniocentesis y funiculocentesis
La sensibilización materna no es frecuente en las primeras semanas del
embarazo, por eso se da profilaxis en la semana 28.
Cuando se toman niveles de títulos de anticuerpos IgG anti-D es
positivo con 1:16, el manejo se hace con doppler de la arteria cerebral
media semanal.
La conducta es seguimiento con coombs se hace en caso de que salga
1:4 los títulos de anticuerpos IgG anti-D
Test de liley amniocentesis en la que se busca productos biliares, los
cuales indican el grado de anemia que puede tener el feto. En la
semana 35 este test pierde utilidad.
TRATAMIENTO DE LA ISOINMUNIZACIÓN RH:
Casos graves: intentar evitar la muerte fetal y el hídrops hasta alcanzar la
madurez fetal y extracción a las 32-34 semanas.
Casos leves: intentar que la gestación llegue a 36-38, sabiendo que en final de
la gestación puede agravarse el cuadro.
Tratamiento materno: inmunoglobulinas y plamaféresis. Es un
tratamiento muy caro y en un 15% siguen haciendo hídrops y
necesitando transfusión intrauterina, por lo que se reserva a casos con
antecedentes de hídrops precoz e imposibilidad de transfusión
intrauterina
Transfusión intrauterina: cuando se constata una anemia fetal grave (en
general hemoglobina < 10 g/dl, o hematocrito < 30%), y no se han
alcanzado las 32-34 semanas de gestación. Se realiza puncionando el
cordón, sacando muestra para analizar previamente en el banco de
sangre. El volumen a transfundir suele oscilar entre 20 y 100 ml, será
grupo O Rh(D) negativo, de menos de 72 h, desleucocitada e irradiada.
Hay que considerar la posibilidad de inseminación con semen de donante Rh negativo
en casos de pareja positivo y homocigoto para Rh, con antecedentes de hídrops
precoces con malos resultados, a pesar de haber utilizado correctamente las técnicas
anteriormente descritas
PROFILAXIS DE LA ISOINMUNIZACIÓN RH:
DOSIS MADRE RH(D)-
300 μg Parto con RN Rh(D)+ 72 h siguientes al parto
300 μg PADRE RH(D) + ó desconocido 28 semanas de gestación
300 μg Aborto(espontáneo o provocado), ectópico o metrorragia
50 μg Aborto(espontáneo o provocado), ectópico o metrorragia en el
primer trimestre
300 μg Tras exploración con riesgo de hemorragia transplacentaria*
200 μg Tras exploración con riesgo de hemorragia transplacentaria en
el primer trimestre
test de Kleihauer (determinar si hay glóbulos rojos del feto en la mujer
embarazada) ante sospecha de hemorragia transplacentaria (p. ej. placenta
previa o abruptio placentae) para ajustar la dosis de Ig anti-D, que deberá
aumentarse si se detectan más de 30 ml de sangre fetal (15 ml de hematíes
fetales).
*: biopsia de corion, amniocentesis, funiculocentesis, versión cefálica externa,
etc. El período de protección se considera de 3 semanas.
CI: coombs indirecto, CD: coombs directo. Vmax ACM: velocidad máxima
arteria cerebral media, por doppler.
También podría gustarte
- ISOINMUNIZACIÓN RH: CONDUCTA EN GESTANTESDocumento20 páginasISOINMUNIZACIÓN RH: CONDUCTA EN GESTANTESMuriel Marca MadeleyAún no hay calificaciones
- Enfermedad Hemolítica Perinatal Por Isoinmunización RHDocumento27 páginasEnfermedad Hemolítica Perinatal Por Isoinmunización RHmarthavaleriaarauzsAún no hay calificaciones
- Enfermedad Hemolã - TicaDocumento31 páginasEnfermedad Hemolã - TicaTz Viagens Foz do IguaçuAún no hay calificaciones
- Aloinmunizacion en El EmbarazoDocumento41 páginasAloinmunizacion en El EmbarazoJosueGomezAún no hay calificaciones
- AloinmunizacionDocumento31 páginasAloinmunizacionGabriel E. Jimenez De la CruzAún no hay calificaciones
- Isoinmunización Materno-FetalDocumento4 páginasIsoinmunización Materno-FetalMadeleine HernándezAún no hay calificaciones
- ?isoinmunizacion RHDocumento13 páginas?isoinmunizacion RHVANEGAS GARZON MARIA ISABELAún no hay calificaciones
- Incompatibilidad RHDocumento58 páginasIncompatibilidad RHLeonardo CofréAún no hay calificaciones
- Eritroblastosis FetalDocumento6 páginasEritroblastosis FetalKaren Galindo GonzalesAún no hay calificaciones
- Enfermedad hemolítica del recién nacido: causas, diagnóstico y tratamientoDocumento30 páginasEnfermedad hemolítica del recién nacido: causas, diagnóstico y tratamientoJuanita CepillinAún no hay calificaciones
- Incompatibilidad RHDocumento35 páginasIncompatibilidad RHAlejandro SanabriaAún no hay calificaciones
- Eritroblastosis fetal: causas, diagnóstico y tratamientoDocumento5 páginasEritroblastosis fetal: causas, diagnóstico y tratamientoJessi TorresAún no hay calificaciones
- Isoinmunización Materno FetalDocumento3 páginasIsoinmunización Materno FetalAllan ReyAún no hay calificaciones
- Isoinmunización Materno FetalDocumento24 páginasIsoinmunización Materno FetalChelAún no hay calificaciones
- Incompatibilidad RHDocumento6 páginasIncompatibilidad RHClauMcClauAún no hay calificaciones
- ISOINMUNIZACIONDocumento50 páginasISOINMUNIZACIONjasodeAún no hay calificaciones
- Transfusion IntrauterinaDocumento10 páginasTransfusion IntrauterinaDeydaraTorresAún no hay calificaciones
- INMUNOHEMATOLOGÍADocumento29 páginasINMUNOHEMATOLOGÍAmarianaAún no hay calificaciones
- Incompatibilidad RHDocumento25 páginasIncompatibilidad RHLinda RodriguezAún no hay calificaciones
- Eritroblastosis FetalDocumento8 páginasEritroblastosis FetalThais RodriguezAún no hay calificaciones
- Incompatibilidad RHDocumento29 páginasIncompatibilidad RHAndu19Aún no hay calificaciones
- Caso Clínico Eritroblastosis FetalDocumento6 páginasCaso Clínico Eritroblastosis FetalAnonymous SxQLvCAún no hay calificaciones
- El Factor RH en El EmbarazoDocumento7 páginasEl Factor RH en El EmbarazoHarold Casas ReinaAún no hay calificaciones
- 2023 - Fármacos en Embarazo - Isoinmunización RHDocumento71 páginas2023 - Fármacos en Embarazo - Isoinmunización RHquieromimailporfavorAún no hay calificaciones
- Eritroblastosis FetalDocumento3 páginasEritroblastosis FetalMarcelo PaucarAún no hay calificaciones
- Presentacion Incompatibilidad RHDocumento23 páginasPresentacion Incompatibilidad RHAndresMauricioGuizadoVelezAún no hay calificaciones
- Eritroblastosis FetalDocumento25 páginasEritroblastosis Fetalapi-383715350% (2)
- Informe de Isoinmunizacion TerminadaDocumento9 páginasInforme de Isoinmunizacion TerminadaVíctor CórdovaAún no hay calificaciones
- 5 IsoinmunizaciónDocumento53 páginas5 IsoinmunizaciónYaqueli CubasAún no hay calificaciones
- Inmunizacion Materno FetalDocumento6 páginasInmunizacion Materno FetalCarlos ChavarriaAún no hay calificaciones
- Taller-Incompatibilidad RHDocumento3 páginasTaller-Incompatibilidad RHDiana Carolina Restrepo MejiaAún no hay calificaciones
- Isoinmunización maternofetal: factores, fisiopatología y tratamientoDocumento12 páginasIsoinmunización maternofetal: factores, fisiopatología y tratamientofabyuiAún no hay calificaciones
- Incompatibilidad RHDocumento26 páginasIncompatibilidad RHLinda RodriguezAún no hay calificaciones
- Isoinmunizacion AnmaryDocumento15 páginasIsoinmunizacion AnmaryAnmary MarquezAún no hay calificaciones
- Eritroblastosis FetalDocumento32 páginasEritroblastosis FetalErick Dante LCAún no hay calificaciones
- Bolsas Plásticas para SangreDocumento4 páginasBolsas Plásticas para SangreEliza Santisteban Flores0% (1)
- Enfermedad hemolítica feto-neonatal (EHFNDocumento39 páginasEnfermedad hemolítica feto-neonatal (EHFNDavid Fernando Cujuy SuarezAún no hay calificaciones
- Isoinmunizacion RHDocumento35 páginasIsoinmunizacion RHJuan Miguel AlemánAún no hay calificaciones
- Isoinmunizacion Materno-FetalDocumento5 páginasIsoinmunizacion Materno-FetalMARIANAAún no hay calificaciones
- Enfermedad Hemolítica PerinatalDocumento8 páginasEnfermedad Hemolítica PerinatalFlorencia Villar LazAún no hay calificaciones
- SEGO IsoinmunizacionDocumento6 páginasSEGO Isoinmunizacionannagm97Aún no hay calificaciones
- Isoinmunización: Angel Estévez Residente IDocumento18 páginasIsoinmunización: Angel Estévez Residente IAngel EstevezAún no hay calificaciones
- Diagnóstico y prevención de la enfermedad hemolítica perinatalDocumento54 páginasDiagnóstico y prevención de la enfermedad hemolítica perinatalCeca RialeAún no hay calificaciones
- Incompatibilidad RHDocumento7 páginasIncompatibilidad RHJorgen SotoAún no hay calificaciones
- Incompatibilidad MaternofetalDocumento7 páginasIncompatibilidad MaternofetalValeria Monserrat Reveles EspitiaAún no hay calificaciones
- Análisis de Rutina en El EmbarazoDocumento5 páginasAnálisis de Rutina en El EmbarazoFabyy GarlesAún no hay calificaciones
- Isoinmunizacion PDFDocumento10 páginasIsoinmunizacion PDFMyriam MontoyaAún no hay calificaciones
- Hypoglycemia Symptoms and Causes by SlidesgoDocumento18 páginasHypoglycemia Symptoms and Causes by Slidesgoeloydc17Aún no hay calificaciones
- Conflicto RHDocumento50 páginasConflicto RHmikaela klanianAún no hay calificaciones
- Protocolo Isoinmunizacion. EHRNDocumento15 páginasProtocolo Isoinmunizacion. EHRNMaría Noel LoureiroAún no hay calificaciones
- Profilaxis RH en GestantesDocumento16 páginasProfilaxis RH en GestantesDamphierAlexanderGuillenCastroAún no hay calificaciones
- Isoinmunizacion Abo - RHDocumento74 páginasIsoinmunizacion Abo - RHJoseph André Correa Cruz100% (1)
- Compatibilidad SanguineaDocumento13 páginasCompatibilidad SanguineaMariana Meza PerezAún no hay calificaciones
- Caso Clinico IndisaDocumento8 páginasCaso Clinico IndisaNatalia BecerraAún no hay calificaciones
- Enfermedad Hemolitica PerinatalDocumento3 páginasEnfermedad Hemolitica Perinatalmaximiliano.alvea2000Aún no hay calificaciones
- Isoinmunizacion RHDocumento27 páginasIsoinmunizacion RHlaura ruizAún no hay calificaciones
- Isoinmunizacion ResumenDocumento6 páginasIsoinmunizacion Resumenoscar gabriel guanipa marquezAún no hay calificaciones
- Isoinmunización Materno-FetalDocumento4 páginasIsoinmunización Materno-FetalHilenne SanchezAún no hay calificaciones
- Placas Histopatologicas InflamacionDocumento11 páginasPlacas Histopatologicas InflamacionSaarato ZerefAún no hay calificaciones
- El Estudio Detallado Sobre El Higroma Quístico RetronucalDocumento2 páginasEl Estudio Detallado Sobre El Higroma Quístico RetronucalSaarato ZerefAún no hay calificaciones
- Estrategias de AfrontamientoDocumento5 páginasEstrategias de AfrontamientoSaarato ZerefAún no hay calificaciones
- Bacterias 2021-2Documento86 páginasBacterias 2021-2Saarato ZerefAún no hay calificaciones
- 0 - Sistema NerviosoDocumento39 páginas0 - Sistema NerviosoSaarato ZerefAún no hay calificaciones
- Cromatografia - PresentaciónDocumento13 páginasCromatografia - PresentaciónSaarato ZerefAún no hay calificaciones
- 5 Informe de Laboratorio Guia 7Documento3 páginas5 Informe de Laboratorio Guia 7Saarato ZerefAún no hay calificaciones
- Adaptación CelularDocumento2 páginasAdaptación CelularSaarato ZerefAún no hay calificaciones
- Capítulo 46 INFECCIONES DE LAS VIAS RESPIRATORIASDocumento9 páginasCapítulo 46 INFECCIONES DE LAS VIAS RESPIRATORIASSaarato ZerefAún no hay calificaciones
- Breve Historia de La RadiologíaDocumento2 páginasBreve Historia de La RadiologíaSaarato ZerefAún no hay calificaciones
- Capítulo 47 INFECCIONES Pulmonares y NeumoniaDocumento9 páginasCapítulo 47 INFECCIONES Pulmonares y NeumoniaSaarato ZerefAún no hay calificaciones
- MUSCULO Tabla #4Documento2 páginasMUSCULO Tabla #4Saarato ZerefAún no hay calificaciones
- AGLUTINACIÓNDocumento9 páginasAGLUTINACIÓNSaarato ZerefAún no hay calificaciones
- Generalidades Microbiologia y EI 20021Documento49 páginasGeneralidades Microbiologia y EI 20021Saarato ZerefAún no hay calificaciones
- Taenia SaginataDocumento3 páginasTaenia SaginataSaarato ZerefAún no hay calificaciones
- Tabla MusculosDocumento9 páginasTabla MusculosSaarato ZerefAún no hay calificaciones
- Estrategias para Prevenir Enfermedades Del CorazónDocumento5 páginasEstrategias para Prevenir Enfermedades Del CorazónSaarato ZerefAún no hay calificaciones
- Trabajo Autonomo Semana Del 16 de Marzo de 2020Documento4 páginasTrabajo Autonomo Semana Del 16 de Marzo de 2020Saarato ZerefAún no hay calificaciones
- MUSCULO Tabla #4Documento2 páginasMUSCULO Tabla #4Saarato ZerefAún no hay calificaciones
- Tablas de Los Músculos Netter 7Documento3 páginasTablas de Los Músculos Netter 7Saarato Zeref33% (3)
- Transgenic OsDocumento47 páginasTransgenic OsjavierAún no hay calificaciones
- Orgánulos de Las Células Eucariotas 2Documento7 páginasOrgánulos de Las Células Eucariotas 2Saarato ZerefAún no hay calificaciones
- Tablas de Los Músculos Netter 7Documento3 páginasTablas de Los Músculos Netter 7Saarato Zeref33% (3)
- Tablas 1Documento3 páginasTablas 1Saarato ZerefAún no hay calificaciones
- Actividad de La Naturaleza de La Medicina y Quehacer Del Médico en La SociedadDocumento2 páginasActividad de La Naturaleza de La Medicina y Quehacer Del Médico en La SociedadSaarato ZerefAún no hay calificaciones
- Cómo se obtienen los OGMDocumento2 páginasCómo se obtienen los OGMSaarato ZerefAún no hay calificaciones
- BIOSEGURIDADDocumento12 páginasBIOSEGURIDADSaarato ZerefAún no hay calificaciones
- Campos MicroscopiosDocumento3 páginasCampos MicroscopiosSaarato ZerefAún no hay calificaciones
- Campos MicroscopiosDocumento3 páginasCampos MicroscopiosSaarato ZerefAún no hay calificaciones
- BIOSEGURIDADDocumento12 páginasBIOSEGURIDADSaarato ZerefAún no hay calificaciones
- Caso Clínico Lunes 26 Julio Grupo 1Documento47 páginasCaso Clínico Lunes 26 Julio Grupo 1Diana De La CruzAún no hay calificaciones
- Evaluación neuropsicológica breve en niñosDocumento6 páginasEvaluación neuropsicológica breve en niñosAMANDA ELVIRA VELA MARTINEZ100% (2)
- 005 Triptico Cuida Tu Salud Cancer de Mama y Cuello Uterino 2021 A4Documento2 páginas005 Triptico Cuida Tu Salud Cancer de Mama y Cuello Uterino 2021 A4Sandra Ramos cossioAún no hay calificaciones
- Guion 1Documento3 páginasGuion 1sandraAún no hay calificaciones
- Estrategia de Prevencion de Enfermedades No TransmisiblesDocumento5 páginasEstrategia de Prevencion de Enfermedades No TransmisiblesLeninReyesAún no hay calificaciones
- S12 Grupo9 Revista Digital Vigilancia DengueDocumento6 páginasS12 Grupo9 Revista Digital Vigilancia Denguelorenatoscano22Aún no hay calificaciones
- Hipertensión PulmonarDocumento14 páginasHipertensión PulmonarEliseo HaasAún no hay calificaciones
- Hoja de Referencia Contra Referencia Guardianes de VidaDocumento2 páginasHoja de Referencia Contra Referencia Guardianes de VidaernestoAún no hay calificaciones
- LECTOSPIROSIS BovinaDocumento20 páginasLECTOSPIROSIS Bovinaluis miguel MASCOAún no hay calificaciones
- Plantilla para La Exposición Final - ALFADocumento14 páginasPlantilla para La Exposición Final - ALFAPamela CabreraAún no hay calificaciones
- ABDOMENDocumento5 páginasABDOMENMarina MedinaAún no hay calificaciones
- 2.2.fisiopatología VascularDocumento49 páginas2.2.fisiopatología VascularMontaña TrenadoAún no hay calificaciones
- Enfermeria Medico Quirurgica IIDocumento17 páginasEnfermeria Medico Quirurgica IIYaleska AlarcónAún no hay calificaciones
- TTRN: Taquipnea transitoria del recién nacidoDocumento7 páginasTTRN: Taquipnea transitoria del recién nacidoLuis Fernando Guzman GuzmanAún no hay calificaciones
- Actividad de CancerDocumento14 páginasActividad de CancerComiteLasHiguerasAún no hay calificaciones
- PLACE JulioDocumento8 páginasPLACE JulioMariela LalandaAún no hay calificaciones
- Temas Selectos de Clínica Médica de Pequeños Animales I-2 - RemovedDocumento49 páginasTemas Selectos de Clínica Médica de Pequeños Animales I-2 - RemovedrogonpouAún no hay calificaciones
- Formacion Docente Inicial, Tecnica y Artistica - Planilla de Inscripción CRUI 2024Documento3 páginasFormacion Docente Inicial, Tecnica y Artistica - Planilla de Inscripción CRUI 2024Daniel GomezAún no hay calificaciones
- Plantilla Calculos EpidemiologiaDocumento9 páginasPlantilla Calculos EpidemiologiaEnrique NimbomaAún no hay calificaciones
- CHARLA EDUCATIVA DiarreaDocumento8 páginasCHARLA EDUCATIVA DiarreaBrayan Castillo100% (1)
- GRR Dispepsia FuncionalDocumento9 páginasGRR Dispepsia FuncionalAna RebecaAún no hay calificaciones
- Albumina 20Documento1 páginaAlbumina 20Jimena BlasAún no hay calificaciones
- CPE - Mza Se Reemplazara Por CPE NEAR MISS Todavia en DiseñoDocumento2 páginasCPE - Mza Se Reemplazara Por CPE NEAR MISS Todavia en DiseñoFranklim Delgado FernandezAún no hay calificaciones
- Evaluación IntrapartoDocumento30 páginasEvaluación IntrapartoOLGA PATRICIA PINEDA PAZAún no hay calificaciones
- Unidad 2.educación para La Salud.4ºmedio No BiológicoDocumento20 páginasUnidad 2.educación para La Salud.4ºmedio No BiológicoRaimundo AchondoAún no hay calificaciones
- Pae Estreñimiento 1Documento18 páginasPae Estreñimiento 1Katerinne Torres Farro100% (3)
- Metodologia Ingreso Especialidades Medico Quirurgicas Nicaragua 2023Documento27 páginasMetodologia Ingreso Especialidades Medico Quirurgicas Nicaragua 2023Maria Jose ZepedaAún no hay calificaciones
- Insuficiencia venosa crónica: causas, síntomas y tratamientoDocumento6 páginasInsuficiencia venosa crónica: causas, síntomas y tratamientoAlfredo Nano VieyraAún no hay calificaciones
- Alteraciones en HemogramaDocumento5 páginasAlteraciones en HemogramaAngelesAún no hay calificaciones
- MONDELEZ - Perfil Epidemiológico Ocupacional EMO 2019 (E)Documento37 páginasMONDELEZ - Perfil Epidemiológico Ocupacional EMO 2019 (E)Milagros LevanoAún no hay calificaciones