Documentos de Académico
Documentos de Profesional
Documentos de Cultura
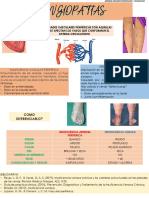
CARDIOVASCULAR Comentado
Cargado por
ErickHerediaSánchezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
CARDIOVASCULAR Comentado
Cargado por
ErickHerediaSánchezCopyright:
Formatos disponibles
www.academiamir.
com Test de clase AMIR
CARDIOLOGÍA Y CIRUGÍA CARDIOVASCULAR
Respuestas
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20
2 2 2 2 3 4 2 2 4 2 2 3 1 3 1 2 2 2 3 4
21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40
1 1 3 4 2 4 1 3 4 3 3 1 3 3 3 2 4 4 3 A
41 42 43 44 45 46 47 48 49 50 51 52 53
1 4 3 3 4 4 3 3 1 1 4 3 3
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 1
Test de clase AMIR www.academiamir.com
Comentarios
FÁRMACOS EN CARDIOLOGÍA 2. No dihidropiridínicos: su principal acción es en el
corazón (se dice que son ACA centrales) y son ino-
1. Los betabloqueantes son fármacos que debes estudiar trópicos y cronotrópicos negativos. Son los antiarrít-
en profundidad, pues son herramientas básicas en el tra- micos de clase IV y se emplean para el control de la
tamiento de múltiples patologías cardiovasculares y ade- frecuencia cardíaca en las taquicardias supraventri-
más porque son muy preguntados en el examen. Repasa culares (respuesta 2 correcta). Por su efecto inotró-
su mecanismo de acción, sobre todo sus indicaciones pico y cronotrópico negativo están indicados en el
irrevocables y sus contraindicaciones. Los betabloquean- tratamiento de la ICC por disfunción diastólica, pero
tes están indicados en las siguientes patologías: están contraindicados en la ICC sistólica (mientras
- ICC tanto sistólica como diastólica. En la ICC sistólica que los betabloqueantes, por su efecto protector
mejoran claramente el pronóstico y debes administrar- frente al estímulo ß de las catecolaminas mejoran el
se de manera lentamente progresiva en cuanto que pronóstico).
el paciente esté estable, independientemente del - Los ACA son muy buenos hipotensores en el tratamien-
grado funcional. Así, si el paciente no está descom- to de la HTA y además son los fármacos de elección en
pensado, se deben administrar en grados funcionales la angina de Prinzmetal. Como todos los hipotensores,
avanzados (III y IV de la NYHA). es frecuente que se deban asociar a otro grupo farma-
- En todo tipo de cardiopatía isquémica aguda o crónica cológico para el control de las cifras de TA (fundamen-
pues mejoran la supervivencia, salvo contraindicación talmente IECAs, diuréticos…).
o en caso de que sea una angina de Prinzmetal. Como - Los dos efectos secundarios más característicos son los
dice la respuesta, en caso de SCA, se deben administrar edemas en miembros inferiores (las venas se contraen
en las primeras 24 horas si no hay datos de inestabili- por canales de calcio) y el estreñimiento (las fibras mus-
dad o contraindicación. Se deben emplear a largo plazo culares lisas también dependen de canales de calcio
tras un síndrome coronario agudo con FC objetivo para su contracción).
entre 50-60 lpm. Con frecuencias por encima de 60 No dejes de repasarte los IECAs y la digoxina, pues son
lpm se debe subir la dosis, entre 50-60 lpm mantener fármacos muy preguntados en el examen.
la dosis y por debajo de 50 lpm se debe reducir la dosis.
- Son buenos fármacos antihipertensivos, pues disminu-
yen el trabajo miocárdico y, junto con los IECAs son INSUFICIENCIA CARDÍACA
los fármacos de elección en caso de HTA y cardiopatía
isquémica asociada. 3. Pregunta compleja porque requiere que tengas inte-
- Son antiarrítmicos de clase II: son frenadores del nodo grados muchos conceptos de la asignatura, pero que
sinusal y del nodo aurículo-ventricular y se usan para el si paras a pensarla no es tan difícil. El resumen del caso
control de la frecuencia cardíaca en caso de arritmias clínico es un varón de78 años con cardiopatía isquémica
supraventriculares. No olvides que no se debe asociar crónica tipo IAM con disfunción ventricular izquierda
un betabloqueante con un antagonista del calcio no moderada y en clase funcional II y que ha tenido des-
dihidropiridínico, pues sus efectos son similares y el compensaciones de ICC por FA rápida. Acude por clínica
paciente puede desarrollar un bloqueo A-V completo o de ICC, junto con cuadro inespecífico de náuseas y
de alto grado. vómitos. Llama la atención su ECG, que muestra datos
- Como dato curioso, recuerda que el esmolol es el beta- de su necrosis previa, pero nos cuentan una FA regular
bloqueante con menor vida media, se administra por y lenta. Sólo con esto deberías imaginarte la respuesta,
vía intravenosa y se suele emplear en casos de disección pero vamos a descartar opciones:
aórtica para el control estricto de la frecuencia cardíaca. - No hay ningún dato de infarto agudo de miocardio,
Recuerda que sotalol es el betabloqueante que alarga el pues nos tendrían que contar no sólo el dolor torácico,
intervalo QT y es un antiarrítmico de clase III. sino que al menos tendrían que aparecer las alteracio-
nes agudas producidas por la oclusión arterial: eleva-
ción del segmento ST…
2. Pregunta que no te debe crear ningún problema con res- - La respuesta 3 es absolutamente absurda. No olvi-
pecto a los fármacos antagonistas del calcio (ACA. Como des que la cardioversión eléctrica y los fármacos
siempre, repasa su mecanismo de acción y comprenderás antiarrítmicos están indicados para el tratamien-
sus efectos terapéuticos y sus efectos secundarios. to de las TAQUIARRITMIAS, JAMÁS DE LAS
- Todos los ACA son vasodilatadores arteriales y también BRADIARRITMIAS.
coronarios, de ahí su principal efecto antianginoso, - La respuesta 4 te puede crear dudas razonables, pues es
pero no olvides que los ACA se clasifican en dos gran- correcta salvo porque la descompensación no es igual
des grupos: que las previas, pues ahora no tiene una FA rápida,
1. Dihidropiridínicos: son vasodilatadores fundamental- sino todo lo contrario. Pero sí es necesario aumentar
mente periféricos, por lo que son muy hipotensores los IECAs y dar tratamiento diurético, así como iniciar
(controlan muy bien la HTA, sobre todo la sistólica). betabloqueantes de manera progresiva (IAM previo e
Debido a su efecto vasodilatador, sobre todo cuando ICC).
son de liberación rápida (como el nifedipino) se pro- - La respuesta correcta es la 2. Debes sospechar que
duce taquicardia refleja, con aumento del consumo el paciente presenta una intoxicación digitálica: FA
de oxígeno en el miocardio, pudiendo desencadenar paroxística o crónica en tratamiento con digoxina, con
angina. Por ello no se deben administrar para el tra- cuadro inespecífico (no olvides que la visión de halos
tamiento de las crisis de angor ni para las urgencias de colores orienta mucho hacia la intoxicación digitáli-
hipertensivas. Es muy útil asociarlos a betabloqueantes. ca) y cuadro de ICC desencadenado por la frecuencia
Pág. 2 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
cardíaca lenta (las arritmias más características son las el VI. Por ello no hay activación simultánea de todas
taquicardias supraventriculares – generalmente FA – las paredes del VI y, la última zona en contraerse es
con bloqueo A-V). Para que no se te olvide, cuando la pared lateral. Esto es fundamental porque no hay
veas una FA con ritmo lento y regular, busca la digo- contracción simultánea de los músculos papilares.
xina. El síncope se habrá producido con probabilidad Recuerda que los músculos papilares, aparte de su con-
por la aparición de una FC aún más lenta. Por último tribución a la eyección, tienen un papel fundamental
fíjate que el paciente tiene indicación absoluta de anti- en la sujeción de las valvas de la válvula mitral durante
coagulación por su FA (>75 años, HTA, IAM previo con la sístole. Debido al retraso eléctrico, el músculo papilar
disfunción ventricular) y además es prioritario iniciar anterolateral se contrae tarde y hace que en la sístole
tratamiento con betabloqueantes para mejorar su pro- no se sujete adecuadamente el velo anterior mitral. Esto
nóstico, tanto por la cardiopatía isquémica, como por hace que aparezca o empeore la insuficiencia mitral de
la ICC. estos pacientes.
Estas consecuencias hemodinámicas debidas al BCRI de
estos pacientes hacen que el gasto cardíaco disminuya
4. Pregunta muy importante y que no te debe causar hasta un 20% o más y que empeore su insuficiencia
muchos problemas si tienes algunos conceptos claros mitral. La resincronización cardíaca pretende restablecer la
y no te lías. Nos presentan un paciente con ICC por activación y contracción simultánea de ambos ventrículos.
disfunción sistólica (tienen que especificar que sea Para ello hay que implantar un marcapaso tricameral:
diastólica) en tratamiento con betabloqueante, IECA, - Un electrodo se coloca en la aurícula derecha.
espironolactona y un diurético, que acude por mareo. Si - Un electrodo se coloca en la punta del ventrículo derecho.
te fijas, no te dan ningún dato de inestablidad de su ICC, - El último, a través del seno coronario se coloca en una
pues la auscultación pulmonar es limpia, la frecuencia vena posterolateral del VI.
cardíaca es normal y sus análisis completos no muestran Con este último electrodo se intenta adelantar la acti-
alteraciones. Lo que llama la atención es su TA 85/40, vación de la zona más retrasada del VI: la pared lateral,
que justifica el cuadro de mareo y cualquier dato de bajo restableciendo la sincronía.
gasto cardíaco que nos quisieran dar (datos de IC anteró- Las indicaciones actuales de resincronización las debes
grada). Por lo tanto, hay que ajustar el tratamiento y, lo conocer pues las van a acabar preguntando:
primero a reducir es lo que no influye en la supervivencia - ICC sistólica en clase funcional II-III-IV de la NYHA a
del paciente: los diuréticos. Fíjate, que si nos contaran pesar de tratameinto médico óptimo. Si el paciente
una FC por debajo de 50 lpm, lo que haríamos sería no toma las dosis optimizadas de B-bloqueantes, IECA
disminuir también la dosis de betabloqueante, porque y espironolactona, no tiene indicación (a no ser que
podría contribuir al cuadro clínico. exista intolerancia).
- Fracción de eyección del VI ≤35%
- QRS ancho.
5. La resincronización cardíaca es una nueva terapéutica - Los pacientes en ritmo sinusal tienen una mejor res-
para el tratamiento de la ICC en sus fases avanzadas. En puesta a la resincronizacion (no hay datos concluyentes
condiciones fisiológicas, el estímulo eléctrico una vez que en fibrilación auricular).
alcanza el haz de Hiss estimula de manera muy rápida y Por lo tanto, la respuesta correcta es la 3.
simultánea a ambos ventrículos y se mantiene pues una Debes saber que la resincronización cardíaca mejora la
sincronía eléctrica y mecánica. Pero en aproximadamente clase funcional, disminuye los ingresos hospitalarios,
el 30% de los pacientes con ICC por disfunción sistólica aumenta el número de metros que puede caminar el
aparece bloqueo de rama izquierda (BCRI), con lo que paciente y disminuye la mortalidad. También mejora
el estímulo eléctrico y, por lo tanto mecánico se retrasa la FEVI y disminuye el grado de insuficiencia mitral que
hacia el ventrículo izquierdo, siendo la zona más retrasa- suelen presentar estos pacientes.
da la pared lateral. Esto tiene importantes consecuencias:
- Aparece asincronía aurículo-ventricular: en condicio-
nes normales la contracción auricular ocurre con el VI 6. Existen numerosos fármacos nuevos para el tratamiento
relajado, al final de su diástole y proporciona aproxima- de la ICC y que van surgiendo a medida que se conoce
damente el 30% de la precarga. Pero con la aparición más sobre su fisiopatología. Debes recordar los que te
del BCRI, debido al retraso en la estimulación del VI, la hemos puesto en la pregunta, pues son los más impor-
contracción auricular ocurre cuando el VI aún está en tantes:
su sístole (la cara lateral se contrae muy tarde pues el - La eplerenona, como te dice la respuesta 1 es un anta-
estímulo se retrasa mucho) y se pierde la contribución gonista de la aldosterona que ha demostrado disminuir
auricular al llenado del VI. la mortalidad en los pacientes con síndrome coronario
- Aparece asincronía interventricular: ahora no hay con- agudo con o sin elevación del ST, con FEVI por debajo
tracción simultánea deambos ventrículos. Si te fijas, el de un 40%, y que además tengan diabetes mellitus o
tabique interventricular es una estructura común a los bien desarrollen IC durante el ingreso (Killip ≥ II). La
dos ventrículos y, su contribución en el gasto cardíaco otra indicación de eplerenona es como alternativa a
depende de una contracción sincrónica de ambos ven- espironolactona cuando los pacientes desarrollan gine-
trículos. Con el BCRI primero se estimula el ventrículo comastia dolorosa
derecho y luego el izquierdo, con lo que el septo bam- - La ivabradina. Es un inhibidor de los canales de sodio
bolea de un ventrículo a otro sin tener ningún efecto (If) del nodo sinusal, que actúa como cronotropo nega-
mecánico. tivo exclusivamente a ese nivel, sin efecto sobre el nodo
- Aparece asincronía intraventricular: el estímulo eléc- AV (por lo que nunca produce BAV completo y por ello
trico con BCRI viene del lado derecho atravesando el no sirve en la FA). Tampoco tiene ni efecto inotrópico (a
tabique interventricular fibra a fibra, hasta activar todo diferencia de los betabloqueantes). Además, su efecto
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 3
Test de clase AMIR www.academiamir.com
bradicardizante es frecuencia-dependiente, de modo Por lo tanto las respuestas 1, 3 y 4 tienen causa corre-
que se consigue mayor descenso de FC a mayores gible y no precisan marcapaso definitivo. El paciente de
cifras; por tanto, es un fármaco seguro con tasas bajas la respuesta 2 presenta episodios de BAV completo y ya
de bradicardia extrema o sintomática. Como efecto tiene indicación de implante.
adverso típico, produce alteraciones visuales. Tiene dos
indicaciones principales:
• Angina estable. Fármaco de segunda línea. Se utiliza 8. Para el MIR, conocer las indicaciones de anticoagulación
si hay intolerancia o contraindicación a otros fárma- permanente en caso de FA es fundamental, pues lo
cos, o en asociación con ellos en caso de persistencia han preguntado en varias ocasiones. El paciente de la
de los síntomas. opción 2 no tiene ningún factor de riesgo embolígeno
• Insuficiencia cardiaca. Está indicada en casos de insufi- por lo que no había que anticoagularlo a largo plazo (la
ciencia cardiaca crónica con disfunción sistólica severa dilatación de la aurícula izquierda no es factor de riesgo
(FEVI ≤35%) y FC ≥70 lpm, en pacientes sintomáticos para indicar la anticoagulación. La dilatación de la aurí-
pese a la combinación de IECA + betabloqueante cula habla del tiempo que lleva instaurada la FA. Si está
+ eplerenona/espironolactona. En estos casos, ha muy dilatada consideramos que la cardioversión no va a
demostrado disminuir el número de ingresos (ha ser eficaz y elegimos la estrategia de control del ritmo.
demostrado también disminuir la mortalidad cardio- Recuerda que la FA es igual de embolígena a largo plazo
vascular pero sin efectos en la mortalidad global). independientemente del tipo de FA (crónica, paroxísitca,
- El levosimendan es un inotrópico positivo cuyo meca- primer episodios, revertida con fármacos, con cardio-
nismo de acción es aumentar la sensibilidad al calcio versión eléctrica….). Se cree que aunque sólo se haya
a las fibras miocárdicas (recuerda que la digoxina docuemntado un episodio se tienen más que son silentes
aumenta la concentración de calcio). A diferencia de y por eso la FA aunque sólo sea un episodio documen-
otros inotrópicos, no actúa en los receptores beta- tado si tiene factores de riesgo se debe anticoagular al
adrenérgicos, por lo que no produce taquicardia (no paciente (respuesta 3 correcta dado que es mayor de 75
aumenta el consumo de oxígeno) y se emplea en caso años). El paciente de la opción 1 tiene un factor de riesgo
de ICC refractaria al tratamiento médico habitual. intermedio (IC) por lo que es de elección anticoagula-
La respuesta falsa es la 4: no puedes olvidar en cualquier ción. El paciente de la opción 4 tiene un ictus que es un
paciente con cardiopatía estructural está contraindicado factor de riesgo mayor y la anticoagulación indefinida es
el tratamiento crónico con antiarrítmicos de clase I (sobre por tanto de elección.
todo los IC) pues empeoran el pronóstico. En caso de
cardiopatía estructural se emplea amiodarona o betablo-
queantes. 9. Pregunta típica de FA preexcitada: paciente joven,
con taquicardia irregular de QRS ancho y con anchura
variable del QRS latido a latido. En general se tolera mal
ARRITMIAS hemodinámicamente y requieren CVE, pero si se tolera
bien, se administra procainamida i.v. o amiodarona.
7. De las bradiarritmias para el examen, debes conocer las Absolutamente contraindicados todos los fármacos
indicaciones de un marcapaso definitivo. que bloqueen el nodo A-V.
Las indicaciones de implante de un marcapaso son:
a. Bradicardias sintomáticas o pausas sinusales >6
segundos sintomáticas. 10. En esta pregunta lo primero de todo es que no puedes
b. Bloqueo AV de 2º grado tipo Mobitz I sólo en pacien- dudar que se trata de una FA. Una taquicardia irregular
tes sintomáticos. en el MIR es una FA. Se trata de una FA de una semana
c. Bloqueo AV de 2º grado tipo Mobitz II aunque estén de evolución, bien tolerada, en un paciente de >75 años
asintomáticos. hipertenso. En la FA no hay ondas“a” en el pulso venoso
d. Bloqueo AV de 3º grado aunque estén asintomáticos. y es imposible que aparezca un cuarto ruido.
e. Bloqueos bi o trifasciculares sintomáticos en los que - Las ondas “F” son las características del Flutter, mien-
en el EEF (estudio electrofisiológico) se demuestre un tras que en la FA son las “f”.
intervalo HV>100 mseg (tiempo que tarda el impulso - Lo indicado en esta paciente es frenar (con batablo-
eléctrico en ir desde el Hiss hasta el miocardio). Así, queantes, antagonistas del calcio o digoxina) anticoa-
ante un paciente con bloqueo bi o trifascicular con gular y, pasadas 3 semanas realizar cardioversión eléc-
síntomas, lo primero es indicar un EEF. trica (no cardiovertir a la semana). Y, dada la edad de
Pero recuerda que estas indicaciones se establecen cuan- la paciente y que es hipertensa precisa anticoagulación
do no hay una causa corregible. Siempre hay que des- permanente (no sólo otras 4 semanas posteriores a la
cartar antes del implante de un marcapaso la presencia de: cardioversión).
- Isquemia miocárdica: el nodo sinusal y el NAV para Por lo tanto, la respuesta correcta es la 2.
su funcionamiento correcto necesitan un aporte de
oxígeno adecuado. Además no olvides que en el IAM
de localización inferior se irritan muchas fibras vagales 11. Al igual que debes conocer las indicaciones de implante
por la isquemia y es muy frecuente el BAV completo de marcapaso, debes conocer las de implante de un des-
transitorio (que revierte generalmente con atropina). fibrilador automático, que tampoco son complicadas. Lo
- Fármacos: betabloqueantes, digoxina y antagonistas primero que debes saber es que un desfibrilador automá-
del calcio no dihidropiridínicos. tico implantable (DAI) es un dispositivo que se encarga
- Alteraciones hidroelectrolíticas, fundamentalmente de detectar y tratar arritmias ventriculares malignas. Sus
hiperpotasemia. indicaciones resumidas son:
Pág. 4 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
- Parada cardíaca recuperada en la que el primer ritmo tamiento médico. Si el paciente continúa con angina a
objetivado fuera FV ó TV y siempre que NO haya una pesar del tratamiento habría que realizar coronariografía.
causa corregible.
- TV mal toleradas hemodinámicamente.
- IAM previo con FEVI ≤35% con aparición de rachas de 13. La trombosis del stent es una complicación temible. Se
TV y que son inducidas en un estudio electrofisiológico. produce por un agregación plaquetaria del stent que
- IAM previo con disfunción VI severa. provoca una oclusón aguda del vaso y un SCA con
- Cualquier patología que predisponga a arritmias ven- elevación del ST. La actitud es la misma que ante un
triculares malignas para la que no exista tratamiento SCA con elevación del ST es decir reperfusión emer-
médico eficaz: gente cuando lleva menos de 12 horas, idealmente con
• Síndrome de brugada con síncope o parada cardíaca. coronariografía. Este caso es frecuente encontrarlo ante
• Miocardiopatía hipertrófica con criterios de alto riesgo. pacientes que no han tomado el segundo antiagregante
• Síndrome de QT largo congénito en el que fracasa el (clopidogrel, prasugrel o ticagrelor) pero también puede
tratamiento médico. producirse a pesar del tratamiento completo. Se debe
Por lo tanto, el paciente de la respuesta 1 no tiene monitorizar al paciente en una unidad con monitor-ECG
indicación de DAI porque durante las primeras 48 horas (UCI o unidad coronaria) pero con esto sólo no basta. Lo
post-IAM existe mucha inestabilidad eléctrica y alta más importante es la reperfusión.
probabilidad de aparición de arritmias ventriculares y no La rotura a veces produce relevación del ST pero el
implican peor pronóstico. paciente no suele tener dolor anginoso y sí hipotensión
Los pacientes de las respuestas 3 y 4 tienen causa corre- muy marcada con elevación de la presión venosa central.
gible. Uno es la corrección de la anemia y de la hiperpo- A veces tienen síncope o incluso parada cardíaca con
tasemia, mientras que el otro paciente tiene un QT largo actividad eléctrica sin pulso.
adquirido por fármacos con una TV polimórfica en ese El pseudoanerisma se sospecha por elevación persistente
contexto (sotalol más antidepresivos tricíclicos). del ST, no por una aparición de nuevo, y cursa de manera
El único que tiene indicación es el niño con MCH que asintomática. Se debe optimizar el tratamiento médico
tiene una TV sincopal (es un criterio de riesgo, como es para evitar el remodelado del corazón y una mayor dis-
lógico, en estos pacientes). función.
CARDIOPATÍA ISQUÉMICA 14. Esta pregunta no la debes fallar y es todo un clásico del
examen.. Nos presentan un paciente con un SCA sin ele-
12. Las indicaciones de coronariografía las han preguntado vación del ST de alto riesgo en el que se objetivan lesio-
de manera directa en alguna ocasión, y por ello es pre- nes severas en ADA proximal, ACX media, ACD proximal
ciso que las recuerdes. Date cuenta que muchas de ellas (superiores al 70%) y lesiones no obstructivas en el TCI
son de lógica: (<50%), con buena función ventricular izquierda. Aquí
- Angina estable resistente al tratamiento médico ópti- no hay indicación preferente de una u otra actitud revas-
mo (betabloqueante, antagonista del calcio, nitratos y cularizadora si el paciente no es diabético y la elección
AAS). del procedimiento depende de la anatomía coronaria
- Prueba de esfuerzo positiva con criterios de alto ries- que nos presenten.
go (como es que sea positiva precoz-positiva en los 6 Cuando en un caso clínico quieren que optemos por la
primeros minutos, elevación del ST, alteraciones del cirugía nos van a contar lesiones complejas de ser dilata-
ECG muy extensas, arritmias ventriculares o respuesta das mediante ACTP+STENT: lesiones largas y calcificadas,
hipotensora). que engloban bifurcaciones con otras arterias y además
- Dolor torácico atípico o dudoso en el que otras pruebas os dicen que los lechos distales son buenos (es decir, que
no son diagnósticas. tras la lesión, existe una zona adecuada para empalmar
- Pacientes con SCASEST de alto riesgo. el by-pass).
- Pacientes con angina de pecho y profesiones de riesgo Así, en este caso clínico la opción es la 3, con revascula-
(pilotos, conductores profesionales…). rización completa de todos los vasos afectados.
- Pacientes con angina de pecho que se acompaña de
datos de alto riesgo: TV, síncope, ICC…
- Pacientes que tras infarto con elevación del ST, pre- 15. Siempre que se pueda se debe realizar la prueba de
sentan mala evolución (disfunción ventricular, arritmia esfuerzo convencional, pues es lo más fisiológico, lo más
ventricular, angina postIAM, insuficiencia cardíaca), si no barato y no se irradia al paciente.
se realizó como terapia de reperfusión precoz (ACTP 1ª). Pero en ocasiones no es posible la realización de ergome-
- Pacientes con miocardipatía dilatada en los que se deba tría convencional como prueba de detección de isquemia:
descartar origen isquémico y posible reversibilidad. - Por alteraciones basales del electrocardiograma que no
- Preoperatorio en pacientes que van a ser sometidos a permiten valorar el ST:
cirugía de sustitución valvular: mujeres mayores de 55 a. Bloqueo de rama izquierda o estimulación de marca-
años o varones mayores de 45 o bien pacientes que pasos.
siendo menores de estas edades, tengan factores de b. Alteraciones en el electrocardiograma secundarias a
riesgo cardiovascular. hipertrofia. Cubeta digitálica...
- Muerte súbita recuperada (es el debut del 30% de los - Porque el paciente no puede realizar esfuerzo físico,
IAM). por edad o patología acompañante (artrosis, vasculo-
Por lo tanto, la única paciente que no tiene criterios de patía periférica…).
coronariografía es la de la respuesta 2: es una angina Para estos casos se utilizan otras pruebas de detección
con ergometría positiva pero tardía y precisa iniciar tra- de isquemia, que a su vez son más sensibles y específicas
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 5
Test de clase AMIR www.academiamir.com
que la propia ergometría. Tienen el poder, además, de para conocer su capacidad funcional, su pronóstico y
localizar la región miocárdica isquémica, identificando así también en los programas de rehabilitación cardíaca.
la arteria coronaria enferma responsable (las alteraciones
electrocardiográficas en la ergometría no se correlacio-
nan invariablemente con el territorio isquémico). 18. Pregunta sencilla de las complicaciones eléctricas en el
Además son las pruebas adecuadas para detectar via- contexto del IAM. La FV es la causa más frecuente de
bilidad miocárdica. Y, como sabes son las pruebas de muerte extrahospitalaria por un IAM y la segunda hospi-
imagen (ecocardiograma o isótopos) que se realizan con talaria (tras el shock cardiogénico).
fármacos si el paciente no puede caminar (pruebas de Es importante que memorices que una FV en las primeras
stress farmacológico) o con esfuerzo en el ergómetro. 48 horas de in IAM se debe a inestabilidad eléctrica y, si
Así pues, entre las respuestas, el paciente adecuado e es revertida mediante choque eléctrico no sincronizado
ideal para realizar la prueba de esfuerzo convencional es (desfibrilación), no implica peor pronóstico a largo plazo.
el de la respuesta 1. A pesar de su frecuencia y de su alta mortalidad no está
indicado el tratamiento profiláctico con antiarrítmicos,
pues se puede aumentar la mortalidad. Los fármacos
16. Antes de nada, no debes dudar que se trata de un SCA indicados para prevenirla son los betabloqueantes. Si
con elevación del segmento ST y que tiene criterios de aparece FV, tras el choque eléctrico se puede iniciar tra-
repercusión. Es de elección la angioplastia siempre que tamiento con amiodarona o lidocaína.
se pueda pero existen situaciones en las que no es posi-
ble realizarla o se demoraría demasiado.
Se prefiere fibrinólisis si: 19. Las complicaciones mecánicas del IAM son un tema muy
- Si el paciente llega a un centro sin equipo de angio- frecuente en el examen y es importante que las estudies
plastia primaria y el paciente no es trasladable al centro y las sepas reconocer en un caso clínico.
con un tiempo puerta-balón estimado menor a 120 - Ocurren en los primeros 5-7 días tras un IAM
minutos (desde que el paciente llega a la urgencia de - Todas se diagnostican mediante ecocardiograma trans-
tu hospital hasta que calculas que se estará abriendo la torácico. Así, ante la sospecha de una complicación
arteria con la angioplastia). mecánica, la primera prueba a realizar, de manera
- Dificultad de acceso vascular. inmediata es un ecocardiograma.
Se debe realizar fibrinólisis y enviar al hospital con equi- El caso clínico es típico de una rotura de un músculo
po de angioplastia por si la fibrinólisis falla (se realizaría papilar: IAM inferior (el músculo papilar posteromedial
angioplastia de rescate) o para realizar la coronariografía sólo recibe flujo de la arteria coronaria derecha), que en
al día siguiente (idealmente en menos de 24 horas). la primera semana presenta un cuadro brusco de EAP y
Se prefiere ACTP primaria si: shock cardiogénico.
- Disponibilidad de medios y equipo necesario, en tiempo Date cuenta que el soplo no es muy intenso y hasta el
razonable (menos de 120 minutos de tiempo puerta- 50% de los pacientes no lo tienen (se igualan las presio-
balón. nes entre aurícula y ventrículo izquierdo) y que el soplo se
- Shock cardiogénico o edema agudo de pulmón (Killip III localiza en el foco mitral (5º espacio intercostal izquierdo
y IV). Cuanto más grave esté el paciente, más beneficio en línea medioclavicular, o debajo de la mamila).
aporta la ACTP frente a la fibrinólisis. La actitud pues, es realizar un ecocardiograma para
- Contraindicación para fibrinólisis. confirmar eldiagnóstico, implante de balón de con-
- Fibrinólisis fallida (ACTP de rescate). trapulsación (si mantuviera TAS>90 mmHg se pautan
- El diagnóstico de IAM es dudoso. vasodilatadores para disminuir la poscarga) y avisar al
cirujano cardíaco para realización de cirugía urgente con
sustitución de la válvula mitral.
17. Esta pregunta es sencilla y no debes memorizar muchos
datos, pues es de lógica.
Las contraindicaciones para realizar una prueba de 20. 21. Comentario preguntas 20 y 21.
esfuerzo son: La rotura de la pared libre del VI es la complicación mecá-
- Primera semana postinfarto. nica mortal más frecuente. Suelen ser infartos extensos,
- Menos de 48 horas tras angina inestable. revascularizados tardíamente o no revascularizados.
- Proceso inflamatorio cardíaco (pericarditis o miocarditis La forma más frecuente es la rotura aguda, que provoca
aguda). un cuadro clínico característico como el que te describe
- Arritmias no controladas o graves. el caso clínico:
- Insuficiencia cardíaca no estable. - Pérdida de conciencia y pulso.
- Endocarditis. - Persistencia de actividad eléctrica en el ECG pero sin
- Embolismo pulmonar. pulso (disociación electromecánica).
- Estenosis aórtica severa. - La sangre retrocede de las cavidades derechas y se pro-
- Otras enfermedades agudas graves. duce cianosis en esclavina muy importante e ingurgita-
Si te fijas sólo debes recordar la primera semana postin- ción yugular por encima del ángulo de la mandíbula.
farto y las primeras 48 horas tras un episodio de angina Todas las complicaciones mecánicas ocurren mayorita-
inestable. Las demás las sacas por lógica si piensas a qué riamente en los primeros 5-7 días tras el IAM y todas se
paciente pondrías a correr… diagnostican con ecocardiograma transtorácico.
En la pregunta, el hecho de tener disfunción ventricular Así, ante la sospecha de una complicación mecánica,
severa no contraindica la realización de una prueba de la primera prueba a realizar es un ecocardiograma. En
esfuerzo si el paciente está estable. De hecho se emplea la rotura cardíaca te van a contar derrame pericárdico
(no necesariamente severo pues a veces cantidades
Pág. 6 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
pequeñas pero de rápida instauración también pueden - Aparecen TV: un aneurisma es el lugar perfecto para
producir taponamiento). que ocurran las TV. En esto casos se suele hacer aneu-
Tratamiento: generalmente fallecen casi de forma inme- rismectomía (salvo en las TV, que se prefiereintentar
diata. Se debe infundir volumen a chorro y están con- realizar ablación con catéter de radiofrecuencia del
traindicados los diuréticos y los vasodilatadores (tanto sustrato de la arritmia).
arteriales como venosos), pericardiocentesis para elimi-
nar el cuadro de taponamiento y cirugía emergente para
colocar un parche en la zona de la rotura. 25. Pregunta muy sencilla y que les gusta mucho.
El RIVA (ritmo idioventricular acelerado) es un arritmia
benigna. Aparece en los casos de SCA con elevación del
22. El IAM del VD es la complicación mecánica más pregun- ST cuando, tras tratamiento de repercusión (fibrinólisis
tada del examen. o ACTP primaria) la arteria se repermeabiliza, se abre.
Debes pensar en ella ante: No requiere tratamiento específico. Sólo si produce sín-
- IAM inferior (lógicamente, si te cuentan elevación del tomas, se puede administrar atropina para aumentar la
segmento ST en V3R y V4R ya tienes el diagnóstico). frecuencia sinusal.
- Tríada clínica: hipotensión, aumento de presión venosa
central y ausencia de crepitantes en la auscultación
pulmonar. No siempre hay taquicardia, pues los IAM 26. 27. Comentario preguntas 26 y 27.
inferiores asocian con frecuencia bradicardia (por la La FV primaria es la causa más frecuente de muerte
cara inferior van muchas fibras vagales que se irritan extrahospitalaria por un IAM (no lo es en el hospital
por la isquemia). porque hay desfibriladores). Se suele producir en las
Si te fijas, el cuadro clínico es similar al de la rotura, pero primeras horas por la inestabilidad eléctrica que provoca
más “light”, pues ambos son un compromiso de las la isquemia. Es la causa global más frecuente de muerte
cavidades derechas (uno por taponamiento y otro por en el IAM dado que se estima que el 40% de los infartos
disfunción del VD). El manejo clínico es la infusión rápida fallecen antes de llegar al hospital y recibir ningún trata-
de volumen y, si lo precisa, asociar dobutamina. De igual miento (en su mayoría por FV primaria. Recuerda que es
manera se contraindica todo aquello que disminuya la la causa más frecuente de muerte súbita) Cuando ocurre
precarga, como los diuréticos. en las primeras 48 horas, no implica peor pronóstico a
largo plazo (lógicamente, cuando el paciente sale de la
situación…).
23. Esta pregunta es fundamental y la han puesto varias La actitud inmediata ante una FV es la desfibrilación
veces en el examen. Es de esas preguntas con truco. inmediata, pues el paciente está muerto, no tiene activi-
Nuevamente te piden la actuación inmediata: esto dad mecánica.
significa que debes hacer algo que “le salve la vida” al No está indicada la administración profiláctica de antia-
paciente, para luego hacer el tratamiento etiológico. rrítmicos para evitar la FV. Sólo se administran tras haber
Te cuentan un SCA con elevación del segmento ST, IAM presentado el episodio. Lo más útil para prevenirla son
inferior, que ha presentado síncope y que está en situa- los betabloqueantes, que forman parte del tratamiento
ción de shock… La causa de esa situación es que está en esencial del IAM. También se puede usar amiodarona.
BAV completo a una FC de 35 lpm (disociación A-V con
más P que QRS).
Así, aunque la causa de todo es la oclusión de la ACD, 28. Éste es el caso clínico característico del Síndrome X:
de nada me sirve iniciar tratamiento de reperfusión, pues - Mujer de mediana edad, obesa y con FRCV.
el paciente se está muriendo… Lo primero es remontar - Clínica de angina y ergometría positiva.
esa situación, y lo indicado es administrar atropina i.v (en - Sin lesiones angiográficas en las arterias coronarias
general los BAV en el contexto son por irritación de fibras epicárdicas.
vagales). Si el paciente no remonta la FC, lo siguiente es Lo que sucede es que presenta disfunción endotelial de
implantar un marcapaso endovenoso temporal y después la microcirculación. Así, a pesar de que las coronarias
se realizará la reperfusión. no tienen lesiones en la angiografía, tienen angina (la
microcirculación no se ve en el cateterismo).
La disfunción endotelial se favorece con los FRCV. Así, el
24. Caso clínico típico de aneurisma ventricular. Lo primero manejo será:
que debes ver es que estos pacientes están absolu- - Control estricto de los FRCV y pérdida de peso.
tamente estables, a diferencia de las complicaciones - Vasodilatadores: fundamentalmente IECAs, antagonis-
mecánicas anteriores. tas del calcio y nitratos.
Te cuentan un caso de un IAM (generalmente de locali- - Estatinas.
zación anterior) que evoluciona sin incidentes y que en el Es una patología con muy buen pronóstico pero de difícil
ECG aparece elevación persistente del segmento ST tratamiento, pues a veces es difícil evitar los episodios
en las derivaciones en las que tuvo el IAM. anginosos y no se puede revascularizar la microcirculación.
No requiere nada especial, salvo optimizar el tratamiento
con IECAs (que disminuyen el remodelado ventricular).
Sólo hay que hacer algo en los aneurismas cuando, a 29. Esta pregunta es un resumen muy útil de la angina
pesar de tratamiento médico: variante, vasoespástica o de Prinzmetal:
- Provocan ICC importante: a veces son muy grandes y - Es igual de frecuente en mujeres y varones, pero son más
acumulan mucha sangre en su interior. jóvenes de lo común para tener cardiopatía isquémica.
- Aparecen embolismos de repetición: la sangre se puede - Episodios de angina en reposo, muchas veces en la
remansar y provocar trombos en su interior. noche o en las primeras horas de la mañana y que
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 7
Test de clase AMIR www.academiamir.com
ocurren en racimos, alternando épocas con muchos Nuevamente no puedes dudar que se trata de una este-
episodios semanales e incluso varios diarios con perío- nosis mitral severa (además nos lo dice el eco). Aquí lo
dos asintomáticos. que más te agobia es la descripción de numerosos datos
- En las crisis se produce elevación del segmento ST (el exploratorios, varios soplos… pero tienes la descripción
espasmo “cierra” la arteria). del ecocardiograma que hace que todo cuadre:
- Se produce por un disbalance entre el tono vasodila- - Primer tono disminuido: como sabes, el 1R en la este-
tador y el vasoconstrictor de las arterias epicárdicas, nosis mitral está aumentado siempre que la válvula sea
dando lugar a espasmo coronario. flexible. Pero el primer ruido se hace débil y el chasqui-
- En la coronariografía un 30% tiene lesiones signifi- do desaparece cuando la válvula se calcifica (no se abre
cativas, pero la mayoría no tienen lesiones o no son ni se cierra bien). Además, el 1R puede disminuir en
significativas y el diagnóstico se hace mediante el test intensidad si aparece insuficiencia mitral.
de acetilcolina, ergonovina o ergobasina (que en los - Soplo sistólico en borde esternal izquierdo que aumen-
pacientes con Prinzmetal provocan espasmo coronario). ta con la inspiración, es un soplo de insuficiencia tricús-
El tratamiento es el control de los FRCV y administrar pide y lo confirmamos con el ecocardiograma.
ACa a la máxima dosis tolerada, (e incluso asociarlos) - Segundo ruido desdoblado, por la HTP.
nitratos, IECAs (con poca eficacia) y estatinas (si existen - Soplo diastólico largo en ápex irradiado a axila, típico
lesiones coronarias). de la estenosis mitral.
Así pues se trata de una estenosis mitral reumática seve-
ra, sintomática, con válvula mitral y aparato subvalvular
VALVULOPATÍAS calcificados, HTP e insuficiencia tricúspide secundaria a
dilatación de su anillo.
30. Lo primero de esta pregunta es que no puedes dudar que Así, es una paciente que tiene indicación de “tratamiento
se trata de una estenosis mitral reumática severa (área <1 mecánico” de su estenosis mitral. La decisión entre val-
cm2) en fibrilación auricular (palpitaciones irregulares). vuloplastia o cirugía viene dada por la anatomía valvular:
Esta situación es muy común en la práctica clínica dia- las válvulas susceptibles de valvuloplastia son las flexibles,
ria: los pacientes se mantienen estables a pesar de una con fusión comisural, sin calcificación ni afectación del
estenosis mitral muy significativa siempre y cuando per- aparato subvalvular y sin insuficiencia mitral significativa.
manezcan en ritmo sinusal (por el papel tan importante Así pues, debemos elegir la sustitución valvular mitral
que tiene la contracción auricular en la estenosis mitral). por prótesis mecánica y cerrar el anillo tricúspide para
Sin embargo, al caer en FA entran rápidamente en ICC, disminuir la insuficiencia tricúspide con una anuloplastia.
por la pérdida de la contribución auricular al llenado del El estudio hemodinámica de una valvulopatía (cateteris-
VI y por el acortamiento de la diástole provocado por la mo) se realiza sólo cuando hay datos discordantes entre
alta frecuencia cardíaca. la sintomatología que cuenta el paciente y los paráme-
Simplemente con esto, puedes descartar la respuesta 2 tros obtenidos en el ecocardiograma (pacientes muy
pues para que se escuche el arrastre presistólico del soplo sintomáticos con valvulopatía no significativa por ecocar-
de estenosis mitral es imprescindible que el paciente esté diograma). Además, la paciente no tiene indicación de
en ritmo sinusal. coronariografía previa a la cirugía pues es mujer de <55
Otra respuesta que debes descartar de inmediato es la años y sin FRCV.
4: la estenosis mitral en FA es la cardiopatía más embo-
lígena que existe y requiere anticoagulación permanente
independientemente de la severidad de la estenosis. 32. Se trata de una insuficiencia mitral severa sintomática
En inicio de la anticoagulación suele ser con HBPM o producida por rotura de cuerdas tendinosas (si no te
heparina-sódica solapada con acenocumarol hasta que hablan de la severidad, siempre que se produce disrup-
el INR se encuentre en rango entre 2-3. En los pacientes ción de la válvula o del aparato subvalvular debes pen-
inestables que requieren anticoagulación se debe reali- sar que es severa) con disfunción ventricular izquierda
zar también con HBPM o heparina-sódica hasta que se (importante que no olvides que una FEVI<60% ya es
encuentren estabilizados. disfunción del VI en la IM). Así pues, tiene indicación
Nos quedan las respuestas 1 y 3: quirúrgica.
- Respuesta 1: la estenosis mitral es un evento diastólico, En la insuficiencia mitral la cirugía de elección no es la
no lo olvides. El chasquido de apertura se produce en sustitución valvular, sino la reparación de la misma siem-
válvulas reumáticas cuando son fibrosas, móviles y no pre que se pueda, pues por un lado preserva la válvula
calcificadas (al abrir suenan y también suenan más nativa (y se evita la anticoagulación permanente) y por
al cerrar y es lo que produce el aumento del primer otro lado se preserva el aparato subvalvular. Esto último
ruido). El chasquido marca el momento en que se abre es muy importante porque los músculos papilares tienen
la válvula mitral en la diástole (cuando la presión de la función contráctil y contribuyen a la eyección del VI y, si
aurícula izquierda supera la del VI). Por lo tanto, cuanto se seccionan para implantar una prótesis, se pierde esa
más precoz en la diástole sea el chasquido (más próxi- contribución. Y es absolutamente fundamental en los
mo al 2R) indica mayor presión intraauricular y, por lo pacientes que ya tienen disfunción del VI.
tanto, mayor severidad de la valvulopatía. Por lo tanto, nos debemos quedar con las respuestas 1 y 2:
- La respuesta 4 es la correcta y ya ha sido comentado el - La cirugía de elección es resecar la porción de velo que
porqué. sobra y cerrar el orificio que deja mediante una anulo-
plastia mitral.
- La reparación de cuerdas con su reimplante es una ciru-
31. Esta pregunta es muy importante y es la forma común en gía muy compleja y con resultados no muy alentadores.
la que nos preguntan la elección del tratamiento.
Pág. 8 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
33. Pregunta muy sencilla, repetida de manera similar en el Te presentan una paciente con un prolapso mitral (click
MIR año tras año y que por tanto no puedes fallar. La mesosistólico: siempre que leas esto en el MIR, será un
puedes resolver de varias maneras. Una muy sencilla es prolapso mitral), que se presenta con un cuadro de ICC
por descarte: el síncope que cuenta el paciente es de grave: disnea intensa, hipotensión, taquicardia, mala
claro perfil cardiogénico, por lo que puedes descartar las perfusión periférica, crepitantes bilaterales...
respuestas 1 y 2. Quedan pues la estenosis aórtica severa - Una IM reumática se establece de manera crónica.
y la coartación de aorta. - IM aguda isquémica: mujer joven, sin FRCV y sin clínica
Para elegir una de las dos, tienes multitud de datos para de IAM...
descartar la coartación de aorta: lo primero es que el Lógicamente, la paciente tiene una de las complicaciones
caso clínico no encaja con una coartación, que se suele más graves del prolapso valvular mitral, que es la rotura
diagnosticar en pacientes jóvenes al estudiarlos por HTA. de cuerdas tendinosas, con la instauración de un cuadro
Además, un síncope no es una manifestación frecuente de ICC grave causada por una IM aguda, con EAP y
de una coartación de aorta y, si ocurriera, habría que shock.
pensar en rotura aórtica o rotura de un aneurisma del Quédate con este caso clínico, pues es muy típico...
polígono de Willis. Por último, la localización del soplo y
la irradiación no es característica, pues se ausculta mejor
en mesocardio y se irradia a la espalda y no borra el 36. La pauta antibiótica recomendada para todos los casos es
segundo ruido. amoxicilina o ampicilina 2 g (oral o i.v), unos 30-60 minu-
Por otra parte, es el caso clínico típico de una estenosis tos antes del procedimiento; también se puede utilizar
aórtica severa sintomática. cefazolina o ceftriaxona 1 g i.v. En alérgicos a penicilinas,
Debes obligatoriamente recordar los tres síntomas capi- se recomienda clindamicina 600 mg (oral o i.v).
tales de la estenosis aórtica severa: 1º) angina de esfuer- La profilaxis de la endocartidis infecciosa está indicada en
zo, 2º) síncope, generalmente de esfuerzo, 3) Disnea por las siguientes situaciones.
insuficiencia cardíaca muy evolucionada por disfunción 1. Procedimientos de alto riesgo:
sistólica del VI. • Procedimientos odontológicos que perforen la
Además las características del soplo son las típicas de la mucosa oral (incluyendo la encía) o manipulen el
estenosis aórtica severa. espacio periodontal.
No olvides que cuando el soplo borra el segundo ruido • Procedimientos sobre tejidos infectados (abscesos,
suele indicar que la estenosis es severa. cirugía de infecciones de tej. blandos y hueso...),
aunque en estos procedimientos se hace profilaxis
antibiótica universal (aunque no sea cardiópata la
34. Esta pregunta es muy sencilla y no la puedes fallar. persona).
Tienes todos los datos característicos de la insuficiencia 2. Cardiopatías de alto riesgo:
aórtica e incluso te cuentan un paciente con síndrome de • Válvulas protésicas o anillos valvulares.
Marfan: • Endocarditis infecciosa previa.
- Pulso de Corrigan. También es típico el pulso magnus • Cardiopatías congénitas: sólo en los siguientes
(o hipercinético, o en martillo de agua) y el bisferiens. casos:
- Aumento de la tensión arterial diferencial (una TAS alta a. Cardiopatía cianógena no reparada, o reparada
y una TAD baja). pero con shunt residual o con procedimientos
- Disminución del segundo ruido seguido de un soplo paliativos (ej. conductos paliativos).
diastólico aspirativo en el foco de Erb o tercer espacio b. Cardiopatía (cianógena o no) reparada con mate-
intercostal izquierdo, en el borde esternal (en donde se rial protésico, en los 6 primeros meses, o bien si
ausculta mejor la insuficiencia aórtica). queda shunt residual.
- Galope por 3R, que indica que la insuficiencia es impor-
tante.
- Soplo sistólico aórtico por hiperaflujo sistólico
- Sólo ha faltado que te cuenten el soplo de Austin-Flinn,
producido al chocar el chorro de IAo contra el velo
anterior de la válvula mitral e impedir su apertura (nos
lo contarían como un soplo de estenosis mitral, pero sin
el chasquido).
El soplo de la insuficiencia pulmonar sería básicamente
igual, pero te contarían el fenómeno de Rivero-Carvallo
y no sería un paciente con síndrome de Marfan.
35. Pregunta que te puede parecer en un principio algo PATOLOGÍA DE LA AORTA
complicada, pero al leer las respuestas verás que hay
muchas que no tienen sentido y con poco que recuerdes 37. Esta pregunta es absolutamente importante para el
el prolapso mitral, la sacas. examen, pues ha sido preguntada de manera similar e
El prolapso mitral lo debes estudiar, fijándote mucho muchas ocasiones. Siempre que en el MIR te pongan
en las características de la auscultación y en cómo se un caso clínico de un paciente con dolor torácico debes
modifica ésta con las maniobras que modifican la pre hacer el diagnóstico diferencial entre un síndrome coro-
y la poscarga. El manejo del prolapso válvula mitral con nario agudo y una disección aórtica, pues les encanta (a
insuficiencia es idéntico al de la IM. parte de otras patologías, pero su diagnóstico es más
sencillo).
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 9
Test de clase AMIR www.academiamir.com
Hay que fijarse en las características del dolor (inicio, suelen pedir aspectos generales (etiología, despistaje…),
intensidad, irradiación) y los síntomas acompañantes: pero sobre todo les gusta preguntar sobre asociaciones
- Dolor: en los SCA es progresivo (la isquemia se estable- entre patología y fármaco de elección o cuándo no
ce de manera progresiva) y en la disección es brusco. emplear un determinado antihipertensivo.
El isquémico característicamente es opresivo, intenso, Así, la mayoría de las preguntas se sacan con los conoci-
irradiado a zona del nudo de la corbata, brazos (princi- mientos que tienes al estudiar los fármacos en cardiología.
palmente el izquierdo) y muñecas, aunque es frecuente Debes conocer la clasificación de la HTA, pues ha cam-
que irradie a espalda. El de la disección puede ser biado recientemente y seguro que algo nos preguntan.
opresivo, pero muchas veces es como una puñalada, Un aspecto muy importante, que es sobre el que trata
máximo en intensidad, desgarrador y muy caracterís- la pregunta es que, para catalogar a un paciente cono
ticamente irradia a espalda y puede migrar a lo largo hipertenso, se precisa que la media de las cifras de TA
de la espalda según avanza la disección. Pero muchas obtenida (a partir de 2 o más medidas correctas, obteni-
veces las características del dolor son absolutamente das 2 o más visitas en consulta, separadas por al menos
iguales en las dos patologías. una semana cada una de ellas y llevadas a cabo en posi-
En ambos casos existe cortejo vegetativo e incluso ción sentado) sea ≥140/≥90 mmHg.
sensación de muerte inminente, pero estos datos son Así pues, el paciente de la pregunta no requiere ninguna
mucho más llamativos en la disección. medida especial (está asintomático y no cumple criterios
- Acompañantes: piensa en la disección cuando te de urgencia HTA, es decir, una TAD ≥110) y hay que
remarquen en el caso clínico los antecedentes de HTA citarle en al menos otras dos ocasiones para confirmar o
o si presenta una emergencia hipertensiva (la disección no el diagnóstico de HTA.
aórtica produce una descarga adrenérgica brutal) y
cuando haya datos de afectación de algún territorio
vascular por progresión de la disección (datos neuro- 40. Pregunta anulada porque la 2 es incorrecta (las tiazidas
lógicos, asimetría de pulsos o de TA marcadamente son prodiabetógenas y empeoran el perfil lipídico) y por-
diferente en ambos brazos) o aparición de un soplo de que la 4 sería incorrecta si nos dijeran que la estenosis de
insuficiencia aórtica (indica que la disección afecta la arteria renal es bilateral.
raíz aórtica). Esta es una pregunta tipo sobre HTA y que no puedes
Recuerda una cosa: la disección puede afectar la coro- fallar. Por ello es muy importante que domines los fárma-
naria derecha y provocar signos electrocardiográficos cos en cardiología y te será sencilla de resolver.
idénticos a un IAM inferior, pero debes fijarte en el resto La respuesta correcta es la 2, pues los diuréticos no son
de la clínica para no caer en la trampa. una buena elección en la HTA asociada a la diabetes
Así, la pregunta te orienta de manera absoluta hacia una pues empeoran el perfil glucémico, aunque no están
disección aórtica y debes descartar todas las respuestas contraindicados de manera absoluta.
que apunten hacia los síndromes coronarios (no olvides
que no se pueden administrar anticoagulantes y mucho
INDICACIONES CONTRA-
menos un fibrinolítico).
ESPECIALES INDICACIONES
La respuesta 3 implicaría que sospecharas un TEP, y anti-
coagula al enfermo. La clínica no lo sugiere para nada. - Ancianos
La respuesta correcta es la 4, pues el manejo agudo de - Insuficiencia
- Gota
una disección es la administración de betabloqueantes cardiaca
DIURÉTICOS - Perfil lipídico
(para control estricto de la FC) y de nitroprusiato (para - Hiperaldoste-
alterado
control de la TA) y hacer una prueba de imagen, que ronismo
de elección es el ecocardiograma transesofágico pero secundario
también está indicada la TAC. - Cardiopatía - Broncoespasmo
isquémica - Bloqueo AV,
BETA- - Taquiarritmias bradicardia
38. Esta pregunta requiere poco comentario. Los aneurismas BLOQUEANTES - Hipertiroidismo sintomática
arteriales son importantes para el MIR y, fundamentalmen- - Insuficiencia - Claudicación
te los de la aorta. Los más preguntados son los de aorta cardiaca intermitente
abdominal y nos preguntan su diagnóstico, su manejo
evolutivo y sus indicaciones de tratamiento quirúrgico. - Insuficiencia
La pregunta es un resumen máximo de lo que no se te - Insuficiencia renal aguda o
puede olvidar de los distintos aneurismas. cardiaca secundaria a
La falsa es la 4, pues los aneurismas poplíteos en un 50% - Post-IAM IECA
son bilaterales y hasta en un 40% asocian aneurismas de - HTA - Estenosis
IECA
la aorta abdominal. Además tienen alto riesgo de com- renovascular bilateral de
plicaciones, como son la rotura o el embolismo. Por ello, - Enfermedad arteria renal o
una vez que se diagnostica un aneurisma poplíteo está renal crónica unilateral en
indicada su cirugía (en general se clampa y se coloca un - DM monorreno
by-pass). - Embarazo
- Intolerancia a
ARA-II IECA por tos o - Igual que IECA
HIPERTENSIÓN ARTERIAL angioedema
39. La HTA es un tema frecuente e los últimos exámenes
y, por lo tanto, rentable en el MIR, por varios motivos:
Pág. 10 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
- El signo de Kussmaul es muy típico de pericarditis cons-
- IC sistólica,
trictiva, pero no es en absoluto patognomónico (cual-
- HTA sistólica para los no
quier causa de alteración del llenado del VD lo puede
aislada dihidropiridínicos
producir).
- Ancianos - Cardiopatía
CALCIO- - La calcificación pericárdica en la Rx de tórax es un signo
- Angor, con isquémica, en
ANTAGONISTAS muy específico de la patología.
contraindica- tratamiento sin
- En un cateterismo del VD con toma de presiones, es muy
ción para betabloqueo,
característica la aparición en la curva de presión del VD
betabloqueante para dihidro-
una morfología en raíz cuadrada o “dip-platteau”.
piridinicos
- El tratamiento definitivo es la pericardiectomía.
- Hipertrofia
ALFA- - Hipotensión
benigna de
BLOQUEANTES ortostática
próstata MIOCARDIOPATÍAS
44. Dentro de las miocardiopatías, la más importante con
41. En los ensayos clínicos, la terapia antihipertensiva se ha muchísima diferencia es la MCH. Además es un tema
asociado a la reducción de la mortalidad, la incidencia muy rentable para el examen, pues casi todos los años
de ictus, IAM e insuficiencia cardiaca. El objetivo del nos hacen alguna pregunta y son muy pocas páginas del
tratamiento es conseguir una presión arterial menos de manual.
140/90 con dos excepciones: Lo que es imprescindible dominar el soplo y las manio-
- Insuficiencia renal crónica con proteinuria: objetivo TAS bras que lo modifican En la miocardiopatía hipertrófica
menor de 130. incrementan la intensidad del soplo sistólico y el gradien-
- Diabetes mellitus: objetivo menor de 140/85. te de salida del ventrículo izquierdo:
En ancianos se acepta ser algo más permisivo para evitar - ↓ Precarga.
hipotensiones con un objetivo de TA menor a 150/90. - ↓ Postcarga.
- ↑ Contractilidad.
↑ el gradiente y el soplo:
ENFERMEDADES DEL PERICARDIO - Valsalva, bipedestación.
- ↓ PA: ejercicio isotónico, nitrito de amilo.
42. Pregunta sencilla, con caso clínico característico de una ↓:
pericarditis aguda y que resume los detalles que debes - Posición de cuclillas.
recordar: - ↑ PA: ejercicio isométrico, fenilefrina.
- Dolor prolongado, punzante aunque puede ser opresi- Su tratamiento: ten en cuenta que es una ICC diastólica,
vo, que aumenta con la respiración y con el decúbito y por lo que está contraindicado el uso de inotrópicos
mejora con la flexión anterior del tronco. (incluida la digoxina) y son de elección los betabloquean-
- Una irradiación muy característica es hacia la región del tes y los antagonistas del calcio no dihidropiridínicos
trapecio, a diferencia de la cardiopatía isquémica. (verapamil o diltiazem). Como en todas las ICC diastóli-
- Su etiología más frecuente es la viral (Coxackie) y por cas, la caída en FA implica un deterioro clínico importan-
ello suele venir precedida de clínica infecciosa viral res- te, con desarrollo de ICC (por la pérdida de la contrac-
piratoria o gastrointestinal. ción auricular y por el acortamiento de la diástole con la
- ECG con elevación del segmento ST cóncava, difusa y FC elevada). Si el paciente no responde al tratamiento
que no se corresponde con ningún territorio coronario. médico y está muy sintomático con gradientes intra-
Además, por afectación auricular existe descenso del ventriculares altos, se puede realizar una intervención
segmento PR. quirúrgica: miotomía y miectomía septal y/o recambio
- Si aparece roce pericárdico se considera patognomóni- valvular mitral, sobre todo si existe insuficiencia mitral
co de pericarditis. severa producida por el SAM. Otro tratamiento que se ha
- Tratamiento con antiinflamatorios como la aspirina o el empleado es el implante de un marcapaso bicameral que
ibuprofeno y, en casos resistentes se asocia colchicina. estimule precozmente el septo para evitar la obstrucción
Contraindicada la administración de anticoagulantes que ocurre en la sístole, con lo que en general, disminuye
por el peligro de transformar el derrame en hemorrági- el gradiente y los síntomas.
co (por ello la falsa es la 4).
45. En la MCH es fundamental conocer cuando está indi-
43. La pericarditis constrictiva es un tema clásico y muy fisio- cado el implante de un DAI. Está indicado en preven-
patológico para el examen y debes recordar las caracte- ción secundaria en aquéllos pacientes que han sufrido
rísticas más importantes. taquicardia ventricular o fibrilación ventricular que causó
- Su causa más frecuente es desconocida. Cuando se síncope, inestabilidad hemodinámica o muerte súbita.
encuentra la etiología, la más frecuente es la pericardi- En los pacientes que no han presentado arritmias malig-
tis tuberculosa. nas se emplea la escala de riesgo HCM Risk-SCD, que
- El pericardio engrosado y calcificado supone una coraza utiliza los siguientes factores de riesgo de muerte súbita:
que impide al corazón su correcta función diastólica, edad, historia familiar de muerte súbita, historia de sín-
por lo que es una causa de ICC diastólica y cuya clí- cope, obstrucción en el tracto de salida del ventrículo
nica predominante es derecha (aumento de la presión izquierdo, grosor ventricular máximo, diámetro de la
venosa yugular, hepatomegalia, edemas…) y la función aurícula izquierda y presencia de taquicardias ventricula-
sistólica está conservada. res no sostenidas. Si dicho riesgo es ≥6%, está indicado
el implante de un DAI en prevención primaria. Si el ries-
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 11
Test de clase AMIR www.academiamir.com
go se sitúa entre el 4-6%, se debe individualizar según cardíaca no aumentada llamativamente. Algo muy típico
cada paciente. Por debajo del 4%, no estaría indicado el es lo que se aprecia en el ecocardiograma: ventrículos
implante de DAI. con aspecto moteado o en vidrio esmerilado (por la fibro-
sis o la infiltración) y con marcado crecimiento de ambas
aurículas (que luchan contra unos ventrículos rígidos).
46. Nos encontramos con un paciente con IC con tratamien-
to óptimo en mala clase funcional. La resincronización
cardíaca no es recomendada dado que el paciente tiene 49. El paciente tiene la frecuencia cardiaca controlada (<110
QRS estrecho (si el QRS fuera ancho esa sería la respuesta lpm en reposo), por lo que no tiene indicación de fár-
correcta). Se puede añadir digoxina al tratamiento pero macos frenadores. En cuanto a la pauta de tratamiento
no va a tener implicaciones pronósticas por lo que no antitrombótico, tiene indicación clara de anticoagulación
es una opción prioritaria. Es excepcional trasplantar a oral permanente (prótesis valvular cardiaca), pero su
pacientes por encima de 65 años. Si fuera un paciente fibrilación auricular es “valvular” (dado que tiene una
más joven el trasplante sería la mejor opción terapeútica. válvula cardiaca implantada), por lo que los nuevos
De manera que lo único que nos queda en este paciente anticoagulantes estarían contraindicados (debe recibir
es la asistencia ventricular de largo plazo como terapia acenocumarol). La opción correcta es la 1, dado que el
de destino. En este contexto ha demostrado disminuir objetivo de LDL en pacientes con cardiopatía isquémica
la mortalidad. Las asistencias a corto plazo se utilizan establecida es <70 mg/dl, por lo que se deberá subir la
en pacientes en pacientes en shock cardiogénico como dosis de estatina para intentar lograr dicho objetivo.
puente a la recuperación, al trasplante, y en ocasiones,
como puente a tomar una decisión definitiva si no está
claro si el paciente es candidato a más medidas. CARDIOPATÍAS CONGÉNITAS
50. Esta pregunta se refiere a las cardiopatías congénitas,
47. Pregunta sencilla, pues tienes todos los datos caracterís- de las cuales debes conocer algunos datos sobre su
ticos de la miocardiopatía dilatada. El problema es que frecuencia:
algunos te los dan como datos exploratorios o en el ECG - La más frecuente de todas → válvula aórtica bicúspide,
y la placa de tórax. aunque generalmente no se considera cardiopatía con-
Es una paciente de 42 años que acude por clínica de ICC génita, por lo que la más frecuente pasa a ser la CIV.
(disnea progresiva y edemas en MMII) y que se confirma - La más frecuente de las cianóticas → tetralogía de
por los datos exploratorios y con las pruebas comple- Fallot, aunque realmente no se suele convertir en cia-
mentarias que nos dan: nótica hasta el año de vida.
- Crepitantes en campos pulmonares inferiores, redis- - Cianótica más frecuente al nacimiento → transposición
tribución vascular y patrón intersticial en ambas bases de grandes vasos.
pulmonares en la radiografía de tórax; edemas en
MMII.
- Taquicardia sinusal compensadora de la disminución 51. Las cardiopatías con shunt izquierda-derecha (“agu-
del gasto cardíaco. jeros”: CIA, CIV, DAP) son no cianóticas y producen
- Cardiomegalia. Nos lo dice la placa, pero en la explo- hiperaflujo pulmonar. Se manifiestan clínicamente por
ración ya te dicen que el latido de la punta está muy infecciones pulmonares de repetición, insuficiencia car-
desplazado hacia la izquierda, con lo que ya sabes que diaca congestiva e hipertensión pulmonar con aumento
el VI está dilatado. del segundo ruido. Tras años de sobrecarga de volumen,
- Insuficiencia mitral (soplo pansistólico en ápex irradiado si no se tratan se producen cambios irreversibles en las
a axila) producida por dilatación del anillo mitral. arteriolas pulmonares, condicionando un aumento de
- Bloqueo completo de rama izquierda, que se presenta las resistencias que acaba por invertir la dirección del
en un 30% de los pacientes con miocardiopatía dilata- shunt y dar lugar a cianosis: es el llamado síndrome de
da y que produce un empeoramiento en la insuficiencia Einsenmenger. En esta situación, el único tratamiento
mitral y una disminución significativa del gasto cardíaco definitivo es el trasplante cardiopulmonar. La opción 2
por la asincronía A-V, inter e intraventricular. es una opción sacada de una pregunta de MIR real: real-
Por lo tanto, la respuesta correcta es la miocardiopatía mente con la exploración física y una radiografía de tórax
dilatada, que probablemente sea idiopática. se podría tener información válida para el diagnóstico,
si bien a día de hoy el diagnóstico se basa en el ecocar-
diograma. Por últimos, las crisis hipoxémicas son típicas
48. La miocardiopatía restrictiva hacía muchos años que no de cardiopatías con hipoaflujo pulmonar (“FEA”: Fallot,
era preguntada, pero hicieron una pregunta similar a Ebstein, atresia pulmonar).
ésta pero en relación con la hemocromatosis.
La miocardiopatía restrictiva es una ICC diastólica (fun-
ción sistólica conservada) que se produce por fibrosis y/o 52. Pregunta de MIR real. Como nos enfrentamos a ella en el
infiltración del miocardio. tema de las cardiopatías congénitas nos vamos directos a
Puede ser idiopática pero la suelen preguntar asociada a contestar que la respuesta correcta es la transposición de
una enfermedad por depósito (hemocromatosis, Fabry, las grandes arterias, pero claro, si nos encontramos esta
depósito de glucógeno…), infiltrativa (amioloidosis…), pregunta en el contexto de un examen completo hacer
metástasis o radioterapia previa. el diagnóstico diferencial entre las 4 respuestas sería
La clínica es similar a la de la pericarditis constrictiva un poco más complicado. El enunciado nos dice que se
y a veces es difícil diferenciarlas (repasa el cuadro del trata de algún tipo de problema cianógeno, esto ya nos
manual), con clínica predominante derecha y con silueta descarta las opciones 1 y 4 que no lo son. Con respecto
Pág. 12 Cardiología y Cirugía Cardiovascular Fase de consolidación
www.academiamir.com Test de clase AMIR
a la opción 2, el niño debería tener clínica de dificultad
respiratoria, ya que es esta la causa de su cianosis. La res-
puesta 4 queda descartada porque no me cuentan nada
en el enunciado que me lleve a pensar en que el niño ha
sangrado (parto traumático, situación de hipoxia, etc).
53. En primer lugar debes recordar que los soplos eyectivos,
piantes, rudos, fuertes y paraesternales suelen referirse
a CIV. En segundo lugar hay datos de hipoaflujo pulmo-
nar (podría corresponder a una estenosis pulmonar o a
un cortocircuito derecha izquierda), de hipoxia crónica
(policitemia) y de hipertrofia de ventrículo derecho, todas
características comunes a la tetralogía de Fallot. Podrías
descartar la opción 1 por ser una cardiopatía que no
hipertrofia el ventrículo derecho.
Fase de consolidación Cardiología y Cirugía Cardiovascular Pág. 13
También podría gustarte
- Farmaco Semana13 NorisleonDocumento7 páginasFarmaco Semana13 NorisleonLeannys LeónAún no hay calificaciones
- Farmacología de Falla CardíacaDocumento5 páginasFarmacología de Falla CardíacaMary Luisa Baldovino ManjarrezAún no hay calificaciones
- CARDIOVASCULARDocumento9 páginasCARDIOVASCULARErickHerediaSánchezAún no hay calificaciones
- Resumen de Ic 2022 M Jara LaterDocumento7 páginasResumen de Ic 2022 M Jara LaterPerla PerezAún no hay calificaciones
- Farmaco CardiacaDocumento17 páginasFarmaco CardiacaDiego Esteban CruyffAún no hay calificaciones
- A Fármacos Antiarrítmicos Primera ParteDocumento96 páginasA Fármacos Antiarrítmicos Primera ParteMaris EscalanteAún no hay calificaciones
- Insuficiencia Cardiaca AgudaDocumento48 páginasInsuficiencia Cardiaca AgudaAugusto BarbozaAún no hay calificaciones
- Trabajo Taller Cardiología 2020 035Documento4 páginasTrabajo Taller Cardiología 2020 035martin najeraAún no hay calificaciones
- Agentes Antiarritmicos - Bradiarritmias 07-10-19Documento36 páginasAgentes Antiarritmicos - Bradiarritmias 07-10-19Teresa De Jesus Villalta OrtizAún no hay calificaciones
- Insuficiencia Cardiaca CongestivaDocumento7 páginasInsuficiencia Cardiaca CongestivaAlex Mauricio Bravo LozanoAún no hay calificaciones
- ENTADADocumento38 páginasENTADAemmAún no hay calificaciones
- Algoritmo BradicardiaDocumento11 páginasAlgoritmo BradicardiaRicardo Gutierrez100% (2)
- Manejo de Insuficiencia CardíacaDocumento18 páginasManejo de Insuficiencia CardíacaKevin RodríguezAún no hay calificaciones
- Insuficiencia CardiacaDocumento7 páginasInsuficiencia CardiacaOriana Carolina Gutierrez OllarvesAún no hay calificaciones
- Tratamiento para La ICDocumento3 páginasTratamiento para La ICdaniel torres lopezAún no hay calificaciones
- Manual CTO - Adenda Actualizacion 2010Documento40 páginasManual CTO - Adenda Actualizacion 2010KARENZITARGAún no hay calificaciones
- Taller de Falla CardiacaDocumento5 páginasTaller de Falla Cardiaca0511710018 KAREN MUÑOZ BÁEZ ESTUDIANTE ACTIVOAún no hay calificaciones
- Antiarritmicos y AntianginososDocumento28 páginasAntiarritmicos y AntianginososIvonneAún no hay calificaciones
- TX de La Insuficiencia CardiacaDocumento28 páginasTX de La Insuficiencia CardiacaRene Vela100% (1)
- Antiarritmicos y AntiaginososDocumento49 páginasAntiarritmicos y AntiaginososIngrid ManriqueAún no hay calificaciones
- Farmacologia Del Sist. CardiovascularDocumento38 páginasFarmacologia Del Sist. Cardiovascularcejasleila97Aún no hay calificaciones
- CARDIO Ad Manual (OK)Documento8 páginasCARDIO Ad Manual (OK)PauAún no hay calificaciones
- CardiologiaDocumento4 páginasCardiologiaHéktor EAAún no hay calificaciones
- Farmacos AntiarrítmicosDocumento9 páginasFarmacos AntiarrítmicosRosa SanchezAún no hay calificaciones
- Semiología de La Insuficiencia CardiacaDocumento5 páginasSemiología de La Insuficiencia CardiacaEuden Moisés Beleño MoraAún no hay calificaciones
- Farmacología Cardiovascular y Del Aparato Respiratorio CuestionarioDocumento39 páginasFarmacología Cardiovascular y Del Aparato Respiratorio CuestionarioÁlvaro Miguel Carranza MontalvoAún no hay calificaciones
- AntianginososDocumento12 páginasAntianginososdaniela marcanoAún no hay calificaciones
- Farmacología de La Insuficiencia CardiacaDocumento10 páginasFarmacología de La Insuficiencia Cardiacapentagono007Aún no hay calificaciones
- Farmacología de La Insuficiencia CardíacaDocumento56 páginasFarmacología de La Insuficiencia CardíacaNicky_VCAún no hay calificaciones
- ANTIARRITMICOSDocumento20 páginasANTIARRITMICOSAlvaro Vega Levano100% (1)
- Tratamiento de Cardiopatía IsquémicaDocumento29 páginasTratamiento de Cardiopatía IsquémicaFrancisco GuerraAún no hay calificaciones
- Caso 5 NeonatologiaDocumento7 páginasCaso 5 NeonatologiaFIORELA SOTOAún no hay calificaciones
- Antiarritmicos y AntiaginososDocumento48 páginasAntiarritmicos y AntiaginososFrancia Rukova ValdezAún no hay calificaciones
- Expo - Farmacologia FINALDocumento29 páginasExpo - Farmacologia FINALLOZOYA CEDE?O RAFAEL AXUANAún no hay calificaciones
- Fármacos AntianginososDocumento3 páginasFármacos AntianginososMelina CataldiAún no hay calificaciones
- Cardio 3Documento28 páginasCardio 3CentroCopias PapeleriaAún no hay calificaciones
- Resolución ENARM (Autoguardado)Documento58 páginasResolución ENARM (Autoguardado)Javier Martin Bartolo GarciaAún no hay calificaciones
- Insuficiencia CardíacaDocumento32 páginasInsuficiencia Cardíacaerika chipantizaAún no hay calificaciones
- Insuficiencia Cardiaca 2agudaDocumento19 páginasInsuficiencia Cardiaca 2agudaandresemiliochitancasanovaAún no hay calificaciones
- Mma CDocumento13 páginasMma CFeli ShawarmaAún no hay calificaciones
- 5 Fibrilación AuricularDocumento7 páginas5 Fibrilación AuricularEsperi ValdovinosAún no hay calificaciones
- AntiagregantesDocumento3 páginasAntiagregantesJosé gregorio Vivas mendezAún no hay calificaciones
- Richard Escalona Clinica 3 Semana 5Documento3 páginasRichard Escalona Clinica 3 Semana 5̷L̷e̷o̷n̷a̷r̷d̷o̷ ̷L̷y̷i̷r̷i̷o̷n̷Aún no hay calificaciones
- Antiarritmicos CompletoDocumento13 páginasAntiarritmicos CompletoAlejandraOvalleAún no hay calificaciones
- ANTIARRITMICOS I y IIDocumento33 páginasANTIARRITMICOS I y IIMarisleysis Yahoska Martinez VelásquezAún no hay calificaciones
- Clase Dbio 1044 Insuficiencia CardiacaDocumento29 páginasClase Dbio 1044 Insuficiencia Cardiacar2naAún no hay calificaciones
- Resumen - Insuficiencia CardiacaDocumento9 páginasResumen - Insuficiencia CardiacaCarlitosGimenezAún no hay calificaciones
- Cuestionario Grupo 3 - Insuficiencia CardiacaDocumento11 páginasCuestionario Grupo 3 - Insuficiencia CardiacaVictor Euclides Briones MoralesAún no hay calificaciones
- Manejo Farmacológico de La Insuficiencia CardíacaDocumento11 páginasManejo Farmacológico de La Insuficiencia CardíacapiaAún no hay calificaciones
- Fármacos y Corazón PDFDocumento17 páginasFármacos y Corazón PDFJonatan Aliaga RodriguezAún no hay calificaciones
- ICC e ICADocumento10 páginasICC e ICAJaime ZapataAún no hay calificaciones
- Capitulo 11 Sindrome Coronario CronicoDocumento6 páginasCapitulo 11 Sindrome Coronario CronicoDaniela MartinezAún no hay calificaciones
- Clase 7 de Julio de 2017 ArritmiasDocumento13 páginasClase 7 de Julio de 2017 ArritmiasKary Isabel Fuenzalida MaripanguiAún no hay calificaciones
- Farmacología CardiovascularDocumento2 páginasFarmacología CardiovascularllaqtaAún no hay calificaciones
- Angor Estable o de EsfuerzoDocumento9 páginasAngor Estable o de EsfuerzoAlexander PeraltaAún no hay calificaciones
- Bradiarritmia - Taquiarritmia (Profesor)Documento46 páginasBradiarritmia - Taquiarritmia (Profesor)Jorge Andres Gutierrez MontenegroAún no hay calificaciones
- Reynoso TerapeuticaDocumento30 páginasReynoso TerapeuticaEstefania MoralesAún no hay calificaciones
- Interpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasDe EverandInterpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasAún no hay calificaciones
- Manual De Procedimientos Cardiacos Intervencionistas Para Cardiólogos Principiantes: (Un Resumen De La Literatura Actual Sobre Cardiología)De EverandManual De Procedimientos Cardiacos Intervencionistas Para Cardiólogos Principiantes: (Un Resumen De La Literatura Actual Sobre Cardiología)Calificación: 5 de 5 estrellas5/5 (1)
- Gestión del conocimiento: cuidado para la salud cardiorrespiratoriaDe EverandGestión del conocimiento: cuidado para la salud cardiorrespiratoriaAún no hay calificaciones
- ANATOMÍADocumento15 páginasANATOMÍAErickHerediaSánchezAún no hay calificaciones
- Síndrome FebrilDocumento18 páginasSíndrome FebrilErickHerediaSánchezAún no hay calificaciones
- Sindrome de Distres Respiratorio NeonatalDocumento30 páginasSindrome de Distres Respiratorio NeonatalErickHerediaSánchezAún no hay calificaciones
- DERMATOLOGÍADocumento7 páginasDERMATOLOGÍAErickHerediaSánchezAún no hay calificaciones
- Consolidación DG ComentariosDocumento4 páginasConsolidación DG ComentariosMónica V. GaricanoAún no hay calificaciones
- Historia Clinica Pediatrica SNS MSPDocumento67 páginasHistoria Clinica Pediatrica SNS MSPErickHerediaSánchez0% (1)
- Biometria PediatriaDocumento33 páginasBiometria PediatriaErickHerediaSánchezAún no hay calificaciones
- Ictericia NeonatalDocumento21 páginasIctericia NeonatalErickHerediaSánchezAún no hay calificaciones
- Dr. Juan Miguel MontesDocumento51 páginasDr. Juan Miguel MontesErickHerediaSánchezAún no hay calificaciones
- Capitlo 4 Pag 32Documento85 páginasCapitlo 4 Pag 32Anshy V. FreireAún no hay calificaciones
- Asfixia y Encefalopatia Hipóxico-IsquémicaDocumento19 páginasAsfixia y Encefalopatia Hipóxico-IsquémicaErickHerediaSánchezAún no hay calificaciones
- Hipoglicemia NeonatalDocumento23 páginasHipoglicemia NeonatalErickHerediaSánchezAún no hay calificaciones
- CONSENTIMIENTO Cesarea DibujitoDocumento2 páginasCONSENTIMIENTO Cesarea DibujitoErickHerediaSánchezAún no hay calificaciones
- Maltrato InfantilDocumento51 páginasMaltrato InfantilErickHerediaSánchezAún no hay calificaciones
- Conscentimiento InformadoDocumento2 páginasConscentimiento InformadoErickHerediaSánchezAún no hay calificaciones
- CONSENTIMIENTO Cesarea DibujitoDocumento2 páginasCONSENTIMIENTO Cesarea DibujitoErickHerediaSánchezAún no hay calificaciones
- CONSENTIMIENTO Cesarea + EsterilizacionDocumento2 páginasCONSENTIMIENTO Cesarea + EsterilizacionErickHerediaSánchez100% (1)
- Infección de Vías Respiratorias AltasDocumento86 páginasInfección de Vías Respiratorias AltasErickHerediaSánchezAún no hay calificaciones
- CONSENTIMIENTO CistectomiaDocumento2 páginasCONSENTIMIENTO CistectomiaErickHerediaSánchezAún no hay calificaciones
- 4to Programa. La Fe y La CreacionDocumento29 páginas4to Programa. La Fe y La CreacionErickHerediaSánchezAún no hay calificaciones
- InmunizacionesDocumento37 páginasInmunizacionesErickHerediaSánchezAún no hay calificaciones
- 01 Dios ExisteDocumento35 páginas01 Dios ExisteErickHerediaSánchezAún no hay calificaciones
- ADOLESCENCIADocumento63 páginasADOLESCENCIAErickHerediaSánchezAún no hay calificaciones
- Tratamiento de Micosis SuperficialesDocumento2 páginasTratamiento de Micosis SuperficialesErickHerediaSánchezAún no hay calificaciones
- Tratamiento de Infecciones Bacterianas PrevalentesDocumento5 páginasTratamiento de Infecciones Bacterianas PrevalentesErickHerediaSánchezAún no hay calificaciones
- Tratamiento de Micosis SuperficialesDocumento2 páginasTratamiento de Micosis SuperficialesErickHerediaSánchezAún no hay calificaciones
- Tratamiento de ParasitosisDocumento3 páginasTratamiento de ParasitosisErickHerediaSánchezAún no hay calificaciones
- Phrases in SpanishWriting SPDocumento2 páginasPhrases in SpanishWriting SPMelissa Ramos-OteroAún no hay calificaciones
- 4 Enfermedades ValvularesDocumento94 páginas4 Enfermedades ValvularesMonique MacielAún no hay calificaciones
- Estenosis MitralDocumento7 páginasEstenosis Mitralsamuel david vera rodriguezAún no hay calificaciones
- Stemi (1) IamDocumento54 páginasStemi (1) IammjurrutiaAún no hay calificaciones
- Fibrinolisis Con Alteplasa en Coartación de Aorta 1663378313Documento9 páginasFibrinolisis Con Alteplasa en Coartación de Aorta 1663378313JAVIER AQUILES HIDALGO ACOSTAAún no hay calificaciones
- Accidente CerebrovascularDocumento11 páginasAccidente CerebrovascularEveliaAún no hay calificaciones
- Estenosis AorticaDocumento23 páginasEstenosis Aorticajavier_klauerAún no hay calificaciones
- Reanimación CardiopulmonarDocumento37 páginasReanimación Cardiopulmonartomasabud23Aún no hay calificaciones
- Insuficiencia CardiacaDocumento22 páginasInsuficiencia CardiacaanamalonzoAún no hay calificaciones
- Ehac270 (1) .En - EsDocumento99 páginasEhac270 (1) .En - EsCG MadeleineAún no hay calificaciones
- Balon Intraaortico de ContrapulsacionDocumento2 páginasBalon Intraaortico de ContrapulsacionCristian Barreiro GarciaAún no hay calificaciones
- Hipertensión Pulmonar PDFDocumento1 páginaHipertensión Pulmonar PDFDiego Felipe Herrera ParraAún no hay calificaciones
- Disección AórticaDocumento12 páginasDisección AórticaDeibys Cando PalenciaAún no hay calificaciones
- Desg CardioDocumento27 páginasDesg Cardiomir-medicina100% (4)
- Tromboembolia Pulmonar DX y TX Dr. Penalo RiiDocumento28 páginasTromboembolia Pulmonar DX y TX Dr. Penalo RiiJoel Penalo BatistaAún no hay calificaciones
- ANGIOPATIASDocumento1 páginaANGIOPATIASAndrea NevárezAún no hay calificaciones
- Definitivo Signos y Síntomas Del Sistema CardiovascularDocumento38 páginasDefinitivo Signos y Síntomas Del Sistema CardiovascularfulanotaAún no hay calificaciones
- Oclusión Arterial AgudaDocumento3 páginasOclusión Arterial AgudaCamila YaruroAún no hay calificaciones
- Hemorragia Subaracnoidea Caso ClinicoDocumento7 páginasHemorragia Subaracnoidea Caso ClinicoFísio EdAún no hay calificaciones
- ArritmiasDocumento40 páginasArritmiasJose Fernando Cardona NicosiaAún no hay calificaciones
- Arritmias FinalDocumento22 páginasArritmias FinalErikaAún no hay calificaciones
- Arritmias LetalesDocumento9 páginasArritmias LetalesArteAún no hay calificaciones
- Tromboembolismo Pulmonar AgudoDocumento30 páginasTromboembolismo Pulmonar AgudoMaximiliano Cortes OchoaAún no hay calificaciones
- IamDocumento5 páginasIamKarla Diaz RecaldeAún no hay calificaciones
- Accidente Cerebrovascular HemorrágicoDocumento35 páginasAccidente Cerebrovascular HemorrágicoGerson JrAún no hay calificaciones
- First Aid To The USMLE Step 2 CK EspañolDocumento903 páginasFirst Aid To The USMLE Step 2 CK EspañolYoelis Navarro100% (5)
- Enfermedad CerebrovascularDocumento1 páginaEnfermedad CerebrovascularFRANCISCO JAVIER RAMIREZ100% (1)
- KArDioOlogiA IVDocumento57 páginasKArDioOlogiA IVirly1935Aún no hay calificaciones
- Cuestionario de CardioDocumento76 páginasCuestionario de CardioTaTy PoMaAún no hay calificaciones
- Informe de Resultados Electrocardiograma: 1) Antecedentes PersonalesDocumento3 páginasInforme de Resultados Electrocardiograma: 1) Antecedentes PersonalesAlex NegreteAún no hay calificaciones
- Ia Cardio 1Documento2 páginasIa Cardio 1OscarAún no hay calificaciones