Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Estado Epiléptico
Cargado por
Jerry Garcia0 calificaciones0% encontró este documento útil (0 votos)
14 vistas19 páginasclases
Título original
Estado epiléptico
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoclases
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
14 vistas19 páginasEstado Epiléptico
Cargado por
Jerry Garciaclases
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 19
Estado epiléptico
Definición operacional Estado epiléptico
convulsivo generalizado (EECG):
• El estado epiléptico convulsivo generalizado en niños mayores de
cinco años se refiere a cinco minutos de: A) Crisis continuas o B) Dos o
más crisis discretas entre las cuales existe una recuperación
incompleta de la conciencia. En niños menores de cinco años el
criterio del tiempo de duración es más prolongado, este va de diez a
quince minutos.
Estado epiléptico no convulsivo:
(EENC)
• Se caracteriza por ausencia de actividad motora (convulsiones) y con registro
electroencefalográfico anormal, consistentes en descarga punta onda lenta de
duración prolongada que alteran el fondo eléctrico interictal. Estado epiléptico
refractario: se caracteriza por la persistencia de crisis a pesar de la administración
de dos o más anticonvulsivantes de primera y segunda línea con una duración
mayor de sesenta minutos
Etiologías frecuentes de estatus epilépticos en niños
1. Estado epiléptico febril (23 al 30%) 3. Estado epiléptico remoto (16 39%)
2. Estado epiléptico agudo sintomático (17 52%). • encefalopatía hipóxico isquémica (parálisis cerebral
Infección aguda del SNC (meningitis, encefalitis, infantil)
neurocisticercosis, absceso cerebral, entre otros).
• Desórdenes de la migración neuronal
• Alteraciones metabólicas (hipoglicemia,
hipocalcemia, hiponatremia, hipoxia, ácidosis • Disgenesias cerebrales
metabólica, errores innatos del metabolismo,
síndrome de Reyé). • Enfermedades neurodegenerativas.
• Incumplimiento o suspensión del tratamiento 4. Estado epiléptico Idiopático (15 al 19%)
anticonvulsivante.
5. Crisis presentes en ausencia de lesión del SNC
• Tóxicos (plomo, órganos - fosforados, fenotiazina,
antidepresivos tricíclicos, isoniacida,
antihistamínicos, anticolinérgicos, cocaina,
sobredosis de anticonvulsivantes).
Manifestaciones clínicas
Las convulsiones se clasifican en dos grupos:
1. Las convulsiones generalizadas afectan a ambos lados 2. Las convulsiones focales se localizan en una sola área
del cerebro del cerebro. Estas convulsiones también se conocen como
convulsiones parciales
Las convulsiones de ausencia, a veces llamadas epilepsia Las convulsiones focales simples afectan una pequeña
menor o pequeño mal, pueden causar un parpadeo parte del cerebro. Estas convulsiones pueden causar
rápido o la mirada fija a lo lejos por unos pocos segundos. sacudidas o un cambio de sensación, como un sabor u
olor extraño
Las convulsiones tonicoclónicas, también llamadas Las convulsiones focales complejas pueden hacer que la
epilepsia mayor o gran mal, pueden hacer que la persona con epilepsia se sienta confundida o aturdida. La
persona:Grite. persona no podrá responder preguntas ni seguir
Pierda el conocimiento. instrucciones por unos pocos minutos.
Se caiga al piso.
Tenga rigidez o espasmos musculares Las convulsiones generalizadas secundarias comienzan
en una parte del cerebro, pero luego se extienden a
ambos lados del cerebro.
Manifestaciones clínicas
• a. Las manifestaciones clínicas dependen de la edad de inicio, etiología y hallazgos en el
electroencefalograma. (EEG).
• b. La exploración neurológica completa es esencial para la valoración de las
complicaciones en estos pacientes.
• Estado epiléptico convulsivo:
• Presencia de convulsiones:
• Clónica
• Tónico clónicas
• Tónicas
• Mioclónicas
• Alteraciones del estado mental: confusión, letargia o coma
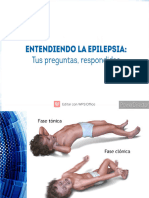
El cuadro clínico del estatus epiléptico convulsivo
generalizado (EECG) se presenta en tres fases:
• Primera fase:
Duración aproximadamente 30 60 minutos y se caracteriza por que los signos vitales
se mantienen dentro de rangos normales o se producen discretas variaciones en
forma compensatoria tales como: aumenta la presión arterial, disminuye el pH por
incremento del ácido láctico, aumenta la glicemia por efecto de las catecolaminas y
la temperatura corporal se incrementa en 1ºC.
Segunda fase o de meseta:
La alteración de los signos vitales puede ya comprometer la homeostasis
corporal: la presión arterial y la PaO2 disminuyen, aumenta la PaCO2, se
incrementa el fluido pulmonar, la temperatura aumenta 2ºC, la glucosa se
mantiene ligeramente por encima de lo normal, hay aumento de los
niveles de potasio, hay mayor ácidosis metabólica y a nivel cerebral se
inicia un estado metabólico descompensado.
Tercera fase o de descompensación:
Se presenta una a dos horas después de iniciado el estatus
convulsivo y se caracteriza porque hay compromiso variable de
diversos órganos lo que provoca serias complicaciones, incluyendo
la muerte
Diagnóstico
• Es eminentemente clínico, confirmado por el estudio electro -
encefalográfico. Se debe recabar información sobre:
• Estado previo de salud enfermedad
• Historia clínica sobre actividad epiléptica continua
• Semiología ictal
• Antecedentes previos de epilepsia
• Suspensión de tratamiento
• Enfermedades concomitantes
• Uso de drogas, alcohol
Exámenes de gabinete
• EEG: Electroencefalograma para confirmar diagnóstico.
• El EEG permite identificar el origen focal o generalizado.
• TAC (Tomografía axial computarizada cerebral):
• Debe realizarse hasta que las crisis han cedido
• Se realiza para identificar probables causas estructurales. - RM (Resonancia
magnética):
• Indicada ante la sospecha de encefalitis, alteraciones del hipocampo,
neocorteza, cuerpo calloso, tálamo.
• PL (punción lumbar). Se realiza ante la sospecha de etiología infecciosa.
Tratamiento
Drogas de primera línea 1.
Diazepam 0.3 0.5 mg/kg IV/IO/TR.
Si la vía de administración es la trans - rectal, se debe calcular a 0.5 mg/ Kg, y se debe indicar administrarlo
lentamente, sin diluir. Dosis máxima en menores de 5 años, 5mg y en mayores de 5 años, 10mg.
Si la convulsión no cede: repetir después de 5 minutos, máximo dos dosis.
Si la convulsión no ha cedido con dos dosis de diazepam, utilizar:
2. Midazolam IV/IM/IO 0.2 mg/kg.
El Midazolam puede ser utilizado por vía intramuscular en ausencia de acceso venoso. Dosis máxima en
pacientes de 6 meses a 5 años: 6 miligramos, en pacientes de 6 - 12 años hasta 10 miligramos. Las
benzodiazepinas pueden provocar hipotensión arterial, depresión cardiorrespiratoria, ataxia, vómitos.
tratamiento
Independientemente si cede o no la convulsión después del uso de benzodiacepinas se debe impregnar con:
• 3. Fenitoína IV dosis: 15 20 mg/kg/ dosis
• Diluido en NaCl al 0.9% (SSN) a una velocidad de 1mg /kg/minuto, no se recomienda infundir en
un tiempo menor de 20 minutos. Si la convulsión cede, se debe iniciar dosis de mantenimiento
8 - 12 horas después de la impregnación. Según edad:
• 6 meses a 3 años: 8 10 mg/kg /día dividido cada doce horas.
• 4- 6: años 7.5 9 mg/kg/día dividido cada doce horas
• 7-9: años 7- 8 mg/kg/día dividido cada doce horas
• 10-16: años 6 - 7 mg/kg/día divido cada doce horas.
• En el caso que las convulsiones persistan después de la dosis de impregnación indicar:
• fenitoína, debe administrarse una dosis adicional de 5 10 mg/kg para completar una dosis total
de 25/mg/kg.
También podría gustarte
- Qué es la Epilepsia. Causas, Síntomas, Diagnóstico y Tratamiento: TRASTORNOS DEL SUEÑO, #2De EverandQué es la Epilepsia. Causas, Síntomas, Diagnóstico y Tratamiento: TRASTORNOS DEL SUEÑO, #2Aún no hay calificaciones
- Crisis Convulsivas: Causas, Tipos y TratamientoDocumento5 páginasCrisis Convulsivas: Causas, Tipos y TratamientodeybidmgAún no hay calificaciones
- Act EpiiiiiiiiiiiiiiiiiiiiiiiiiiiiiiDocumento44 páginasAct EpiiiiiiiiiiiiiiiiiiiiiiiiiiiiiiPaul Andres Guijarro BasantesAún no hay calificaciones
- Estatus Epiléptico: Tratamiento y ClasificaciónDocumento43 páginasEstatus Epiléptico: Tratamiento y ClasificaciónRosella Yvette Suárez OdarAún no hay calificaciones
- EpilepsiaDocumento6 páginasEpilepsiaYazhMuñoz100% (1)
- Presentación EpilepsiaDocumento15 páginasPresentación EpilepsiaDianaPaolaPeñuelaAún no hay calificaciones
- Farmacos AnticonvulsivosDocumento42 páginasFarmacos AnticonvulsivosMayra GuzmánAún no hay calificaciones
- Crisis ConvulsivaDocumento9 páginasCrisis Convulsivacarlos sanchezAún no hay calificaciones
- Estado epiléptico: definición, clasificación y fisiopatologíaDocumento79 páginasEstado epiléptico: definición, clasificación y fisiopatologíafujirataAún no hay calificaciones
- ConvulsionesDocumento25 páginasConvulsionesLissette Ruiz BautistaAún no hay calificaciones
- EpilepsiaDocumento6 páginasEpilepsiaFer PonceAún no hay calificaciones
- Crisis-Convulsivas DefDocumento47 páginasCrisis-Convulsivas Defmarkitoz nakatsuAún no hay calificaciones
- 15 Convulsiones NeonatalesDocumento26 páginas15 Convulsiones NeonatalesSharon AldaveAún no hay calificaciones
- EpilepsiaDocumento19 páginasEpilepsiaDamaris MansillaAún no hay calificaciones
- Crisis convulsivas en pediatría: clasificación, etiología y diagnósticoDocumento72 páginasCrisis convulsivas en pediatría: clasificación, etiología y diagnósticoCarlos Parra LeónAún no hay calificaciones
- Sindrome ConvulsivoDocumento11 páginasSindrome ConvulsivoAlfonso WilchesAún no hay calificaciones
- Epilepsia y crisis convulsivasDocumento24 páginasEpilepsia y crisis convulsivasMiriamAún no hay calificaciones
- Convulsiones en Edades Pediatricas (Clase)Documento9 páginasConvulsiones en Edades Pediatricas (Clase)Carolina CastilloAún no hay calificaciones
- SX ConvulsivoDocumento13 páginasSX ConvulsivoAndrea Tamara Rauser ChavezAún no hay calificaciones
- EpilepsiaDocumento9 páginasEpilepsiaivanacaico15Aún no hay calificaciones
- Manejo Del Status ConvulsivoDocumento63 páginasManejo Del Status ConvulsivoHannia CabreraAún no hay calificaciones
- Convulsiones en La InfanciaDocumento33 páginasConvulsiones en La InfanciaPaco Paco WilsonAún no hay calificaciones
- Fármacos en el tratamiento de la epilepsiaDocumento53 páginasFármacos en el tratamiento de la epilepsiamaferespinozaAún no hay calificaciones
- Convulsiones en PediatriaDocumento20 páginasConvulsiones en PediatriaRoxana Vasquez Montenegro0% (1)
- Convulsiones DefinitivoDocumento10 páginasConvulsiones DefinitivoPenelopeAún no hay calificaciones
- Neurologia TareaDocumento6 páginasNeurologia TareaMaria RivasAún no hay calificaciones
- Convulsiones en PediatriaDocumento36 páginasConvulsiones en PediatriaCarolina CastilloAún no hay calificaciones
- Epilepsia: Definición, Tipos de Crisis y TratamientoDocumento53 páginasEpilepsia: Definición, Tipos de Crisis y TratamientoDayana NatalyAún no hay calificaciones
- SINDROME CONVULSIVO Pediatria LLDocumento15 páginasSINDROME CONVULSIVO Pediatria LLELSA PAOLA TURRUBIATES CHANEZAún no hay calificaciones
- PresentaciónDocumento29 páginasPresentaciónSOLEDAD SARY REYES CONDORIAún no hay calificaciones
- Antiepilépticos Mas ComunesDocumento29 páginasAntiepilépticos Mas ComunesEleazar José Lugo AguileraAún no hay calificaciones
- Resumen ComicialesDocumento9 páginasResumen ComicialesAndrea María González ArdónAún no hay calificaciones
- Estatus ConvulsivoDocumento5 páginasEstatus ConvulsivoPaula Alejandra ArdilaAún no hay calificaciones
- ANTICONVULSIVANTESDocumento51 páginasANTICONVULSIVANTESRacheal Walker0% (1)
- Status EpilépticoDocumento24 páginasStatus EpilépticoFe VerdaderaAún no hay calificaciones
- EpilepsiaDocumento19 páginasEpilepsiaaide constanzaAún no hay calificaciones
- Convulsion EsDocumento9 páginasConvulsion EsGricelda OrtizAún no hay calificaciones
- Sindrome ConvulsivoDocumento19 páginasSindrome ConvulsivoCarmenza Julieth Perez Muñoz100% (1)
- EpilepsiaDocumento26 páginasEpilepsiaMeilyn Fernández AcuñaAún no hay calificaciones
- Estado EpilepticoDocumento7 páginasEstado EpilepticoSofia Adarve RengifoAún no hay calificaciones
- 1 Convulsion 11Documento22 páginas1 Convulsion 11Judith ArandanosAún no hay calificaciones
- 23 AntiepilepticosDocumento8 páginas23 AntiepilepticosKARLA LISSETTE QUEVEDO MUNOZAún no hay calificaciones
- Las Crisis ConvulsivasDocumento12 páginasLas Crisis ConvulsivasRamos KeniaAún no hay calificaciones
- ConvulsionesDocumento41 páginasConvulsionesMaria MitaAún no hay calificaciones
- Trastornos Cognitivos 20Documento46 páginasTrastornos Cognitivos 20Dalex Amilkar RojasAún no hay calificaciones
- Síndrome de WestDocumento27 páginasSíndrome de WestTomas Ricardo Caballero PittiAún no hay calificaciones
- EpilepsiaDocumento32 páginasEpilepsiaHassan HamdanAún no hay calificaciones
- Epilepsia en PediatriaDocumento38 páginasEpilepsia en PediatriaGonzalo Casillas JalomoAún no hay calificaciones
- Sindrome ConvulsivoDocumento3 páginasSindrome ConvulsivoGenesis PinedaAún no hay calificaciones
- Nuevo Epilepsia AgregadoDocumento28 páginasNuevo Epilepsia AgregadoYasmin NunesAún no hay calificaciones
- Epilepsia pediátrica: definiciones, clasificación, etiología y tratamientoDocumento6 páginasEpilepsia pediátrica: definiciones, clasificación, etiología y tratamientoOmar Camilo Martinez SerranoAún no hay calificaciones
- EPILEPSIADocumento8 páginasEPILEPSIAmariasantanaAún no hay calificaciones
- Manejo Del Status ConvulsivoDocumento63 páginasManejo Del Status ConvulsivoTania Fuentes SalazarAún no hay calificaciones
- Sindrome ConvulsivoDocumento17 páginasSindrome ConvulsivoRosmery Celinda RiverosAún no hay calificaciones
- Medicamentos AntihepilecticosDocumento9 páginasMedicamentos AntihepilecticosAlbatros TeachAún no hay calificaciones
- Sd. Convulsivo, Convulsion FebrilDocumento46 páginasSd. Convulsivo, Convulsion FebrilBrenda LlanosAún no hay calificaciones
- Clases Convulsiones y EpilepsiaDocumento41 páginasClases Convulsiones y EpilepsiaDaniela Leon AlvaradoAún no hay calificaciones
- Status StatitusDocumento13 páginasStatus StatitusBraian AlexanderAún no hay calificaciones
- EPILEPSIA PresentaciónDocumento23 páginasEPILEPSIA PresentaciónIris GuevaraAún no hay calificaciones
- Convulsion EsDocumento61 páginasConvulsion EsFrancisco ChavezAún no hay calificaciones
- Liquidos y ElectrolitosDocumento112 páginasLiquidos y ElectrolitosJerry GarciaAún no hay calificaciones
- Tema Historia de Las EnfermedadesDocumento39 páginasTema Historia de Las EnfermedadesJerry GarciaAún no hay calificaciones
- Tema - 3 - Proceso SaludenfermedadDocumento39 páginasTema - 3 - Proceso SaludenfermedadJerry GarciaAún no hay calificaciones
- Tema - Historia de Las Enfermedades ParteDocumento44 páginasTema - Historia de Las Enfermedades ParteJerry GarciaAún no hay calificaciones
- TEMA - 6 - Teoría de La CausalidadDocumento34 páginasTEMA - 6 - Teoría de La CausalidadJerry GarciaAún no hay calificaciones
- LEPTOSPIROSISDocumento16 páginasLEPTOSPIROSISJerry GarciaAún no hay calificaciones
- Cardiopatías congénitas en niñosDocumento58 páginasCardiopatías congénitas en niñosJerry GarciaAún no hay calificaciones
- Arbovirus ManejoDocumento37 páginasArbovirus ManejoJerry GarciaAún no hay calificaciones
- Chagas en PediatriaDocumento22 páginasChagas en PediatriaJerry GarciaAún no hay calificaciones
- Manejo Icc - Crisis HipoxicasDocumento40 páginasManejo Icc - Crisis HipoxicasJerry GarciaAún no hay calificaciones
- TEMA - 5 - Historia Natural de La Enfermedad - 2 - 2020Documento29 páginasTEMA - 5 - Historia Natural de La Enfermedad - 2 - 2020Jerry GarciaAún no hay calificaciones
- Trabajador de La SaludDocumento33 páginasTrabajador de La SaludJerry GarciaAún no hay calificaciones
- Tema 9 Articulación Del PieDocumento33 páginasTema 9 Articulación Del PieJerry GarciaAún no hay calificaciones
- Tema 4 Columna Vertebral. Médula Espinal y Nervio EspinalDocumento58 páginasTema 4 Columna Vertebral. Médula Espinal y Nervio EspinalJerry GarciaAún no hay calificaciones
- Esquizofrenia 2022Documento50 páginasEsquizofrenia 2022Jerry GarciaAún no hay calificaciones
- Estructura Social y SaludDocumento196 páginasEstructura Social y SaludJerry GarciaAún no hay calificaciones
- Desarrollo ComunitarioDocumento26 páginasDesarrollo ComunitarioJerry GarciaAún no hay calificaciones
- Libertad y desarrollo comunitario en El SalvadorDocumento36 páginasLibertad y desarrollo comunitario en El SalvadorJerry GarciaAún no hay calificaciones
- Estructura SocialDocumento52 páginasEstructura SocialJerry GarciaAún no hay calificaciones
- Endocrino Manual Residente 2012Documento54 páginasEndocrino Manual Residente 2012Juan Andrés Benítez BockAún no hay calificaciones
- 10.26820/recimundo/6. (3) .Junio.2022.30-36: Enfermedad Inflamatoria PélvicaDocumento7 páginas10.26820/recimundo/6. (3) .Junio.2022.30-36: Enfermedad Inflamatoria PélvicaLenin SaenzAún no hay calificaciones
- Brotes Epidemiologicos - Actividad 1Documento5 páginasBrotes Epidemiologicos - Actividad 1ESTEFANIA VELEZ GUZMAN100% (1)
- 8.sindrome de Steven Johnson y Sindrome de LyellDocumento2 páginas8.sindrome de Steven Johnson y Sindrome de LyellMilton RodriguezAún no hay calificaciones
- Vademecum OtomolecularDocumento25 páginasVademecum OtomolecularVitaminoterapia100% (1)
- Resumen de Clase 1 de InflamacionDocumento7 páginasResumen de Clase 1 de InflamacionJesús Ricardo López LagunaAún no hay calificaciones
- Fisiopatología de La Dislipidemia en El Síndrome MetabólicoDocumento14 páginasFisiopatología de La Dislipidemia en El Síndrome MetabólicoAlba Raquel Maldonado JiménezAún no hay calificaciones
- Neurología Evaluación Final - Con ClavesDocumento5 páginasNeurología Evaluación Final - Con ClavesGuadalupe Pozo LlAún no hay calificaciones
- AlzheimerDocumento15 páginasAlzheimerAly HerreraAún no hay calificaciones
- Elaboración de La Historía Clínica y Exámen FísicoDocumento443 páginasElaboración de La Historía Clínica y Exámen FísicoMatti Sanchez100% (2)
- TRIPTICO Aparato RespitarioDocumento3 páginasTRIPTICO Aparato RespitarioXocolatitaBomBom100% (3)
- Revisión sistemática de la demencia frontotemporal en el ámbito logopédicoDocumento38 páginasRevisión sistemática de la demencia frontotemporal en el ámbito logopédicoNicolás Guevara RamírezAún no hay calificaciones
- Dieta BlandaDocumento2 páginasDieta BlandaJorge Luis SanchezAún no hay calificaciones
- Pae Pie DiabeticoDocumento20 páginasPae Pie DiabeticoSandra Hayde Del CarmenAún no hay calificaciones
- Caso ClinicoDocumento13 páginasCaso ClinicoAngel Jeremy Garcia ArroyoAún no hay calificaciones
- Patologia Laringea IiDocumento11 páginasPatologia Laringea IiLeonardo RodriguezAún no hay calificaciones
- Patologia Del CuelloDocumento49 páginasPatologia Del CuelloFrancisco Raúl DelgadoAún no hay calificaciones
- Flujo Grama Accidente y Enfermedad LaboralDocumento2 páginasFlujo Grama Accidente y Enfermedad LaboralAnonymous ZUFhjW6O0% (1)
- Sindrome de WestDocumento14 páginasSindrome de Westapi-19995623100% (2)
- Inmunoterapia e InmunoprofilaxisDocumento34 páginasInmunoterapia e InmunoprofilaxisWen ÁngelAún no hay calificaciones
- Cemex AntibacDocumento5 páginasCemex AntibacDiego Lizarraga PelayoAún no hay calificaciones
- Cadena EpidemiológicaDocumento5 páginasCadena EpidemiológicaCastro Mejia Aylis MilenaAún no hay calificaciones
- Sindromes PsiquiatricosDocumento10 páginasSindromes PsiquiatricosOsmary CaceresAún no hay calificaciones
- Grupo 3 - Enfermedades Bacterianas de CerdosDocumento32 páginasGrupo 3 - Enfermedades Bacterianas de CerdosLIZ NAYELY SUNTAXI PACHACAMAAún no hay calificaciones
- PDF Caso Clinico Faringoamigdalitis 1 DDDocumento5 páginasPDF Caso Clinico Faringoamigdalitis 1 DDthalia troncosAún no hay calificaciones
- Taller SPSSDocumento3 páginasTaller SPSSBrantorseinAún no hay calificaciones
- Condicionado Andes PlatiniumDocumento23 páginasCondicionado Andes Platiniumpaseguro oficinaAún no hay calificaciones
- 1 Escarlatina PresentaciónDocumento17 páginas1 Escarlatina PresentaciónEdgar Alfredo Saquipay Tenesaca0% (1)
- Baremo de Incapacidad Laboral para Trabajadores PDFDocumento8 páginasBaremo de Incapacidad Laboral para Trabajadores PDFMartin IzaguirreAún no hay calificaciones
- Ficha 12 OCTDocumento5 páginasFicha 12 OCTUriel JoshuaAún no hay calificaciones
- Genética general: Libro de textoDe EverandGenética general: Libro de textoCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Psiconeuroinmunología para la práctica clínicaDe EverandPsiconeuroinmunología para la práctica clínicaCalificación: 5 de 5 estrellas5/5 (4)
- En busca de la mente: El largo camino para comprender la vida mental (y lo que aún queda por descubrir)De EverandEn busca de la mente: El largo camino para comprender la vida mental (y lo que aún queda por descubrir)Calificación: 4.5 de 5 estrellas4.5/5 (3)
- La conciencia en el cerebro: Descifrando el enigma de cómo el cerebro elabora nuestros pensamientosDe EverandLa conciencia en el cerebro: Descifrando el enigma de cómo el cerebro elabora nuestros pensamientosCalificación: 2.5 de 5 estrellas2.5/5 (3)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Ansiedad infantil. Los trastornos explicados a los padresDe EverandAnsiedad infantil. Los trastornos explicados a los padresCalificación: 4.5 de 5 estrellas4.5/5 (25)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Trauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesDe EverandTrauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesCalificación: 1 de 5 estrellas1/5 (1)
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- Manual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteDe EverandManual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteCalificación: 2.5 de 5 estrellas2.5/5 (4)
- Cómo estimular el cerebro del niño: 100 ejercicios para potenciar la concentración, la memoria y otras funciones ejecutivasDe EverandCómo estimular el cerebro del niño: 100 ejercicios para potenciar la concentración, la memoria y otras funciones ejecutivasCalificación: 4.5 de 5 estrellas4.5/5 (12)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- El autismo: Reflexiones y pautas para comprenderlo y abordarloDe EverandEl autismo: Reflexiones y pautas para comprenderlo y abordarloCalificación: 4 de 5 estrellas4/5 (7)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Terapia de vidas pasadas: Un camino hacia la luz del alma. Técnica y prácticaDe EverandTerapia de vidas pasadas: Un camino hacia la luz del alma. Técnica y prácticaCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Puntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)De EverandPuntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)Calificación: 4.5 de 5 estrellas4.5/5 (23)
- Póngase En Forma Sin Salir De Su CasaDe EverandPóngase En Forma Sin Salir De Su CasaCalificación: 4.5 de 5 estrellas4.5/5 (4)
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Diccionario de neurociencias: Aplicadas a organizaciones y personasDe EverandDiccionario de neurociencias: Aplicadas a organizaciones y personasCalificación: 5 de 5 estrellas5/5 (4)
- Psicoterapia breve con niños y adolescentesDe EverandPsicoterapia breve con niños y adolescentesCalificación: 4.5 de 5 estrellas4.5/5 (15)