Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Alteraciones Restrictivas y Obstructivas
Cargado por
Mishell Espinosa0 calificaciones0% encontró este documento útil (0 votos)
11 vistas5 páginasConsulta
Título original
ALTERACIONES RESTRICTIVAS Y OBSTRUCTIVAS
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoConsulta
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
11 vistas5 páginasAlteraciones Restrictivas y Obstructivas
Cargado por
Mishell EspinosaConsulta
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 5
FISIOTERAPIA RESPIRATORIA PRÁCTICA
Nombre: Karol Mishell Espinosa
Fecha: 18/05/2023
CASO DE UN PACIENTE CON OBSTRUCCION Y OTRO CON RESTRICCIÓN DE
LOS PACIENTES QUE ASISTEN AL AREA DE NEUMOLOGIA (FISIOLOGIA
PULMONAR), EXPLICAR:
EL DIAGNOSTICO FISIOTERAPEUTICO
Patología Obstructiva- Enfermedad - EPOC
• Nombre: Fausto Salgado
• Edad: 78 años
• FR:28RPM
• FC:120LPM
• SPO2:87%
• TA:120/80
Paciente masculino de 78 años con EPOC presenta una alteración ventilatoria
obstructiva tipo GOLD 2 moderada, con limitaciones en el sistema respiratorio
afectando estructuras como los alveolos, pared alveolar, neumocitos 1 y 2, bronquios,
células calciformes y cilios, por lo que presenta desaturación, taquicardia y taquipnea, lo
que impide que realice las actividades de la vida diaria.
DISFUNCIONES RESPIRATORIAS
El EPOC (enfermedad pulmonar obstructiva crónica) es una enfermedad crónica que se
caracteriza por la presencia de obstrucción crónica del flujo de aire en los pulmones, lo
que dificulta la respiración. Algunas de las principales disfunciones respiratorias
asociadas al EPOC incluyen:
1. Obstrucción de las vías respiratorias: En el EPOC, la principal disfunción
respiratoria es la obstrucción crónica y progresiva de las vías respiratorias. Esto se debe
a una combinación de factores, como la inflamación de las vías respiratorias, el
estrechamiento de los bronquios y la producción excesiva de mucosidad. La obstrucción
dificulta el flujo de aire tanto durante la inhalación como durante la exhalación.
2. Hiperinsuflación pulmonar: En el EPOC, los pulmones tienden a retener aire, lo
que lleva a una hiperinsuflación pulmonar. Esto significa que los pulmones se llenan
excesivamente de aire y no se vacían completamente durante la exhalación. Como
resultado, el paciente experimenta dificultad para respirar y una sensación de falta de
aire.
3. Deterioro de la función de los bronquios y los alvéolos: El EPOC causa daño
progresivo en los bronquios (tubos que llevan el aire hacia y desde los pulmones) y los
alvéolos (pequeñas bolsas de aire en los pulmones donde se produce el intercambio de
oxígeno y dióxido de carbono). El daño en los bronquios y la pérdida de elasticidad de
los alvéolos dificultan la respiración eficiente y el intercambio gaseoso normal.
4. Disminución de la capacidad de ventilación: Con el tiempo, el EPOC puede llevar
a una disminución de la capacidad de ventilación pulmonar. Esto significa que los
pulmones no pueden llenarse y vaciarse adecuadamente, lo que limita la cantidad de aire
que una persona puede inhalar y exhalar. Como resultado, el paciente puede
experimentar una sensación de falta de aire constante y dificultad para realizar
actividades físicas.
ESPIROMETRÍA OBSTRUCTIVA
La espirometría es una prueba utilizada para evaluar la función pulmonar y puede ser
útil en el diagnóstico y seguimiento de enfermedades respiratorias, incluido el EPOC
(enfermedad pulmonar obstructiva crónica).
En el caso del EPOC, la espirometría puede mostrar ciertos patrones característicos que
indican la presencia de la enfermedad. Estos patrones incluyen:
1. Volumen espiratorio forzado en el primer segundo (FEV1) reducido: El FEV1 es
la cantidad de aire que una persona puede exhalar en el primer segundo de una
espiración forzada. En el EPOC, el FEV1 suele estar disminuido debido a la obstrucción
del flujo de aire en los pulmones. El valor del FEV1 se expresa como un porcentaje del
valor teórico esperado para una persona de la misma edad, altura y género sin
enfermedad pulmonar.
2. Cociente FEV1/CVF reducido: La capacidad vital forzada (CVF) es el volumen
máximo de aire que se puede exhalar después de una inhalación máxima. En el EPOC,
la obstrucción del flujo de aire resulta en una reducción del CVF. Por lo tanto, el
cociente FEV1/CVF, que es el porcentaje del FEV1 en relación con la CVF, se
encuentra disminuido en personas con EPOC.
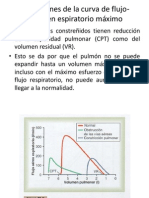
3. Curva flujo-volumen: Además de los valores de FEV1 y CVF, la espirometría
también proporciona una representación gráfica de la función pulmonar en forma de una
curva flujo-volumen. En el EPOC, esta curva puede mostrar un patrón característico de
una disminución del flujo de aire máximo durante la espiración forzada y una pendiente
más lenta de la curva debido a la obstrucción bronquial.
EL DIAGNOSTICO FISIOTERAPEUTICO
Patología Restrictiva- Enfermedad – Derrame Pleural
• Nombre: Camila Allauca
• Edad: 18 años
• FR:25RPM
• FC:128LPM
• SPO2:88%
• TA:120/82
Paciente masculino de 18 años con derrame pleural después de un accidente de tránsito
presta daños principalmente en los pulmones debido al liquido acumulado, esto no
permite que se puedan expandir, daño en el diafragma, pared torácica y mediastino esto
hace que haya acumulación de líquido puede influir en la forma y el movimiento de la
pared torácica durante la respiración, por lo que presenta desaturación, taquicardia y
taquipnea, lo que impide que realice las actividades de la vida diaria.
DISFUNCIONES RESPIRATORIAS
El derrame pleural es una acumulación anormal de líquido en el espacio pleural, que es
el espacio entre los pulmones y la pared torácica. Esta acumulación de líquido puede
afectar la función respiratoria de diferentes maneras.
A continuación, se mencionan algunas de las disfunciones respiratorias asociadas con
el derrame pleural:
1. Compresión pulmonar: El derrame pleural puede ejercer presión sobre el pulmón
afectado, comprimiéndolo y reduciendo su capacidad para expandirse durante la
respiración. Esto puede resultar en una disminución del volumen de aire inspirado y una
disminución de la función pulmonar general.
2. Restricción respiratoria: A medida que el derrame pleural se acumula y se vuelve
más voluminoso, puede limitar la expansión normal de los pulmones durante la
inhalación. Esto causa una restricción en la capacidad pulmonar total y dificulta la
respiración adecuada.
3. Disnea: La presencia de un derrame pleural voluminoso puede causar dificultad
respiratoria, manifestada como disnea o sensación de falta de aire. Los pacientes pueden
experimentar dificultad para respirar incluso con actividades ligeras o en reposo.
4. Disminución de la capacidad de intercambio de gases: El derrame pleural puede
afectar el intercambio de oxígeno y dióxido de carbono en los pulmones. A medida que
el espacio pleural se llena de líquido, el pulmón afectado puede tener dificultades para
oxigenar adecuadamente la sangre y eliminar el dióxido de carbono, lo que puede llevar
a una disminución de la capacidad de intercambio de gases.
5. Desplazamiento mediastinal: En casos graves de derrame pleural, el exceso de
líquido puede causar un desplazamiento del mediastino, que es la estructura en el centro
del tórax que contiene el corazón, los grandes vasos sanguíneos y otras estructuras. Este
desplazamiento puede comprimir los pulmones y dificultar aún más la función
respiratoria.
ESPIROMETRÍA RESTRICTIVA
En el caso de un derrame pleural significativo, la espirometría puede mostrar ciertos
patrones característicos que reflejan la limitación del flujo de aire causada por la
presencia de líquido en el espacio pleural. Estos son algunos hallazgos que se pueden
observar en una espirometría en presencia de un derrame pleural:
1. Disminución del volumen espiratorio forzado en el primer segundo (FEV1): El
FEV1 es la cantidad de aire que una persona puede exhalar en el primer segundo de una
espiración forzada. En presencia de un derrame pleural significativo, el FEV1 puede
estar disminuido debido a la restricción de la expansión pulmonar causada por la
compresión del pulmón afectado. Esto resulta en una disminución del flujo de aire
espirado en el primer segundo.
2. Reducción de la capacidad vital forzada (CVF): La capacidad vital forzada es el
volumen máximo de aire que se puede exhalar después de una inhalación máxima. En
un derrame pleural significativo, la capacidad pulmonar total se ve limitada debido a la
restricción en la expansión de los pulmones. Por lo tanto, la CVF puede estar reducida
en estos casos.
3. Cociente FEV1/CVF normal o aumentado: A diferencia de las enfermedades
obstructivas como el EPOC, donde el cociente FEV1/CVF se encuentra disminuido, en
presencia de un derrame pleural, este cociente puede estar normal o incluso aumentado.
Esto se debe a que el derrame pleural no causa una obstrucción en las vías respiratorias
en sí misma, sino que limita la expansión pulmonar.
BIBLIOGRAFÍA
• Miravitlles M, Soler-Cataluña JJ, Calle M, et al. Guía Española de la EPOC
(2020). Tratamiento farmacológico de la EPOC estable. Arch Bronconeumol.
2012;48(7):247-257.
• Currículo de EPOC. Sociedad Española de Neumología y Cirugía Torácica
(SEPAR). Disponible en:
https://www.separ.es/sites/default/files/epoc_separ_2017_1.pdf
• Mejía M, Carrillo G, Rojas-Serrano J, et al. Idiopathic Pulmonary Fibrosis and
Emphysema: Decreased Survival Associated with Severe Pulmonary Arterial
Hypertension. Chest. 2009;136(1):10-15.
• Fernández-Fabrellas E, Molina-Molina M, Sanz-Santos J, et al. Fibrosis
pulmonar idiopática. Arch Bronconeumol. 2015;51(6):271-282.
También podría gustarte
- Conceptos Y Estrategias En Terapia RespiratoriaDe EverandConceptos Y Estrategias En Terapia RespiratoriaCalificación: 4 de 5 estrellas4/5 (1)
- Enfermedades Obstructivas y RestrictivasDocumento6 páginasEnfermedades Obstructivas y Restrictivasjimmy_herp88% (16)
- Guia Cirugia Hepatica PDFDocumento362 páginasGuia Cirugia Hepatica PDFMayi GoyesAún no hay calificaciones
- Cuáles Son Antecedentes Históricos de La Farmacovigilancia y TecnovigilanciaDocumento4 páginasCuáles Son Antecedentes Históricos de La Farmacovigilancia y TecnovigilanciaCRISTIAN FABIAN GUALTEROS OVIEDO0% (1)
- Información Nutricional Sobre El Alimento NupecDocumento3 páginasInformación Nutricional Sobre El Alimento NupecMayra MarroquinAún no hay calificaciones
- Patologías PulmonaresDocumento19 páginasPatologías PulmonaresGabriel Omar Hernández RamírezAún no hay calificaciones
- Patrones Funcionales en Enfermedades PulmonaresDocumento9 páginasPatrones Funcionales en Enfermedades PulmonaresMaria Fernanda LopezAún no hay calificaciones
- 03 Fisiopatología RespiratoriaDocumento8 páginas03 Fisiopatología RespiratoriaJair GonzálezAún no hay calificaciones
- Que Es Un Proceso RestrictivoDocumento3 páginasQue Es Un Proceso Restrictivohitomura0101Aún no hay calificaciones
- B.1.2. Material Sindrome de Dificultad RespiratoriaDocumento17 páginasB.1.2. Material Sindrome de Dificultad RespiratoriaDeborath ArmoaAún no hay calificaciones
- Alteraciones de La Curva de Flujo-Volumen Espiratorio MáximoDocumento10 páginasAlteraciones de La Curva de Flujo-Volumen Espiratorio Máximoskillethomero0% (1)
- EpocDocumento40 páginasEpocAnalia Marti Ruiz100% (4)
- Disfunciones PulmonaresDocumento10 páginasDisfunciones PulmonaresLucia OrtegaAún no hay calificaciones
- Hipoxia - Hipercapnia - Atelectasia - Neumonia - Ileo ParaliticoDocumento11 páginasHipoxia - Hipercapnia - Atelectasia - Neumonia - Ileo ParaliticoAlejandra GiraldoAún no hay calificaciones
- FPA Fisiologia Pulmonar Aplicada A La Anestesia CAP 2Documento53 páginasFPA Fisiologia Pulmonar Aplicada A La Anestesia CAP 2Jc Loz83% (6)
- FX RespiratoriaDocumento23 páginasFX RespiratoriaEdgar Romero100% (1)
- Epoc 4CDocumento5 páginasEpoc 4CDiana Carolina Guerrero LopezAún no hay calificaciones
- Fisiopatologia Tema 14Documento15 páginasFisiopatologia Tema 14Paula OteroAún no hay calificaciones
- Fisiopatologia de La Insuficiencia RespiratoriaDocumento6 páginasFisiopatologia de La Insuficiencia RespiratoriaColque Ale AlexAún no hay calificaciones
- Actividad3 claseIIIDocumento8 páginasActividad3 claseIIIChonax AlbarracinAún no hay calificaciones
- EPOC ElectivaDocumento14 páginasEPOC ElectivaCarlos BeltranAún no hay calificaciones
- Casos Clinicos RespiratorioDocumento20 páginasCasos Clinicos RespiratorioLuis Alejandro Catacora MamaniAún no hay calificaciones
- Alteraciones de La Relación Ventilación Fisio PatoDocumento9 páginasAlteraciones de La Relación Ventilación Fisio PatoFrancheska bfAún no hay calificaciones
- Espirometría 2Documento15 páginasEspirometría 2Sonia Lu RuizAún no hay calificaciones
- Mecánica VentilatoriaDocumento14 páginasMecánica VentilatoriaKarlaItzelDomAún no hay calificaciones
- Epoc Exposicion Med InternaDocumento57 páginasEpoc Exposicion Med InternaAshley Rey LozanoAún no hay calificaciones
- Alteración de La Relación Ventilación/perfusiónDocumento14 páginasAlteración de La Relación Ventilación/perfusiónYenix AzuajeAún no hay calificaciones
- Alteraciones de Las Funciones RespiratoriasDocumento28 páginasAlteraciones de Las Funciones RespiratoriasPaty OlguinAún no hay calificaciones
- Exposicion Insuficiencia RespiratoriaDocumento8 páginasExposicion Insuficiencia RespiratoriaEöwyn N GómezAún no hay calificaciones
- 2-3 Enfermeria Pulmunar Epoc 2021Documento55 páginas2-3 Enfermeria Pulmunar Epoc 2021Estefany orozcoAún no hay calificaciones
- Fisiopatología Sistema RespiratorioDocumento29 páginasFisiopatología Sistema RespiratorioIsidora DonosoAún no hay calificaciones
- Enfermedad Pulmonar Obstructiva Crónica: Semiología ClínicaDocumento19 páginasEnfermedad Pulmonar Obstructiva Crónica: Semiología ClínicalucasAún no hay calificaciones
- Fisio Pulmonar DMGADocumento4 páginasFisio Pulmonar DMGADulce Gómez AlcántaraAún no hay calificaciones
- Antomia y Fisiologia de La VentilacionDocumento36 páginasAntomia y Fisiologia de La VentilacionSaeed DiazAún no hay calificaciones
- Equilibrio Acido BaseDocumento9 páginasEquilibrio Acido BaseDahiana Valentina Cardona RamirezAún no hay calificaciones
- EPOCDocumento11 páginasEPOCLEBNITZ MARCELL VEGA BALDELOMARAún no hay calificaciones
- Insuficiencia RespiratoriaDocumento23 páginasInsuficiencia RespiratoriaMiguel Angel Ramirez RamirezAún no hay calificaciones
- Espirometria y PatologiasDocumento8 páginasEspirometria y PatologiasSara Rivera100% (1)
- Fisiologia RespiratoriaDocumento14 páginasFisiologia RespiratoriaManuel Muñoz100% (22)
- Neumopatia Obstructiva CronicaDocumento47 páginasNeumopatia Obstructiva CronicaEugenia ChegüénAún no hay calificaciones
- EPOC Seminario Medicina InternaaDocumento17 páginasEPOC Seminario Medicina InternaaClaudia LeónAún no hay calificaciones
- 4.1 Enfermedades Obstructivas y RestrictivasDocumento4 páginas4.1 Enfermedades Obstructivas y RestrictivasViridiana GamezAún no hay calificaciones
- Cuestionario - 2Documento15 páginasCuestionario - 2Jhamil LopezAún no hay calificaciones
- INSPIRACIÓN o ExpirxionDocumento7 páginasINSPIRACIÓN o ExpirxionAnthony Gamboa GómezAún no hay calificaciones
- Capitulo 1 La Respiración Conceptos y Alteraciones 1Documento9 páginasCapitulo 1 La Respiración Conceptos y Alteraciones 1Abigail CruzAún no hay calificaciones
- Monografia EpocDocumento13 páginasMonografia EpocLyopaAún no hay calificaciones
- Ventilacion MecanicaDocumento11 páginasVentilacion MecanicaBARTH2005Aún no hay calificaciones
- Asma y EPOCDocumento5 páginasAsma y EPOCEukaris RodriguezAún no hay calificaciones
- Pérez Rosales. Fisiopatología Del Trauma en El Sistema RespiratorioDocumento10 páginasPérez Rosales. Fisiopatología Del Trauma en El Sistema RespiratorioPERLA PEREZ ROSALESAún no hay calificaciones
- Cuidados de Enfermeria en Insuficiencia Respiratoria Tema 3 Usmp 2012Documento58 páginasCuidados de Enfermeria en Insuficiencia Respiratoria Tema 3 Usmp 2012LilyMollyAún no hay calificaciones
- Cuidados de Enfermería en Pacientes Con Insuficiencia Respiratoria de Etiologías Múltiples (Real)Documento15 páginasCuidados de Enfermería en Pacientes Con Insuficiencia Respiratoria de Etiologías Múltiples (Real)Pedro GonzalezAún no hay calificaciones
- Cuestionario FisioDocumento5 páginasCuestionario FisioRaquel Maciel RuizAún no hay calificaciones
- Exposición Fisiologia RespiratoriaDocumento45 páginasExposición Fisiologia RespiratoriaRosario Jaramillo PinedaAún no hay calificaciones
- Epoc Informe Completo Nota 9Documento14 páginasEpoc Informe Completo Nota 9LISBETH PÉREZ RIMARACHEAún no hay calificaciones
- EPOCDocumento37 páginasEPOCMelody MartinezAún no hay calificaciones
- 1.1 Fisiología RespiratoriaDocumento33 páginas1.1 Fisiología RespiratoriaLuigui esnaider Chipeno pinoAún no hay calificaciones
- Fisiologia Respiratoria y Principales Patologias UciDocumento50 páginasFisiologia Respiratoria y Principales Patologias UcitavanikAún no hay calificaciones
- Fisiologia Respiratoria Berney - 2020 - 2Documento19 páginasFisiologia Respiratoria Berney - 2020 - 2Yuliana IsabelAún no hay calificaciones
- 2 Insuficiencia Respiratoria AgudaDocumento19 páginas2 Insuficiencia Respiratoria Agudanati alcarraAún no hay calificaciones
- Patología y Problemas de La Mecánica Ventilatoria - V3 - ImpresiónDocumento23 páginasPatología y Problemas de La Mecánica Ventilatoria - V3 - ImpresiónMiqueas morosinAún no hay calificaciones
- S35-05 36 - IiiDocumento8 páginasS35-05 36 - IiiAymerick CyprienAún no hay calificaciones
- Insuficiencia RespiratoriaDocumento4 páginasInsuficiencia RespiratoriaZayra CastellanosAún no hay calificaciones
- Tesis Lopez y Velasquez (Corregido)Documento161 páginasTesis Lopez y Velasquez (Corregido)Carlos MeraAún no hay calificaciones
- Practica Nutricion AditivosDocumento2 páginasPractica Nutricion AditivosJosseline Adriana Rivera RevolloAún no hay calificaciones
- PAISAJISMODocumento1 páginaPAISAJISMOMelany ShuanAún no hay calificaciones
- Desarrollo y Subdesarrollo Grado 11Documento9 páginasDesarrollo y Subdesarrollo Grado 11rocioAún no hay calificaciones
- Apunte Traqueostomía PDFDocumento12 páginasApunte Traqueostomía PDFMakavira Vargas100% (1)
- Repaso CorrientesDocumento41 páginasRepaso CorrientesU JoeRBAún no hay calificaciones
- Protocolo Panaderia La DocenaDocumento11 páginasProtocolo Panaderia La Docenamaria fernanda zapataAún no hay calificaciones
- Syllabus Anatomia IiDocumento24 páginasSyllabus Anatomia IiAlhelyAún no hay calificaciones
- Percia, Marcelo - Locuras Desatadas de Sus ManicomiosDocumento10 páginasPercia, Marcelo - Locuras Desatadas de Sus ManicomiosMoni VerdúAún no hay calificaciones
- Resumen de DIETAS DE NUTRICIONDocumento2 páginasResumen de DIETAS DE NUTRICIONKarime CastilloAún no hay calificaciones
- NNN-Unidad 1 - Evaluación Antropométrica en PediatríaDocumento23 páginasNNN-Unidad 1 - Evaluación Antropométrica en Pediatríasoporte mdainformaticaAún no hay calificaciones
- Guia PsicofarmacologíaDocumento10 páginasGuia PsicofarmacologíafernandoAún no hay calificaciones
- Acido UricoDocumento10 páginasAcido UricoIsmael Acarapi QuispeAún no hay calificaciones
- Guia de Valoracion Del Niño y AdolescenteDocumento8 páginasGuia de Valoracion Del Niño y AdolescenteBrisaideli ChiqueteAún no hay calificaciones
- Formato de Induccion LlenoDocumento5 páginasFormato de Induccion LlenoExploración HumbanasAún no hay calificaciones
- Mapa Mental-Silvia VillagomezDocumento1 páginaMapa Mental-Silvia VillagomezSilvia Villagómez SoriaAún no hay calificaciones
- MARRAZO PALLADINO Perfil Fisiológico Del Jugador de Balonmano en CompeticiónDocumento9 páginasMARRAZO PALLADINO Perfil Fisiológico Del Jugador de Balonmano en CompeticióncabreramarinaAún no hay calificaciones
- QUIROPRAXIA y ABRAZOTERAPIADocumento2 páginasQUIROPRAXIA y ABRAZOTERAPIADavid TorresAún no hay calificaciones
- La Verdad y La Rectitud Son Los Fundamentos para Una Verdadera EducaciónDocumento6 páginasLa Verdad y La Rectitud Son Los Fundamentos para Una Verdadera EducaciónFaustanio FernandezAún no hay calificaciones
- Gestion+de+Residuos GvaDocumento33 páginasGestion+de+Residuos GvapacoalicanteAún no hay calificaciones
- Monografia de CAMILA AGUAYO FinalDocumento27 páginasMonografia de CAMILA AGUAYO FinalCamila Aguayo FuentesAún no hay calificaciones
- Marco Conceptual Del Mejoramiento de La Calidad en Los Procesos-1Documento26 páginasMarco Conceptual Del Mejoramiento de La Calidad en Los Procesos-1Daniel TenorioAún no hay calificaciones
- RCP Avanzada en AdultosDocumento6 páginasRCP Avanzada en Adultos: dariemonAún no hay calificaciones
- Buenas Practicas Ramperu - El Brocal - Sso-Tajo 14-03-21Documento10 páginasBuenas Practicas Ramperu - El Brocal - Sso-Tajo 14-03-21Juan Carlos Garcia de la CruzAún no hay calificaciones
- Resumen-TUS ZONAS ERRONEAS-PS026-RDocumento8 páginasResumen-TUS ZONAS ERRONEAS-PS026-RJhan Christian Romero BerrocalAún no hay calificaciones
- RRP-07 1-1Documento1 páginaRRP-07 1-1ste menAún no hay calificaciones
- MacroelementosDocumento7 páginasMacroelementos13 Jacome JoselineAún no hay calificaciones