Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Infografia de Transtornos Hemodinamicos 248476 Downloable 667526
Cargado por
Ayato KirishimaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Infografia de Transtornos Hemodinamicos 248476 Downloable 667526
Cargado por
Ayato KirishimaCopyright:
Formatos disponibles
Accede a apuntes, guías, libros y más de tu carrera
infografia-de-transtornos-hemodinamicos
4 pag.
Descargado por Max Colque (colquebryan77@gmail.com)
Encuentra más documentos en www.udocz.com
TRANSTORNOS
HERMODINAMICOS
EDEMA
Es la acumulación anormal de líquido en el espacio intersticial.
Los líquidos de edemas y derrames pueden ser inflamatorios o no
inflamatorios. Los inflamatorios son los exudados, ricos en proteínas, y
los no inflamatorios son líquidos con escasas proteínas llamados
trasudados.
GENERALIZADO: cardíaco, hepático, renal, desnutrición.
LOCALIZADO: trombosis, venosa, alérgico, bloqueo linfático,
inflamatorio.
Se observa:
MACROSCOPICAMENTE: Órganos pálidos, Aumento de tamaño,
Aumento de peso, Al corte: escurre liquido
MICROSCOPIA: Ciplasmas claros, Separación de los elementos de la
matriz extracelular
Edema subcutáneo: Puede ser: difuso o localizado. Se encuentra en
regiones con la P. hidrostática elevada.
Edema ortostático (característica): su distribución se caracteriza
por verse influida por la fuerza de gravedad.
Edema con fóvea (signo): es cuando se ejerce presión de un dedo
sobre un tejido subcutáneo muy edematoso, lo cual desplaza el
líquido intersticial y deja una cavidad.
Edema secundario a disfunción renal: Suele aparecer en partes del
organismo que contienen tejido conjuntivo laxo, ej. Parpados.
Edema periorbitario es, por tanto, un hallazgo característico en la
nefropatía grave.
Edema de pulmón: Pulmón suele tener 2 o 3 veces su peso normal. Al
corte aparece líquido espumoso y sanguinolento (aire, edema y
eritrocitos extravasados).
Edema cerebral: Puede ser: generalizado o localizado. Muestra
estrechamiento de los surcos y distensión de las
circunvoluciones.
Derrames
Pleura: hidrotórax
Pericardio: hidropericardio
Peritoneal: hidroperitoneo o ascitis
HIPEREMIA / CONGESTION
Ambos significan aumento de volumen de sangre en un lugar
particular.
- La hiperemia es un proceso activo debido aumento de la llegada
de sangre por una dilatación arteriolar. Los tejidos afectados
presentan eritema.
- La congestión es un proceso pasivo causado por una alteración
del flujo que sale del tejido. Hay una menor salida de
sangre de un tejido. Puede ser: sistémico (IC) o localizada (OVA). La
congestión suele seguirse de edema. En la congestión pasiva
crónica de larga evolución, la hipoxia crónica asociada puede
provocar lesión tisular isquémica y cicatrices.
Se observa morfologicamente:
Macroscopicamente: Aumento del peso y tamaño, trayectos
vasculares dilatados y tortuosos, Color rojizo (hipertermia)
azulado (congestión)
Microscópicamente:
- Congestión pulmonar aguda: presenta capilares alveolares
dilatados, edema septal alveolar y hemorragia intraalveorales
focales.
- Congestión pulmonar crónica: cx por ICC, las paredes están
engrosadas y fibróticas, y los alveolos suelen contener
numerosos macrófagos cargados de hemosiderina
denominados células de la insuficiencia cardiaca.
- Congestión hepática aguda: la vena central y los sinusoides
están distendidos.
- Congestión hepática pasiva crónica: regiones
centrolobulillares tienen un color marrón rojizo y están
ligeramente hundidas y destacan en relación con las zonas
circundantes de hígado marrón no congestionado (hígado en
nuez moscada).
Descargado por Max Colque (colquebryan77@gmail.com)
Encuentra más documentos en www.udocz.com
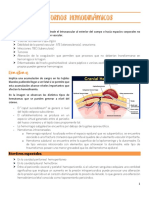
HEMORRAGIA
Es la extravasacion de sangre del aparato circulatorio hacia el Exterior,
Interior o a un tejido
Causas:
angiopatia
coagulopatia
mixta.
Hemorragia externa: heridas (superficial, profunda). Atravez de orificios
naturales: otorrogia, epistaxis, hemoptisis (ap. resp.) hematemesis (ap.
digest HDA ), proctorragia (heces rojas , HDB) melena (heces oscura , HDA),
hematuria, ginecorragia
Hemorragia interna: Debajo de la capsula de un organo, haciauna cavidad:
hemotorax, hemoperitoneo, hemartrosis), hacia un conducto: tubo digestivo,
bronquio
HEMATOMA: colección de sangre localizada en el intersticio de un tejido u
organo (superficial o profundo ) de > 3 cm. Ø
Hematoma superficial: piel, mucosa, serosas Según su tamaño pueden ser :
Petequias 1 a 2 mm Ø
Purpura 3 a 10 mm Ø
Equimosis 10 a 20 mm Ø
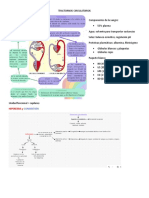
HEMOSTASIS
Proceso en el que participan: las plaquetas, los factores de coagulación y el endotelio.
Tiene lugar en la zona de lesión vascular y culmina con la formación de un coagulo. Sirve
para: prevenir o limitar el alcance de la hemorragia.
PROCESO DE LA HEMOSTASIS
Vasoconstriccion arteriolar: Reduce el flujo sanguíneo de el area eyectada. Respuesta
inmediata. Mediada por mecanismos neurógenos reflejos y potenciada por la secreción
de factores como la endotelina. Su efecto es transitorio.
Hemostasia primaria: la rotura del endotelio expone el factor willebrand (vWF) y
colágeno subendoteliales, que promueven la adhesión de las plaquetas. A su vez, esto
genera un cambio en la forma de las plaquetas y la liberacion de gránulos secretores,
cuya secrecion recluta mas plaquetas, para finalmente formar el tapón hemostático
primario.
Hemostasia secundaria: en la zona de lesión queda expuesto el factor tisular que se
une al factor VII y lo activa, desencadenando una serie de reacciones que culminan
en la generación de trombina. La trombina escinde al fibrinógeno para generar fibrina
soluble, creando una malla de fibrina, y es un potente activador de plaquetas. Este
paso consolida el tapón plaquetario inicial.
Estabilizacion y reabsorcion del coagulo: la fibrina polimerizada y los agregados
plaquetarios se contraen para formar un tapón permanente sólido que impide la
hemorragia. Mecanismos contrarreguladores limitan la coagulación, provocan la
reabsorción del coágulo y la reparación del tejido.
Regulada por tres componentes:
PLAQUETAS
Forman el tapón primario que sella el defecto vascular y proporciona una superficie que
une factores de coagulación activados. Son fragmentos de celulas sin núcleo derivados
de los megacariocitos. Tienen receptores de glucoproteínas, un citoesqueleto contráctil y
dos tipos de gránulos (gránulos alfa y gránulos densos).
PASOS PARA LA FORMACION DEL TAPON PLAQUETARIO
Adhesión plaquetaria: mediada por interacciones con el vWF, puente entre la GpIb y el
colágeno expuesto.
Cambio de la forma plaquetaria: tras la adhesión, se convierten en “erizos de mar” y hay
alteraciones en la Gp IIb/IIIa que aumenta su afinidad por el fibrinógeno.
Secreción del contenido de los gránulos: desencadenada por distintos factores, como
trombina y ADP. Las plaquetas activadas producen , inductor de la agregación
plaquetaria.
Agregación plaquetaria: unión del fibrinógeno a la Gp IIb/IIIa luego de la activación
plaquetaria. La trombina convierte el fibrinógeno en fibrina insoluble, creando el tapón
hemostático definitivo.
CASCADA DE COAGULACION
Consiste en una serie de reacciones enzimáticas amplificadoras que
conduce a la formación de un coágulo de fibrina En cada reacción
participan una enzima (factor de coagulación activado), un sustrato
(proenzima inactivada del factor de coagulación) y un cofactor
(acelerador de la reacción). La cascada de coagulación se divide en vía
intrínseca y extrínseca.
Tiempo de protrombina (TP): evalúa la función de las proteínas de la vía extrínseca
(VII, X, V, II y fibrinógeno).. Se agrega al plasma: Factor tisular, Fosfolípidos, Calcio
*Se registra el tiempo necesario para que se forme el coagulo.
Tiempo de tromboplastina parcial (TTP): valora la funcoin de las proteínas de la via
intrínseca (XII, XI, IX, VIII, X, V, II y fibrinógeno). Se agrega: Partículas de carga
negativa, Fosfolípidos, Calcio
*Se registra el tiempo necesario para que se forme el coagulo.
Hemorragias Moderadas o graves: déficit de factores V, VII, VIII, IX y X.
Hemorragias leves: Déficit del factor XI.
Paciente susceptible a trombosis: déficit del factor XII.
Trombina
Factor de coagulación más importante. Constituye el nexo entre coagulación e
inflamación y reparación. Principales actividades: Conversión de fibrinógeno en
fibrina entrecruzada. Activación plaquetaria. Efectos proinflamatorios. Efectos
anticoagulantes. Factores que limitan la coagulación
Dilución. La sangre fluye por la zona de lesión y aleja los factores de coagulación
activados.
Necesidad de fosfolípidos con carga negativa.
*la activación de la cascada de coagulación desencadena la cascada fibrinolítica,
que limita el tamaño del coagulo y contribuye a su posterior disolución.
Fibrinólisis mediada por plasmina (enzima que degrada la fibrina).
ENDOTELIO Activador del plasminogeno más importante es: t-PA.
Las células endoteliales normales expresan múltiples factores que inhiben
las actividades procoagulantes de plaquetas y factores de coagulación y
potencian la fibrinólisis.
Efectos inhibidores de las plaquetas: el endotelio sirve de barrera e impide
el contacto de las plaquetas con el colágeno y el vWF subendoteliales. A su
vez, libera factores que inhiben la activación y la agregación pauqetaria,
como la prostaciclina, el óxido nítrico y la adenosina difosfatasa. Las
células endoteliales se unen a la trombina y alteran su actividad.
Efectos anticoagulantes: el endoltelio normal actúa como barrera entre
los factores de la coagulación y el factor tisular de la pared de los vasos
y expresa múltiples factores que se oponen a la coagulacion, como la
trombomodulina, receptor de proteína C endotelial, moléculas similares
a heparina y el inhibidor de la vía del factor tisular.
Efectos fibrinolíticos: el endotelio normal sintetiza t-PA.
Descargado por Max Colque (colquebryan77@gmail.com)
Encuentra más documentos en www.udocz.com
TROMBOSIS
Es la activación impropia de los mecanismos hemostáticos normales con la
formación de un coagulo intravascular y/o intracardiaco en el organismo
vivo. Las principales alteraciones que producen la trombosis intravascular
son:
Lesion endotelial
Causa activación plaquetaria que subyace a la formación de trombos en el
corazón y la circulación arterial.
Activación o disfunción endotelial: alteraciones en el endotelio por
inflamación y otros estímulos nocivos que lo transforman a protrombótico.
Algunas de las principales alteraciones protrombóticas son:
Cambios procoagulantes: células endoteliales activadas por citocinas
regula la baja expresión de trombomodulina, modulador clave de la
actividad de la trombina.
Efectos antifibrinolíticos: células endoteliales activada secretan
inhibidores del activador del plasminogeno (PAI) que limitan la
fibrinólisis, y regulan la baja expresión de t-PA.
Alteraciones del flujo sanguíneo
Turbulencia: contribuye a la formación de trombos (corazón y
circulación arterial) causando disfunción o lesión endotelial, así como
formando contracorrientes que contribuyen a zonas de estasis local
(principal contribuyente al desarrollo de trombos). Por tanto, la estasis y
la turbulencia:
Promueven la activación endotelial.
Alteran el flujo laminar, poniendo a las plaqueta en contacto con el
endotelio.
Impiden retirada y dilución de factores coagulantes activados.
Hipercoagulabilidad o trombofilia
Es cualquier trastorno de la sangre que predisponga a la trombosis.
Muy importante en la trombosis venosa. Se clasifica en: Trastornos
primarios o genéticos y trastornos secundarios o adquiridos.
Morfología
Líneas de Zahn, son depósitos claros de plaquetas y fibrina alternando con capas
más oscuras con numerosos eritrocitos.
Trombos murales, se producen en las cavidades cardiacas o la luz de la aorta.
Trombos arteriales, a menudo son oclusivos. Zonas más frecuentes: arterias
coronarias, cerebrales y femorales.
Trombosis venosas (flebotrombosis), es casi siempre oclusiva. Suelen tener más
eritrocitos incorporados, se denominan a menudo trombos rojos o de estasis.
Coágulos post mortem, se confunden con los trombos venosos previos al
fallecimiento.
Son gelatinosos y tienen una porción inferior roja oscura y una superior amarilla.
Vegetaciones, son los trombos sobre las válvulas cardiacas.
Evolución del trombo
Si el paciente sobrevive a la trombosis inicial, los trombos pasan por alguna
combinación de los siguientes pasos:
Propagación: trombos acumulan más plaquetas y fibrina.
Embolia: trombos se desprenden y migran.
Disolución: resultado de la fibrinólisis, que puede producir la contracción y
desaparición rápida del trombo.
Organización y recanalización.
Características clínicas
Son motivo de atención clínica cuando obstruyen arteria o venas, o generan
émbolos.
Trombos venosos: congestión dolorosa y edema distal a la obstrucción, pero
son preocupantes por su tendencia a causar embolia de pulmón.
Trombos arteriales: son más relacionado a la oclusión de un vaso importante.
*CID o Coagulación intravascular diseminada: es la complicación de un gran
número de trastornos asociados con activación sistémica de la trombina.
EMBOLIA
Embolo: masa intravascula desprendida, solida, liquida o gaseosa, transportada
por la sangre desde su punto de origen a un lugar distinto donde causa
disfunción o infarto tisular.
Embolia de pulmón
Se originan en trombosis venosas profundas y son la forma más frecuente de
enfermedad tromboembólica. Principales consecuencias funcionales:
Son silentes.
Pueden producir muerte súbita, insuficiencia cardiaca derecha o colapso
cardiovascular.
Obstrucción de arterias medianas da lugar a isquemia o hemorragia.
Múltiples émbolos a lo largo del tiempo pueden causar hipertensión pulmonar
e insuficiencia del ventrículo derecho.
Tromboembolia sistémica
80% de los TS vienen de trombos murales intracardiacos. Y el resto vienen de
aneurismas aórticos, placas ateroescleróticas, vegetaciones valvulares y
trombos venosos.
70% termina alojándose en las extremidades inferiores y 10% en el encéfalo, el
resto en otros tejidos: intestino, riñón, bazo y extremidades superiores.
Embolia gaseosa
Burbujas de gas dentro de la circulación pueden unirse y formar masas
espumosas que obstruyen el flujo vascular y causan lesiones isquémicas
distales.
Embolia del líquido amniótico
Es la quinta causa de mortalidad materna en todo el mundo; provoca trastornos
neurológicos permanentes hasta en el 85% de las pacientes sobrevivientes.
Descargado por Max Colque (colquebryan77@gmail.com)
Encuentra más documentos en www.udocz.com
INFARTO
Es un área de necrosis isquémica causada por la oclusión de
la vascularización arterial o el drenaje venoso.
Causas:
Más frecuentes: trombosis y embolia arterial.
Menos frecuentes: vasoespasmo local, hemorragia en placa
ateromatosa o compresión extrínseca de vasos.
Infrecuentes: torsión de un vaso, rotura vascular traumática,
compromiso vascular secundario a edema, compresión en saco
herniario. *trombosis venosa causa más frecuentemente solo
congestión.
Morfología
Se clasifican según su color y la presencia o ausencia de infección.
Infartos rojos: se producen en: oclusiones venosas, tejidos laxos y
esponjosos, tejidos con circulación doble, tejidos previamente
congestionados por drenaje venoso lento, cuando se restablece el
flujo en una zona de oclusión arterial y necrosis.
Infartos blancos: aparecen en oclusiones arteriales en órganos
sólidos con circulación arterial terminal.
Los infartos tienden a adoptar forma de cuña, con el vaso ocluido en el vértice y la base formada por
la periferia del órgano.
Los infartos reciente están mal definidos y son ligeramente hemorrágicos pero, en unos días, los
bordes tienden a definirse mejor por un cerco estrecho de congestión atribuible a inflamación.
Los infartos en órganos con vascularización doble se vuelven típicamente más claros y mejor
definidos. En contraste, en el pulmón, los infartos hemorrágicos son la norma.
La característica histológica dominante del infarto es la necrosis coagulativa isquémica. Excepción,
encéfalo, los infartos del SNC resultan en necrosis licuefactiva.
Infartos sépticos: se producen en embolias de vegetaciones infectadas o cuando los microbios
colonizan el tejido necrótico.
Factores que influyen en el desarrollo del infarto
Anatomía de la vascularización.
Velocidad de la oclusión.
Vulnerabilidad del tejido a la hipoxia.
Hipoxemia.
SHOCK
Es un estado de insuficiencia circulatoria periferica , por falta de correlacion entre el contenido
circulante (sangre) y continente (a-parato circulatorio). Que disminuye la entrega de oxigeno a los
tejidos llevandolos a la hipoxia tisular , acidosis celular y si se prolonga a la muerte .
Tipos
Cardiogenico Infarto de miocardio
Hipovolemico Hemorragias, quemaduras
Endotoxico Sepsis por bacilos gram (-)
Anafilactico Hipersensibilidad por Ig E
Neurogenico Sepsis por bacilos gram (-)
Fases del shock
Fase no progresiva inicial, en la cual se activan mecanismo
compensadores reflejos y se mantiene la perfusión de los órganos
vitales.
Fase progresiva, caracterizada por hipoperfusión tisular y aparición
de deterioro circulatorio y desequilibrio metabólico.
Fase irreversible, aparece una vez que el organismo ha sufrido
lesiones celulares y tisulares tan graves que la supervivencia es
imposible, aunque se corrijan las alteraciones hemodinámicas.
Morfología
Los cambios tisulares y celulares son en esencia, los mismos de la
lesión hipóxica. Pueden aparecer en cualquier tejido (encéfalo,
corazón, riñón, suprarrenal, pulmón y tubo digestivo).
Suprarrenal: se produce una depleción de lípidos en las células
corticales.
Riñón: necrosis tubular aguda.
Pulmón: no siempre se afectan, pero cuando se afectan ya sea por
sepsis o traumatismo desarrollan lesión alveolar difusa.
Descargado por Max Colque (colquebryan77@gmail.com)
Encuentra más documentos en www.udocz.com
También podría gustarte
- Coagulación Para Todos: Medicina Para TodosDe EverandCoagulación Para Todos: Medicina Para TodosCalificación: 4.5 de 5 estrellas4.5/5 (3)
- Transtornos HemodinamicosDocumento4 páginasTranstornos HemodinamicosVerioshka Escobedo VillaruelAún no hay calificaciones
- 2 Trastornos Hemodinámicos, Enfermedad Tromboembólica y Shock 4Documento40 páginas2 Trastornos Hemodinámicos, Enfermedad Tromboembólica y Shock 4Isabelly SanchezAún no hay calificaciones
- Hemodinamico 1Documento47 páginasHemodinamico 1ALISON MARTINEZAún no hay calificaciones
- TRABAJO PRACTICO 1° Sistema CirculatorioDocumento8 páginasTRABAJO PRACTICO 1° Sistema CirculatorioMat IfhidigdfAún no hay calificaciones
- Apuntes PatologiaDocumento73 páginasApuntes Patologia2212033579Aún no hay calificaciones
- Trastornos Hemodinamicos 2018Documento4 páginasTrastornos Hemodinamicos 2018María Laura SuárezAún no hay calificaciones
- Datitos 1er Parcial PARTE 2Documento4 páginasDatitos 1er Parcial PARTE 2Agustina Palacios MachadoAún no hay calificaciones
- 7 Trastornos CirculatoriosDocumento26 páginas7 Trastornos CirculatoriosEvelin VillafuerteAún no hay calificaciones
- 2 CirculatorioDocumento7 páginas2 CirculatorioHeyerlin SiviraAún no hay calificaciones
- Trastornos Hídricos y HemodinamicosDocumento4 páginasTrastornos Hídricos y HemodinamicosGustavo Adolfo Ugas RodriguezAún no hay calificaciones
- Laboratorio 4Documento31 páginasLaboratorio 4YoyiRomeroAún no hay calificaciones
- Trastornos HemodinámicosDocumento7 páginasTrastornos HemodinámicosLisairy UreñaAún no hay calificaciones
- Tema 9 - HiperemiaDocumento8 páginasTema 9 - HiperemiaFelix PachecoAún no hay calificaciones
- Hiperemia y CongestiónDocumento43 páginasHiperemia y CongestiónSergio Solis S100% (2)
- TEMA 5 PatologiaDocumento2 páginasTEMA 5 PatologiaSergio Gonzalez VelazquezAún no hay calificaciones
- Clase ViiiDocumento28 páginasClase ViiiGabriela DíazAún no hay calificaciones
- Hiperemia y CongestiónDocumento74 páginasHiperemia y CongestiónAna Karen Mesa de la Rosa100% (1)
- Trastornos Hemodinámicos, Tromboembolia y ShockDocumento9 páginasTrastornos Hemodinámicos, Tromboembolia y ShockNelvin Amaro100% (1)
- Edema, Hiperemia, Congestion, Hemorragia I SEMESTRE 2022Documento39 páginasEdema, Hiperemia, Congestion, Hemorragia I SEMESTRE 2022hector caballero fernandezAún no hay calificaciones
- Trastornos CirculatoriosDocumento9 páginasTrastornos CirculatoriosMario Lux SayAún no hay calificaciones
- Trastornos Hemodinámicos y ShockDocumento35 páginasTrastornos Hemodinámicos y ShockDaniela MoralesAún no hay calificaciones
- Edema, Hiperemia, Congestion, Hemorragia II Sem 2012Documento38 páginasEdema, Hiperemia, Congestion, Hemorragia II Sem 2012Alberto Suazo100% (1)
- Modulo 5 Trastornos HemodinamicosDocumento23 páginasModulo 5 Trastornos HemodinamicosRosmary100% (1)
- Guia 3 y 4 Trastornos CirculatoriosDocumento5 páginasGuia 3 y 4 Trastornos CirculatoriosDubraska MarquezAún no hay calificaciones
- Glosario Conceptos de LesionesDocumento5 páginasGlosario Conceptos de LesionesFabiola AguilarAún no hay calificaciones
- Patología de La CirculaciónDocumento106 páginasPatología de La CirculaciónDiana Karen Mirón TorresAún no hay calificaciones
- Alteraciones Del Sistema CirculatorioDocumento3 páginasAlteraciones Del Sistema CirculatorioAlex MendezAún no hay calificaciones
- Apuntes Trasntornos HemodinámicosDocumento11 páginasApuntes Trasntornos HemodinámicosPATRIZIA FERNANDA AEDO BAUTISTAAún no hay calificaciones
- Trastornos Hemodinámicos, Tromboembolia y ShockDocumento17 páginasTrastornos Hemodinámicos, Tromboembolia y ShockXIMENA ALVAREZ GUERREROAún no hay calificaciones
- HemorragíaDocumento4 páginasHemorragíabaltazar floresAún no hay calificaciones
- 7.1 Trastornos HemodinamicosDocumento12 páginas7.1 Trastornos HemodinamicosValentina UbillaAún no hay calificaciones
- Objetivos Ii Parcial PatologíaDocumento58 páginasObjetivos Ii Parcial Patologíahector caballero fernandezAún no hay calificaciones
- Hemorragias InformeDocumento18 páginasHemorragias Informegrancali800% (1)
- Trastornos Hemodinamicos - 2022Documento80 páginasTrastornos Hemodinamicos - 2022AngelicaAún no hay calificaciones
- Trastornos Hemodinámicos, Enfermedad Tromboembólica y Shock UdoczDocumento1 páginaTrastornos Hemodinámicos, Enfermedad Tromboembólica y Shock UdoczKarla FélixAún no hay calificaciones
- Seminario 05 - Transtornos HemodinámicosDocumento46 páginasSeminario 05 - Transtornos HemodinámicosDebora silva vilelaAún no hay calificaciones
- Hiperemia y Congestion COMPLETODocumento13 páginasHiperemia y Congestion COMPLETODamian Arcos100% (2)
- Transtornos Hemodinamicos PatoDocumento77 páginasTranstornos Hemodinamicos PatoViviana RosasAún no hay calificaciones
- Resumen 5 - Jeffrey ChalenDocumento3 páginasResumen 5 - Jeffrey ChalenJeffrey ChalenAún no hay calificaciones
- PatoDocumento14 páginasPatoMary Tineo BautistaAún no hay calificaciones
- Patologia de Los Trastornos CirculatoriosDocumento16 páginasPatologia de Los Trastornos CirculatoriosDuglaz Ramos DaySnotAún no hay calificaciones
- Trastornos HemodinámicosDocumento68 páginasTrastornos HemodinámicosAivree DreowoneAún no hay calificaciones
- 2 TejidoDocumento4 páginas2 Tejidojose colon machucaAún no hay calificaciones
- Anatomía Patológica Tema 6Documento38 páginasAnatomía Patológica Tema 6mbarcenas159Aún no hay calificaciones
- Teoría. - Trastornos HemodinamicosDocumento104 páginasTeoría. - Trastornos HemodinamicosDavid ChangAún no hay calificaciones
- Trastornos Hídricos y HemodinámicosDocumento11 páginasTrastornos Hídricos y HemodinámicosAndrés A Ortiz AAún no hay calificaciones
- Pato U2Documento54 páginasPato U2Juan G. Arevalo PiñaAún no hay calificaciones
- Clase 4Documento143 páginasClase 4Edwart melgarejo hucharoAún no hay calificaciones
- Pato GDocumento74 páginasPato GAle MancillaAún no hay calificaciones
- (Pato 2021-2) Resumen 2da y 3ra UnidadDocumento69 páginas(Pato 2021-2) Resumen 2da y 3ra UnidadYuly Chavez SilloccaAún no hay calificaciones
- Transtornos HemodinamicosDocumento41 páginasTranstornos HemodinamicosMARCINHO2010100% (6)
- EdemaDocumento3 páginasEdemaBianca RattiAún no hay calificaciones
- Concepto de EdemaDocumento4 páginasConcepto de EdemaVitor FloreAún no hay calificaciones
- Trastornos HemodinámicosDocumento10 páginasTrastornos HemodinámicosBruna AlviteAún no hay calificaciones
- Trastornos Hemodinamicos CR TestDocumento207 páginasTrastornos Hemodinamicos CR TestJose Benito Guevara Conrado100% (1)
- Transtornos Hemodinamico, Ic, InflamacionDocumento7 páginasTranstornos Hemodinamico, Ic, InflamacionpaulaAún no hay calificaciones
- Características Macro y Micro LUCERODocumento2 páginasCaracterísticas Macro y Micro LUCEROLucero OrduñoAún no hay calificaciones
- Pato Trans HemodinamicosDocumento91 páginasPato Trans Hemodinamicosamedam2Aún no hay calificaciones
- Modulo Ii - KDocumento28 páginasModulo Ii - KKarina DíazAún no hay calificaciones
- Contrato Prestacion de Servicios Mediante CanalesDocumento4 páginasContrato Prestacion de Servicios Mediante Canalesgocs80Aún no hay calificaciones
- Reporte Lab Fisiarq s03 CFDocumento5 páginasReporte Lab Fisiarq s03 CFClaudia León VallejoAún no hay calificaciones
- Problemas Bombas ResueltosDocumento78 páginasProblemas Bombas ResueltosSergio Blanco Londoño50% (4)
- Movimientos de La TierraDocumento21 páginasMovimientos de La TierraJennifer Valeska Salgado Henriquez100% (1)
- Estructura Cúbica Centrada en Las CarasDocumento3 páginasEstructura Cúbica Centrada en Las CarasDiego Enrique Espinoza VillanuevaAún no hay calificaciones
- Aprobado Mi Teg A La Espera de La Fecha de Presentación Joselyn Díaz y Mayerling DíazDocumento112 páginasAprobado Mi Teg A La Espera de La Fecha de Presentación Joselyn Díaz y Mayerling DíazAdonis JesusAún no hay calificaciones
- Refrigeración y Congelación de AlimentoDocumento121 páginasRefrigeración y Congelación de AlimentoCarlos RicharAún no hay calificaciones
- Ingeniería Industrial: Formulación Y Evaluación de ProyectosDocumento5 páginasIngeniería Industrial: Formulación Y Evaluación de ProyectosRafael MhAún no hay calificaciones
- DiscapacidadDocumento21 páginasDiscapacidadMyriam Noemi del Valle RuizAún no hay calificaciones
- 5 Clase - InestabilidadesDocumento46 páginas5 Clase - InestabilidadesvaleskaAún no hay calificaciones
- Finanzas Caso Fresh Fruit, S.ADocumento9 páginasFinanzas Caso Fresh Fruit, S.AjmgnAún no hay calificaciones
- Planificación A Distancia Música 4ºA-BDocumento3 páginasPlanificación A Distancia Música 4ºA-BRomán FrománAún no hay calificaciones
- Acta Ses. Ord. 109 PDFDocumento11 páginasActa Ses. Ord. 109 PDFalberto cortesAún no hay calificaciones
- Problem A 36Documento20 páginasProblem A 36javierAún no hay calificaciones
- Fraude Masivo en Estudios Científicos en ChinaDocumento3 páginasFraude Masivo en Estudios Científicos en Chinajhony1523Aún no hay calificaciones
- Activ - Biología N°8 PenoneDocumento7 páginasActiv - Biología N°8 PenoneVictoria PenoneAún no hay calificaciones
- Manual de Contabilidad para Las Empresas Del Sistema FinancieroDocumento12 páginasManual de Contabilidad para Las Empresas Del Sistema FinancieroKLEIDER-GAMERAún no hay calificaciones
- COOTRANAR Es Una COOPETRATIVA de TRANSPORTADORES de ARAUQUITA Ubicada en El Municipio de Arauquita Departamento de AraucaDocumento2 páginasCOOTRANAR Es Una COOPETRATIVA de TRANSPORTADORES de ARAUQUITA Ubicada en El Municipio de Arauquita Departamento de AraucaDEISSYAún no hay calificaciones
- Lenguaje de Las CienciasDocumento17 páginasLenguaje de Las Cienciasspring bonnie ArangoAún no hay calificaciones
- 2.6. Taller de Fauna SilvestreDocumento3 páginas2.6. Taller de Fauna SilvestreAndres VasquezAún no hay calificaciones
- TallerDocumento3 páginasTallerLuis PachecoAún no hay calificaciones
- 2° CIENCIAS Guia 16Documento6 páginas2° CIENCIAS Guia 16Ivan Galaz GuiñezAún no hay calificaciones
- Junin-CA-Depuracion de Las Aguas Del RioDocumento16 páginasJunin-CA-Depuracion de Las Aguas Del RioJorge Luis Rojas DiezAún no hay calificaciones
- Aa4 IoDocumento10 páginasAa4 IoRonald SalazarAún no hay calificaciones
- Práctica Cálculo IIDocumento5 páginasPráctica Cálculo IIErika GalvezAún no hay calificaciones
- 5 - Guia - ElectrodinamicaDocumento6 páginas5 - Guia - ElectrodinamicaLeo MartinAún no hay calificaciones
- Ficha Sistema Hidraulico SKDocumento3 páginasFicha Sistema Hidraulico SKAlejandro GomezAún no hay calificaciones
- FÍSICA - S12T - Hidrostática, HidrodinámicaDocumento3 páginasFÍSICA - S12T - Hidrostática, HidrodinámicaTreicy OjedaAún no hay calificaciones
- Actividad de Puntos Evaluables - Escenario 6 - PRIMER BLOQUE-CIENCIAS BASICAS - ALGEBRA LINEAL - (GRUPO C01)Documento6 páginasActividad de Puntos Evaluables - Escenario 6 - PRIMER BLOQUE-CIENCIAS BASICAS - ALGEBRA LINEAL - (GRUPO C01)EDWIN ANDRES GIL MOSCOSOAún no hay calificaciones
- Formato Cursograma AnáliticoDocumento1 páginaFormato Cursograma AnáliticoMiguel Angel Montes ChaverraAún no hay calificaciones
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Shiatsu: Conozca las técnicas y tratamientos de una de las terapias más antiguasDe EverandShiatsu: Conozca las técnicas y tratamientos de una de las terapias más antiguasAún no hay calificaciones
- Cardiología y enfermedades cardiovascularesDe EverandCardiología y enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Altas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.De EverandAltas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.Calificación: 5 de 5 estrellas5/5 (4)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- Neuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaDe EverandNeuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaCalificación: 4 de 5 estrellas4/5 (16)
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- La cocina ayurvédica: Recetas para la salud y el bienestarDe EverandLa cocina ayurvédica: Recetas para la salud y el bienestarCalificación: 5 de 5 estrellas5/5 (6)
- ¿Cómo Prevenir O Curar El Cáncer?: ¡Conozca Los 3 Métodos Probados Contra El Cáncer!De Everand¿Cómo Prevenir O Curar El Cáncer?: ¡Conozca Los 3 Métodos Probados Contra El Cáncer!Aún no hay calificaciones
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- Psiconeuroinmunología para la práctica clínicaDe EverandPsiconeuroinmunología para la práctica clínicaCalificación: 5 de 5 estrellas5/5 (4)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- Psicópatas seriales: Un recorrido por su oscura e inquietante naturalezaDe EverandPsicópatas seriales: Un recorrido por su oscura e inquietante naturalezaCalificación: 4 de 5 estrellas4/5 (3)
- El Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaDe EverandEl Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (14)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- La acupuntura para prevenir y curar las enfermedadesDe EverandLa acupuntura para prevenir y curar las enfermedadesAún no hay calificaciones