Documentos de Académico
Documentos de Profesional
Documentos de Cultura
RPM 1
Cargado por
Yilibeth Murillo0 calificaciones0% encontró este documento útil (0 votos)
18 vistas8 páginasDerechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
18 vistas8 páginasRPM 1
Cargado por
Yilibeth MurilloCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 8
RPM (ruptura prematura de membraba)
Es un tema que debe que quedar claro y la definición no es más que
una solución de continuidad en las membranas ovulares de manera
espontánea, antes del inicio de trabajo de parto. ¿Pregunta Cuales son
las membranas ovulares y cuantas hay? Hay 2 membranas ovulares, el
corion y el amnios hasta las 14 semanas son independientes y después
de las 14 semanas ellas se fusionan en una sola membrana y es donde
esta inverso e invierto entonces cada que hay una solución de
continuidad antes de trabajo de parto podemos decir que es una
ruptura, prematura de membranas, pero prematura o pretermino es
cuando se presenta antes de las 27 semanas porque también podemos
tener una ruptura prematura de membrana a término, y estas se
clasifican como en ruptura de membrana precoz cuando la paciente que
ya tiene más de 37 semanas te llega y te die doctor es que estoy
botando líquido, es cuando la paciente tienen ruptura de membrana a
término y se denomina precoz porque no ha iniciado la contracción que
es lo que le da al inicio de trabajo de parto y esa paciente tuvo una
ruptura de membrana, oportuna cuando la paciente se encuentra en
expulsivo y tiene la ruptura de membrana, o tardía, cuando la paciente
sale el bebe y sale la membrana integra adosada al polo fetal. Periodo
de latencia, esto es muy importante porque ustedes deben de saber en
qué momento yo le pongo antibiótico a esa paciente o no y de que
depende que le ponga el antibiótico, del periodo de latencia, entonces
es el tiempo transcurrido entre la ruptura de membrana y el inicio del
trabajo de parto, por ejemplo ustedes llegan, señora desde que hora
tuvo la ruptura o desde que hora empezó a botar liquido, y te dice
*desde las 3 de a mañana y ud la recibe a las 3 de la tarde* ya tiene 12
horas inicialmente se dice que una RPM prolongada es de 24 horas,
antes del parto, pero que pasa que uno no espera 24 horas para
colocarle antibiótico a la paciente, después de 6 o 12 horas de la ruptura
prematura de membrana, esta indicado colocarle el antibiótico a la
paciente porque? Porque el bebe ya esta expuesto y puede ser una
ariomnitis, además todos sabemos en el medio en donde estamos las
mujeres no es que sean lo mas aseada posible y por lo general, la
vagina es un caldo de cultivo de bacterias en donde pueden ascende a
la membrana y pueden ocurrir algún tipo de infección. Esta patología
complica del 3-6% de todas las gestaciones y el 70% al 90% ocurre en
embarazos al termino, del 10-30% de las mismas ocurre en embarazos
pretérminos, entonces tenemos que el 30% es una cifra bastante
elevada en una paciente pretermino porque esto va a declarar, la
finalidad de su gestación, y ustedes saben todo lo que contrae un
paciente que nazca antes de las 37 semanas.
La RPM pretermino complica en en 2% de los partos lo que mas
produce es taquipnea en el recién nacido, enterecolocitis necrotizante,
hemorragia interventriculares, y enfermedad de membrana hialina; eso
es lo que mas complica en los pacientes, no por la RPM sino porque da
un trabajo de parto totalmente pretermino y son las complicaciones que
nacen de un feto antes de las 37 semanas las más frecuentes son,
hemorragia interventricular, enterocilitis necrotizante, y enfermedad de
membrana hialina ojo.
Como se clasifican, a partir de la 3 semana, cuando son a términos,
precoz, oportuna y tardía; pero cuando son antes de la semana 37 son
ruptura prematura de membrana. Al termino las que van de 32-35
semanas, leo-termino las que van de 23-32 semanas, cuales son las
mas frceuentes, en 70% se presentan de 32-36 semanas son las que
mas se presenta. Las mujeres que han tenido antecedente de RPM en el
embarazo anterior, tienen un riesgo 10 veces mas de presentar en el
próximo embarazo y eso es uno de los factores de riesgo, mas
importantes asociados a esto. Entonces lo que es decía hay 2
membranas, amnio y corion. Ahí explica como esta formada el amnio
pero no se escucha bien en mi audio es difícil que ud diferencie este es
el amnio y este es el corion no porque después de las 12 semanas ellas
se fusionan totalmente, en una sola membrana pero es importante saber
que las membranas ovulares son 2 la ruptura generalmente se presenta
por encima del cuello, porque porque es la zona mas pobre de tejido
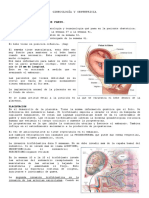
conectivo, ahí muestra una imagen con las capas en donde el amnio
tiene 5 y elrion tiene 3.
Esta imagen porque es importante? Porque en las capaz de estas
membranas, hay unas enzimas que se llaman metaloproteinasas e
inhibidores de las metaloproteinasas, las metaloproteinasas son las que
degradan el colágeno presente, en las membranas ovulares, cuando
estas se activan degradan el colágeno y se produce la ruptura esas son
las responsables de la ruptura prematura de membrana, su
etiopatogenia la infección ascendente es lo que mas se ha descrito es lo
que mas se ha estudiado, la sobreinfección uterina en las pacientes que
tienen embarazos gemelares, en las pacientes que tienen miomatosis,
en las pacientes que tienen polohidramnios, trastornos e isquemia
desigual, defectos intrínsecos de las membranas, o una paciente que
haya sufrido traumatismo. Estas son las causas mas frecuentes de una
RPM, la infección ascendente, como les había dicho es la que mas se ha
investigado, es la que mas se ha estudiado, y lo que asocian es que
todas estas pacientes que cursan con enfermedades cervicovaginales, o
tuvo vulvoginitis en primer trimestre, segundo trimestre que son
bastante frecuentes y que no son tratadas son las candidatas a tener
RPM en un tercer trimestre las otras se asocian a los dispositivos
intrauterinos, que no son retirados en el momento en que la paciente
tenga la concepción. Entonces que es lo que pasa, las membranas de
estas bacterias el ureoplasma urealitico y el streptococo B que son los
mas frecuente, el micoplasma hominis tienen en su membrana una
fosfolipasa A2 esta fosfolipasa A2 esta en la membrana de la bacteria,
produce liberación de citoquinas, endotelina, liberación d
eprostaglandinas que son las que van a activar, las metaloproteinasas
de las membranas ovulares y esa activación de prostaglandinas son las
que degradan el colágeno y van a producir RPM y trabajo de parto
pretermino. Entonces esa fosfolipasa A2 presente en la membrana
bacteriana es la que hunde el botón para que se inicie todo este
proceso. La sobreinfección uterina, las malformaciones uterinas,
embarazo gemelar el polihidramnios, todo lo que aumenta la presión
intraabdominal o intraamniotica, va producir una RPM. Esa
sobreinfección uterina produce una liberación de interleucina 8 Y LA
INTERLEUCINA 8 activa la metaloproteinasa, entonces todo lo que active
la metaloproteinasa, va a producir una RPM.
La isquemia residual o la trombosis, pacientes que tengan hemorragia,
fumen, que tengan hemorragia, que tengan trombofilia, las pacientes
que tengan como conmorbilidades hipertensión y diabetes, van a tener
mas riesgo de presentar una RMP. Los traumas en un procedimiento
invasivo cual es un procedimiento, una biopsia de vellosidades
coriónicas, una paciente que tenga una malformación o trauma
abdominal en un accidente. Hay una imagen que resume las causas de
la RPM.
Pregunta. Germen mas frecuente de la RPM ( ureoplasma urealitico y
streptococoo B esos son los 2 germenes mas frecuentes) factores de
riesgo: se los decía parto pretermino a tiempo, paciente con parto
pretermino tiene 10 veces mas de riesgo de tener una RPM, longitud
cervical corta en segundo trimestre, nivel socioeconómico bajo,
infecciones vaginales a repetición, sobre todo en primer y segundo
trimestre, embarazo gemelar y todo lo que aumente la sobreinfección
uterina. (Como hacemos el diagnostico, asi la paciente dice doctor estoy
botando liquido entonces ahí esta la historia clínica de la paciente, si la
historia clínica no es muy fluyente nos vamos a los paraclínicos y el
examen distal. Siempre debemos que tener diagnostico diferencial.
Porque muchas veces tienen las mujeres un flujo homogéneo, es muy
acuosos y se puede confundir con salida de liquido se puede confundir
con una leucorrea, o la ruptura de un quiste vaginal. Presuntivo doctor
estpy botando liquido vaginal. Ud NO OBSERVA LA salida de liquido y la
paciente te esta refiriendo siempre que la paciente diga doctor estoy
votando liquido por los genitales, créanle y si esta en un primer nivel y
tiene la sospecha, remitala a un segundo nivel porque es mejor en el
segudno nivel la contra-remita hacerle los exámenes correspondientes a
que esa paciente de verdad haya tenido una RPM y después haga una
infección contra.amniotica y el bebe se muera.
Como confirmamos lo que dice la paciente? Con una especuloscopia la
paciente se coloca en posición de litotomía, se introduce el especulo y
hacemos la maniobra de tarnier, tarnier positivo, o tarnier negativo,
entonces con una mano se sostiene el especulo y con la otra mano la
introduce muchas veces la cabeza del feto impide que salga el liquido y
ud entonces con su mano va rechazar eso le dice mama tosa, haga
fuerza, puje como quiera decir total con maniobra de vansalva ud
observa directamente salida de liquido claro por el orifico cervical eso es
tarnier positivo cuando en la paciente evidencias salida por el orificio o
tarnier negativo cuando no lo evidencias, cada vez que hagan un
examen físico en paciente que tenga ruptura de membrana, tienen que
colocar en la historia clínica tarnier negativo, o tarnier positivo si vemos
que no fue evidente hay unas pruebas que mas adelante les dire y nos
van a confirmar si fue un RPM o sino fue un RPM.
Luego de todo esto si eso no es evidente hacemos el papel de la
nitrazina, en las tiras de orina ud coge el especulo y la coloca en el saco
vaginal y luego si esta tira de nitrazina se vuelve azul es positivo porque
el ph del liquido es alcalino acuérdense que es el ph de la vagina es
acido y del liquido alcalino si ud mete la tira y se pone azul esta
confirmando que tiene un RPM siempre hay que hacer diagnostico
diferencial con otras secreciones que también son alcalinas, como
sangre, semen, orina o flujo entonces lavan primero con gasa y después
colocan el papel de la nitrazina para que sea mas seguro. Sino tenemos
nitrazina,la segunda prueba es el test de lecho es lo mismo, va al fondo,
coloca una gotita de la secreción que hay en el fondo de saco, la coloca
en un portaobjeto, la deja secar y la pone en el microscopio. Si hay esta
arborización al microscopio que quiere decir que tiene un RPM y es
positiva la prueba, hay un test de lecho positivo. Pero también hay unos
falsos porsitovos de 4.8 % de secreciones alcalinas, como cuales semen,
orina, sangre. Celulas anaranjadas, lipídicas también, se observan ahí
mismo. Alfafetoproteina esta también está presente en la orina y en la
infecciones vaginales, si encontramos en el fondo del saco posterior es
positiva, Es muy segura la especificidad es del 84% pero no la tenemos
aca en montería entonces tampoco la utilizamos, además del examen
físico esto es lo que mas utilizamos mandamos una ecografía y medimos
el liquido amniótico cuales son las características l del liquido amniótico
normal, depende con que se haga según la medición hay 2 tecnicas
ustedes ponen ( la barriga la dividimos en 4 y tiene 4 cuadrantes) si
ustedes miden todos los 4 cuadrantes tienen el índice del liquido
anmiotico y ese es y en ese los valores son de 5-25 lo normal lo que
este por debajo de 5 es oligohidramnios y me confirma un RPM, si es la
otra técnica que es el lado mayor vertical, es igual divide la barriga en 4
pero ya no va a medir todos los 4 sino que va coger el lado que mayor
tenga liquido y lo mide, los valores cuales son de 2-8 menor de 2 me
confirma un RPM.
Amnio-sure esto es nuevo esto y la infusión esto es facilito porque esto
es con una tira reactiva que te dice si esta positivo o no, ustedes colocan
un hisopo en el fondo este hisopo lo colocan en una solución, meten la
tirita y como si fuese una prueba de embarazo, dos rayitas positivo, hay
presencia de liquido amniótico en el fondo del cuello y se confirma la
RPM, La anti-infusion ya es lo ultimo a la paciente le colocan la vitamina
b12 y un paño, esperan de 6-12 horas y si el paño esta teñido, es
positiva para RPM cuales son las complicaciones de esta que si la
paciente no tenia las membranas rotas y ud cuando le hace la infusión,
la inyecta y produce una ruptura que ´posterioremnte se reseca y existe
un riesgo de perdida fetal. Esto si se utiliza, mas de lo que ustedes
creen.
Entonces cuales son las pruebas
Especuloscopia que es lo mas fácil en la urgencia
´Papel de la nitrazina
Test de lecho
Células anaranjadas( que no se utilizan)
Alfafetoproteina ( que no se utiliza)
Ecografia que es lo que mas se utiliza
Amnnio-sure
Amnio-infusion con indigo de carmín
Las mas utilizadas, especuloscopia y ecografía. Consecuencias,
coriamnionitis, sepsis, DPPNI( DESPRENDIMIENTO PREMATURO DE LA
PLACENTA NORMAL-MENTE INSERTA)
Los riesgos fetales: Sepsis neonatal, muerte intrauterina, hiperplasia
pulmonar, síndrome respiratorio, colapso de cordon siempre van a
ver complicaciones fetales, complicaciones maternas y después
complicaciones posteriormente en la vida del bebe.
Esto de coreomnionitis es lo que ustedes van a buscar, es lo mas
importante, de que depende el pronostico de esta paciente de la
edad gestacional, de la ruptura del periodo de latencia que tenga, el
índice de liquido amniótico.
Paciente hospitalizada con RPM vigilar signos de coriamnionitis
Porque muchas veces ustedes ahora van a ver el tto ven una
paciente que llego a las 32 semanas con un RPM y ustedes no la van
a desembarazar enseguida ustedes van a darle chance y los manejos
expectantes. Pero siempre deben vigilar que no esté infectada se
llama los criterios de Lynch o gych. Cuales son: fiebre materna,
taquicardia fetal, taquicardia materna, hipersensibilidad uterina y
descartan perdida de líquido por vagina. La clínica es la mas
importante, hay unos paraclínicos de laboratorio pero lo que ustedes
van a buscar todos los días cuando revisen esa paciente es la clínica
de la paciente, criterios de gych, criterios de coriomnionitis.
Tratamiento siempre hay que ver si hay presencia o sospecha de
infección si hay sospecha d einfeccion o coreomnionitis
desembarazar a la paciente, asi tenga 20 semanas 22,23,24 hay que
desembarazarla inmediatamente y dependiendo la edad gestacional,
vamos a tener el tratamiento o manejo terapéutico de esta paciente,
menor de 24 semanas grave porque ese método no es viable, el
grado de infección es aumentado, entonces ustedes deben entrar a
conciliar con la paciente, se hace, se desembaraza una voluntad
propia del embarazo o si ella corre el riesgo de infección del
embarazo y llega hasta donde mas puede por eso colocamos manejo
primero. pero si colocamos una paciente entre 24 y 38 semanas
27,28,29 y no hay presencia de infección y tampoco hay trabajo de
parto, el manejo es espertante como s ehace 1) glucocorticoides,
antibiótico y vigilando la paciente clínicamente y por laboratorio, ahí
falto un medicamento que son los tocolitico o utero- inhibidores el
manejo espertante de RPM son 3 glucocorticoides, antibióticos y
tocolitico.
De 22-34 igual, uno lo que mira es si el bebe tiene los pulmones
maduros, pero en Colombia no tenemos esa prueba y menos en la
costa entonces se hace igualmente aca- se utilizan glucocorticoides,
antibióticos y tocolitico, y cuando la paciente tiene 34 semanas, ya no
hay mas nada que hacer hay que desembarazarla eso quiero que les
quede claro RPM34 semanas, desembarazarla no pueden dudar, por
eso es muy claro la edad de la paciente. Lo que les decía antes de 28
semanas, las probabilidades de vida son pocas 57% entonces aquí
deben hablar con la paciente a ver si hacen o no interrupción, 24-31
siempre descartar infección feto- materna y trabajo de parto sino los
hay los los corticoides, antibióticos, tocoliticos si lo hay intervención
voluntaria entonces. Glucocorticoides betametozona ampolla 12mg
intramuscular 2 dosis osea le pone 12 hoy y a las 24 horas la otra
dosis de 12mg para un total e 24 mg de betametazona; Nifedipino
que seria el tocolitico 20mg inicial y después 10mg cada 6 horas, el
nifedipino en toda la literatura que encuentren van a encontrar que
tiene una controversia, hay uno que se utiliza y otros que no porque
dice que si tu le das nifedipino y la paciente tiene una infección estas
evitando que el cuerpo y el organismo manifieste esa infección con
las contracciones por ende se dejó el nifedipino por 24 horas mientras
ocurre una maduración pulmonar entonces cada vez que pongas el
corticoide debes poner el nifedipino se finalizó la dosis de corticoide,
se finalizó la dosis de nifedipino eso es lo que se hace incialmente
pero hay otras literaturas que dicen que no, que tu puedes utilizar el
nifedipino hasta la semana 34 si la paciente paraclinicamente o
clínicamente tiene signos de infección. ( Corticoide, nifedipino,
antibióticos) esto siempre de 24-31.6 semanas pero nace un nuevo
esquema con sulfato de magnesio como neuroprotector todos estos
pacientes cuando nacen antes de las 32 semanas hicieron estudios y
lo que mas tenían era hemorragia interventricular el sulfato de
magnesio se utilizaba inicialmente en las pacientes pre-clampsias,
para evitar convulsion pero decían si el sulfato de magnesio me
previene convulsiones en las mujeres pre-clampsia en los niños
también puede hacer algo y empezaron hacer estudios en los niños
de trabajo de parto pre-terminó, antes de la semana 32 y entonces
hicieron una corte a los que le colocaban sulfato y otra corte a los
que no le colocaban y todos los que le colocaron sulfato cuando
nacían aun siendo pre-terminó, cerebralmente estaban maduros y
estaban muy bien entonces dijeron que el sulfato de magnesio en los
pacientes que tuvieran una inminencia en el trabajo de parto antes
de las 32 semanas y después de las 24 semanas debían colocárselo
Entonces el MANEJO YA NO TIENE 3 SINO 4 MEDICAMENTOS
( GLUCOCORTICOIDES, TOCOLITICOS, ANTIBIOTICOS, y sulfato de
magnesio) de la 24 hasta la 32 si la paciente tiene una inminencia de
trabajo de parto, que en 24 horas puede desarrollar un RPM DE 32-34
que decía que esta es la semana
en donde el bebe ya debe estar maduros porque el sulfaltante desde
las 28 semanas s empieza a producir entonces ellos dijeron para no
gastarnos todo ese medicamento hacemos unas prueba pulmonares
a ver si el bebe esta pulmonarmente maduro entonces cual eran las
pruebas que ellos describen entonces lo ideal es que de la 22-34
buscar si el bebe ya esta pulmonarmente maduro por medio de estas
pruebas de recuentos pulmonares pero que pasa en la costa no
tenemos eso, la idea es que ustedes sepan de la 32-34 lo ideales
buscar si el bebe esta maduro por medio de estas pruebas que seria
relación de nose que menor de 2 y cuerpos lamenares mayor de 50
millones pero como esto no lo tenemos se pone lo anterior,
glucocorticoide, tocolitico, antibiótico y y no se coloca sulfato porque
ya paso la semana 32despues de las 34 semanas desembarazamos
con coriomnionitis y sin coriomnionitis. Cuales son los antibiotivos?
Ampicilina idealmente iv se coloca 2g inicial y se continua con 1g
cada 6 horas y eritromicina, la dosises de 250 cada 6 pero las
tabletas en Colombia son de 500 entonces se coloca 500 esto es el
biconjugado por excelencia habla de una paciente que tienen RPM
pero no tiene coriomnionitis, el pone en una imagen cuando es
corionionitis pero dice que apenas ud se da cuenta que es
coriomnionitis cambia el antobiotico y el tto es desembarazarla
siempre hay que estar moritonizando el paciente. Conclusiones del
tema: es una patología muy frecuente, de una etiología multifactorial,
el diagnostico es clínico estoy botando liquido en un 90%, sino el
resto se hace por laboratorio y ecografías, hay un riesgo importante
de infección materno-fetal y el principal riesgo es la prematures que
va a matar al bebe, el manejo no conservador depende de la
infección de trabajo de parto en sufrimiento fetal agudo, si tiene
corionnionitis se desembaraza y si tiene sufrimiento fetal, se
desembaraza y si tiene trabajo de parto, tienes que dejar el trabajo
de parto en evolución habla de un boletín de ruptura prematura de
membrana y ahí dice todo
CONCLUSIONES APARTES
El nifedipino es para las contracciones, la RPM produce contracciones
el nifedipino hace que tenga reposo pero después de 34 no se debe
utilizar y si una paciente te llega a las 32,33 semanas ya en trabajo
de parto avanzado, tampoco se debe utilizar
Sin coriomnionitis es triconjugado y con coriomninionitis es
biconjugado pero el tratamiento correcto con coriomnionitis no es
antibiótico sino es desembarazarla inmediatamente para que no de
una endometritis.
También podría gustarte
- RPM U RosarioDocumento29 páginasRPM U RosarioMIGUEL ANGEL ZULUAGA CALICSAún no hay calificaciones
- App y TPPDocumento6 páginasApp y TPPAlvaro HernándezAún no hay calificaciones
- 10 Ruptura Prematura de MembranasDocumento3 páginas10 Ruptura Prematura de MembranasMonica ValenciaAún no hay calificaciones
- Ruptura Prematura de Membranas y CorioamnionitisDocumento16 páginasRuptura Prematura de Membranas y CorioamnionitisJuan Sebastian Pimienta ParraAún no hay calificaciones
- Ruptura Prematura de MembranaDocumento16 páginasRuptura Prematura de MembranaAlonso Teràn PaivaAún no hay calificaciones
- Ruptura Prematura de MembranasDocumento50 páginasRuptura Prematura de MembranasAna Sophia Angulo MedinaAún no hay calificaciones
- Salud de La MujerDocumento39 páginasSalud de La Mujerbmari17Aún no hay calificaciones
- Cesárea y PomeroyDocumento5 páginasCesárea y PomeroyLaura EspitiaAún no hay calificaciones
- Universidad de El Salvador Facultad de Medicina Escuela de PostgradoDocumento29 páginasUniversidad de El Salvador Facultad de Medicina Escuela de PostgradoEmnairis villaAún no hay calificaciones
- DefiniciónDocumento7 páginasDefiniciónHéctor Alfonso Cuevas CruzAún no hay calificaciones
- RPMDocumento28 páginasRPMMeliAún no hay calificaciones
- Diagnóstico de EmbarazoDocumento4 páginasDiagnóstico de EmbarazoMafe Suarez RuizAún no hay calificaciones
- Parto PrematuroDocumento10 páginasParto PrematuroNatalia Toledo UrraAún no hay calificaciones
- Ruptura Prematura de MembranaDocumento36 páginasRuptura Prematura de MembranaYakcel RojasAún no hay calificaciones
- Aborto - CPNDocumento16 páginasAborto - CPNJuyber Mollinedo QuintoAún no hay calificaciones
- Ruptura Prematura de Membranas (Hidrorrea Amniótica)Documento7 páginasRuptura Prematura de Membranas (Hidrorrea Amniótica)LoreudysBaezPegueroAún no hay calificaciones
- RepassoDocumento6 páginasRepassoÂngela Márcia AlvesAún no hay calificaciones
- Actualizacion Consenso de RPMDocumento18 páginasActualizacion Consenso de RPMNaylen MedinaAún no hay calificaciones
- Obstetricia RPM y Corioamnionitis FCM UnlDocumento6 páginasObstetricia RPM y Corioamnionitis FCM UnlagostinaAún no hay calificaciones
- H U2. L2 Hemorragias. Embarazo EctopicoDocumento7 páginasH U2. L2 Hemorragias. Embarazo EctopicojoseAún no hay calificaciones
- Caso Clinico Obst. No. 5 (RPM) y 6 (RCIU)Documento15 páginasCaso Clinico Obst. No. 5 (RPM) y 6 (RCIU)ANA LUCIA CAMPOSAún no hay calificaciones
- 07 - Ecotomografia en ObstetriciaDocumento17 páginas07 - Ecotomografia en ObstetriciaEsteban Ricardo Schade VillagranAún no hay calificaciones
- CLASE 4 - Rotura Prematura de Membranas 2021Documento8 páginasCLASE 4 - Rotura Prematura de Membranas 2021Victoria Covarrubias AlcayagaAún no hay calificaciones
- Ruptura Prematura de MembranaDocumento5 páginasRuptura Prematura de MembranaJose Rafael Lira BracheAún no hay calificaciones
- Ruptura Prematura de MembranasDocumento9 páginasRuptura Prematura de MembranasSolange AlvarezAún no hay calificaciones
- RPMDocumento23 páginasRPMmultitec_sdAún no hay calificaciones
- Ruptura Prematura de Membranas y Parto Pret RminoDocumento49 páginasRuptura Prematura de Membranas y Parto Pret RminoEnrique JoseAún no hay calificaciones
- Ruptura Prematura de Membranas - Dr. CarriónDocumento29 páginasRuptura Prematura de Membranas - Dr. CarriónMarisabel Celina Canales RojasAún no hay calificaciones
- Es Una de Las 4 Patologías o Causas Que Causan Esencialmente A Través Del Parto PretérminoDocumento7 páginasEs Una de Las 4 Patologías o Causas Que Causan Esencialmente A Través Del Parto PretérminoGabrielaAún no hay calificaciones
- Ruptura Prematura de Membranas: (Premature Rupture of Membranes)Documento4 páginasRuptura Prematura de Membranas: (Premature Rupture of Membranes)Gabriela Quiroz De VeraAún no hay calificaciones
- 1.trabajo de Parto Pretermino. JimenezDocumento7 páginas1.trabajo de Parto Pretermino. JimenezMariana de la oAún no hay calificaciones
- Exámen Del Módulo IDocumento5 páginasExámen Del Módulo IConsueloGuadalupeMuñozGonzalesAún no hay calificaciones
- Guion ABORTODocumento3 páginasGuion ABORTORoldeny Araujo FernandezAún no hay calificaciones
- Ruptura Prematura de MembranasDocumento5 páginasRuptura Prematura de MembranasNicolas Llerena OrtegaAún no hay calificaciones
- Ruptura Prematura de MenbranasDocumento9 páginasRuptura Prematura de MenbranasgabsiiAún no hay calificaciones
- RPMDocumento15 páginasRPMwilmar andradeAún no hay calificaciones
- Ruptura Prematura de Membranas PDFDocumento5 páginasRuptura Prematura de Membranas PDFFernanda PartidaAún no hay calificaciones
- Ruptura de Membranas RPM ComplementoDocumento6 páginasRuptura de Membranas RPM ComplementoChristian PinoAún no hay calificaciones
- RPM Gabriela PosliguaDocumento14 páginasRPM Gabriela PosliguaJurgen ArteagaAún no hay calificaciones
- Patología Placentaria - ObstetriciaDocumento10 páginasPatología Placentaria - ObstetriciaJose Carlos Farias ReyesAún no hay calificaciones
- Urología Pediátrica (Hidronefrosis Antenatal)Documento9 páginasUrología Pediátrica (Hidronefrosis Antenatal)camilo calvacheAún no hay calificaciones
- Hemorragia 3 Trimestre CompletoDocumento12 páginasHemorragia 3 Trimestre CompletoEsteban Gomez RíosAún no hay calificaciones
- RESUMEN Los Nacimientos Prematuros Son Un Gran Problema en El Mundo y Las Ruptura Prematuras de Membranas Contribuyen en Cerca de Un Tercio A Esa PrematuridadDocumento10 páginasRESUMEN Los Nacimientos Prematuros Son Un Gran Problema en El Mundo y Las Ruptura Prematuras de Membranas Contribuyen en Cerca de Un Tercio A Esa PrematuridadMario Flores AroniAún no hay calificaciones
- Consenso - FASGO RPMDocumento9 páginasConsenso - FASGO RPMYamilaAún no hay calificaciones
- Ruptura de Membrana EnsayoDocumento9 páginasRuptura de Membrana EnsayoAriann QuintoAún no hay calificaciones
- 29 G o Rotura Prematura de Membranas ...Documento3 páginas29 G o Rotura Prematura de Membranas ...Lion LeoninoAún no hay calificaciones
- Alumbramiento y PuerperioDocumento12 páginasAlumbramiento y PuerperioKrikorKouryAún no hay calificaciones
- Rotura Prematura de Membranas (RPM) Manual MSD Versión para ProfesionalesDocumento2 páginasRotura Prematura de Membranas (RPM) Manual MSD Versión para ProfesionalesJohan AbreuAún no hay calificaciones
- Clase #01 - Necropsia PerinatalDocumento9 páginasClase #01 - Necropsia Perinatalmartin roseroAún no hay calificaciones
- Resumen PediatriaDocumento9 páginasResumen PediatriaTavo Toscano VásquezAún no hay calificaciones
- Amenaza Parto PreterminoDocumento12 páginasAmenaza Parto PreterminoFlorencia Villar LazAún no hay calificaciones
- Bonito Ecog I TrimestreDocumento143 páginasBonito Ecog I TrimestreRodo Cairo100% (2)
- Ruptura Prematura de MembranaDocumento5 páginasRuptura Prematura de MembranaKeren Ortiz CAún no hay calificaciones
- Sepsis NeonatalDocumento30 páginasSepsis NeonatalLitha Margarita Arevalo AyachiAún no hay calificaciones
- Rotura Prematura de Membrana, Eclampsia y PreeclampsiaDocumento10 páginasRotura Prematura de Membrana, Eclampsia y PreeclampsiaEvelynJhovannaAún no hay calificaciones
- Parcial de Materno Tema 1Documento4 páginasParcial de Materno Tema 1Carolina Diaz MarinAún no hay calificaciones
- Clases de GinecoDocumento47 páginasClases de GinecoLaura GarciaAún no hay calificaciones
- Embarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoDe EverandEmbarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoCalificación: 5 de 5 estrellas5/5 (2)
- Asegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosDe EverandAsegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosAún no hay calificaciones
- CesáreaDocumento11 páginasCesáreaYilibeth MurilloAún no hay calificaciones
- Trauma GenitourinarioDocumento47 páginasTrauma GenitourinarioYilibeth Murillo100% (1)
- Parpados y LagrimalDocumento17 páginasParpados y LagrimalYilibeth MurilloAún no hay calificaciones
- LitiasisDocumento1 páginaLitiasisYilibeth MurilloAún no hay calificaciones
- ESCLEROTICADocumento5 páginasESCLEROTICAYilibeth MurilloAún no hay calificaciones
- Criterio Empirico ATBDocumento12 páginasCriterio Empirico ATBYilibeth MurilloAún no hay calificaciones
- DesnutricionDocumento7 páginasDesnutricionYilibeth MurilloAún no hay calificaciones
- Control Prenatal y Evaluación de Riesgo MaternoDocumento7 páginasControl Prenatal y Evaluación de Riesgo MaternoYilibeth MurilloAún no hay calificaciones
- VITREODocumento15 páginasVITREOYilibeth MurilloAún no hay calificaciones
- AppDocumento7 páginasAppYilibeth MurilloAún no hay calificaciones
- Oftalmologia ExamenDocumento3 páginasOftalmologia ExamenYilibeth MurilloAún no hay calificaciones
- Cancer GastricoDocumento55 páginasCancer GastricoYilibeth MurilloAún no hay calificaciones
- OFTALMOLOGIA ParcDocumento28 páginasOFTALMOLOGIA ParcYilibeth MurilloAún no hay calificaciones
- Nódulo TiroideoDocumento4 páginasNódulo TiroideoShirlyMulatoAún no hay calificaciones
- Temas Cirugía Parcial FinalDocumento21 páginasTemas Cirugía Parcial FinalLuis Carlos Alvarez GomezAún no hay calificaciones
- Cancer GastricoDocumento55 páginasCancer GastricoYilibeth MurilloAún no hay calificaciones
- Monografia - Covid 19Documento17 páginasMonografia - Covid 19Yilibeth Murillo67% (3)
- Covid-19 en El Embarazo 2Documento19 páginasCovid-19 en El Embarazo 2Yilibeth MurilloAún no hay calificaciones
- Isoinmunizacion Materno FetalDocumento5 páginasIsoinmunizacion Materno FetalYilibeth MurilloAún no hay calificaciones
- MariaDocumento7 páginasMariaYilibeth MurilloAún no hay calificaciones
- Cancer GastricoDocumento55 páginasCancer GastricoYilibeth MurilloAún no hay calificaciones
- Monografia de Sifilis GestacionalDocumento15 páginasMonografia de Sifilis GestacionalYilibeth MurilloAún no hay calificaciones
- CESAREADocumento2 páginasCESAREAYilibeth MurilloAún no hay calificaciones
- GPC Comple EmbarazoDocumento623 páginasGPC Comple EmbarazoclinicametaAún no hay calificaciones
- Enfermedad Acido PepticaDocumento98 páginasEnfermedad Acido PepticaJhoselin LanchiAún no hay calificaciones
- Rciu Restricción de Crecimiento IntrauterinoDocumento6 páginasRciu Restricción de Crecimiento IntrauterinoYilibeth MurilloAún no hay calificaciones
- Sifilis en El EmbarazoDocumento9 páginasSifilis en El EmbarazoYilibeth MurilloAún no hay calificaciones
- Rciu Restricción de Crecimiento IntrauterinoDocumento6 páginasRciu Restricción de Crecimiento IntrauterinoYilibeth MurilloAún no hay calificaciones
- Sindrome CoronarioDocumento29 páginasSindrome CoronarioYilibeth MurilloAún no hay calificaciones
- Plan de Accion en Salud 2024Documento11 páginasPlan de Accion en Salud 2024SUSAN JULIETTE GONZALEZ VALDERRAMAAún no hay calificaciones
- MalalaDocumento12 páginasMalalaMayerlis Mercado VizcainoAún no hay calificaciones
- 2 Grupo A Programación TemáticaDocumento4 páginas2 Grupo A Programación TemáticaLeonardo González BustosAún no hay calificaciones
- Higiene de ManosDocumento3 páginasHigiene de ManosSailenys Nicole RamirezAún no hay calificaciones
- Infografia de Las EmocionesDocumento1 páginaInfografia de Las EmocionesJohanna SortoAún no hay calificaciones
- TCCi Version 2Documento12 páginasTCCi Version 2Joselyn Fernández BrugésAún no hay calificaciones
- Integrantes: Grupo: 4BmlDocumento2 páginasIntegrantes: Grupo: 4BmlSUSAN CETISAún no hay calificaciones
- Comprobante de Licencia Médica ElectrónicaDocumento2 páginasComprobante de Licencia Médica ElectrónicacsolismAún no hay calificaciones
- El Desarrollo Psicológico Infantil Áreas y Proceso... - (El Desarrollo Psicológico Infantil. Áreas y Procesos Fundamentales)Documento4 páginasEl Desarrollo Psicológico Infantil Áreas y Proceso... - (El Desarrollo Psicológico Infantil. Áreas y Procesos Fundamentales)Angie Dahiana Gonzalez GomezAún no hay calificaciones
- PDF 20230207 105800 0000Documento1 páginaPDF 20230207 105800 0000Aislinn HernándezAún no hay calificaciones
- Violencia SexualDocumento13 páginasViolencia SexualYean POrrasxd100% (1)
- Control PrenatalDocumento23 páginasControl PrenatalYareli VázquezAún no hay calificaciones
- 2016 Producto Hum MetinvvDocumento82 páginas2016 Producto Hum MetinvvLUIS SANCHEZAún no hay calificaciones
- PLP Parte1Documento21 páginasPLP Parte1Janina Del Pilar Ramírez Urbina0% (1)
- #2 Ijlh 13007 en EsDocumento7 páginas#2 Ijlh 13007 en EsEdúCanchePumacayoAún no hay calificaciones
- Ramírez - López - Alexander - Guia de Anatomía Sesion 3Documento14 páginasRamírez - López - Alexander - Guia de Anatomía Sesion 3Abish Yacila CunyaAún no hay calificaciones
- Chiccha de JoraDocumento108 páginasChiccha de JoraBenjhamyn DelgadoAún no hay calificaciones
- Violencia Intrafamiliar 000Documento8 páginasViolencia Intrafamiliar 000Rodrigo InstilarAún no hay calificaciones
- Daniel InnerarityDocumento21 páginasDaniel InnerarityAdriana Veroes VivasAún no hay calificaciones
- SSP 2237Documento15 páginasSSP 2237Gellys Antonio Gonzalez PulidoAún no hay calificaciones
- Certificado AfiliacionDocumento2 páginasCertificado AfiliacionYurani arevaloAún no hay calificaciones
- Ficha Tecnica Lenteja ActualizacionDocumento2 páginasFicha Tecnica Lenteja ActualizacionElizabeth GarboAún no hay calificaciones
- Ddi Documentation Spanish 793Documento895 páginasDdi Documentation Spanish 793Juan David Ballesteros DiazAún no hay calificaciones
- D3 A1 SESION CT. Conocemos Las Plantas de Uso TradicionalDocumento6 páginasD3 A1 SESION CT. Conocemos Las Plantas de Uso TradicionalVicky PalaciosAún no hay calificaciones
- Especificaciones Tecnicas Agendas HoslaDocumento2 páginasEspecificaciones Tecnicas Agendas HoslaCafigoFGAún no hay calificaciones
- Ejercicios Aerobicos PDFDocumento12 páginasEjercicios Aerobicos PDFPiero AlonsoAún no hay calificaciones
- Morfometria Osea VFADocumento8 páginasMorfometria Osea VFAFernando AtenciaAún no hay calificaciones
- Práctica 4.alimentaciónn 2Documento7 páginasPráctica 4.alimentaciónn 2Michelle UlloaAún no hay calificaciones
- Caracteristicas AnatomofisiologicasDocumento85 páginasCaracteristicas AnatomofisiologicasGustavo Adolfo R FAún no hay calificaciones
- Historia Desastres OkDocumento47 páginasHistoria Desastres OkDireccion Medica DafiSaludAún no hay calificaciones