100% encontró este documento útil (1 voto)
82 vistas51 páginasLectura Práctica de EKG
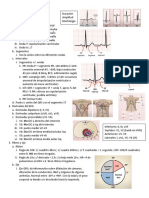
Este documento presenta una guía sobre la lectura práctica de electrocardiogramas (EKG). Explica los componentes básicos de un EKG, incluyendo ritmo, frecuencia, eje y ondas. Describe patrones comunes como hipertrofia ventricular izquierda y derecha. También cubre condiciones como isquemia, taquicardias, bloqueos y enfermedades cardíacas como miocardiopatías e insuficiencia valvular. El objetivo es que los estudiantes aprendan a identificar patrones en EKGs y aplic
Cargado por
carlostroyamedfamDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
100% encontró este documento útil (1 voto)
82 vistas51 páginasLectura Práctica de EKG
Este documento presenta una guía sobre la lectura práctica de electrocardiogramas (EKG). Explica los componentes básicos de un EKG, incluyendo ritmo, frecuencia, eje y ondas. Describe patrones comunes como hipertrofia ventricular izquierda y derecha. También cubre condiciones como isquemia, taquicardias, bloqueos y enfermedades cardíacas como miocardiopatías e insuficiencia valvular. El objetivo es que los estudiantes aprendan a identificar patrones en EKGs y aplic
Cargado por
carlostroyamedfamDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd