Documentos de Académico
Documentos de Profesional
Documentos de Cultura
C3. Interpretación Del Hemograma y Del Perfil de Coag
Cargado por
gustavo.pazsoldanTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
C3. Interpretación Del Hemograma y Del Perfil de Coag
Cargado por
gustavo.pazsoldanCopyright:
Formatos disponibles
📝
Interpretación del hemograma y
del perfil de coagulación
Semana Semana 2
Tipo Cursillo
Estado Done
Fecha @19/09/2023
Person Yamile Granados
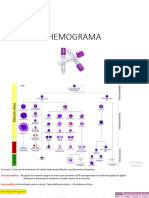
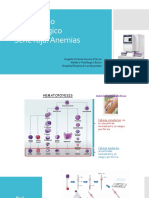
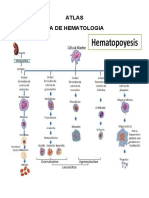
INTERPRETACIÓN DE HEMOGRAMA
Serie roja
Hematíes
🥸 Valores normales:
H: 5.2 (4.5 - 5.9) x 10^12/L
M: 4.6 (4.1 - 5.1) x 10^12/L
Para una adecuada valoración de la existencia de una anemia o una
poliglobulia es necesario determinar la concentración de hemoglobina y
el hematocrito.
Hemoglobina
🥸 Valores normales:
H: 14 - 17.5 g/dL
M: 12.3 - 15.3 g/dL
Interpretación del hemograma y del perfil de coagulación 1
⬆️ de Hb ➕ ⬆️ del número de hematíes circulantes ➡️ poliglobulia
⬇️ de Hb independientemente de la cifra de eritrocitos ➡️ anemia
En las gestantes se considera anemia si la Hb tiene un valor <
11 g/dL
Hematocrito
Representa la proporción de glóbulos rojos frente a la fracción plasmática en
la sangre.
🥸 Valores normales:
H: 42 - 50 %
M: 36 - 45 %
¿De qué depende su valor?
Número, tamaño y forma de los glóbulos rojos.
¿Cuándo aumenta?
En cuadros de poliglobulia verdadera o secundaria a
hemoconcentración (por disminución del volumen plasmático en
situaciones de deshidratación).
¿Cuándo disminuye?
En las anemias y en los estados de hemodilución
Volumen corpuscular medio
Índice del volumen eritrocitario que se calcula mediante la siguiente fórmula:
VCM = valor del hematocrito x 10 / número de hematíes
(×10^12/l)
🥸 Valores normales: 80 - 100 fl (femtolitros)
VCM es < de 80 fl ➡️ anemia microcítica (típica de la ferropenia y de las
talasemias)
Interpretación del hemograma y del perfil de coagulación 2
VCM es normal ➡️ anemia normocítica
VCM es > a 100 fl ➡️ anemia macrocítica (deficiencias de vitamina B12
o ácido fólico, hipotiroidismo, hepatopatías sobre todo la alcohólica, o
síndromes mielodisplásicos).
🚨 En ocasiones, el valor del VCM que ofrece el autoanalizador puede estar
artefactado por diferentes situaciones (aumento de hematíes jóvenes
[reticulocitos], presencia de hematíes aglutinados) ➡️ ante ello, la morfología
de sangre periférica tiene un importante valor.
Hemoglobina corpuscular media y concentración corpuscular media de
hemoglobina
Hemoglobina corpuscular media (HCM)
Expresa el contenido de hemoglobina promedio de cada hematíe.
HCM = hemoglobina (g/l)/número de hematíes
(×10^12/l)
🥸 Valores normales: 27 - 32 pg
Los hematíes con una HCM disminuida se denominan hipocrómicos
(típicos de la ferropenia).
Concentración corpuscular media de hemoglobina
Es otra forma de determinar la concentración de hemoglobina por eritrocito.
CCMH = hemoglobina (g/dl) x 100/hematocrito (%)
🥸 Valores normales: 32 - 36 g/dL
CCMH < a 32 g/dl ➡️ anemia hipocrómica
Casi siempre que aumenta el contenido hemoglobínico del hematíe
(HCM) se debe a la existencia de un aumento del VCM, por lo que la
CCMH suele permanecer normal.
Interpretación del hemograma y del perfil de coagulación 3
No obstante, la CCMH puede aumentar en la esferocitosis
hereditaria (por un menor volumen de los eritrocitos) y en algunas
hemoglobinopatías.
Reticulocitos
Son hematíes inmaduros, anucleados. El tamaño es superior al de un
hematíe adulto.
🥸 Valores normales: 35.000 y 75.000/μl.
Importancia: conocer el carácter regenerativo o arregenerativo de una
anemia
⬆️ de reticulocitos → anemia regenerativa → anemia hemolítica,
hemorragias agudas
⬇️ de reticulocitos → anemia arregenerativa
Alteraciones de la médula ósea: aplasias, síndromes
mielodisplásicos e invasión medular.
Carenciales: deficiencias de hierro, folatos, vitamina B12,
anemia inflamatoria crónica (por mala utilización del hierro) y
déficits hormonales (hipotiroidismo, hipocortisolismo,
hipogonadismo).
Serie blanca
Leucocitosis
Interpretación del hemograma y del perfil de coagulación 4
🥸 Aumento de la cifra total de leucocitos por encima de 11 000/uL
¿Cuáles son las causas?
En la mayoría de los casos se debe a un aumento de los neutrófilos
(neutrofilia)
Infecciones de cualquier origen (bacterianas, virales, fúngicas o
parasitarias) ➡️ causa más frecuente
“Fisiológica” ➡️ en el recién nacido (generalmente con linfocitosis),
al final del embarazo o tras esfuerzos intensos.
No infecciosas ➡️ dolor agudo, procesos inflamatorios,
colagenosis, situaciones posthemorrágicas, hipertermia no
infecciosa, quemaduras extensas, crisis gotosa, feocromocitoma,
otras neoplasias sólidas y hematológicas (leucemias y síndromes
linfoproliferativos con expresión periférica), coma diabético,
intoxicaciones por metales pesados o monóxido de carbono,
determinados fármacos.
Reacciones leucemoides
🥸 Elevaciones del recuento leucocitario > 30 000/uL que plantean dx
diferencial con una leucemia
Tipos:
Neutrofílicas
Sepsis y otras infecciones bacterianas
intoxicaciones
colagenosis
quemaduras extensas
cetoacidosis diabética
recuperación de agranulocitosis y anemias megaloblásticas
posthemorrágica o hemólisis agudas
Interpretación del hemograma y del perfil de coagulación 5
metástasis óseas de diversos tumores
tratamiento con G-CSF o GM-CSF.
Linfocíticas
Mononucleosis infecciosa y otras infecciones virales
Toxoplasmosis
Tuberculosis
Algunos tumores.
Eosinofílicas
Síndrome hipereosinofílico
Crisis alérgicas
Parasitosis
Carcinomas mucosecretores
algunos linfomas.
Neutrofilia y desviación a la izquierda
🥸 Aumento de los neutrófilos por encima de los 7500/uL
¿Qué es la desviación a la izquierda?
Cuando hay aparición en la sangre periférica de elementos
mieloides más inmaduros, que no han completado la segmentación
nuclear (cayados, mielocitos, metamielocitos).
¿Qué causa la desviación a la izquierda?
Procesos infecciosos
Neoplasias hematológicas ➡️ leucemia mieloide crónica
Invasión metastásicas de la médula ósea
Leucoeritroblastosis
Interpretación del hemograma y del perfil de coagulación 6
🥸 Presencia de precursores mieloides en la circulación sanguínea
junto con precursores eritrocitarios (eritroblastos).
Causas
Ocupación de la médula ósea por una neoplasia sólida o
hematológica ➡️
más frecuente
Mielofibrosis
Secundaria ➡️ intoxicaciones, tuberculosis, tesaurismos
Idiopática ➡️ metaplasia mieloide agnogénica
Linfocitosis
🥸 Linfocitos por encima de 4000/uL
Causas
Fisiológica ➡️ en niños y RN
Infecciosa ➡️ infecciones bacterianas crónicas, tuberculosis,
mononucleosis infecciosa (a menudo con presencia de linfocitos
activados en el frotis de sangre periférica), en la recuperación de algunas
viriasis (por ej. rubeola, parotiditis, varicela o hepatitis), brucelosis, fiebre
tifoidea.
Hemopatías ➡️ leucemia linfática crónica y otros síndromes
linfoproliferativos con expresión leucémica, leucemia aguda, anemia
aplásica y anemia perniciosa.
Enfermedades inflamatorias ➡️
vasculitis, enfermedad de Crohn,
colitis ulcerosa y enfermedad del suero.
Endocrinopatías ➡️
diabetes, tirotoxicosis, enfermedad de Addison,
acromegalia y otras.
Radiación
Monocitosis
Interpretación del hemograma y del perfil de coagulación 7
🥸 Presencia de más de 1000 monocitos/uL
Aparece preferentemente en procesos subagudos o crónicos.
Causas:
Infecciones ➡️
en una 2da fase tras una infección aguda (varicela,
sarampión, parotiditis, hepatitis) o en infecciones crónicas (tuberculosis,
brucelosis, paludismo, leishmaniasis).
Hemopatías ➡️ agranulocitosis y neutropenias cíclicas ( el aumento de
los monocitos suele asociarse con el inicio de la recuperación), leucemia
mielomonocítica crónica, algunas leucemias agudas y síndromes
mieloproliferativos crónicos y enfermedad de Hodking.
Enfermedades autoinmunes ➡️ artritis reumatoide y LES.
Eosinofilia
🥸 Presencia de más de 500/uL
Causas
Enfermedades alérgicas ➡️ asma bronquial, urticarias agudas,
enfermedad del suero, fiebre del heno, hipersensibilidad a alimentos o
fármacos, picaduras de insectos, etc.
Infecciones ➡️
de forma típica en las parasitosis (triquinosis, filariasis,
hidatidosis, amebiasis, lambliasis, toxocariasis, ascaridiasis,
esquistosomiasis), aunque también en otras infecciones agudas
(escarlatina, sarampión, herpes zóster) y crónicas (lepra, tuberculosis).
También en la infección por Pneumocystis jiroveci.
Enfermedades cutáneas ➡️
pénfigos, dermatitis atópica, eccemas,
psoriasis, urticaria pigmentosa y síndrome de Well.
Hemopatías ➡️
leucemia mieloide crónica, leucemia eosinofílica,
algunos síndromes mielodisplásicos y leucemias mieloblásticas agudas,
linfomas T y enfermedad de Hodgkin. A veces, la eosinofilia constituye
un síndrome paraneoplásico que acompaña a algunos tumores sólidos.
Interpretación del hemograma y del perfil de coagulación 8
Endocrinopatías ➡️ enfermedad de Addison, mixedema e
hipopituitarismo.
Radioterapia
Intoxicaciones ➡️ arsénico, benzol, barbitúricos e ingestión prolongada
de l-triptófano.
Colagenosis ➡️ periarteritis nudosa, dermatomiositis, síndrome de
Sjögren, vasculitis granulomatosas, así como sarcoidosis.
Idiopática ➡️ es el conocido como síndrome hipereosinofílico, que se
define por la persistencia de una cifra de eosinófilos mayor de 1.500/μl,
sin ninguna causa que la justifique, e infiltración de diversos órganos y
tejidos por eosinófilos (pulmones, corazón, hígado, tracto
gastrointestinal, etc.).
Basofilia
🥸 Cifra de basófilos superior a 150/μl.
Es muy infrecuente y aparace en casos de hipersensibilidad a algunos
medicamentos o alimentos, mixedema, hiperlipemias y casos de
síndrome nefrótico.
Leucopenia por neutropenia
🥸 Cifra de leucocitos inferior a 4.000/μl.
Lo más frecuente es que se deba a una neutropenia, o descenso de
los neutrófilos por debajo de 1.500/μl. Una auténtica neutropenia coincide
con leucopenia.
Clasificación según su gravedad
Leves ➡️ > 1000 neutrófilos
Moderadas ➡️ 500-1000 neutrófilos/uL
Severas ➡️ agranulocitosis, < 500 neutrófilos/uL
Clasificación de neutropenias según su origen
Interpretación del hemograma y del perfil de coagulación 9
Congénitas ➡️ agranulocitosis infantil (síndrome de Kostmann).
Adquiridas
Secundarias ➡️ inducida por fármacos, infecciosas,
intoxicaciones, deficiencia nutricional, metabolopatías,
enfermedades hepatoesplénicas, enfermedades reumáticas,
hemopatías, neutropenia isoinmune.
Idiopáticas ➡️ neutropenia crónica idiopática y neutropenia
autoinmune.
Linfopenia
🥸 Cifra de linfocitos menor de 1.300/μl.
Causas
Procesos sépticos, tuberculosis, infección por el VIH, colagenosis
(lupus), endocrinopatías (hipercortisolismo primario o tras tto con
corticoides), enfermedad de Hodking y tras tto con agentes citostáticos,
radioterapia o globulinas antilinfocíticas.
Monocitopenia
🥸 Definida por cifras inferiores a 200/μl
Causas
Curso de infecciones agudas, tratamiento con agentes citostáticos,
administración prolongada de corticoides y en algunas hemopatías
(leucemias agudas, tricoleucemia, anemia aplásica).
Eosinopenia
Es posible observarla en la «fase de lucha» de la mayoría de las
infecciones agudas (en la fiebre tifoidea, por ejemplo, es típica la
desaparición de los eosinófilos, hasta el punto de dudar del diagnóstico
si existen)
tuberculosis
síndrome de Cushing
Interpretación del hemograma y del perfil de coagulación 10
tratamientos prolongados con corticoides
estados de estrés en general (traumatismos, cirugías, quemados, etc.),
así como en la caquexia.
Basofilopenia
Generalmente en los mismos procesos que producen eosinopenia ➡️
enfermedad de Cushing, hipertiroidismo o tratamiento con hormonas
tiroideas, y, a veces, durante el embarazo.
Pancitopenia
🥸 Disminución en sangre periférica de las 3 series: anemia,
leucopenia y trombocitopenia.
Clasificación de acuerdo a su origen
Central
Por alteración en la producción. Es el caso de la infiltración medular por
tumores, mielofibrosis, anemia aplásica, síndromes mielodisplásicos,
timoma, histiocitosis maligna, destrucción medular tras radioterapia,
aplasias posquimioterapia, toxicidad medular por fármacos, etc.
Periférica
En el hiperesplenismo (por secuestro), destrucción de carácter
autoinmune (síndrome de Evans) y VIH.
Plaquetas
🥸 Valores normales ➡️ 150 000 y 350 000
Trombocitosis
Primarias
Tipo de síndrome mieloproliferativo crónico conocido como
trombocitemia esencial hemorrágica.
Este trastorno cursa de forma característica tanto con episodios
trombóticos (por la trombocitosis) como hemorrágicos de repetición,
Interpretación del hemograma y del perfil de coagulación 11
ya que las plaquetas suelen
ser disfuncionantes.
Puede existir trombocitosis acompañante en otros
síndromes mieloproliferativos crónicos, como la leucemia mieloide
crónica, la policitemia vera o la mielofibrosis primaria.
Secundarias o reactivas
Causas
Hemorragia reciente
anemia ferropénica
infecciones agudas
postoperatorio de cirugías mayores
tras una esplenectomía
tumores (especialmente en la enfermedad de Hodgkin)
las enfermedades autoinmunes
síndrome de Cushing
durante la recuperación tras tratamientos con radioterapia o
quimioterapia.
Trombocitopenia
🥸 Suele considerarse relevante cuando el rcto es < a 100.000/μl, y
es raro que aparezcan sangrados espontáneos con cifras de
plaquetas por encima de 50.000/μl.
Clasificación
Centrales
Amegacariocíticas ➡️ Por disminución o ausencia de precursores,
megacariocitos, en la médula ósea.
Megacariocíticas ➡️ Por trombopoyesis ineficaz, con presencia de
un número normal de megacariocitos en la médula ósea.
Ej: anemia perniciosa, sx de wiskott aldrich, sx de Gray,etc.
Interpretación del hemograma y del perfil de coagulación 12
Periféricas (por destrucción excesiva o prematura)
De origen inmunológicos
De carácter idiopático (púrpura trombocitopénica idiopática PTI).
Secundario a procesos infecciosos
Fármacos, conectivopatías, sx linfoproliferativos crónicos,
cirrosis hepática, hipertiroidismo, VIH,
Cuando una trombocitopenia de origen autoinmune se asocia a
una anemia hemolítica autoinmune, se denomina síndrome de
Evans.
De origen no inmunológico (por hiperconsumo, destrucción,
pérdida exterior o distribucióna anormal)
hiperesplenismo (a menudo acompañado de anemia y
leucopenia)
sepsis, las microangiopatías trombóticas (púrpura trombótica
trombocitopénica, síndrome hemolítico urémico), el síndrome
HELLP, la CID, los hemangiomas gigantes, pacientes sometidos
a hemodiálisis.
INTERPRETACIÓN DE PRUEBAS DE COAGULACIÓN
Tiempo de coagulación
Prueba poco sensible e inespecífica que consiste en medir el tiempo que
tarda en coagularse una muestra de sangre colocada en un tubo limpio.
Valor normal ➡️ 5-11 minutos
Tiempo de protrombina
Determinación del tiempo de coagulación del plasma citratado tras la adición
de un exceso de tromboplastina tisular y calcio.
Sirve para medir la vía extrínseca de la coagulación, así como la vía
común.
¿Qué permite monitorizar?
Efecto de los anticoagulantes orales antagonistas de la vitamina K
(acenocumarol, warfarina), calculando el INR en función del tipo de
tromboplastina utilizada.
Interpretación del hemograma y del perfil de coagulación 13
¿Cuándo se encuentra prolongado?
En casos de deficiencias congénitas o adquiridas de los factores VII, V
y X, de protrombina o de fibrinógeno (por déficit de vitamina K,
enfermedades hepáticas, tratamiento con algunos anticoagulantes orales,
hiperconsumo), así como en el caso de inhibidores frente a algún factor
de la coagulación de la vía extrínseca o común.
Tiempo de tromboplastina parcial activada
Consiste en medir el tiempo de coagulación del plasma citratado, en
contacto con calcio y fosfolípidos (cefalina).
Mide la vía intrínseca de la coagulación y la vía común, y es útil para
valorar la actividad global de todos los factores de la coagulación, excepto el
VII y el XIII.
¿Qué permite monitorizar?
anticoagulación con heparina no fraccionada.
Tiempo de trombina
Mide el tiempo que tarda en aparecer el coágulo tras la adición de trombina
al plasma citratado.
Sirve para valorar el paso final de la coagulación: la fibrinoformación.
¿Cuándo está prolongado?
hipofibrinogenemias o disfibrinogenemias, hiperfibrinólisis, o en caso de
presencia de inhibidores con acción antitrombina (p. ej., heparina o
hirudinas).
Fibrinógeno
Generalmente, tiene más interés clínico la disminución que el aumento de
los valores de fibrinógeno.
Este se comporta como un reactante de fase aguda
y aumenta sus cifras en cuadros inflamatorios. También tiene un papel
como marcador de riesgo vascular.
La disminución de los valores de fibrinógeno estimados mediante un método
coagulométrico indica la existencia de una hipofibrinogenemia (congénita o
adquirida) o una disfibrinogenemia.
Interpretación del hemograma y del perfil de coagulación 14
También podría gustarte
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Biometría HemáticaDocumento12 páginasBiometría HemáticaMarianaAcostaAún no hay calificaciones
- Biometria HDocumento25 páginasBiometria HSamantha PerezAún no hay calificaciones
- Hemograma CompletoDocumento26 páginasHemograma CompletoLuis Jonatan Pahuara HuamanAún no hay calificaciones
- LISTA DE VERIFICACIÓN DE HABILIDADES SOCIALES Educación MediaDocumento2 páginasLISTA DE VERIFICACIÓN DE HABILIDADES SOCIALES Educación MediaPaulina Gonzalez Gonzalez0% (1)
- Expo Vane Interpretacion Del HemogramaDocumento20 páginasExpo Vane Interpretacion Del HemogramaVanesa VarillasAún no hay calificaciones
- Introducción a la antropología biológica: Origen, variabilidad y adaptación de las poblaciones humanasDe EverandIntroducción a la antropología biológica: Origen, variabilidad y adaptación de las poblaciones humanasAún no hay calificaciones
- Biometria HemáticaDocumento5 páginasBiometria HemáticaBrenda ReyesAún no hay calificaciones
- Absorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleDe EverandAbsorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleAún no hay calificaciones
- Fundamentos científicos de la psicología sanitaria basada en evidenciaDocumento26 páginasFundamentos científicos de la psicología sanitaria basada en evidenciaJennifer HMartínAún no hay calificaciones
- HematologiaDocumento242 páginasHematologiaCinthya YesseniaAún no hay calificaciones
- Tipos & Diseños de Investigación en Fisioterapia y KinesiologíaDocumento15 páginasTipos & Diseños de Investigación en Fisioterapia y Kinesiologíajim_jt612786% (7)
- 5 Unidad 5Documento42 páginas5 Unidad 5ExpandeAún no hay calificaciones
- Interpretación Del HemogramaDocumento17 páginasInterpretación Del Hemogramakathrin quincheAún no hay calificaciones
- Hemograma NormalDocumento40 páginasHemograma NormalROMINAAún no hay calificaciones
- Anemiaexposicion 180421235402Documento82 páginasAnemiaexposicion 180421235402Mario CornejoAún no hay calificaciones
- HematoDocumento66 páginasHematoFelix GonzalezAún no hay calificaciones
- Hematología - Parametros de La Serie RojaDocumento5 páginasHematología - Parametros de La Serie RojaLUCIA GUADALUPEAún no hay calificaciones
- Biometría HemáticaDocumento14 páginasBiometría Hemáticaalicia dawn0% (1)
- Lab ClinicDocumento35 páginasLab ClinicGABRIELA LOURDES CALLA GALINDOAún no hay calificaciones
- Biometría HemáticaDocumento12 páginasBiometría HemáticaALANAún no hay calificaciones
- Resumen Hemato MKDocumento54 páginasResumen Hemato MKErmilo José Echeverría OrtegónAún no hay calificaciones
- Hemograma: Análisis de sangre que mide los glóbulos rojos, blancos y plaquetasDocumento43 páginasHemograma: Análisis de sangre que mide los glóbulos rojos, blancos y plaquetasAlexa ContrerasAún no hay calificaciones
- Tríptico. Mesón 2.Documento2 páginasTríptico. Mesón 2.Diana LugoAún no hay calificaciones
- RAE CCL2 Hemato-OncologiaDocumento20 páginasRAE CCL2 Hemato-Oncologiacamila rodriguezAún no hay calificaciones
- HemogramaDocumento52 páginasHemogramaJordán MaulénAún no hay calificaciones
- Anemia: Generalidades y valores normalesDocumento179 páginasAnemia: Generalidades y valores normalesJoeliana ContrerasAún no hay calificaciones
- HEMATOCRITODocumento5 páginasHEMATOCRITOMoises LazaroAún no hay calificaciones
- Hematología clínica: Serie roja y alteraciones eritrocitariasDocumento153 páginasHematología clínica: Serie roja y alteraciones eritrocitariasCamila Ortuño HerreraAún no hay calificaciones
- 4 Semana FabianaDocumento13 páginas4 Semana FabianaGracieli ChikoskiAún no hay calificaciones
- Anemia - Interpretación de Cuadro HematicoDocumento39 páginasAnemia - Interpretación de Cuadro Hematiconesospina02Aún no hay calificaciones
- Hemograma: componentes, alteraciones y significado clínicoDocumento48 páginasHemograma: componentes, alteraciones y significado clínicoPAULO HENRIQUE NAVARRO DALMASIOAún no hay calificaciones
- Evaluación eritrocitos laboratorioDocumento41 páginasEvaluación eritrocitos laboratoriosandy100% (2)
- ANEMIA Resumen.Documento12 páginasANEMIA Resumen.Egly TuarezAún no hay calificaciones
- Enfoque Del Paciente AnemicoDocumento4 páginasEnfoque Del Paciente AnemicoguillerminaAún no hay calificaciones
- Clasificacion y Algoritmos de Las AnemiasDocumento10 páginasClasificacion y Algoritmos de Las AnemiasKaren OlveraAún no hay calificaciones
- Ilovepdf MergedDocumento5 páginasIlovepdf MergedPablo CabreraAún no hay calificaciones
- Anemia SemioDocumento20 páginasAnemia SemioARMAS JOSSELYN NAZARETHAún no hay calificaciones
- Importancia Del Hemograma en El Diagnostico Hematologico. IDocumento54 páginasImportancia Del Hemograma en El Diagnostico Hematologico. IManuel Quintanilla CardenasAún no hay calificaciones
- Serie Roja Hemograma 2023Documento19 páginasSerie Roja Hemograma 2023Marianela Balderrama PeñarandaAún no hay calificaciones
- 1 Taller Serie RojaDocumento42 páginas1 Taller Serie RojaRodrigo Pflucker HuamánAún no hay calificaciones
- HemogramaDocumento22 páginasHemogramaAdriana Giovana Arana SiripiAún no hay calificaciones
- Sindromes Felinos - AnemiaDocumento90 páginasSindromes Felinos - AnemiaBarbara Cristina Oñate Valenzuela 13959895Aún no hay calificaciones
- ANEMIADocumento21 páginasANEMIAHong WongAún no hay calificaciones
- Ut 5 TSHDocumento101 páginasUt 5 TSHLeonardo GonzálezAún no hay calificaciones
- Tarea HemogramaDocumento13 páginasTarea HemogramaMilagrosGamonalAún no hay calificaciones
- Presentación 2Documento2 páginasPresentación 2Victor Manuel Fernandes UryAún no hay calificaciones
- Clase X - 2022 - HematopatologíaDocumento25 páginasClase X - 2022 - HematopatologíaMaite RodriguezAún no hay calificaciones
- Apuntes HematologíaDocumento8 páginasApuntes Hematologíamiriam salazarAún no hay calificaciones
- Informacion Que Proporciona El HemogramaDocumento4 páginasInformacion Que Proporciona El HemogramaChávez ChávezAún no hay calificaciones
- Serie Roja, Eritrocitos, Alteraciones de Los EritrocitosDocumento3 páginasSerie Roja, Eritrocitos, Alteraciones de Los EritrocitosLenni FiguemuñzAún no hay calificaciones
- AnemiasDocumento16 páginasAnemiasGaly IdrovoAún no hay calificaciones
- Tema 3Documento5 páginasTema 3Carolina Dávila ArencibiaAún no hay calificaciones
- Constante CorpuscularesDocumento7 páginasConstante CorpuscularesMaurilio RodriguezAún no hay calificaciones
- Serie RojaDocumento15 páginasSerie Rojadavid anton pazosAún no hay calificaciones
- Hemograma - Serie RojaDocumento15 páginasHemograma - Serie RojaAllison FloresAún no hay calificaciones
- Serie Roja y BlancaDocumento22 páginasSerie Roja y BlancaMelisaa RusoAún no hay calificaciones
- Interpretacion Del Hemograma Serie RojaDocumento16 páginasInterpretacion Del Hemograma Serie Rojaasilen romanAún no hay calificaciones
- 1 El HemogramaDocumento66 páginas1 El HemogramaLucas Castiel100% (1)
- Interpretacion Clinica de La Biometria HematicaDocumento44 páginasInterpretacion Clinica de La Biometria HematicaAracely ZapataAún no hay calificaciones
- Identificar e Interpretar Los Exámenes Básicos para Clasificar El Tipo de AnemiaDocumento22 páginasIdentificar e Interpretar Los Exámenes Básicos para Clasificar El Tipo de AnemiaJuliana CarrilloAún no hay calificaciones
- Tema 3 - HemogramaDocumento6 páginasTema 3 - Hemogramakholoude825Aún no hay calificaciones
- Hemograma - G5Documento39 páginasHemograma - G5Emilio CordovaAún no hay calificaciones
- Custody Evaluation Spanish 2023 - Professional Use of LanguageDocumento1 páginaCustody Evaluation Spanish 2023 - Professional Use of Languageapi-707657408Aún no hay calificaciones
- Equilibrio TernarioDocumento11 páginasEquilibrio TernarioMirtha Ruiz EscamillaAún no hay calificaciones
- AnalsisMigraciónIrregularGuateaUSASEGEPLAN 28052021 v5Documento23 páginasAnalsisMigraciónIrregularGuateaUSASEGEPLAN 28052021 v5Raysa ColindresAún no hay calificaciones
- 2,4 Diisocianato de Tolueno 584-84-9Documento15 páginas2,4 Diisocianato de Tolueno 584-84-9Eduardo AvalosAún no hay calificaciones
- Aplicaciones de funciones exponenciales y logaritmicas en el modelado de crecimiento poblacional, pH y sismosDocumento4 páginasAplicaciones de funciones exponenciales y logaritmicas en el modelado de crecimiento poblacional, pH y sismosWenerr PachecoAún no hay calificaciones
- Farmacología ObstetricaDocumento4 páginasFarmacología ObstetricaCatherine Galdames HinojosaAún no hay calificaciones
- CrucetasDocumento4 páginasCrucetasQuintanilla Roca HectorAún no hay calificaciones
- 28-2004 Cemento Porltand RequisitosDocumento6 páginas28-2004 Cemento Porltand RequisitosMariangelAún no hay calificaciones
- Monografia Nematodos Fitoparasitos #3Documento11 páginasMonografia Nematodos Fitoparasitos #3Meyli CoavasAún no hay calificaciones
- Sistema cuerpo grado 4-6Documento1 páginaSistema cuerpo grado 4-6Willy SaavedraAún no hay calificaciones
- Cromatografia en Capa Fina - 1Documento4 páginasCromatografia en Capa Fina - 1manuel torresAún no hay calificaciones
- Extractor EolicoDocumento5 páginasExtractor EolicoÁmbar Cristina Gualito Tamayo0% (1)
- Proyecto Fase I y II SOBRE FOLLOW BUSSDocumento24 páginasProyecto Fase I y II SOBRE FOLLOW BUSSMPMPMP MPMPMAún no hay calificaciones
- An Lisis Del Mercado Farmac Utico Colombiano Julio 21 1630871137Documento39 páginasAn Lisis Del Mercado Farmac Utico Colombiano Julio 21 1630871137Alvaro SánchezAún no hay calificaciones
- Enfermeria en La Unidad de DialisisDocumento4 páginasEnfermeria en La Unidad de DialisisalbertoAún no hay calificaciones
- YT Plantilla de Entrenamiento NuevaDocumento26 páginasYT Plantilla de Entrenamiento NuevaAlexander estela zamoraAún no hay calificaciones
- INMUNONUTRICIÓNDocumento14 páginasINMUNONUTRICIÓNMarcela BurbanoAún no hay calificaciones
- CLORAMINASDocumento9 páginasCLORAMINASJulio Quispe FloresAún no hay calificaciones
- Estudio Alzheimer Nicaragua PDFDocumento96 páginasEstudio Alzheimer Nicaragua PDFKimberly SanchezAún no hay calificaciones
- Cuestionario 1-1Documento3 páginasCuestionario 1-1mariloAún no hay calificaciones
- Guía de Cuidados Del KalanchoeDocumento2 páginasGuía de Cuidados Del Kalanchoeapi-118985355Aún no hay calificaciones
- Plan de Charla - Lavado de ManosDocumento3 páginasPlan de Charla - Lavado de ManosJheymily Briones MontenegroAún no hay calificaciones
- Presentacion Estres, Conflicto y Negociacion FinalDocumento37 páginasPresentacion Estres, Conflicto y Negociacion Finaloscar114gAún no hay calificaciones
- Corrosión Atmosférica Metales Parámetros....Documento16 páginasCorrosión Atmosférica Metales Parámetros....Anonymous qT9c0SHMRAún no hay calificaciones
- La FamiliaDocumento6 páginasLa FamiliaSantiago Sanchez100% (1)
- Ensayo Salida de CampoDocumento8 páginasEnsayo Salida de CampoLeonardoGabriielAún no hay calificaciones
- Proyecto Grupo 5Documento19 páginasProyecto Grupo 5KAREN MELISSA SAAVEDRA OJEDAAún no hay calificaciones