Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ahogamiento - Actuacion Prehospitalaria
Cargado por
Camila Talarico0 calificaciones0% encontró este documento útil (0 votos)
8 vistas4 páginasRESUMEN SOBRE EL MANEJO PREHOSPITALARIO EN CASO DE AHOGAMIENTO
Título original
AHOGAMIENTO- ACTUACION PREHOSPITALARIA
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoRESUMEN SOBRE EL MANEJO PREHOSPITALARIO EN CASO DE AHOGAMIENTO
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
8 vistas4 páginasAhogamiento - Actuacion Prehospitalaria
Cargado por
Camila TalaricoRESUMEN SOBRE EL MANEJO PREHOSPITALARIO EN CASO DE AHOGAMIENTO
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
Ahogamiento
Sufrir dificultades respiratorias por sumersión o inmersión en un medio líquido.
Condición consciente o inconsciente
Dificultad grado 1 a 4(tos, espuma, dif. resp)
Inconsciente en PR o PCR= GRADO 5 y 6
Manejo adecuado de VA para corregir hipoxia y aumentar supervivencia
Enfoque: Ventilación efectiva lo antes y más rápido posible
Soporte básico de vida dentro del agua
Gravedad: relacionado con tiempo de sumersión, cantidad de agua aspirada e hipoxia
Inicio rápido de ventilación: puede corregir la hipoxia en el agua cuando la víctima está
inconsciente aumentando probabilidad de supervivencia antes de que ocurra el PCR y
acortando tiempo de hipoxia
10 ventilaciones boca a boca antes del remolque
Dar señales alzando bb hacia costados por encima de cabeza= Activación SEM
Extracción
Cabeza más elevada que el tronco y VA controlada
No hacer carga tipo bombero= Cabeza más baja que el tronco y VA cerrada con presión
abdominal, aumentará regurgitación o vómito
Reanimación fuera del agua
Área seca, víctima en decúbito dorsal sobre superficie plana, dura y horizontal
Paralela a la costa, costado derecho de la víctima= lado del espejo del agua
Rescatador=Colocado del lado derecho de la víctima, de espaldas al agua
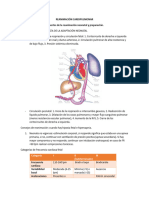
ABC tradicional de RCP=
Suministrar oxígeno mediante ventilaciones
● Apertura de VA= Maniobra Frente/Mentón (90°)
M.E.S (Mirar, escuchar y sentir) 5” a 10”. Gasping=PR (grado 5)
Si la víctima respira normal= PLS del lado derecho ya que el pulmón izquierdo es el menos
afectado y ventilará mejor. El pulmón derecho es el más afectado porque el bronquio derecho
está posicionado más verticalmente que el izquierdo y el líquido aspirado ingresa en mayor
cantidad
Si la víctima no respira o no lo hace con normalidad= activar SEM. Dar dirección, edad, estado,
ayuda que se le dio y datos del incidente
● Buenas 5 ventilaciones de rescate= duración 1 segundo, pausa de 2 segundos para que
tórax vuelva a posición normal.
Propósito: permeabilizar VA y suministrar O2 boca a boca (17%) para revertir hipoxia
Mascarilla Pocket= válvula unidireccional, se puede adaptar una fuente de O2 (e/ 40% y 50%)
AMBU= sin ser conectado a fuente de O2 (21%) o sí (100%), operado por 2 o 3 operadores.
Ventilación= Prioridad en víctimas de ahogamiento en grados 5 y 6 (PR y PCR)
Boca a boca= contagio de HIV o Hepatitis B
● Circulación= Pulso carotídeo de 5 a 10”
Si no se constata signos de circulación o está en duda= compresiones
➔ Mitad inferior del esternón y sobre superficie plana, firme y horizontal
➔ Profundidad 5 a 6 cm para adulto
➔ 100 a 120/min sin interrupciones, o que no duren más de 10”
➔ Dejar que tórax se expanda por completo
➔ 1 reanimador= 30 compresiones
➔ En equipo= rotación c/ 2 minutos o 5 ciclos
C/ 2 minutos: chequear respiración y pulso
Si la víctima no respira pero tiene pulso= ventilaciones c/ 5 o 6” controlando pulso c/ 10
ventilaciones (1’)
Si la víctima recupera ventilación= PLSD
Si la víctima está inconsciente pero respira (grado 3 y 4)= PLSD, evaluarla los prox. 30’ ya que
podría caer en PR o PCR
Complicaciones durante la Reanimación
Vómito o regurgitación
50% vomitan si están conscientes
65% vomitan si se le suministran solo ventilaciones (PR)
86% vomitan si se les realiza RCP completa
Regurgitación durante la RCP= interrumpirla y, lateralizar y limpiar víctima. No es un signo de
mejora. Se aconseja uso de mascarilla Pocket. Si hay espuma en nariz y boca no hay que
detener RCP, puede limpiarse y seguir ventilando
Obstrucción de orofaringe que impide ventilación= remoción mediante técnicas manuales de
barrido digital o dispositivos de aspiración
Ventilación excesiva= aire excedente pasa al estómago provocando distensión gástrica, que da
lugar a: regurgitación indeseada y broncoaspiración (perjudica retorno venoso).
DG aumenta x: VA obstruida por lengua, tiempo corto de inspiración, volumen mayor, presión
excesiva
DG disminuye x: Buena apertura de VA, insuflación suave e/ 1” y 1,30”, volumen adecuado
(hasta que tórax se eleva), pausa de 2” (aire expirado y tórax vuelve a posición normal)
Traumatismo raquimedular= inmovilización completa solo por alta E, alto impacto, aceleración y
desaceleración brusca. 1er gv: hace apertura de VA, 2do gv: estabiliza cabeza y cuello
Desfibrilación
Fibrilación Ventricular y Taquicardia Ventricular sin pulso: arritmias responsables de PCS
Desf. temprana: fundamental para supervivencia por PCS x…
A. ritmo inicial más frecuente en PCS es FV
B. tratamiento más efectivo para FV: Desf. eléctrica
C. probabilidad de desf. exitosa disminuye rapidamente con el tiempo
D. FV tiende a convertirse en asistolia en pocos minutos
Ritmo cardiaco inicial: asistolia que no responde a la desf.
En VDA, hipoxia progresiva tiene como resultante: bradicardia, AESP y asistolia (ritmos no
disfibrilables)
En PC con FV/TV fuera del agua y A, puede presentarse FV/TV sin pulso y la desf. es útil
Uso de DEA en situaciones de ahogamiento
Agua= conductor de electricidad para el DEA
Disminuye efectividad, por lo que hay que secar tórax de la víctima antes de usarlo
No constituye un riesgo para el operador del DEA
Generalidades del DEA
Detenga RCP para colocar parches
Si la víctima tiene marcapasos o CDI= colocar parches a 8cm porque confunde el software del
DEA e impide detección de FV
Si tiene parches transdérmicos= no ubicar sobre estos porque bloquea la E y causa
quemaduras
Si tiene vello en el tórax= rasurar tórax
Cada 2 minutos pausa la RCP y analiza el ritmo cardiaco, recomienda chequear pulso y
ventilación
Si la víctima es reanimada y vuelve a respirar (grado 4)= chequeo constante en PLSD y DEA
colocado hasta que llegue el SEM
Hipotermia y ahogamiento
Pérd. de calor corp. e inadecuada termorregulación en ahogados
Clasif. de Hipotermia=
● Grave: menor de 30°C
● Moderada: e/ 30°C y 34°C
● Leve: e/ 34°C y 36°C
Hay que retirar ropa húmeda, colocar mantas térmicas aluminizadas, proveer calor corp.,
manejar cuidadosa y gentilmente
Si la víctima de hipotermia está inconsciente= ABC, ya que resp. y puso son lentas o difíciles
de detectar. Evaluar ambos por 30” a 45” para confirmar PR, PC, BE
Si la víctima no está respirando= 5 ventilaciones de rescate, O2 humedecido y caliente con
AMBÚ
Si la víctima no tiene pulso=compresiones y RCP completa
Hipotermia y desfibrilación
Desf. exitosa= no es posible hasta un recalentamiento de 30°C a 32°C de temp. corp.
Pacientes que parecen muertos= no deben considerarse como muertos hasta que se calienten
a temp. normal
Ahogamiento en pediatría
En pediatría, existen más víctimas, dramatismo mayor
● Lactante: hasta 1 año
● Niños: de 1 hasta pubertad
Capacidad de respuesta
● Niños y adultos igual: pellizcando hombros
● Lactantes: golpear planta del pie y hablarle fuerte por el nombre
-Apertura de VA: gentil y neutra, sin hiperextensión del cuello
-MES: ver si respira de 5 a 10”
-Ventilación: suministrar menor volumen de aire. Boca/nariz ambas en boca del adulto. Boca a
mascarilla + pequeña/de adulto en sentido inverso. AMBÚ con bolsa menor volumen. 5
ventilaciones de rescate
-Chequeo pulso: carotídeo o femoral en niños y adultos, braquial en lactantes
-Compresiones: en niños y lactantes, mitad inf. del esternón profundidad ⅓ del diámetro del
tórax, 5 cm en niños, 4 cm en lactantes
Mano + cercana a pies del niño comprime, mano + cercana a cabeza en su frente. PLSD
En lactantes, 2 dedos 1 gv 30x2. 2 gvs 15x2 con dedos pulgares (uno comprime, otro ventila).
Sostener alzados en PLSD, presencia de padres aconsejable
Factores determinantes en recuperación. pediátrica:
-menor a 3
-sumersión mayor a 5’
-reanimación no iniciada antes de 10’ después del rescate
-paciente en coma
-ph arterial menor o igual a 7.10
2 o - = 90% de recuperación ----------- 3 o + = 5% que sobreviva
Uso del DEA en pediátricos
FV/TV no son ritmos raros en pediatría. Raro es que se presente un ritmo desfibrilable
DEA: analiza ritmos pediátricos susceptibles o no de desfibrilación, con especificidad y
sensibilidad. En niños, los parches pediátricos tienen un atenuador de descarga que reduce la
E liberada, disposición anterolateral. En lactantes, disposición anteroposterior (tórax y espalda)
Relación ventilación/compresión
RCP sin interrupción de compresiones realizando ventilaciones asincronicas: la pausa afecta la
perfusión coronaria durante PCR en FV
En PCR por hipoxia, mejor resultado RCP convencional
Con VA Avanzada: razonable ventilaciones asincrónicas c/ 6” con compresiones continuas
Sin VA Avanzada: el nivel de este es débil
Antes de colocar VAA, 30 x 2 y luego con VAA sí ventilar 10 x min y comprimir v° 100-120 x min
PCR por hipoxia: RCP precoz con pausa breve para ventilar después de compresiones. Y una
vez colocada la VAA hacer ventilación cada 6” asincrónica con compresiones continuas
Relación ventilación/compresión interrumpida: con 2 gvs 15 x 2 en pediátricos y adultos
RCP solo con manos
Hacer solo compresiones: NO ES ELECCIÓN PARA AHOGAMIENTO, ya que en un PCR de
causa hipóxica hay que revertir la privación de O2 además de la circulación de sangre
En PCR por asfixia en niños, también es inapropiada
Sí por un colapso súbito de origen cardiaco (PC)
Importante para ahogamiento: RCP inmediata, completa con compresiones y ventilaciones
RCP en equipo
Realización de tareas en paralelo con el fin de optimizar RCP
Perjudica su calidad si no se gestiona correctamente
Entrenar el liderazgo de equipos, conductas de liderazgo (expectativas claras, toma de
decisiones, enfoque práctico)
Líder: dirige y coordina prestando atención a RCP de alta calidad, hasta que llegue el SEM
donde ofrece un informe detallado de lo ocurrido y realizado y apoyar RCP si fuera necesario
Comienzo de RCP en víctimas de ahogamiento
Primero ventilaciones, luego compresiones. No hay que iniciar RCP si…
Escena insegura, + de 1 hora de sumersión, descomposición corporal, livideces, cuestiones
anatómicas, rigidez cadavérica
Conclusión de RCP
Parar RCP si…
Llegada del SEM, si la víctima tose/se mueve/respira, gv cansado, escena insegura
En la escena pueden darse situaciones violentas, presencia de familiares, etc
Hay que cuidar integridad del equipo y no entrar en situación de vulnerabilidad donde se
necesita intervención de fuerzas de seguridad
Prevención del ahogamiento
Ahogamiento como causa de muerte
Índices + elevados: 1 a 4 / 5 a 9 / 5 a 14 años
Mayor vulnerabilidad: menores de 5
Hombres mayor riesgo de muerte por ahogamiento que mujeres (80%)
Factores determinantes: consumo de alcohol y drogas / epilepsia
PREVENIR: estrategia
Supervivencia depende de= 1.rapidez que se saque víctima del agua y 2.rapidez en hacer RCP
Conocer grupos más vulnerables = facilita prevención y vigilancia
85% de ahogamientos son prevenidos por supervisión y enseñanza de natación
● 5 eslabones de la Cadena de Supervivencia en ahogamiento:
1. PREVENIR AHOGAMIENTO
2. RECONOCER EMERGENCIA
3. PROPORCIONAR FLOTACIÓN
4. SACAR DEL AGUA
5. ASISTENCIA SANITARIA
● Medidas de seguridad:
1. Niños a distancia de un bb, incluso si saben nadar
2. Nadar donde haya Gv
3. Piscinas y estanques con cercos
4. Chaleco salvavidas en embarcaciones y deps. náuticos
5. Aprender natación, medidas de seguridad y primeros auxilios
● 6 intervenciones para
prevenir ahogamientos
➢ Espacios
seguros lejos
del agua para
niños
➢ Barreras de
acceso al agua
➢ Enseñar a
nadar a los
niños
➢ Resiliencia y
riesgo de
inundaciones
➢ Formar
personas en
rescates
seguros y
reanimación
➢ Hacer cumplir
reglamento para
embarcaciones
La muerte por ahogamiento se
puede reducir implementando
políticas públicas y
sensibilizando a la comunidad
sobre seguridad acuática y
conductas preventivas
También podría gustarte
- El Manual de Los Ejercicios de Grigory GravoboiDocumento60 páginasEl Manual de Los Ejercicios de Grigory GravoboiYakuaya Urku100% (19)
- Destrezas médicas para salvar vidas (una guía de primeros auxilios)De EverandDestrezas médicas para salvar vidas (una guía de primeros auxilios)Calificación: 3.5 de 5 estrellas3.5/5 (2)
- SBV Soporte Básico de La Vida Manual Del ProveedorDe EverandSBV Soporte Básico de La Vida Manual Del ProveedorAún no hay calificaciones
- RCP Basico y AvanzadoDocumento67 páginasRCP Basico y AvanzadoThalía Muñoz RivasplataAún no hay calificaciones
- Conceptos Y Estrategias En Terapia RespiratoriaDe EverandConceptos Y Estrategias En Terapia RespiratoriaCalificación: 4 de 5 estrellas4/5 (1)
- RCP Basico y AvanzadoDocumento64 páginasRCP Basico y AvanzadoDick Antony Cardenas Sanchez100% (3)
- RCP Basico y AvanzadoDocumento57 páginasRCP Basico y AvanzadoCiro S. Liberato Ramon100% (3)
- Clase RCP AvanzadaDocumento122 páginasClase RCP Avanzadavaneaviles81% (16)
- Soporte Vital Básico - CompressedDocumento41 páginasSoporte Vital Básico - CompressedJhoselyne Hernández100% (1)
- Reanimacion Cardiopulmonar NeonatalDocumento24 páginasReanimacion Cardiopulmonar NeonatalSheila VásquezAún no hay calificaciones
- RCP PediatricoDocumento75 páginasRCP PediatricoLuis Martin Gonzalez CardenasAún no hay calificaciones
- Neo CompletoDocumento34 páginasNeo CompletoFabian Ismael100% (1)
- Paro CardiorespiratorioDocumento36 páginasParo CardiorespiratorioJulio Valencia CornejoAún no hay calificaciones
- Rcppediatrico 120130170610 Phpapp02 140228150838 Phpapp02Documento24 páginasRcppediatrico 120130170610 Phpapp02 140228150838 Phpapp02Concepcion Amador OjedaAún no hay calificaciones
- Reanimacion NeonatalDocumento37 páginasReanimacion NeonatalNelson LetterniAún no hay calificaciones
- RCP A La ComunidadDocumento5 páginasRCP A La ComunidadFer PenicheAún no hay calificaciones
- RCPDocumento11 páginasRCPDavid LLontopAún no hay calificaciones
- R.C.P. 2Documento34 páginasR.C.P. 2Nicolas VanegasAún no hay calificaciones
- PDF Resumen MastografiaDocumento14 páginasPDF Resumen MastografiaYonatan Merchant PerezAún no hay calificaciones
- RCP Paro CardiacoDocumento61 páginasRCP Paro CardiacoSita Prixy100% (1)
- RCP BasicoDocumento74 páginasRCP BasicoAntonella Gomez0% (1)
- Diagrama RCP - Luis Fernando Guzmán GuzmánDocumento5 páginasDiagrama RCP - Luis Fernando Guzmán GuzmánLuis Fernando Guzman GuzmanAún no hay calificaciones
- RCP Básica Adulta y Pediatrica + OVACE CapacitacionDocumento53 páginasRCP Básica Adulta y Pediatrica + OVACE CapacitacionFabi33Aún no hay calificaciones
- Guias RCP San Juan de Dios Dr. RodriguezDocumento7 páginasGuias RCP San Juan de Dios Dr. RodriguezAndrés ParraAún no hay calificaciones
- RCP PediatricoDocumento101 páginasRCP PediatricoAndreaIntriagoAún no hay calificaciones
- Clase RCPDocumento19 páginasClase RCPfhiorerla castilloAún no hay calificaciones
- Tema 5 - RCPCDocumento12 páginasTema 5 - RCPCJose Maria VargasAún no hay calificaciones
- Paro CardiorespiratorioDocumento14 páginasParo CardiorespiratorioCésar Arizapana ZamataAún no hay calificaciones
- Reanimacion Cardiopulmonar Basico AdultoDocumento55 páginasReanimacion Cardiopulmonar Basico AdultoangelosmokeAún no hay calificaciones
- Tema 9 - RCPDocumento92 páginasTema 9 - RCPJhamil LopezAún no hay calificaciones
- RCPDocumento6 páginasRCPJuan Gonzalez ToscanoAún no hay calificaciones
- Reanimación CardipulmonarDocumento5 páginasReanimación CardipulmonarGlessy Osorio MendozaAún no hay calificaciones
- Soporte Vital Basico (SVB)Documento61 páginasSoporte Vital Basico (SVB)Efren TorrijosAún no hay calificaciones
- Taller de RCP NeonatalDocumento12 páginasTaller de RCP NeonatalPaul Gutiérrez MyrickAún no hay calificaciones
- Reanimacion NeonatalDocumento15 páginasReanimacion Neonatalalejandra gonzalez quijanoAún no hay calificaciones
- Soporte Vital BasicoDocumento5 páginasSoporte Vital BasicoKatherine GomezAún no hay calificaciones
- Reanimación CardiopulmonarDocumento26 páginasReanimación CardiopulmonarTHAIS REIG LAZAROAún no hay calificaciones
- Soporte Vital Básico Instrumental en AdultosDocumento3 páginasSoporte Vital Básico Instrumental en AdultosVeTeNeAún no hay calificaciones
- Paro CardiorrespiratorioDocumento16 páginasParo CardiorrespiratorioPaty SolisAún no hay calificaciones
- Paro CardiorespiratorioDocumento25 páginasParo CardiorespiratorioJorge CastroAún no hay calificaciones
- Atención Al Recién Nacido SanoDocumento5 páginasAtención Al Recién Nacido SanoRamiro Esteban Guzmán EsparzaAún no hay calificaciones
- RCP PEDIATRICO FinDocumento35 páginasRCP PEDIATRICO FinJuan Adolfo CastañedaAún no hay calificaciones
- RCP y Ovace (Autoguardado)Documento28 páginasRCP y Ovace (Autoguardado)Gemma Alejandra Valdes SilvaAún no hay calificaciones
- RCP Pediátrico AHADocumento5 páginasRCP Pediátrico AHASofia Isabel AcevedoAún no hay calificaciones
- BLS y ACLS UrgenciasDocumento25 páginasBLS y ACLS UrgenciasJorge del AngelAún no hay calificaciones
- RPC AdultosDocumento14 páginasRPC AdultosRodrigo pampañaupaAún no hay calificaciones
- Reanimación Cardiopulmonar 2Documento50 páginasReanimación Cardiopulmonar 2Macarena ConstanzoAún no hay calificaciones
- Práctica RCP NeonatalDocumento7 páginasPráctica RCP NeonatalYanira Reimundo BarriosAún no hay calificaciones
- La Parada CardiorrespiratoriaDocumento5 páginasLa Parada CardiorrespiratoriaVanessa ChoezAún no hay calificaciones
- RCP Pediatrico (Wilmer y Yessimar)Documento18 páginasRCP Pediatrico (Wilmer y Yessimar)wilmer valladaresAún no hay calificaciones
- m4 Capreb OkDocumento17 páginasm4 Capreb Okdaniela565656Aún no hay calificaciones
- RCP Niños y Lactantes PDFDocumento35 páginasRCP Niños y Lactantes PDFJeanette Yvonne Castilla SrbastianAún no hay calificaciones
- Reanimacion Neonatal Aha 2010Documento29 páginasReanimacion Neonatal Aha 2010EmiroNogueraAún no hay calificaciones
- RCP Basico Adultos y NiñosDocumento21 páginasRCP Basico Adultos y Niñosjessy martinezAún no hay calificaciones
- RPCDocumento7 páginasRPCsantiago jofreAún no hay calificaciones
- Paro CardiorrespiratorioDocumento5 páginasParo CardiorrespiratorioDanRody SuarezAún no hay calificaciones
- Algoritmos BLS y Entrenamiento 2018Documento20 páginasAlgoritmos BLS y Entrenamiento 2018fabiola lupitaAún no hay calificaciones
- RCP ExpoDocumento69 páginasRCP Expodakar1100% (1)
- Reanimacion Cardio-Pulmonar (RCP) y Soporte VitalDocumento13 páginasReanimacion Cardio-Pulmonar (RCP) y Soporte VitalPatricia MedinaAún no hay calificaciones
- Reanimación Cardiopulmonar - Intubación Endotraqueal - CirugíaDocumento44 páginasReanimación Cardiopulmonar - Intubación Endotraqueal - Cirugíakeyla vallejosAún no hay calificaciones
- Reanimación Cardiopulmonar: Adriana Cabrera Leidy Devia Daniel Lozano Sandra TéllezDocumento34 páginasReanimación Cardiopulmonar: Adriana Cabrera Leidy Devia Daniel Lozano Sandra TéllezAdriana Cabrera ToledoAún no hay calificaciones
- PCR y Reanimación Cardiopulmonar en Niñ@s: Paro Cardiaco Paro Cardiaco Paro CardiacoDocumento15 páginasPCR y Reanimación Cardiopulmonar en Niñ@s: Paro Cardiaco Paro Cardiaco Paro Cardiacocamila arriagadaAún no hay calificaciones
- Tipos de Alteración de La ConscienciaDocumento3 páginasTipos de Alteración de La ConscienciaCamila TalaricoAún no hay calificaciones
- Actividad Cardíaca A Lo Largo Del Ahogamiento: Aparición de Taquicardia VentricularDocumento9 páginasActividad Cardíaca A Lo Largo Del Ahogamiento: Aparición de Taquicardia VentricularCamila TalaricoAún no hay calificaciones
- Primeros AuxiliosDocumento1 páginaPrimeros AuxiliosCamila TalaricoAún no hay calificaciones
- Fisiología 2Documento20 páginasFisiología 2Camila TalaricoAún no hay calificaciones
- Primeros Auxilios Conceptos y ObjetivosDocumento20 páginasPrimeros Auxilios Conceptos y ObjetivosCamila TalaricoAún no hay calificaciones
- Fisiología 1Documento19 páginasFisiología 1Camila TalaricoAún no hay calificaciones
- Aparato Digestivo-Sist EndocrinoDocumento5 páginasAparato Digestivo-Sist EndocrinoCamila TalaricoAún no hay calificaciones
- Comunicacion Epidemiologica MucormicosisDocumento7 páginasComunicacion Epidemiologica MucormicosisSMIBA MedicinaAún no hay calificaciones
- Que Son Los Gases Vaginales PDFDocumento9 páginasQue Son Los Gases Vaginales PDFJosé Moisés Nuñez SilvaAún no hay calificaciones
- Tesis 1Documento78 páginasTesis 1Leonardo CastroAún no hay calificaciones
- Clase 4 Comunicación FarmaceuticaDocumento44 páginasClase 4 Comunicación FarmaceuticaRjorge Ramos VelasquezAún no hay calificaciones
- 31 de Mayo Dia Mundial de No FumarDocumento4 páginas31 de Mayo Dia Mundial de No FumarJohonatan CardenasAún no hay calificaciones
- Procesos PrioritariosDocumento14 páginasProcesos Prioritariosmarlen sofia navarro lopezAún no hay calificaciones
- Ii Protocolo Manejo de Cadaveres 17 de Junio 2020Documento19 páginasIi Protocolo Manejo de Cadaveres 17 de Junio 2020Lau GómezAún no hay calificaciones
- Induccion Mercaderistas SST - BPA GustozziDocumento29 páginasInduccion Mercaderistas SST - BPA GustozziIsabel Guerrero MateoAún no hay calificaciones
- 11004070-2698836 Procedimiento de Accidentes y Enfermedades ProfesionalesDocumento2 páginas11004070-2698836 Procedimiento de Accidentes y Enfermedades ProfesionalesᰔᩚAún no hay calificaciones
- Talleres CebenssiDocumento2 páginasTalleres CebenssiYunuen RadcliffeAún no hay calificaciones
- Salud Mental Durante La PandemiaDocumento1 páginaSalud Mental Durante La PandemiaRafael VelazquezAún no hay calificaciones
- Presentacion de Rpbi MaryDocumento22 páginasPresentacion de Rpbi MaryHector ReyesAún no hay calificaciones
- Decreto Supremo 4196 PDFDocumento7 páginasDecreto Supremo 4196 PDFandyAún no hay calificaciones
- Fontanero CalificadoDocumento24 páginasFontanero Calificadoconmec.crplAún no hay calificaciones
- MantouxDocumento3 páginasMantouxYuletzy MendozaAún no hay calificaciones
- INTERVENCIONDocumento9 páginasINTERVENCIONKarilu Torres JimenezAún no hay calificaciones
- Trastorno Sádico de La Personalidad - WikipediaDocumento21 páginasTrastorno Sádico de La Personalidad - WikipediaMatty A.Aún no hay calificaciones
- DesnutriciónDocumento8 páginasDesnutriciónAndrea GonzalezAún no hay calificaciones
- Sustancias Químicas PeligrosasDocumento46 páginasSustancias Químicas PeligrosasFelipe IzquierdoAún no hay calificaciones
- 4 LifeDocumento54 páginas4 LifeHHenry1860Aún no hay calificaciones
- Curso Prevencion Riesgos EvesDocumento190 páginasCurso Prevencion Riesgos Evesvgil123456Aún no hay calificaciones
- Plan Swiss MedicalDocumento3 páginasPlan Swiss MedicaltomasAún no hay calificaciones
- Ec - Cemsa - Pets - 166 Rev00 Hidro Mantenimiento de UpsDocumento15 páginasEc - Cemsa - Pets - 166 Rev00 Hidro Mantenimiento de UpsAnthony FLoresAún no hay calificaciones
- FMT - Gestión de La Calidad PDFDocumento56 páginasFMT - Gestión de La Calidad PDFJimena Rocio MancillaAún no hay calificaciones
- Historia Natural LeucemiaDocumento5 páginasHistoria Natural Leucemiaskarlet lopezAún no hay calificaciones
- Taller Autolesion ProfDocumento28 páginasTaller Autolesion ProfMariana Castellanos CarrilloAún no hay calificaciones
- Residuos Solidos HospitalariosDocumento3 páginasResiduos Solidos Hospitalariosastrid scarlet graciela conza aleAún no hay calificaciones
- Tabla Problematicas Ambientales BodegaDocumento4 páginasTabla Problematicas Ambientales BodegaDanna gabriela Sanchez narvaezAún no hay calificaciones