Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ginecología 1er Parcial
Cargado por
Jayline Michelle0 calificaciones0% encontró este documento útil (0 votos)
3 vistas6 páginasTítulo original
Ginecología 1er parcial
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas6 páginasGinecología 1er Parcial
Cargado por
Jayline MichelleCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 6
Repaso 1er parcial ginecología
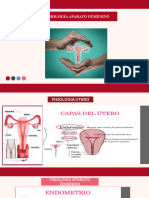
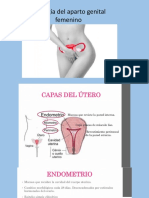
Anatomía del aparato reproductor femenino
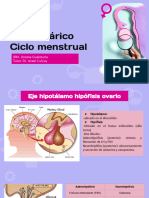
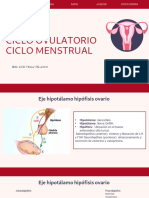
Eje hipotalamo-hipofisis-gonadas
● El SNC controla todo el
eje
● Regula el ciclo sexual
● Hipotalamo: se
acumulan transmisores
adrenergicos y
colinergicos que viajan
hacia el hipotalamo
posterior en el núcleo
arcuato produciendo
hormonas de liberación Hormona Liberadora de Gonadotropina (GnRH)
● La GnRH se controla por pulsos. Controlados por la retroalimentación de las
gonadotropinas.
● Adenohipofisis: hormona adrenocorticotropa, Hormona folículo estimulante,
Hormona Luteinizante.
● La liberación pulsaría rápida de GnRH estimula la LH. La lenta favorece la
secreción de FSH.
● Fase incrementan: primeros 5 días del ciclo
● Fase estable: mayor frecuencia de pulsos. Coincide con el incremento de los
estrógenos
● En el ovario: FSH-LH + células de la granulosa-teca= estimulan
foliculohenesis y producción ovárica de esteroides sexuales(
estrógenos, progesterona y andróginos)
● Estradiiol: progesterona, androgenos. Folículo maduro
● Androgenos: estrógenos, progesterona. Estroma
● Progesterona: estrógenos. Cuerpo luteo.
● Activina e inhibina activan o inhiben la producción de FSH
● Capa externa: células de la teca
➔ La LH actúa de manera preferencial sobre las células de la teca.
➔ Se acopla a las células de la teca, toma colesterol y lo convierte en
pregnenolona gracias a Enzima Desmolasa o Citocromo P450.
➔ Forma Andrógenos, atraviesan la membrana basal difundiendose a
las células de la granulosa.
➔ La LH induce la ruptura folicular y sostiene el cuerpo lúteo.
● Capa interna: células de la gránulosa.
➔ FSH actúa de manera preferencial sobre las células de la
granulosa.
➔ Gracias a la Enzima Aromatasa se convertirán en Estrógenos.
➔ La FSH es encargada de la maduración del folículo.
➔ La FSH realiza el reclutamiento y crecimiento de folículos ováricos
al igual que la selección del folículo dominante.
➔ Aquí se producirán: inhibinas y activinas
Ciclo menstrual
● Es el periodo de tiempo durante el cual el ovocito madura, experimenta la
ovulación y se introduce a la trompa uterina.
● El hipotalamo-hipofisis-ovario y utero es el encargado
● Duración normal de 28 + 7 días. O 22 y 32 días
● La duración del ciclo se calcula desde el 1er día de la menstuacion hasta el día
previo de la menstruacion siguiente
● Cantidad: 5 días. 33 a 50 ml
● Compuesto por sangre, líquido uterino, células epiteliales y Estroma
● Cambios en el moco cervical. Cerca a la ovulación se hace más abundante
● Estímulo estrogénico genera un moco filante, transparente, acelular al
microscopio cristaliza en forma de helechos.
● Estas características permiten el paso de espermatozoides a la cavidad uterina.
Cuando aumentan los niveles de progesterona, el moco se transforma en ligoso,
espeso y celular.
● Pre-ovulatoria: Opaco, flexible = Semifértil
● Ovulatoria: Acuoso, flexible, tipo clara de huevo = Muy fértil
● Menstrual: Cremoso, pegajoso = No fértil
● Post-menstrual: Seco, denso, pegajoso = No fértil
● Ciclo menstrual: Fase preovulatoria → Fase post ovulatoria
● Ciclo uterino: Fase menstrual —• Fase proliferativa — Fase secretora
● Ciclo ovarico: Fase folicular —- Fase lutea
● Endometrio: compuesto por dos capas o zonas:
❖ Estrato o capa funcional: es la porción gruesa del endometrio, que
se desprende durante la menstruación.
❖ Estrato o capa basal: es retenida durante la menstruación y sirve
como fuente para la regeneración del estrato funcional
● Ciclo anovulatorio: no hay ovulación, no se forma el cuerpo lúteo y, por ende, no
se produce progesterona. En ausencia de progesterona, el endometrio no
ingresa en la fase secretora y continúa en la fase proliferativa hasta la
menstruación
También podría gustarte
- Ciclo MenstrualDocumento10 páginasCiclo MenstrualgabrielaelenamarbaAún no hay calificaciones
- Ciclo MenstrualDocumento24 páginasCiclo MenstrualMa. isabelAún no hay calificaciones
- Cambios Hormonales Durante La Etapa Fértil y El EmbarazoDocumento31 páginasCambios Hormonales Durante La Etapa Fértil y El EmbarazoShely PeláezAún no hay calificaciones
- INTRODUCCION A FECUNDACION Y 1ra SEMANAS DE DESARROLLODocumento37 páginasINTRODUCCION A FECUNDACION Y 1ra SEMANAS DE DESARROLLORocio AltamiranoAún no hay calificaciones
- Ciclo Menstrual OF - 230507 - 192020 PDFDocumento6 páginasCiclo Menstrual OF - 230507 - 192020 PDFmaricel ximeAún no hay calificaciones
- Guía Ginecología y Obstetricia FinalDocumento75 páginasGuía Ginecología y Obstetricia FinalRafael avendañoAún no hay calificaciones
- Apunte de GinecologíaDocumento75 páginasApunte de GinecologíaBrenda VendraminiAún no hay calificaciones
- Clase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICADocumento29 páginasClase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICACristina OrdoñezAún no hay calificaciones
- Ciclo MenstrualDocumento33 páginasCiclo Menstrualjesus100% (2)
- Todo Junto InfanciaDocumento1238 páginasTodo Junto InfanciaGloria VidalAún no hay calificaciones
- Ciclo Ovárico y Ciclo MenstrualDocumento18 páginasCiclo Ovárico y Ciclo Menstrualde killerAún no hay calificaciones
- Gonadas 2021Documento52 páginasGonadas 2021Brisa VallejosAún no hay calificaciones
- Ciclo SexualDocumento4 páginasCiclo SexualmilaryclzAún no hay calificaciones
- Ciclo Mesntrual Guia 3Documento6 páginasCiclo Mesntrual Guia 3Jeymi yasarela López cascoAún no hay calificaciones
- 7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasDocumento9 páginas7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasLarissa FélixAún no hay calificaciones
- Eje Hipotalamo, Hipófisis y OvarioDocumento28 páginasEje Hipotalamo, Hipófisis y OvarioPatrick michael wilson100% (1)
- Ciclo SexualDocumento24 páginasCiclo SexualClara PiresAún no hay calificaciones
- SSyR - FSHDocumento50 páginasSSyR - FSHLu FinochiettoAún no hay calificaciones
- TAREA 10 Ciclo OvaricoDocumento40 páginasTAREA 10 Ciclo OvaricoCinthya Citlaly Sanchez CastroAún no hay calificaciones
- MENTRUACIONDocumento27 páginasMENTRUACIONvegavelasco2000Aún no hay calificaciones
- R - CICLO MENSTRUAL-comprimidoDocumento8 páginasR - CICLO MENSTRUAL-comprimidoSARIANAAún no hay calificaciones
- Fisiologia Ii ParcialDocumento17 páginasFisiologia Ii ParcialGabriela VeraAún no hay calificaciones
- FIOSIOLOGÍADocumento9 páginasFIOSIOLOGÍAAnabela GataniAún no hay calificaciones
- 3 Hormonas Sexuales Femeninos y MasculinosDocumento60 páginas3 Hormonas Sexuales Femeninos y MasculinosFlavia OliveiraAún no hay calificaciones
- Fisiología Del Ciclo Menstrual - GINECO IDocumento3 páginasFisiología Del Ciclo Menstrual - GINECO IAndreaAún no hay calificaciones
- 4 Fisiologia Del Aparato Reproductor FemeninoDocumento58 páginas4 Fisiologia Del Aparato Reproductor FemeninoluceroAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento7 páginasCiclo Sexual FemeninoAxel VilluendasAún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo MenstrualSINECIAAún no hay calificaciones
- Sistema Endocrino 5Documento8 páginasSistema Endocrino 5cande tkmcAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento4 páginasFisiologia Del Ciclo Menstrualvictor coldplayistaAún no hay calificaciones
- Resumen Salud Sexual y ReproductivaDocumento44 páginasResumen Salud Sexual y ReproductivaDiscopy Dis CopyAún no hay calificaciones
- Sistema LimbicoDocumento26 páginasSistema LimbicodaniaAún no hay calificaciones
- Las Hormonas Sexuales. Adrián MolineroDocumento33 páginasLas Hormonas Sexuales. Adrián MolineroMolinetasAún no hay calificaciones
- Fisio Clase 16Documento27 páginasFisio Clase 16Carlos Bruno TolenAún no hay calificaciones
- Ciclo MenstrualDocumento22 páginasCiclo MenstrualPabloGonzalezAún no hay calificaciones
- Clase 1 - Fisiologia Del AparatofemeninoDocumento27 páginasClase 1 - Fisiologia Del AparatofemeninoYLimbert Ticona LupatiAún no hay calificaciones
- Reproducción en Ovejas y CabrasDocumento5 páginasReproducción en Ovejas y Cabrasrociofigueroa.m130Aún no hay calificaciones
- Retroalimentación Negativa y PositivaDocumento4 páginasRetroalimentación Negativa y PositivaMikaela lAún no hay calificaciones
- Ciclo MenstrualDocumento2 páginasCiclo MenstrualFer MartínezAún no hay calificaciones
- CSF Audio en Diapo 4Documento43 páginasCSF Audio en Diapo 4Oscar MartinezAún no hay calificaciones
- Guía EmbrioDocumento89 páginasGuía EmbrioJoana ReynaAún no hay calificaciones
- Ciclo SexualDocumento23 páginasCiclo SexualDiego Alexis Cieza GarciaAún no hay calificaciones
- Ciclo Menstrual MED 10Documento5 páginasCiclo Menstrual MED 10Hector MartinezAún no hay calificaciones
- Reproduccion Humana Ciclo MenstrualDocumento17 páginasReproduccion Humana Ciclo MenstrualAnahi Triveño OriasAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento4 páginasEje Hipotalamo Hipofisis OvarioEduardo FreireAún no hay calificaciones
- Norma Tecnica MujerDocumento9 páginasNorma Tecnica Mujerkarina cabanillasAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento22 páginasCiclo Sexual FemeninoPriscila EspinozaAún no hay calificaciones
- Fisiología OváricaDocumento5 páginasFisiología OváricaSamahara ValleAún no hay calificaciones
- Expo FisiologiaDocumento27 páginasExpo FisiologiaMayday CastañedaAún no hay calificaciones
- Anatomia y Fisiologia FemeninaDocumento22 páginasAnatomia y Fisiologia FemeninaRaúl Alejandro TuestaAún no hay calificaciones
- Capitulo 1Documento7 páginasCapitulo 1FRANCISCO JAVIER MANZANO LISTAAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento4 páginasFisiologia Del Ciclo MenstrualosmitsalazarAún no hay calificaciones
- SGyR UP4Documento13 páginasSGyR UP4Cele DenicolaAún no hay calificaciones
- Fisiología Del Aparato Reproductos FemeninoDocumento7 páginasFisiología Del Aparato Reproductos FemeninoOmarysAlvarezAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento48 páginasFisiologia Del Ciclo MenstrualRonel Armando Castellanos ChicAún no hay calificaciones
- Ciclo MenstrualDocumento33 páginasCiclo Menstrualsotelorosa568Aún no hay calificaciones
- FISIOLOGIA REPRODUCTORES FemDocumento12 páginasFISIOLOGIA REPRODUCTORES FemRosy Cruz RAún no hay calificaciones
- Resumen MaternoDocumento11 páginasResumen MaternoArnal GimenaAún no hay calificaciones
- Ciclo Menstrual UC 2020 IDocumento67 páginasCiclo Menstrual UC 2020 IdaniloAún no hay calificaciones
- Manejo Anestesico de La Paciente Con Hemorragia ObstetricaDocumento22 páginasManejo Anestesico de La Paciente Con Hemorragia ObstetricaGrecia Medellin Luna TapiaAún no hay calificaciones
- Crucigrama Vanessa Pacho Chaiña PDFDocumento3 páginasCrucigrama Vanessa Pacho Chaiña PDFvanessa pacho chaiñaAún no hay calificaciones
- VACUNACION tOSFERINA eMBARAZADAsDocumento10 páginasVACUNACION tOSFERINA eMBARAZADAsdavidsksrAún no hay calificaciones
- Oxitocina 150502151543 Conversion Gate02Documento20 páginasOxitocina 150502151543 Conversion Gate02Daniel J Alejos CAún no hay calificaciones
- Los Pujos Durante El PartoDocumento32 páginasLos Pujos Durante El Partozayda choAún no hay calificaciones
- Ginecología CCMDocumento67 páginasGinecología CCMSoledad RigaAún no hay calificaciones
- 636-Texto (TXT, Doc, Docx) - 1221-1-10-20181015Documento6 páginas636-Texto (TXT, Doc, Docx) - 1221-1-10-20181015Natalia PinillaAún no hay calificaciones
- Metodo HamacaTerapia ProyectoDocumento18 páginasMetodo HamacaTerapia ProyectoAna LyaAún no hay calificaciones
- Referencia Al Csmi El BosqueDocumento5 páginasReferencia Al Csmi El BosqueAlois Silva UgazAún no hay calificaciones
- Genética DannaDocumento13 páginasGenética DannaPaola Andrea Romero AmayaAún no hay calificaciones
- Aborto Terapeutico Juana SanhuezaDocumento8 páginasAborto Terapeutico Juana SanhuezaJaviera Eloísa RoaAún no hay calificaciones
- Ginecologia Infanto JuvenilDocumento35 páginasGinecologia Infanto JuvenilonewinwongAún no hay calificaciones
- Colocación de Dispositivo IntrauterinoDocumento3 páginasColocación de Dispositivo IntrauterinoNoemi GamiñoAún no hay calificaciones
- Formato para Documentar El PE 2023-2Documento20 páginasFormato para Documentar El PE 2023-2Joel AbrahamAún no hay calificaciones
- Parcial Dia Lunes 30 de AbrilDocumento3 páginasParcial Dia Lunes 30 de AbrilAndru GarciaAún no hay calificaciones
- 01 Ca - Prevencion - Embarazo - Plan - Icefi PDFDocumento52 páginas01 Ca - Prevencion - Embarazo - Plan - Icefi PDFRodolfo LinaresAún no hay calificaciones
- Colposcopia - Ivaa - Sesion 04Documento19 páginasColposcopia - Ivaa - Sesion 04Tulio Miguel Alvarado AgurtoAún no hay calificaciones
- Fisiopatotologia de La SepsisDocumento6 páginasFisiopatotologia de La SepsisVyktor Alvarez GamerosAún no hay calificaciones
- Ficha Obstetricia. Actualizada 090921Documento13 páginasFicha Obstetricia. Actualizada 090921zunarodriguezleoAún no hay calificaciones
- B 5 FCCBDocumento26 páginasB 5 FCCBJuan Peña FusacatanAún no hay calificaciones
- Ficha - Tecnica ESPECIALIZADOS PROASECALDocumento2 páginasFicha - Tecnica ESPECIALIZADOS PROASECALFaride Gómez RodriguezAún no hay calificaciones
- Copia de Test de La FamiliaDocumento9 páginasCopia de Test de La FamiliaAngie VergaraAún no hay calificaciones
- Fecundación y Desarrollo Embrionario PDFDocumento6 páginasFecundación y Desarrollo Embrionario PDFAlam BritoAún no hay calificaciones
- Onfalocele ProyectoDocumento4 páginasOnfalocele ProyectoZhiara SánchezAún no hay calificaciones
- Wuolah-Free-1 EMBRIOLOGÍA TEMAS 2-3 y 4Documento10 páginasWuolah-Free-1 EMBRIOLOGÍA TEMAS 2-3 y 4ernesto balladaresAún no hay calificaciones
- Entrevista Complementaria para PadresDocumento4 páginasEntrevista Complementaria para PadresElisa GonzalezAún no hay calificaciones
- Rotura Uterina MarilynDocumento5 páginasRotura Uterina MarilynMarilyn VelasquezAún no hay calificaciones
- Recomendaciones Amenaza AbortoDocumento2 páginasRecomendaciones Amenaza AbortoDayana IsabelAún no hay calificaciones
- Percepcion Materna de Los Signos de Alarma en El NeonatoDocumento6 páginasPercepcion Materna de Los Signos de Alarma en El NeonatoMonicaAún no hay calificaciones
- Funcion de ReproduccionDocumento3 páginasFuncion de ReproduccionYosuni RamosAún no hay calificaciones