Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiología Del Ciclo Menstrual - GINECO I
Cargado por
AndreaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiología Del Ciclo Menstrual - GINECO I
Cargado por
AndreaCopyright:
Formatos disponibles
GINECO I- Andrea gonzalez
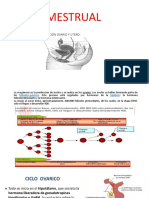
Fisiología del ciclo menstrual
Sistema hormonal femenino, 36 grupos de hormonas:
Hormona liberadora de Gonadotrofina GnRH
Hormona adenohipofisiarias, la FSH Y la LH, en respuesta a la GnRH.
Las hormonas ováricas, estrógeno y progesterona, en respuesta a las
adenohipofisiarias
En el ciclo menstrual hay variaciones en la secreción de las hormonas femeninas, lo
cuan causa las correspondientes alteraciones físicas en los ovarios, útero y otros órganos
sexuales. El ciclo menstrual normal dura 28+- 7 días, una longitud anormal se asocia a menor
fertilidad.
Su función es liberar un ovulo cada mes, y preparar al endometrio uterino para la
implantación
Hormonas gonadotrofinas y efecto ovárico
Los ovulos depende de la estimulación hormonal, los no estimulados permanecen
inactivos, como ocurre en la niñez. A los 9-12 años la hipófisis comienza a secretar
FSH y LH, lo que culmina con la iniciación de los ciclos menstruales sexuales.
En el ciclo menstrual, ocurre aumento y disminución cíclicos de ambas hormonas que
causan las alteraciones en los ovarios.
Fase folicular
En la niñez cada ovulo se rodea de células de la granulosa y se llama folículo
primordial, tras la pubertad, cuando la adenohipófisis comienza a secretar FSH Y LH,
algunos folículos inician su crecimiento. En los 1eros días del ciclo menstrual, la FSH es
mayor a la LH por unos días, induciendo secreción de folículos primordiales primarios (más
grandes y con más células de granulosa).
Pre antral
El folículo pasa a aumentas el número de células de granulosa, dando origen a la
teca, la cual es importante, porque la teca interna secreta hormonas sexuales
femeninas (progesterona y estrógenos) y la teca externa es tejido celular
vascularizado
se forma una cavidad dentro de las células de granulosa, llamada antro con liquido
folicular con estrógenos, a partir de aquí, el folículo crece muy rápido, Etapa
dependiente de la FSH PRINCIPALMENTE.
Justo antes de la ovulación, un folículo crece más que los demás, los restantes
involucionas—Folículos atresicos. Esto es importante, ya que un solo folículo
debe crecer por mes al ovular. El folículo más grande es la ovulación—Folículo
maduro
GINECO I- Andrea gonzalez
Ovulación
A los 14 días después de la mestruacion, ocurre la ovulación, unos días antes (2 días) el
ritmo de secreción de LH aumenta, la FSH también aumenta, haciendo que el folículo
se hinche mas estos 2 ultimos días. SIN LA LH EL FOLICULO NO PROGRESA A
OVULO.
Fase lútea
Luego, las primeras horas después de expulsar el ovulo del folículo, la teca interna y
granulosa pasan a ser células luteinicas, aumenta de diámetro y se llenándose se
inclusiones lipídicas- color amarillo- Luteinizacion, el conjunto de la masa celular es el
cuerpo lúteo---- Secreta progesterona, principalmente, también estrógeno. A los 12 días
luego de ovular, involuciona y pasa a llamarse cuerpo albicans para luego sustituirse
por Tejido conectivo- A los 26 días, 2 días antes de la regla.
Los estrógenos y progesterona, retroalimentan (-) a la hipófisis, por lo cual hay niveles
bajos de FSH y LH y la perdida de ellas es la que da la involución del cuerpo lúteo.
Aquí se elimina la retroalimentación(-) y pasa a ser (+)—FSH y LH aumenta, crecen de
nuevo folículos para iniciar nuevo ciclo menstrual-ovárico
Ciclo endometrial mensual
Asociado a la producción mensual cíclica de estrógenos y progesterona por los
ovarios se desarrolla un ciclo menstrual en el revestimiento uterino que posee 3
fases:
Proliferación
Secreción
Descamación
Fase proliferativa (estrogénica)
Al inicio del ciclo, la mayor parte del endometrio se descama con la
menstruación. Luego persiste un estroma endometrial con únicamente
células epiteliales en porciones proliferativas de las glándulas y criptas de
endometrio
Bajo influencia estrogenica las células estromales y epiteliales, proliferan,
con rapidez, con progresivo crecimiento de glándulas endometriales y de
nuevo VS en el interior del endometrio. La glándulas endometriales
secretan un moco poco denso, alineándose en el endocervix formando
canales que guían el esperma de la vagina al útero.
Características histológicas
o Glándulas con varias capas celulares
o Predominio de estrógeno
o Falta de secreción glandular
o Mas estroma
GINECO I- Andrea gonzalez
Fase secretora (progestacional)
Los estrógenos secretados por el cuerpo lúteo producen una ligera
proliferación endometrial, en esta fase del ciclo, pero la progesterona
provoca tumefacción y desarrollo secretor endometrial, Las glándulas
se vuelven tortuosas y en las células del epitelio glandular se acumula
un exceso de sustancia secretora.
Aumentan el citoplasma de células estromales, así como el depósito de
lípidos y glucógeno en ellas.
El aporte sanguíneo en el endometrio aumenta, los vasos se hacen mas
tortuosos.
Todo con el don de producción un endometrio muy secretor con
grandes cantidades de nutrientes almacenados, capaz de ofreces unas
condiciones adecuadas en la posible implantación del ovulo fecundado.
Características histológicas
o Glándulas en serrucho
o Epitelio cilíndrico rico en glucógeno
o arterias espiraladas
o Predominio de progesterona
o menos estroma
o abundante secreción glandular
Menstruación
Dos días antes de acabar el ciclo, involuciona el cuerpo lúteo y con
ello la secreción de las hormonas sexuales femeninas. Esta caída,
sobretodo de la progesterona da la menstruación.
Se da por disminución de la estimulación de las células endometriales
por ambas hormonas, con rápida involución endometrial.
14 horas antes de la menstruación, los vasos tortuosos, sufren
vasoespasmo, provocando necrosis de los mismos tanto el
endometrio----Escape de sangre del endometrio. A las 48 horas todas
las capas superficiales del endometrio se descaman y comienzan las
contracciones uterinas que expulsan el contenido.
Liquido menstrual es incoagulable porque posee fibrolisina
a los 4-7 días la pérdida de sangre cesa.
También podría gustarte
- Resumen Guyton y Hall CAPITULO 81Documento11 páginasResumen Guyton y Hall CAPITULO 81Daniel Jaramillo AponteAún no hay calificaciones
- CICLO OVÁRICO y EndometrialDocumento3 páginasCICLO OVÁRICO y EndometrialSelma Xiomara FragosoAún no hay calificaciones
- 7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasDocumento9 páginas7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasLarissa FélixAún no hay calificaciones
- Norma Tecnica MujerDocumento9 páginasNorma Tecnica Mujerkarina cabanillasAún no hay calificaciones
- Embriología: Ciclos Reproductores FemeninosDocumento25 páginasEmbriología: Ciclos Reproductores FemeninosSayeli Elisa Martinez TopeteAún no hay calificaciones
- Fisiología FemeninaDocumento65 páginasFisiología Femeninaloviled0% (1)
- Resumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdDocumento1 páginaResumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdCamila AstudilloAún no hay calificaciones
- Fisiologia Femenina Antes Del EmbarazoDocumento24 páginasFisiologia Femenina Antes Del EmbarazoGerman QuispeAún no hay calificaciones
- Fisiologia Gineco MarianDocumento14 páginasFisiologia Gineco Marianjanny Romero100% (1)
- DiapositivasDocumento5 páginasDiapositivasSENNIA ROCHELLE MONTAÑO MIRANDAAún no hay calificaciones
- Ciclo MenstrualDocumento22 páginasCiclo MenstrualPabloGonzalezAún no hay calificaciones
- Hormonas y Ciclo Sexual Femenino y OvogenesisDocumento3 páginasHormonas y Ciclo Sexual Femenino y OvogenesisOscar Valdemar Hernandez LopezAún no hay calificaciones
- Citología Ginecológica Tema 2 RDocumento4 páginasCitología Ginecológica Tema 2 RJulieAún no hay calificaciones
- Resumen Cap82-83Documento8 páginasResumen Cap82-83Marcelo Calizaya NinaAún no hay calificaciones
- Fases Del Ciclo ReproductorDocumento8 páginasFases Del Ciclo ReproductorRicardo GuandiqueAún no hay calificaciones
- Ciclo Productor FemeninoDocumento44 páginasCiclo Productor FemeninoEber QuitsAún no hay calificaciones
- Ciclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000Documento25 páginasCiclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000YenielysAún no hay calificaciones
- Fisiología Femenina Antes Del Embarazo, Hormonas Femeninas y Ciclo MenstrualDocumento6 páginasFisiología Femenina Antes Del Embarazo, Hormonas Femeninas y Ciclo Menstrualjeffer665Aún no hay calificaciones
- Ciclo Ovárico y EndometrialDocumento4 páginasCiclo Ovárico y EndometrialMary José RochaAún no hay calificaciones
- Ciclo OvaricoDocumento24 páginasCiclo OvaricoMARLITH HUILLCA MOINAAún no hay calificaciones
- Lab. EmbriologiaDocumento10 páginasLab. EmbriologiaSharon Gil MerinoAún no hay calificaciones
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualARIAS ROMERO EDUARDA NAOMYAún no hay calificaciones
- 3 Ciclo UterinDocumento9 páginas3 Ciclo UterinAnonymous hkjp4qMVRsAún no hay calificaciones
- Funciones Reproductoras y Hormonales FemeninasDocumento36 páginasFunciones Reproductoras y Hormonales FemeninasAbby AguirreAún no hay calificaciones
- Ciclo Uterino o MenstrualDocumento2 páginasCiclo Uterino o MenstrualCarlos SyAún no hay calificaciones
- Ciclo Ovárico MensualDocumento8 páginasCiclo Ovárico Mensualjanny RomeroAún no hay calificaciones
- Ciclo MenstrualDocumento24 páginasCiclo Menstrualviviansalinas35Aún no hay calificaciones
- Ciclo Ovarico Endometrial y MenstrualDocumento7 páginasCiclo Ovarico Endometrial y MenstrualMaria Belén OtavaloAún no hay calificaciones
- Apunte GinecologiaDocumento115 páginasApunte GinecologiaBraian NavarroAún no hay calificaciones
- PPPPPPPPPPPPPPPPPPPPPPPDocumento40 páginasPPPPPPPPPPPPPPPPPPPPPPPdulceAún no hay calificaciones
- Reproductor FemeninoDocumento12 páginasReproductor Femeninoalejandro barnett matamorosAún no hay calificaciones
- FIOSIOLOGÍADocumento9 páginasFIOSIOLOGÍAAnabela GataniAún no hay calificaciones
- Sistema Endocrino 5Documento8 páginasSistema Endocrino 5cande tkmcAún no hay calificaciones
- Fisiología de OvariosDocumento19 páginasFisiología de OvariosGustavo HuAún no hay calificaciones
- Semana 14 Fisiologia de Los Organos Internos FemeninoDocumento22 páginasSemana 14 Fisiologia de Los Organos Internos FemeninoAnghely Gianella Alicia Gomez MergildoAún no hay calificaciones
- Gametogénesis, Ciclo Ovarico y Ciclo SexualDocumento7 páginasGametogénesis, Ciclo Ovarico y Ciclo SexualMaia ArraizAún no hay calificaciones
- Fisiología de ARF (Resumen)Documento6 páginasFisiología de ARF (Resumen)Christian Saúl Cruz AlonsoAún no hay calificaciones
- Fisiología Del Aparato Reproductos FemeninoDocumento7 páginasFisiología Del Aparato Reproductos FemeninoOmarysAlvarezAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento22 páginasCiclo Sexual FemeninoPriscila EspinozaAún no hay calificaciones
- 9 Enfermería Ciclo Menstrual Embarazo PartoDocumento9 páginas9 Enfermería Ciclo Menstrual Embarazo PartoLesly Marie BatistaAún no hay calificaciones
- Ciclo Ovarico y Ciclo MenstrualDocumento14 páginasCiclo Ovarico y Ciclo MenstrualDERYLAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento40 páginasCiclo Sexual FemeninoCésar Meza100% (1)
- Practica 12 Gonadotropina Corionica HumanaDocumento9 páginasPractica 12 Gonadotropina Corionica Humana2215237eAún no hay calificaciones
- Gonadas 2021Documento52 páginasGonadas 2021Brisa VallejosAún no hay calificaciones
- El Ciclo Ovárico y Ciclo Endometrial NODocumento42 páginasEl Ciclo Ovárico y Ciclo Endometrial NORaphael Garcia100% (1)
- Cuidado de Enfermería A La Mujer en El Ciclo ReproductivoDocumento7 páginasCuidado de Enfermería A La Mujer en El Ciclo ReproductivoMaria Alejandra Rivera Tejada0% (1)
- Ciclos SexualesDocumento38 páginasCiclos Sexualesjorge torricoAún no hay calificaciones
- Fisiologia FemeninaDocumento3 páginasFisiologia Femeninaastrid viverosAún no hay calificaciones
- Expo FisiologiaDocumento27 páginasExpo FisiologiaMayday CastañedaAún no hay calificaciones
- Fisiologia Aparato Reproductor FemeninoDocumento22 páginasFisiologia Aparato Reproductor FemeninoGretell Henriquez ✬Aún no hay calificaciones
- Ciclo MenstrualDocumento47 páginasCiclo Menstrualbrian urreloAún no hay calificaciones
- Ciclo Ovárico y Ciclo MenstrualDocumento18 páginasCiclo Ovárico y Ciclo Menstrualde killerAún no hay calificaciones
- Ciclo ReproductorDocumento9 páginasCiclo ReproductorMily BenincaAún no hay calificaciones
- Funciones de Las Hormonas OváricasDocumento4 páginasFunciones de Las Hormonas OváricasTatiana RamirezAún no hay calificaciones
- Ciclo Menstrual - Curvas HormonalesDocumento33 páginasCiclo Menstrual - Curvas HormonalesRodrigo RosilloAún no hay calificaciones
- Sist. ReproductorDocumento35 páginasSist. ReproductorAntonella :3Aún no hay calificaciones
- Anatomía y Fisiología Del Aparato Reproductor de La YeguaDocumento11 páginasAnatomía y Fisiología Del Aparato Reproductor de La Yeguaelizabeht espa;aAún no hay calificaciones
- CICLO UTERINO-EmbriologiaDocumento6 páginasCICLO UTERINO-EmbriologiaEmilio Augusto montesinosAún no hay calificaciones
- Ciclo Mestrual, OvaricoDocumento32 páginasCiclo Mestrual, OvaricoCaro GuevaraAún no hay calificaciones
- Embarazo, parto y lactancia del bebéDe EverandEmbarazo, parto y lactancia del bebéAún no hay calificaciones
- Otosclerosis JuvenilDocumento1 páginaOtosclerosis JuvenilAndreaAún no hay calificaciones
- Modificaciones Gestacional - Gineco IDocumento9 páginasModificaciones Gestacional - Gineco IAndreaAún no hay calificaciones
- Transporte de Gametos - Gineco IDocumento9 páginasTransporte de Gametos - Gineco IAndreaAún no hay calificaciones
- Diagnostico Del Embarazo - Gineco IDocumento10 páginasDiagnostico Del Embarazo - Gineco IAndreaAún no hay calificaciones
- Anexo 1Documento3 páginasAnexo 1Darlin MartinezAún no hay calificaciones
- Integradora Etapa 3 Biologia TabloideDocumento1 páginaIntegradora Etapa 3 Biologia TabloideMariaFernandaAún no hay calificaciones
- Articulaciones Del Cuello Con El Craneo, Fascias y Musculos - ANATOMIADocumento18 páginasArticulaciones Del Cuello Con El Craneo, Fascias y Musculos - ANATOMIAShantal VasquezAún no hay calificaciones
- Interpretacion Parametros Hematimetricos Bioquimicos PDFDocumento15 páginasInterpretacion Parametros Hematimetricos Bioquimicos PDFmilleralselmoAún no hay calificaciones
- Histología Humana II - Tejido Conjuntivo Por Frank Alfaro GarcíaDocumento7 páginasHistología Humana II - Tejido Conjuntivo Por Frank Alfaro GarcíaTacilla Mantilla AbdiasAún no hay calificaciones
- La Esencia Del PranayamaDocumento2 páginasLa Esencia Del PranayamajavierfranAún no hay calificaciones
- Clase 05 - Enfermedades Del Sistema Nervioso PerifericoDocumento48 páginasClase 05 - Enfermedades Del Sistema Nervioso PerifericoDaniel SaAún no hay calificaciones
- VerotoxinaDocumento18 páginasVerotoxinaIsay IgAún no hay calificaciones
- Bartonelosis - Vigilancia EpidemiológicaDocumento13 páginasBartonelosis - Vigilancia EpidemiológicaCarlos TamayoAún no hay calificaciones
- Alexis Levine - Compañeros de CuartoDocumento17 páginasAlexis Levine - Compañeros de CuartoYatziri Sosa100% (1)
- Flora Bacteriana HabitualDocumento11 páginasFlora Bacteriana HabitualPaolylamalaAún no hay calificaciones
- Bitácora de SoyEsaMamaDocumento2 páginasBitácora de SoyEsaMamaUNIDAD MEDICA INTEGRALAún no hay calificaciones
- ArteriosclerosisDocumento16 páginasArteriosclerosisJose Piley Piley100% (2)
- Sistema Nervioso UNCDocumento64 páginasSistema Nervioso UNCLucas Abugattas SalemAún no hay calificaciones
- PlásmidosDocumento5 páginasPlásmidosIsabel Hernández JirónAún no hay calificaciones
- TermorregulacionDocumento8 páginasTermorregulacionDome ChávezAún no hay calificaciones
- MANDAR - Guía de Estudio Contestada para Papás de 5to Saberes y Pensamitos CientíficoDocumento2 páginasMANDAR - Guía de Estudio Contestada para Papás de 5to Saberes y Pensamitos CientíficoJore99Aún no hay calificaciones
- Teoria de La EndosimbiosisDocumento9 páginasTeoria de La Endosimbiosisnerys estella ramos bohorquezAún no hay calificaciones
- Tratamiento de Digitopuntura para El Asma BronquialDocumento3 páginasTratamiento de Digitopuntura para El Asma BronquialReikiMaster Marcela La SerenaAún no hay calificaciones
- Guia #5 - D Sistema CardiovascularDocumento1 páginaGuia #5 - D Sistema CardiovascularAnthony FelipeAún no hay calificaciones
- Cancer GastricoDocumento28 páginasCancer GastricoFelipe MacielAún no hay calificaciones
- Problemas de HidrostáticaDocumento1 páginaProblemas de HidrostáticaFernanda Orderique MundacaAún no hay calificaciones
- EnzximoDocumento8 páginasEnzximoMichelle HidroboAún no hay calificaciones
- Digestión, Absorcion y Metabolismo Mde Las ProteinasDocumento5 páginasDigestión, Absorcion y Metabolismo Mde Las ProteinasIngrid GarciaAún no hay calificaciones
- Temario de NeuroanatomiaDocumento2 páginasTemario de NeuroanatomiaGemma LizethAún no hay calificaciones
- Cabeza y Cuello Documento de Apoyo Semana 7 2023 PDFDocumento34 páginasCabeza y Cuello Documento de Apoyo Semana 7 2023 PDFKarla JimenezAún no hay calificaciones
- Biología PulparDocumento8 páginasBiología PulparxasasdjadAún no hay calificaciones
- Procedimiento QuirurjicosDocumento19 páginasProcedimiento QuirurjicosJasirisAún no hay calificaciones
- FibroblastoDocumento2 páginasFibroblastogladys carrilloAún no hay calificaciones
- Anexos Embrionarios y FetalesDocumento37 páginasAnexos Embrionarios y Fetalesコンサレス エンシェルAún no hay calificaciones