Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Apuntes Neuro Nico
Cargado por
JOSEDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Apuntes Neuro Nico
Cargado por
JOSECopyright:
Formatos disponibles
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 1: VALORACIÓN NEUROLÓGICA
Impresión general a valorar en el paciente:
Nuestros ojos tienen que estar constantemente evaluando al paciente. Las fases de la evaluación clínica
primero pasan por la observación y luego tratamiento.
Cómo viene: Sentado, camina, ayuda técnica, postura, compensaciones, etc.
Cómo habla: Verborrea, habla escandida, bajo volumen de la voz, etc.
Problemas de expresión y comunicación.
Aseo, ropa, etc.
Conducta y flujo de pensamientos: Lento en deprimidos y rápido en maníacos (eufóricos)
Primer abordaje:
1. Valorar la orientación en las 3 esferas - ALOPSÍQUICA (sobre el espacio y tiempo) Y
AUTOPSÍQUICA (sobre la persona)
a. Tiempo: Fecha y hora.
b. Lugar: Dónde se encuentra, cómo llegó, etc.
c. Persona: Nombre, edad, lugar de trabajo, dirección, estado civil, nombre de familiares
más próximos.
2. REGLA DE ORO: VALORAR LA NOSOGNOSIA. Es decir, la aptitud de reconocer las propias
limitaciones físicas y psíquicas. No tienen conciencia de la propia enfermedad
3. Quitarse la ropa y ofrecérsela al terapeuta para valorar:
a. Praxias: aun teniendo motricidad suficiente, el paciente no es capaz de coordinar los
pasos para hacer una determinada actividad. No planifica bien. Esto supone un
problema para nosotros, porque deberemos simplificar las órdenes al máximo para que
el paciente sea capaz de ejecutarlas correctamente.
b. Motilidad espontánea.
c. Control estático y dinámico del tronco.
El hecho de quitarse los zapatos, calcetines, chaquetas… ¡¡Es muy importante!! Nos aporta
información relevante sobre la motricidad del paciente: Comprensión, cognición, coordinación,
habilidad - conocimiento de los pasos que son necesarios, nivel del control estático y dinámico
del tronco, uso del brazo afecto o no, etc.
4. Preferencia de la mano: Diestro o zurdo. Muchas veces la lesión cerebral conlleva una amplia
afectación, es decir, no es un tipo de lesión selectiva, de modo que sus gestos o acciones incluso
que realizan con su lado sano son movimientos anormales
5. ATENCIÓN: Observar si desvía su atención hacia otros temas durante la exploración. La
coherencia en una conversación es muy importante. El tratamiento tiene que ajustarse a los
déficits y necesidad del paciente, sacando así todo el potencial factible del paciente.
6. Percepción: Valorar si presenta…
a. Ilusiones: Malinterpretación de percepciones reales.
b. Alucinaciones: Percepciones inexistentes en la realidad.
c. Agnosias: Alteraciones de la percepción consciente debido a alteraciones de la
representación sensitiva a nivel cortical.
Una lesión cerebral afecta a todos los niveles, no solo en el pensar y sentir. Ésta puede provocar
trastornos obsesivos compulsivos.
UNIVERSIDAD FRANCISCO DE VITORIA 2
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
7. Memoria: Valorar alteraciones…
a. A corto plazo (FIJACIÓN): Se le pide que repita una serie de números de 3, 4, 6, 7 y 8
dígitos en orden directo y luego inverso: Familiares
b. Memoria reciente: Se le pregunta por algún hecho o persona reciente.
c. Memoria a largo plazo (EVOCACIÓN): Se le pregunta por algún hecho o persona
remoto: Infancia, pasado… Suele estar mejor conservada.
d. Retención visual: Se le muestran fotografías de objetos unos segundos y luego, se le
pregunta por los mismos.
En el caso de la retención visual, se le muestra al paciente una foto de sus familiares y, al cabo
de un rato, se le pregunta por lo que ha visto. Es muy importante, porque muchas veces nosotros
mismos haremos durante el tratamiento demostraciones de los ejercicios que después queremos
que ellos reproduzcan e imiten. En el caso de tener alguna afectación de este tipo, tendré que
usar más contactos manuales.
Es muy importante tener relación con otros profesionales, para tener unos objetivos comunes y
ayudarnos entre nosotros.
8. Capacidad mental sostenida: Valorar…
a. Cálculo: Pedirle que haga series de restas de 7 o 5 a partir de 100.
b. Pensamiento abstracto (RACIOCINIO): Valorar si es capaz de explicar el significado de
una frase, por ejemplo un refrán, encontrar diferencias y elementos en común entre
dos objetos y cómo resolvería una situación práctica.
Resulta muy difícil para nosotros implicarles en el tratamiento e intentar centrar su atención en
que realicen una determinada actividad. Por ello, en muchas ocasiones se acaba optando por
hacer los ejercicios de manera pasiva o excesivamente simple. No podemos contar con los
aspectos volitivos del paciente.
9. Estado emocional: Valorar si presenta depresión, euforia (manía) o labilidad emocional. Hay
pacientes que fluctúan de manera muy rápida, debido a la lesión cerebral
10. Lenguaje: Valorar si es capaz de reconocer lo que ve, oye o toca, de hablar espontáneamente,
dibujar y copiar dibujos, etc.
a. Alteración de las áreas del lenguaje (AGNOSIAS): Afasias (Broca y Wernike = expresión
y compresión), Agrafias y Apraxias.
b. Alteración de la articulación del lenguaje: Disartria y Anartria.
c. Alteración de la fonación: Afonía y Disfonía.
d. Demencias: Palilalia y Ecolalia.
11. Funciones volitivas: Valorar la presencia de perseveración, actos impulsivos u obsesivos, si sigue
las consignas del observador, la repetición de palabras o sílabas (ECOLALIA) o de gestos
(ECOPRAXIA) del evaluador.
12. Problemas de Disfagia.
13. ¿Existe Negligencia? Test del dibujo del reloj (TDR)
a. No es más que pedirle al paciente que dibuje la esfera del reloj y ponga los números
dentro.
UNIVERSIDAD FRANCISCO DE VITORIA 3
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEST DE LOBO O MINI EXAMEN COGNOSCITIVO
Codificación CIE-o-MC: es la traducción oficial de ICD-9-CM (internacional Classification of diseases, ninth
revision, clinical modification) que a su vez es una adaptación de la ICD-9 (International classification of
diseases, ninth revision). Se trata de una clasificación de enfermedades y procedimientos utilizada en la
codificación de la información clínica derivada de la asistencia sanitaria, principalmente en el entorno de
hospitales y centros de atención médica especializada.
Aplicación para Android: Guía de actos fisioterápicos
UNIVERSIDAD FRANCISCO DE VITORIA 4
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 1.1. PARES CRANEALES
Nervio Olfatorio (I): Se le ofrecen al paciente sustancias olorosas no irritantes en cada fosa nasal.
Valorar la presencia de hiposmia, anosmia o parosmia.
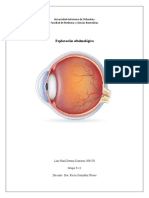
Nervio Óptico (II): empezamos por el lado sano siempre
o ¿Me ves bien?
o Campos visuales (campimetría por confrontación): De cada ojo se valora cuando
comienza a ver el puntero y cuando deja de verlo. Voy pasando el puntero del
lado sano al afecto y viceversa. En el caso de tener una alteración, normalmente
encontraremos a los pacientes con una mirada desviada hacia el lado sano.
o Agudeza visual: Presencia de miopía o hipermetropía; valorar si hay diplopía.
o Percepción del color: Se valora si tiene acromatopsia o discromatopsia. Se usan
objetos de colores o las láminas de Isihara.
UNIVERSIDAD FRANCISCO DE VITORIA 5
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Nervios motores oculares: Motor Ocular Común (III), Patético o Troclear (IV) y el Motor Ocular
Externo (VI)
o Movimientos oculares: Pedir al paciente que realice un seguimiento ocular con cada
ojo (realizar el test de convergencia).
o Párpados: Valorar la ptosis del mismo y el exoftalmos.
o Posición de los globos oculares: Valorar la presencia de:
Estrabismo (convergente o divergente)
La desviación conjugada de la mirada hacia el lado de la lesión (lesión del área
8) o hacia el lado contrario (lesión del centro protuberancial donde se
acompaña de Midriasis Pupilar – aumento del diámetro o dilatación de la
pupila de forma anormal, por lesión del ramo simpático, valorable con linterna)
La desviación oblicua o sesgada de la mirada en sentido vertical (un ojo mira
hacia arriba y otro abajo en lesiones de tronco cerebral y fosa posterior).
o Valoración del Nistagmus, el cual puede ser:
Rítmico: La oscilación es más rápida y amplia hacia un lado en lesiones
cerebelosas y protuberanciales.
Pendular: La oscilación es igual de amplia y rápida hacia ambos lados en
lesiones laberínticas.
Vertical, en sierra, convergente o retráctil: En lesiones del tronco cerebral.
Aplicaciones como EYEWORKOUT101 permiten evaluar la presencia de nistagmus así
como valorar los movimientos sacádicos.
Nervio Trigémino (V): Se valora:
o Sensibilidad cutánea de la cara (algodón, alfiler y tubos calientes/fríos)
o Abrir (pterigoideo lateral), y cerrar (pterigoideo medial, maseteros y
temporal) la boca valorando la fuerza y desviación de la mandíbula
o Reflejo corneal (cierre del párpado al rozar la córnea con un algodón
(incluye el VII par)
o Reflejo mentoniano
El Tic del Trigémino es muy típico de la Neuralgia del Trigémino. Al girar la cara
hacia un lado el nervio se comprime y, por tanto, el paciente para aliviar su dolor
contrae la musculatura de ese lado de la cara.
Es importante prestar atención a si el paciente abre la boca de forma simétrica o no – muy típico
de pacientes con hemiplejía. La mandíbula tiene 2 tiempos bien distintos en su apertura:
o Apertura de los cóndilos: Los cóndilos se van hacia atrás para que baje la mandíbula.
Normalmente este segundo tiempo es el que se ve afectado. Es muy común que los
UNIVERSIDAD FRANCISCO DE VITORIA 6
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
pacientes compensen anteriorizando la cabeza o haciendo gestos raros con la cara para
aliviar la tensión del nervio. En el lado sano hay una hipertonía muscular. En el lado
afecto hipermovilidad de los cóndilos: anteriorización
Nervio Facial (VII): Se valora la musculatura mímica (praxias faciales).
o Facial superior: Cerrar los párpados, fruncir el entrecejo y elevar las cejas.
o Facial inferior: Enseñar los dientes, soplar, silbar, sonreír.
o Función sensitiva: En los 2/3 anteriores de cada hemilengua se aplican sustancias con
los sabores básicos y se valora la presencia de Ageusia.
Nervio Estatocústico (VIII):
o Función Coclear (audición) se realiza:
Test de Rinne: Valora la conducción ósea (aplicación en la mastoides,
disminuida en una lesión de este par) y aérea (aplicación en el oído, disminuida
en la lesión del oído medio).
Test de Weber: Si la vibración se siente mejor en un lado indica lesión
contralateral del par y, si la vibración se escucha mejor de un lado, indica lesión
del oído medio contralateral.
o Función Vestibular: Su alteración provoca problemas de
equilibrio y vértigo. Se valora con el test posicional de
Nylenbarany o de Dix-Hallpike, acostando al paciente con la
cabeza 30º rotada y extendida (bilateral), lo que causa vértigo
y nistagmus (que cambia de sentido al incorporarle).
UNIVERSIDAD FRANCISCO DE VITORIA 7
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Nervio Glosofaríngeo (IX) y Vago (X): Se exploran conjuntamente.
o Pedir al paciente que diga “AH!” y observar la motilidad y simetría del paladar blando y
de la faringe. La lesión provoca el descenso del paladar blando homolateral y la
retracción y desviación contralateral de la úvula.
o Reflejo nauseoso: Se provoca tocando con un depresor el fondo de la faringe.
o Reflejo palatino: El contacto de la úvula y del velo del paladar provoca su elevación.
o Valorar la amplitud y simetría del ascenso faríngeo al deglutir. Movilización de la faringe
para detectar hiper/hipotonías suprainfrahioideas.
o La ronquera (disfonía) indica lesión del Vago junto con presencia del Bradi o de
taquicardia.
Nervio Espinal o Accesorio (XI): Se valora la fuerza de los trapecios superiores (elevar los
hombros o empujar la cabeza hacia atrás) y ECM (girar la cabeza contra resistencia).
Nervio Hipogloso (XII): Se le pide al paciente que saque la lengua (se desvía hacia el lado del
par lesionado) y que realice movimientos con la misma (praxias linguales).
TEMA 1.2: VALORACIÓN MOTORA
No solo 1 técnica fisioterápica va a solucionar el problema de un paciente.
Masa muscular: Se valora si existe atrofia y fasciculaciones. La percusión con un martillo de
reflejos de la masa muscular evidencia si existe miotomía (provoca una depresión) o mioedema
(produce una prominencia).
En pacientes con ictus vamos a ver musculatura atrofiada como todo aquella de la cintura
escapular y deltoides; a su vez podemos ver musculatura muy marcado como el pectoral y el
dorsal ancho que debido a la tracción que ejercen pueden producir una subluxación de la cabeza
humeral; también está muy marcado el supinador largo y los flexores. En MMII son destacados
los abductores y el tibial anterior.
Movilización pasiva: La resistencia a la misma evidencia alteraciones del tono muscular.
o Flacidez o hipotonía.
o Espasticidad (fenómeno del muelle de navaja) en lesiones piramidales, o de rigidez
(hipertonía en tubo de plomo) en lesiones extrapiramidales.
FLACIDEZ = HIPOTONÍA
ESPACTICIDAD = HIPERTONÍA
Los músculos relacionados con la extensión, abducción y rotadores externos (músculos antigravitatorios)
son de control postural y tienden a la hipotonía; mientras que los músculos flexores, tienden a la
espasticidad (incrementan su tono muscular, sobre todo con el aumento de la velocidad)…
Los músculos hipotónicos están controlados por la médula nerviosa y en cambio los músculos hipertónicos
son los que utilizamos para defendernos.
Importante: La espasticidad es dependiente de la velocidad. Actualmente se piensa que se debe a
cambios en la propia médula y de la propia fibrosidad de la musculatura.
Los movimientos son generados por la médula espinal y no por el sistema nervioso. Esto ocurre en los
bebés menores de 3 meses y es comparable al paciente con ictus.
El sistema nervioso produce movimientos involuntarios que se superponen a los movimientos
involuntarios de la médula.
UNIVERSIDAD FRANCISCO DE VITORIA 8
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Los reflejos de carácter medular reaparecen porque hay una parte del cerebro dañada la cual no inhibe a
la médula.
Espasticidad en un hemipléjico: tensión que encontramos en los músculos al realizar la extensión
Existen distintas escalas para medir la espasticidad. Todas ellas, por supuesto, son subjetivas porque van
a estar determinadas por la propia sensación del terapeuta en cuanto a la resistencia.
La escala de Asworth psicométricamente no es muy buena.
La escala Ashworth modificada valora la viscoelasticidad (resistencia que ofrece un músculo al ser
estirado) del músculo, la cual es muy variable según la persona o el tipo de lesión. No distingue entre
acortamiento o rigidez (puede ser causada por una hipertonía, restricción o adherencias). En esta escala
se valora articulación por articulación y es muy utilizada en pacientes hemipléjicos.
Un resultado 2/3 en la Escala Ashworth implica tener una espasticidad importante.
Modificación de la escala Ashworth modificada: sustituye el valor 1+ por 2, por lo que se convierte en
una escala que puntúa de 0 a 5. Esta modificación permite un mejor tratamiento estadístico de los datos
que con el valor 1+.
En la práctica clínica para la escala de Ashworth testaremos el grupo muscular, podríamos hacer músculo
a músculo pero en la realidad no se realiza así. Tanto en MMSS como MMII testaremos la flexión, la
extensión, la abducción, la aducción, la pronación, la supinación, la pronación, la traslación, la rotación
externa e interna de tronco, cabeza, hombro, codo, muñeca, dedos, cadera, rodilla, tobillo y dedos.
La escala REPAS (resistance to passive movement) es un sistema de puntuación global que se realiza con
la escala Ashworth modificada sobre movimientos articulares, no sobre músculos individuales.
La escala de Tardieu evalúa el ángulo de resalto que aparece en el músculo espástico cuando los estiramos
lo suficiente, integrando así la velocidad como parámetro de evaluación. Evalúa la espasticidad muscular
y es más buena psicométricamente. Con ella sí que testamos la velocidad del músculo.
En la clínica de forma general utilizamos la de Ashworth y la de Tardieu la utilizamos para 1 o 2 grupos
musculares que veamos más afectados por la escala anterior.
1. Estirar el músculo a velocidad lenta (v1) y anotar el ángulo máximo.
2. Volver a estirar el músculo a la velocidad más rápida posible (v3) y anotar el ángulo de resalto.
UNIVERSIDAD FRANCISCO DE VITORIA 9
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
La diferencia v1-v3 es el ángulo de espasticidad y su intensidad se puntúa de 0 a 4.
La espasticidad es una hipertonía basal, es decir, natural de la musculatura del paciente. Los que la
padecen no son capaces de hacer movimientos selectivos y precisos, los hacen “en bloque”.
Movilización activa: Valora patrones patológicos, sinergias y compensaciones, reacciones
asociadas (consiste en que el lado afecto hace “algo” como consecuencia de un movimiento
activo del lado sano. Son muy típicas de pacientes hemipléjicos, al igual que las sinergias) así
como la presencia de alteraciones del movimiento: Temblor intencional o de reposo, corea,
atetosis, mioclonías, tics, balismos, distonías, etc…
La escala de Signe Brunnstrom evalúa la calidad del movimiento:
Sinergias: siempre realiza un mismo patrón de movimiento; siempre realiza el mismo gesto para la flexión
y la extensión.
Fase 1: flacidez. No se puede iniciar ningún movimiento de las extremidades.
Fase 2: la espasticidad empieza a desarrollarse. Las sinergias básicas (flexoras o extensoras) de
las extremidades, pueden aparecer como reacciones asociadas.
Fase 3: la espasticidad se ha desarrollado y puede volverse severa. El paciente obtiene control
voluntario de las sinergias del movimiento, aunque el alcance completo de todos los
componentes sinérgicos no se desarrollan necesariamente.
Fase 4: la espasticidad empieza a declinar. Se consiguen algunas combinaciones del movimiento
que no sigue la trayectoria de ninguna sinergia.
Fase 5: continúa disminuyendo la espasticidad. Se aprenden combinaciones de movimientos más
difíciles, mientras las sinergias básicas de las extremidades pierden su dominio sobre los actos
motores.
Fase 6: desaparición de la espasticidad. Se hacen posibles movimientos articulares individuales y
la coordinación se acerca a la norma.
UNIVERSIDAD FRANCISCO DE VITORIA 10
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El patrón más común en los pacientes hemipléjicos es el III, con antebrazo en posición neutra.
Pruebas rápidas de movilidad
Entre las pruebas rápidas de motilidad (comparando bilateralmente) encontramos:
Para MMSS: Manos – nuca, manos – espalda, brazos en cruz, manos a la boca, extensión,
pronación y supinación de codos, flexión dorsal y palmar y desviación radial y cubital de las
muñecas, dedos – base, dedos – pliegue, puño, alojar el pulgar, pinzas pulgar – resto de los dedos,
ABD y ADD de los dedos y presa lumbrical…
Para MMII: Cruzar las piernas, flexión de las caderas, flexo-extensión de rodillas, flexión dorsal y
plantar e inversión y eversión de los pies.
Para el TRONCO: Movimientos selectivos del cuello, radios de acción en el tronco (cuánto puede
mover el cuerpo (tronco) cuando intenta hacer gestos de “alcance”), ante y retroversión pélvica
y transferencias de carga con la pelvis.
“Movimientos Espejo”: Yo me coloco justo en frente del paciente y le pido que me imite. Puedo pedirle
gestos con los MMSS, MMII con un único miembro o de forma bilateral. Debo prestar especial atención a
la velocidad, coordinación, simetría, rango articular del movimiento, temblores intencionales,
ADIADOCOCINESIA.
Es importante testar el tronco, así como la calidad de los movimientos de la cabeza. Es muy frecuente que
la musculatura del lado sano se encuentre hipertónica, de tal forma que cuando el paciente haga gestos
hacia el lado afecto, notará una mayor rigidez y peor calidad de movimiento.
¡Ojo con el análisis de las progresiones de movimiento!: Evaluar el reequilibrio (balanceo), control
muscular (movimientos en bloque), compensaciones, curvaturas, asimetrías, enderezamientos del tronco
para elongarse y alcanzar mi mano o un objeto.
Los bloqueos lumbopélvicos en pacientes hemipléjicos son muy frecuentes.
Placing vs holding
¿Control de la motricidad es 100% voluntario o no? Me ayudan a saber cuál es mi punto de partida en un
tratamiento.
PLACING: Valora la reacción automática de mantenimiento de una extremidad (MMSS y MMII)
en una posición contra gravedad (control subcortical y medular): músculos antigravitatorios
Posiciono contra gravedad los MMSS o MMII sin decirle nada al paciente y de forma automática,
cuando yo suelte, el MMSS o MMII deberá caer por pura acción de la gravedad. De no ser así,
habrá una afectación cortical.
HOLDING: Valora la capacidad de mantener esa misma posición de modo voluntario (control
cortical): músculos antigravitatorios-conscientes
Le pido al paciente que mantenga su brazo/pierna. Puede que claudique, es algo totalmente
normal, pero lo importante es que controle esa posición en la medida de lo posible.
Test de los abdominales
Control sinérgico de 4 grupos musculares: transverso del abdomen, multífidos lumbares: disminuye tono
del diafragma (contracción del diafragma pélvico)
Al activar el transverso ponemos en marcha toda la sinergia. Con los hipopresivos mejoramos la faja
lumbar y la abdominal. Se valora la faja abdominal (rectos y oblicuos) y la estabilidad lumbopélvica
mediante pruebas de resistencia:
UNIVERSIDAD FRANCISCO DE VITORIA 11
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Test del tronco enrollado: Control del tiempo que aguanta en mantener esa posición.
Test de Shirado (mejor): Es igual, pero en esta ocasión se testa más el nivel de resistencia de la
musculatura, no tanto de fuerza. Ej: Que levante la cabeza y los hombros de la camilla y aguante
así un tiempo.
Test de Sorensen: Con el paciente en DP, le pido que despegue el tronco de la camilla y aguante
esa posición.
Activación del arco reflejo del transverso abdominal – multífidos
Es importante su valoración, porque mantienen la estabilidad lumbopélvica. Se evalúa con el STABILIZER
PRESSURE BIOFEEDBACK®.
Cuando se activa el transverso, los multífidos también lo hacen de forma refleja, al igual que el diafragma
o el suelo pélvico (entre otros). Es todo un conjunto esencial para tener un buen control lumbopélvico.
¿Cómo sé si está activado el transverso o no? En espiración las costillas suben y el ombligo desciende
mucho… Notar la disminución de presión de la columna lumbar cuando el paciente se encuentra en DS.
Colocar la almohadilla bajo la región lumbar con una presión de 40-70mmHg. Durante la fase de espiración
con soplo largo y boca abierta, llevar la pared abdominal hacia dentro, sin mover la columna vertebral ni
la pelvis y mantener 10-15 segundos.
Si el transverso se activa, la presión disminuye 1-5mmHg. Una disminución mayor indica la activación de
los flexores de cadera (aumenta la lordosis lumbar), mientras que el aumento indica la activación del recto
abdominal (disminuye la lordosis lumbar).
UNIVERSIDAD FRANCISCO DE VITORIA 12
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Los test de fuerza muscular en un paciente hemipléjico no son muy acertado, porque muchas veces no es
fuerza lo que poseen, sino un reflejo de la médula espinal
Flicks
La motilidad de los dedos se evalúa con la realización de este gesto.
Finger tapping test
Es un examen psicológico para evaluar la integridad del sistema neuromuscular y examinar el control
motor. Esta prueba tiene la ventaja de ser una tarea motora de control motor neurológico relativamente
pura, debido a que las distorsiones inerciales e intersegmentales son tan pequeñas, que las alteraciones
biomecánicas sobre el movimiento se reducen mucho.
Este test implica tres características importantes: Tiempo, Amplitud espacial y Frecuencia.
Los estudios evidencian que el número medio de “taps” realizados en 10 segundos se puede utilizar para
distinguir entre pacientes con lesiones cerebrales leves o moderadas y sanos, siendo más lento en los
primeros. También es más lento en los boxeadores experimentados y jugadores de fútbol que realizan
con frecuencia golpes con la cabeza.
También se ha encontrado que la velocidad de de los taps está relacionado con la severidad de la lesión
inicial cerebral traumática y se puede utilizar para ayudar a evaluar la recuperación de lesiones cerebrales
traumáticas leves y moderados.
Para realizar este test podemos usar aplicaciones como el test de pulsaciones.
Dinamometría de pinzas (mathiowetz & kellor)
Mide la fuerza de distintas partes del cuerpo (cuádriceps, garra de la mano…). Se utiliza con mucha
frecuencia.
1. Pinza pulgar-índice término-pulpejo (TIP)
2. Pinza pulgar-índice pulpejo-lateral (LATERAL)
3. Pinza tridigital del pulpejo entre el pulgar, índice y medio (PALMAR)
UNIVERSIDAD FRANCISCO DE VITORIA 13
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Goniometría
Se valora el rango articular pasivo y activo.
Se usan aplicaciones como el joint motion detector (j.m.d.).
También se usan aplicaciones como la Romcamera.
TEMA 1.3: SISTEMA DE EQUILIBRIO ESTÁTICO
Sistema de Equilibrio estático
El centro de gravedad está relativamente alto (S2), justo por delante de la articulación coxofemoral. Este
factor, junto a la pequeña base de sustentación, resta estabilidad. Constantemente en cualquier posición
de antigravedad = movimiento oscilatorio (0,5cm): se debe a la gran altura relativa de nuestro centro de
equilibrio.
Vibración del péndulo humano
En bipedestación, a partir de los tobillos hacemos continuas oscilaciones. La estabilidad mejora a partir
de los 14-15 años, se normaliza a los 16 años y, a partir de los 60 empeora por el deterioro de los sistemas
de control. A los 80 años perdemos el aparato vestibular.
Oscilamos a unos 5-0.5Hz con una amplitud de 12mm. Con la edad, la frecuencia de oscilación disminuye
y la amplitud aumenta, es decir, somos más estables. Con la altura, la frecuencia de oscilación disminuye,
lo que aporta estabilidad compensatoria.
Somos seres dinámicos: los multífidos profundos son los flexibilizadores del cuerpo humano y nos
mantienen rectos. Los multífidos trabajan de forma diferente, son los músculos que se encargan de
mantener la alienación de las vértebras y la estabilidad de la columna. Podríamos decir que es un músculo
análogo con el miocardio (frecuencia de contracción muy rápida: 5-0.5 Hz)
El equilibrio estático y la bipedestación necesitan por orden jerárquico:
1. Propiocepción
2. Visión
3. Receptores de la planta de los pies
4. Receptores vestibulares
UNIVERSIDAD FRANCISCO DE VITORIA 14
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Test cerebelosos
Se usan aplicaciones como el balance test.
Test de Romberg: Aunque también implica a los Núcleos Vestibulares, valora sobre todo la
actividad de los cordones posteriores espino – cerebelosos (positivo si, con los ojos cerrados,
aumenta la oscilación del tronco o se cae).
Testa lesiones del cerebelo, el cual activa los sistemas de control. Es subjetivo.
Colocamos al paciente de pie con los pies juntos y vemos las oscilaciones que tiene con los ojos
abiertos, y después le pedimos al paciente que cierre los ojos. Podemos complicar más el test,
pidiéndole que vaya superponiendo los pies por delante con los ojos abiertos y cerrados.
Test índices – nariz, índice – índice y talón – rodilla (Ejercicios de Frenkel): Se valora la aparición
de temblor intencional, de ataxia, disinergia o de dismetría. Temblor intencional y dismetrías:
nos tenemos que fijar en estos dos parámetros cuando hacemos los test cerebelosos.
Test de los movimientos alternantes: Se piden movimientos alternantes rápidos
(pronosupinación, por ejemplo) con una extremidad, mientras que con la otra, se valora la
adiadococinesia.
TEMA 1.4: VALORACIÓN SENSITIVA
Regla de oro
1. Pedir al paciente que describa el trastorno sensitivo.
2. Después, valorarlo.
UNIVERSIDAD FRANCISCO DE VITORIA 15
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
3. Fenómeno de la extinción sensitiva: Se ofrece el mismo estímulo en cada hemicuerpo; si existe
una lesión parietal en el hemisferio no dominante, sólo se perciben estímulos en el lado derecho.
Factores a tener en cuenta
Capacidad de percepción de la sensibilidad explorada.
Comparar ambos lados y las porciones proximal – distal de cada extremidad.
Determinar si las alteraciones afectan áreas amplias, dermatomas o un trayecto nervioso.
Es conveniente explorarla con los ojos cerrados.
UNIVERSIDAD FRANCISCO DE VITORIA 16
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Sensibilidad superficial
Procedente de terminaciones nerviosas libres, terminaciones con extremo expandido (discos de Merkel),
terminaciones encapsuladas (corpúsculos de Meissner y Krause), nociceptores y terminaciones nerviosas
libres de dolor.
Valorar las extremidades, tronco (abdomen y región pectoral), cara y cavidad bucal:
Acción-reacción de retirada
Sensibilidad álgica con un punzón
Sensibilidad táctil con un algodón
Usamos la Escala A.S.I.A:
Es conveniente añadir datos descriptivos:
Para la sensibilidad: Hipo/Hiperestesia, Anestesia, Disestesia, Parestesia.
Para el dolor: Hipo/Hiperalgesia, Analgesia.
UNIVERSIDAD FRANCISCO DE VITORIA 17
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Sensibilidad profunda
Procedente de terminaciones nerviosas libres, terminaciones nerviosas expandidas, terminaciones
diseminadas (terminaciones de Ruffini), terminaciones encapsuladas (corpúsculos de Pacini),
terminaciones musculares (husos musculares y receptores tendinosos de Golgi).
Sensibilidad vibratoria
Diapasón c256 para testar la actividad de los corpúsculos de Pacini (presión).
Diapasón c30 para testar la actividad de los corpúsculos de Meissner (tacto).
Debemos testar en las prominencias óseas:
MMSS: apófisis estiloides radial y cubital, epicóndilo y epitróclea y acromion.
MMII: cabeza del 1º y 5º metatarsianos, maléolos interno y externo, rótulas y E.I.A.S
UNIVERSIDAD FRANCISCO DE VITORIA 18
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Sensibilidad posicional
Velocidad del movimiento (cinestesia o propiocepción dinámica), mediada por los husos
musculares y corpúsculos de Pacini.
Sentido de la posición estática, mediada por los husos musculares y receptores tendinosos de
Golgi y, en los extremos del recorrido, por los corpúsculos de Pacini, terminaciones de Ruffini y
receptores musculares de Golgi.
Test de Magnus: Coger el dedo anular del pie y mano del paciente. Ahora, pedimos que éste
cierre los ojos y nosotros le preguntamos acerca de la posición de su mano, ¿está en flexión o
extensión? Si no lo siente a nivel de la mano-muñeca-dedos, pasamos al codo y sino, al hombro
(en el MMII se haría de la misma manera).
Test de imitación: consiste en que repita con la otra mano el movimiento que se realiza en la
mano afectada
Repetir al menos 5 veces cada uno.
Test de Semmes-Weinstein
Con el monofilamento del 4.17 se puede testar la localización de un punto o topognosia (representación
cortical).
Sensibilidad discriminatoria cortical
La estereognosia es la capacidad para reconocer la configuración espacial de los objetos por medio de la
exploración táctil de los mismos.
La astereognosia es la pérdida de dicha capacidad que, a veces, se observa en el ictus, principalmente en
las lesiones del lóbulo parietal, donde se asocia a la alteración de la integración y de la utilización de los
mensajes sensitivos recogidos de la periferia.
UNIVERSIDAD FRANCISCO DE VITORIA 19
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Discriminación:
Test de Weber: Valora la densidad de fibras de adaptación lenta (terminaciones de Ruffini y
discos de Merkel).
Test de Dellon: Valora la densidad de fibras de adaptación rápida (corpúsculos de Pacini). El valor
normal de reconocimiento es de 2mm.
UNIVERSIDAD FRANCISCO DE VITORIA 20
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Prueba de Warthenburg
Body Chart
Podemos usarlo para marcar, tanto las alteraciones sensitivas como las del tono
Podemos usar aplicaciones como catchmypain.
Toma de reflejos
El paciente debe estar relajado y con los ojos cerrados para evitar que los reflejos se hiperactiven o se
inhiban.
Los reflejos están hiperactivos (hiperreflexia) en lesiones piramidales, sea en el nivel supra o infratentorial
o medular, y disminuidos (hiporreflexia o arreflexia) en lesiones periféricas (mononeuritis o polineuritis)
En los MMSS: Reflejo bicipital, tricipital, supinador, estilorradial, estilocubital, flexor y clonus,
antebraquial.
En los MMII: Reflejo Aquileo y rotuliano, clonus Aquileo, Babinski (RCP=Reflejo cutáneo plantar
es positivo si extiende el pie)
En el TRONCO: Reflejo umbilical.
UNIVERSIDAD FRANCISCO DE VITORIA 21
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 22
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El reflejo de Babinski (s1-s2) es el más descrito; cuando es patológico se define como positivo y puede ser
provocado de diferentes modos (aparte del estímulo en la planta).
Actualmente el término Babinski está en desuso y se habla de reflejo cutáneo plantar (r.c.p.) que puede
ser:
Flexor: es lo normal.
Extensor: es lo patológico.
Pruebas funcionales
Existen múltiples escalas que evalúan de manera específica diferentes aspectos de la clínica tales como el
desempeño en las actividades de la vida diaria, funcionalidad del brazo o de la pierna afectos, marcha,
calidad de vida etc…
En les siguientes recurso web se recopilan escalas de evaluación específicas para ictus así como sus
características psicométricas que evalúan su fiabilidad y consistencia interna:
http://www.strokengine.ca/
http://www.rehabmeasures.org/default.aspx
Un aspecto importante es la planificación del tratamiento en base a objetivos específicos; la metodología
g.a.s. (goal attainment scale) permite estructurar este planteamiento terapéutico:
http://www.kcl.ac.uk/lsm/research/divisions/cicel ysaunders/resources/tools/gas.aspx
TEMA 1.5: VALORACIÓN DE LA MARCHA
La marcha se explora haciendo al sujeto caminar normalmente, apreciando las alteraciones que éste
presente durante la misma.
Para el mantenimiento de la marcha, es preciso que el sistema motor se encuentre indemne pero,
además, deben encontrarse también indemnes la función propioceptiva, vestibular y visual.
Cualquier alteración en estos tres sistemas dará lugar a posturas anormales y trastornos de la marcha.
Fases:
1. Actividad en los MMII en la fase de oscilación
2. Actividad de los MMII en la fase de carga
3. Compensaciones realizadas con el tronco y MMSS
4. Evolución del eje de carga
La aplicación balanced gait permite evaluar diversos parámetros de la marcha
UNIVERSIDAD FRANCISCO DE VITORIA 23
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Marchas patológicas: lesiones de la vía piramidal
Marcha hemipléjica: El MMII se encuentra rígido y no se flexionan adecuadamente el tobillo, la
rodilla y la cadera, avanzándolo en circunducción. Marcha en segador.
Marcha paraparética: En lesiones bilaterales los MMII avanzan lentamente, rígidos en ADD
hasta, incluso, llegar a cruzarse. Marcha en tijera.
Marchas patológicas: lesiones de la vía extrapiramidal
Marcha festinante: Relacionada con el Parkinson y otras alteraciones, es una aceleración
progresiva con pequeños pasos debido a la inclinación anterior del tronco.
Marcha parkinsoniana: Pasa de ser lenta y con paradas (Marcha en tartamudeo) a rápida, con
pasos cortos y arrastrando los pies, tronco inclinado, falta de balanceo de MMSS. Problemas para
detenerse o cambiar de dirección.
Marcha de la corea: Marcha “bailarina” con movimientos constantes del tronco y extremidades
debido a los movimientos coreicos y atetósicos.
Marcha cerebelosa: Se aumenta la base de sustentación, con inestabilidad, irregularidad de los
pasos y tendencia a irse hacia los lados con dismetría y descoordinación. Marcha del borracho
Marcha atáxica por alteración de los cordones posteriores: Aumenta la base de sustentación.
La marcha es muy inestable, golpeando los pies contra el suelo en cada paso. Es la marcha típica
de la Tabes Dorsal, la degeneración combinada subaguda de la médula y en la Ataxia de Friedrich,
Esclerosis Múltiple y lesiones frontales (Ataxia frontal). Empeoran si se suprime la visión.
Marcha en “Steppage” o Marcha Equina o Semisolemne: Se debe a la parálisis de los peroneos
y tibial anterior, obligando a una excesiva flexión de la rodilla. Puede ser unilateral (Ictus) o
bilateral (Poliomelitis).
Pie caído: Se produce un golpeteo del pie al apoyo debido a la debilidad del tibial anterior.
Marcha poliomelítica: Circunducción del MMII que oscila e inclinación del tronco al lado
contrario.
UNIVERSIDAD FRANCISCO DE VITORIA 24
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Marcha miopática, de pato o ánade: Miopatía de MMII que obliga a oscilar la pelvis lateralmente
en exceso debido a la debilidad de la musculatura pélvica.
Trastornos de la marcha del nivel superior (h.l.g.d) según Nutt, Marsden y Thompson
Es un trastorno de la marcha relacionado con lesiones en los lóbulos frontales, ganglios basales y núcleos
tronco-encefálicos.
El HGLD puede aparecer de varios modos:
Marcha cautelosa: Cambios compensatorios ante el desequilibrio.
Desequilibrio frontal y subcortical: Predomina el descontrol postural y el desequilibrio.
Fallo aislado de ignición: Predomina la dificultad para el inicio y mantenimiento de la
locomoción.
Marcha frontal: Es una combinación de todas las anomalías anteriores.
Podemos valorar:
G&g timed: levantarse, caminar 3 metros, girar, volver y sentarse.
Longitud y anchura del paso.
Test evaluación de la marcha
Índice funcional de la marcha (IFM)
Marcha y equilibrio de Tinetti
Índice motor (IM) y test de control de tronco (TC)
Test de fugl-meyer: Se trata de una escala de valoración del ictus que evalúa aspectos motores,
equilibrio, sensibilidad, movilidad articular y reflejos. Posee una alta fiabilidad inter-
intraobservador, reproductibilidad y validez de constructo. Está disponible en:
o http://www.neurophys.gu.se/sektioner/klinisk_neuro
vetenskap_och_rehabilitering/neurovetenskap/rehab _med/fugl-meyer/
Aspecto
1. Edemas.
2. Hematomas.
3. Aspecto de la piel.
4. Pulsos (radiales y pedios) y prueba de descarte de la T.V.P
5. Temperatura periférica.
Análisis postural
Valoración estática (sedestación y/o bipedestación): Frontal, lateral y posterior a nivel de la
cabeza, tronco, pelvis, MMSS y MMII.
Valoración dinámica: Duncan Test(*) en sedestación. Ejecución de pruebas rápidas de motilidad
y/o de AVD.
(*)Duncan Test o también llamado, Test de Alcance Funcional de Duncan (Functional Reach Test),
se realiza en bipedestación y/o sedestación, tanto en el plano sagital como en el frontal. Se mide
el alcance realizado con los MMSS, bien en centímetros, bien en valores angulares.
Se usan aplicaciones como el posture screen mobile.
UNIVERSIDAD FRANCISCO DE VITORIA 25
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 1.5: VALORACIÓN TISULAR
Palpación de la espasticidad tisular
Pinza rodada de Kibler: palpación general.
Detectar: hiperestesias, trastornos tróficos e hiperalgesias
El instrumental que utilizamos para la valoración tisular:
Detección de trastornos tróficos y del tono
Se utiliza el nervoscopio: se trata de un sistema de detección de diferencias térmicas entre dos puntos.
Las mediciones se realizan con el paciente en sedestación, deslizándose los dos sensores a lo largo de la
musculatura paravertebral, de d1 a l5 y, luego, de c7 a c0.
Se considera que existe una alteración significativa cuando la aguja señala un incremento de dos
o más puntos, brusco (break) o suave (swing) que se repite al realizar varias veces la lectura (pattern).
Este tipo de alteraciones indican un cambio brusco de la temperatura de los tejidos situados bajo uno de
los dos sensores en un determinado nivel vertebral, lo que indica que están sometidos a stress.
1. El aumento térmico se relaciona con procesos agudos.
2. La disminución de la temperatura indica un proceso crónico (hipertonía y/o trastorno trófico).
Test de esfuerzo
1. 6 minutes walking test (6 minutos marcho): se controla la distancia recorrida y las paradas
realizadas con un podómetro (accupedo). Para el 6mwt es conveniente anotar la longitud del
paso (a partir del calculos obre 10 pasos) el peso y la talla (para el cálculo del consumo
energético).
UNIVERSIDAD FRANCISCO DE VITORIA 26
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2. Test del escabel 5 minutos: subir y bajar un escalón durante 5 minutos
Se controla al paciente con pulsioximetría. Podemos usar aplicaciones como el live pulse oximeter.
Se trabaja al 80% de la frecuencia cardíaca máxima según la siguiente fórmula:
Hombres: 220 - edad.
Mujeres: 225 - edad.
Esta fórmula no es muy adecuada, para ello podemos utilizar de forma más correcta la fórmula de
Karvonen; siendo ésta más acorde a la situación del paciente.
Se usan aplicaciones como:
1. Instant heart rate: para calcular la frecuencia cardíaca de reposo.
2. Karvonen formula: para calcular la frecuencia de entrenamiento según la fórmula de karvonen.
Se controla el nivel de esfuerzo del paciente con la escala de Borg:
TEMA 1.6: VALORACIÓN RESPIRATORIA
Los fisioterapeutas también podemos usar el fonendo para auscultar al paciente.
Auscultación: se realiza de dos maneras:
1. Campos pulmonares: modo diafragma.
2. Atm: modo campana (la que utilizamos para la auscultación cardíaca): para sonidos graves
Espirometría:
Prueba de volúmenes.
Prueba de flujos
F.E.S: electroestimulación funcional
Se suelen valorar: músculos que se suelen monitorizar antes de aplicar la electroestimulación
1. Coaptadores glenohumerales.
2. Radiales.
UNIVERSIDAD FRANCISCO DE VITORIA 27
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
3. Oponente del pulgar.
4. Peroneos y/o tibial anterior.
5. Iliolumbares y dorsal ancho.
6. A veces, musculatura facial (inervación motora del trigémino, facial e hipogloso).
7. Vastos interno y externo
E.M.G. Y E.E.G.
E.M.G (electro miografía): se valora la actividad en reposo (línea de base) y durante la
contracción de la musculatura interesada.
E.E.G (electro encefalografía): se valora la actividad cortical con el test de monastra.
TEMA 2: CONCEPTO BOBATH
EXAMEN:
1. CONTENIDO TEÓRICO.
2. MANEJO Y FACILITACIÓN.
3. TRABAJO EN DECÚBITO SUPINO.
4. TRABAJO DEL TRONCO.
5. TRABAJO DEL PIÉ.
6. TRABAJO DEL MIEMBRO SUPERIOR
Introducción
El concepto Bobath es un forma de abordaje del paciente neurológico que se convierte en una manera,
concreta y precisa, de reconocer y tratar al paciente con daño cerebral sea adulto o niño con los matices
que encontraremos en los procederes de tratamiento de ambos.
El nacimiento y desarrollo del método corrió a cargo del matrimonio Bobath quienes, desde 1943,
iniciaron investigaciones serias sobre lo que sucedía en el paciente con daño cerebral, y sobre las
repercusiones que el tratamiento tenía en los mismos
Karel (neurofisiólogo) y Berta (fisioterapeuta) observaron la necesidad de desarrollar un método
fundamentado científicamente en una relación estrecha entre los conocimientos neurofisiológicos y otros
más empíricos derivados de la observación y tratamiento de los pacientes. En 1958 comenzaron a impartir
los primeros cursos de formación.
El objetivo de la terapia Bobath es guiar la reorganización plástica y evitar patrones totales, posibilitando
movimientos selectivos de las AVD. Son un estímulo constante para aumentar el tono ante una falta de
control inhibitorio.
Así, las manifestaciones patológicas de la lesión cerebral se suman con las compensaciones asociadas a
los intentos de movimiento del cerebro lesionado para conseguir una función determinada.
Generalidades
Los ictus isquémicos son más frecuentes que los hemorrágicos, ya que los hemorrágicos suelen tener una
incidencia de mortalidad mucho más elevada que los primeros. La problemática que generan los ictus
hemorrágicos es mucho más global y difusa por abarcar áreas cerebrales mayores, las consecuencias
serán más devastadoras y la capacidad de reaprendizaje se verá supeditada a la amplitud de la hemorragia
y a las áreas implicadas.
UNIVERSIDAD FRANCISCO DE VITORIA 28
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Los ictus de naturaleza isquémica producen una región en la que existe una muerte real del tejido por
ausencia de aporte sanguíneo y, por tanto, de oxigenación. Como ocurre en otros tejidos al dañarse, surge
un proceso de reparación posterior con edema reactivo.
En los ictus hemorrágicos las neuronas entran en una especie de estado de shock, como consecuencia de
la inflamación + edema que comprime las neuronas; pero no existe una “muerte celular” propiamente
dicha, no se rompen las conexiones neuronales. Tienen una buena evolución y recuperación.
En el caso de los ictus isquémicos, sí puede haber necrosis de zonas más o menos amplias de tejido
cerebral. La muerte cerebral no sólo afecta a las células del tejido necrosado, también a las células
adyacentes por la inflamación e, incluso, a las células de zonas más alejadas por el exceso de aporte
sanguíneo. Esto se produce porque, de algún modo, estas neuronas estaban relacionadas con las que han
muerto en la zona de penumbra, independientemente de la distancia que las mantenía separadas.
Un ictus isquémico recupera peor que uno hemorrágico, debido a que en el primero si hay muerte celular
y en segundo no.
Se puede estimular la “fabricación” de nuevas dendritas de la zona de penumbra, para que se vuelvan a
interconectar y regenerar las conexiones sinápticas que se han perdido, y que son el soporte base de las
consecuentes actividades o acciones que también se han perdido.
Si bien la capacidad plástica es nula en la región necrosada, la zona inflamada, edematosa posee potencial
en un primer momento inactivado, pero que rápidamente se reorganizará.
En cualquiera de los casos, la capacidad de establecimiento de nuevas conexiones neuronales, de
reactivación de las anteriormente existentes y la producción de factores de crecimiento, será mayor en el
daño cerebral de naturaleza vascular frente al traumático.
Neuroplasticidad: es la capacidad del cerebro para que las neuronas se interconecten y se generen nuevas
sinapsis como consecuencia de estímulos externos y, si se repiten, se acaban “fijando” en el cerebro, es
decir, se aprenden e integran en él. Se crea una red neuronal que es una manifestación física de esa
habilidad aprendida. La neuroplasticidad se pierde por: Trombos, hemorragias (edemas, compresiones),
traumatismos craneoencefálicos, edad… En definitiva, cuando el cerebro sufre un traumatismo, con su
correspondiente reacción inflamatoria asociada. La neuroplasticidad demuestra que el SN es variable, por
la capacidad de mejorar y aprender. La neuroplasticidad se mantiene a lo largo de toda nuestra vida,
aunque tiene picos.
En los traumatismos craneoencefálicos el factor de aceleración/desaceleración ha de tenerse muy en
cuenta, ya que produce la elongación y rotura de las redes axonales, generando lo que se conoce como
“lesión axonal difusa”, lo que se traduce en una gran catástrofe bioquímica con excesiva liberación de
factores tróficos producidos por la rotura.
La célula se vuelve hiperactiva, no siendo reconocida como tal, lo que implica una destrucción del axón y
de las propias células debido a la excesiva liberación de Ca.
UNIVERSIDAD FRANCISCO DE VITORIA 29
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Cualquier aprendizaje se basa en la capacidad organizativa y, por lo tanto, el reaprendizaje del paciente
versa sobre la capacidad cerebral reorganizativa.
El cerebro tiene capacidad plástica para reorganizarse y reaprender, lo que sucede es que los factores de
crecimiento (Growth Associated Protein 43, GAP 43) se producen de forma masiva inmediatamente tras
la lesión del SNC.
Esto tiene una aplicación práctica muy importante: No hay un tiempo límite para que el aprendizaje se
produzca, esto nos lo da la práctica diaria. Si existe un tiempo de aprovechamiento óptimo de dicha
capacidad plástica sería aquel que oscila entre los 3-4 meses después del daño cerebral. A partir de 1 año
es más complicada la recuperación, pero es posible ya que esta capacidad no se pierde, la tenemos desde
que nacemos hasta que nos morimos.
No podemos olvidar que la capacidad plástica no sólo afectará a la célula nerviosa y a todas sus conexiones
sinápticas, ya que también dañará los receptores sensoriales, que se pierden en las áreas afectadas (a las
48h tras el ictus se ha perdido el 10% de los receptores cutáneos) lo que se traduce en una negligencia
sensorial automática.
En los pacientes en los que existe una deficiencia metabólica (diabetes, por ejemplo) el reaprendizaje será
más costoso.
La reorganización plástica acontece igualmente a nivel del sarcómero y, por tanto, existe una modificación
del tejido muscular.
El cerebro de los hemipléjicos se asemeja un poco al concepto que tenemos del cerebro de un niño: son
“esponjas”. Es posible que incluso lleguen a manifestarse o que aparezcan reflejos y/o actividades
primitivas, propias de los bebés. Los reflejos son medulares, son básicos y siempre se dan de la misma
forma. Cuando un niño crece, empieza a suprimir la gran actividad medular para dar paso a una mayor
actividad cerebral puramente dicha… Hace gestos más complejos. En los hemipléjicos sucede más o
menos lo mismo; en el lado afecto, la actividad cortical es sustituida por la actividad medular, con sus
correspondientes reflejos primitivos.
Al año del ACV, se considera que el cerebro del paciente hemipléjico es igual al de una persona “normal”;
a no ser que haya una afectación o daño importante. Esto también implica que la forma de tratamiento a
partir de este año tiene que cambiar para seguir mejorando, o al menos, no retroceder en todo el progreso
conseguido. Es muy típico que estos pacientes tengan un tratamiento continuado y frecuente durante
toda su vida.
En conclusión
El tratamiento debe potenciar, a través de la selección de las vías adecuadas, la plasticidad que en
condiciones metabólicas favorables se va a producir de manera natural. El cerebro aprenderá siempre si
los estímulos son adecuados; lo que sucede es que la GAP 43 asociada a otros factores de crecimiento, se
produce en mayor cantidad en los 3-4 meses consecutivos al daño cerebral.
Factores como la salida de amnesia postraumática, estado confusional, mejora de los procesos
congnitivos, la edad, naturaleza lesional, áreas de afectación, factores pronósticos (GCS, APT, etc.) junto
con la plasticidad cerebral individual, determinarán la recuperación.
UNIVERSIDAD FRANCISCO DE VITORIA 30
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Buscamos la potenciación de la capacidad reorganizativa en base a los componentes normales del
movimiento y, por tanto, en relación a la adecuada alineación de lo componentes neuromusculares.
Evitamos la compensación que se producirá vía espinal cuando la función no se consigue.
El control motor
Son muy importantes las repeticiones en Bobath, para controlar en todo momento la postura del paciente
y que el cerebro integre bien qué postura es realmente la adecuada y no adquiera desequilibrios o
compensaciones.
¡OJO! Mantener una buena postura no significa que deba ser una postura estática, porque
constantemente nos estamos balanceando para hacer cualquier actividad; cambiamos nuestro eje central
controlando y manteniendo distintas posturas.
El Sistema Corticoespinal: se ocupa esencialmente de la actividad individual y fina de los dedos
de la mano y del pie, de la expresión gestual de la boca y de la velocidad y habilidad en cualquier
otro movimiento corporal, incluyendo la musculatura automática. Igualmente modula la
actividad de los otros sistemas cerebrales, lo que ya nos hace pensar que la alteración es siempre
global.
Las vías corticoespinales (vías/sistema piramidal) regulan el movimiento voluntario, es decir, lo
inician (10%), ya que toda la coordinación posterior para poder ejecutar dicho movimiento no lo
pensamos. Sólo pensamos la orden inicial. Todos los centros subcorticales (vías/sistema
extrapiramidal; procesan la información propioceptiva) hacen ese 90% restante para hacer el
movimiento que quiero.
Muchas veces lo que ocurre es que la cortical está dañada, pero los centros subcorticales están
intactos. Por ello, en Bobath se trabaja estimulando propioceptivamente al paciente para
reeducarle. Toda esa información que reciben los sistemas subcorticales se va a ir integrando
poco a poco, para que luego cuando el propio paciente quiera hacer un cierto movimiento por él
mismo, se mejore la calidad del gesto. Es una forma de aprender un movimiento trabajando todo
lo que está “por debajo” de la actividad cortical.
Los centros subcorticales, en Bobath, se llaman: Centros de control postural normal. La
musculatura que tiende a aumentar su tono es en la que yo cargo el peso más frecuentemente
o la que mantiene las extremidades unidas al tronco. En cambio, la musculatura distal,
normalmente, tiene tendencia a bajar el tono.
En muchas ocasiones la propia espasticidad del paciente impide el buen trabajo de la
musculatura “sana” o que se encuentra en buen estado. En los pacientes hemipléjicos, la
inhibición recíproca (agonista-antagonista) se pierde, porque tengo musculatura hipotónica e
hipertónica constantemente… No podemos cambiar esta situación.
Típico:
o Paciente con posturas fijas, como “estatuas”, que cuando se le cambia de posición la
sensación que él percibe es de desequilibrio.
o En el caso de la movilidad, la calidad de movimiento va a estar determinada por la mala
reciprocidad de agonista-antagonista: Compensaciones, movimientos “raros”.
El Sistema Rubroespinal: actúa somatosensorialmente en la parte superior del tronco, cintura
escapular y MMSS (con excepción de muñeca y dedos). Se han concretado también las relaciones
con la corteza y el cerebelo, participando en la adquisición de nuevas habilidades y en la
generación de programas centrales motores, participando en la fase de oscilación de la marcha.
El Sistema Retículoespinal: se relaciona directamente con el sistema corticoespinal, de tal
manera, que la modulación cortical actuará sobre los componentes motóricos esenciales
relacionados con el Sistema Reticular.
UNIVERSIDAD FRANCISCO DE VITORIA 31
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
o Motóricamente controla sensoriomotrizmente la región inferior del tronco, la pelvis,
ambos MMII hasta el tobillo (excluyendo el pie) y la estabilidad de la muñeca.
o Sensitivamente participa en la modulación de las aferencias sensitivas del dolor, a la vez
moduladas por el tálamo. Regula los mecanismos de sueño – vigilia. Es el primer
activador de la atención y del tono cortical.
o Visceralmente actúa en el control cardio-respiratorio modulando en conjunto con el
tálamo.
La principal función del Sistema Retículoespinal es la activación del tono postural de base en
todo el cuerpo. Una lesión en este sistema supone motivación baja, tono postural bajo y
pérdida del control postural, por lo tanto, el movimiento voluntario no puede recuperarse.
El Sistema Vestibular: es un sistema privilegiado, ya que no tiene conexiones motrices con la
corteza (salvo con la corteza occipital para los ojos) y, salvo que el paciente tenga una lesión
cerebelosa, se considera una vía íntegra para actuar sobre el paciente.
El campo receptivo del Sistema Vestibular está integrado por: los otolitos laberínticos, por el
sistema visual, por los propioceptores en torno a la línea media corporal y, en concreto, por los
pies – que nutren un 60% al Sistema Vestibular.
Es el principal generador de respuestas automáticas de equilibrio y enderezamiento, a través de
la activación de la musculatura multífida, generando un enderezamiento selectivo del tronco
desde el sacro hasta el PCC. Durante la bipedestación centrará su actuación sobre la pelvis, junto
con el Sistema Retículoespinal.
El Sistema Vestibular emite una respuesta de ajuste ante un feedforward concreto. La respuesta
idónea se fundamentará en una alineación precisa, muy precisa, sin la cual su actividad se verá
mermada.
El Cerebelo: es el órgano principal que se encarga del control del movimiento. Mediante la
somatotopía, el cerebelo compara el plan motor con la ejecución que se lleva a cabo, controlando
la ejecución del movimiento y modulando el tono y la postura, a fin de corregir las pequeñas
variaciones necesarias durante el movimiento.
De este modo, sus funciones principales son:
o Almacén: De memoria subconsciente, que no se expresa, pero que se usa.
o Equilibrio: Y refinamiento del mismo.
o Control y Coordinación: Del movimiento postural y selectivo.
o Aprendizaje: De nuevos movimientos.
o Ajusta: La intensidad de los reflejos vestíbulo-oculares.
o Impone orden: En la modulación de los generadores centrales de programas.
o Colabora: Con el córtex para crear generadores de órdenes flexibles.
La Médula Espinal: por su parte, la médula espinal es el sistema más plástico del SNC y vía
obligada de paso aferente y eferente; de ahí que la compensación plástica espinal se instaure
con rapidez en el paciente con daño cerebral. La médula debe estar controlada por el córtex,
cuando hay un ictus y se ve afectado el control de éste sobre la médula, dejándola libertado y
produciéndose una hiperactividad neuronal en la médula espinal; apareciendo reflejos.
El movimiento normal
El cerebro es un órgano de reacción:
1. Todo movimiento es la respuesta a un estímulo.
2. Todo movimiento depende de la postura.
3. Los cambios de postura originan un movimiento.
UNIVERSIDAD FRANCISCO DE VITORIA 32
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El movimiento normal es igual a postura normal, ya que una postura no es más que el resultado final de
un movimiento y, por otro lado, no existe una “postura estática”: Toda postura está siempre compuesta
de pequeñas oscilaciones o movimientos.
En nuestro tratamiento, posicionar de forma correcta al paciente es el primer elemento terapéutico,
porque la postura influye directamente en el tono muscular y en el movimiento.
Entendemos por movimiento aquella respuesta adecuada y coordinada del mecanismo de control
postural central para obtener un objetivo sensoriomotriz. El movimiento es una respuesta al estímulo.
El movimiento voluntario es un movimiento más lento y aprendido; es un acto consciente que implica un
incremento del tono y un perfecto conocimiento tanto del medio interno como externo. La repetición de
estos movimientos voluntarios produce movimientos automatizados, que no requieren de tanta
concentración ni activación cortical.
El movimiento automatizado es rápido y más económico. Lo realizamos en todos los momentos del día;
no requieren de la activación cortical y se realizan bajo un tono de base más bajo.
El movimiento automático no pasa por la conciencia (Ej: Andar). Son gestos rápidos y económicos,
ejecutados mediante la activación de grupos neuronales congénitos. Pueden activarse por sí mismos y
nos protegen. Son las reacciones de equilibrio y enderezamiento.
El movimiento cumple las siguientes características:
Adecuado o Adaptado: Según es el estímulo, así será la respuesta.
Económico: Nunca hacemos más esfuerzo del que necesitamos.
Coordinado: Hay que coordinar en una secuencia temporal y espacial la función y la postura.
Objetivo sensorio-motriz: nos movemos por estímulos
El mecanismo de control. Postura normal
Es el mecanismo que permite que el movimiento sea normal. Se compone de: Tono
postural normal + Inervación recíproca, que son las bases interdependientes que
fundamentan y posibilitan el movimiento normal.
El tono postural
Es el estado de semitensión de un músculo vivo en reposo absoluto. Necesitamos un tono lo
suficientemente alto para poder enfrentarnos a la gravedad y, al mismo tiempo, lo suficientemente bajo
como para poder realizar un movimiento selectivo.
Para conseguir estabilidad, necesitamos un tono alto – pero sin llegar al límite máximo, porque hay que
permitir cierto grado de movimiento para que no se produzca una fijación que provocaría una caída. Por
lo tanto, para poder realizar movimientos selectivos, las adaptaciones tonales versan sobre una situación
tonal baja, mientras que para el mantenimiento de una postura, la posición tonal ha de ser mayor.
Factores que condicionan el tono:
Gravedad: se supone constante y condiciona en primer lugar la distribución del tono, en función
de la posición espacial de cada músculo.
Base de apoyo: siempre es cambiante. Por lo tanto, si cambia la base de apoyo, el efecto de la
gravedad es distinto. A mayor base de apoyo, menos tono; A menor base, tono más alto.
Velocidad de ejecución: La velocidad demasiado lenta o demasiado rápida, respecto a la
velocidad normal de ejecución, aumenta el tono postural.
UNIVERSIDAD FRANCISCO DE VITORIA 33
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Integración: Las actividades integradas requieren un tono determinado. El proceso de
aprendizaje (actividades no integradas) provoca incoordinación y un tono postural más alto del
necesario.
Factores colaterales: Peso, resistencia del medio, visibilidad, etc.
Factores psíquicos: Bienestar, malestar, depresión, euforia, etc.
Factores físicos: Dolor, temperatura, etc.
La inervación recíproca
Es la modulación de la excitación/inhibición en el SNC para que se gradúe la actividad neuromuscular
normal, selectiva. Esta modulación depende de complejos circuitos automáticos a nivel de la médula
espinal y sus conexiones con los sistemas superiores del tronco cerebral y el cerebelo.
Coordinación normal del movimiento
La coordinación normal del movimiento se basa en un tono postural e inervación recíproca normales; con
un tono postural normal, se consigue un tono distal normal.
La coordinación a nivel central de las aferencias sensitivas y las eferencias motoras desarrolla patrones de
movimiento.
Cualquier combinación postural o dinámica es posible. Se basa en patrones de movimiento flexores y
extensores que dan lugar al componente rotacional.
Los patrones de movimiento inmaduros por daño cerebral presentan: Sinergias flexoras, extensoras y
cruzadas; reflejos primitivos; distonías y asimetrías.
La coordinación normal se expresa en relaciones de balance y equilibrio.
La actividad refleja postural normal forma la base necesaria para los movimientos normales y para las
habilidades funcionales. Las reacciones posturales dinámicas que actúan en conjunto, se refuerzan entre
sí e interactúan para protegernos frente a la lesión.
UNIVERSIDAD FRANCISCO DE VITORIA 34
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Todas las adaptaciones posturales son el resultado de una retroalimentación sensorial y de una
anteroalimentación en anticipación de las alteraciones esperadas y autogeneradas.
Adaptaciones posturales
Las adaptaciones predictivas representan el tono postural anticipatorio.
Las adaptaciones proactivas se activan para facilitar una actividad.
Las adaptaciones reactivas se activan para recuperar el equilibrio.
Ej: Enseñar al paciente a caminar. Ellos empiezan a andar y cada vez cogen más velocidad, pero
no tienen la capacidad de parar para enderezarse o reequilibrarse; continúan hasta que se caen.
También cuando hacemos la facilitación con el paciente
Las adaptaciones posturales implican actividad en diferentes partes del cuerpo (cabeza, tronco,
extremidades).
Cada tipo de adaptación postural implica un tipo predominante de actividad:
Reacciones de equilibrio: Predictivas
Adaptaciones posturales: Proactivas
Acción de apoyo, reacción de protección: Reactivas
Estas adaptaciones se producen en los tres planos del espacio con diferentes objetivos.
Sedestación relajada a erguida.
Reacción Anterior
Trabajo fino de las manos
Posición relajada
Reacción Posterior
Objetos pesados
Alcance de los objetos
Reacción Lateral
Marcha
Reacciones de equilibrio
Son respuestas automáticas que mantienen la posición normal en el espacio respecto a la base de apoyo
y la gravedad.
UNIVERSIDAD FRANCISCO DE VITORIA 35
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El equilibrio es muy importante y complejo en el ser humano, porque la base de apoyo es muy pequeña.
Produce pequeños cambios constantes de la tensión muscular del tronco, de los miembros y de la cabeza,
que ocurren con cada movimiento. Estos pequeños cambios son producidos por el flujo sanguíneo, la
respiración, los movimientos internos, etc.
Predominan en el mantenimiento de la estática. Cualquier variación en los centros de gravedad hace que
se produzcan las reacciones de equilibrio.
Reacciones de enderezamiento
Son las respuestas neuromotoras provocadas por los cambios de los centros de gravedad entre ellos y
respecto a la superficie de apoyo. A esto se le conoce como reacciones de enderezamiento, y provocan
oscilaciones de tono mayores que en las reacciones de equilibrio.
El objetivo de las reacciones de enderezamiento es ayudarnos a no caer, a volver al centro y mantener la
dirección espacial en todos los cambios posturales.
Por regla general, la mayor parte de las respuestas dinámicas durante el movimiento dependen
directamente de unas reacciones de enderezamiento adecuadas sobre la base de unas reacciones de
equilibrio normales.
Las reacciones de enderezamiento se experimentan en todos los planos: Sagital, frontal, diagonal y
vertical. Su aparición depende directamente de la alteración que las provoque. Aparecen cuando no existe
otra posibilidad más económica de respuesta.
Reacciones de apoyo
Las reacciones de apoyo son aquellas respuestas neuromotoras provocadas por los cambios de la
superficie de apoyo (superficie de contacto, variación del peso, variación del vector de gravedad, etc.) y
los cambios del centro de gravedad respecto a la superficie de apoyo.
Las reacciones de apoyo de MMSS y MMII condicionan las fluctuaciones de tono necesarias para
mantener la postura normal y el soporte funcional en los miembros.
Las reacciones de apoyo en el tronco – cabeza y las reacciones de enderezamiento van íntimamente
relacionadas y permiten, en conjunto, una adecuada transferencia de peso y un ajuste postural de cabeza,
tronco y extremidades.
Las reacciones de apoyo protegen de la caída mediante un aumento de la base de sustentación que tiene
lugar en la misma dirección que el desplazamiento. El SNC a través de sus receptores externos,
especialmente los ojos, recibe la información de nuestro entorno inmediato. De esta manera, puede
seleccionar entre las distintas reacciones automáticas.
El comportamiento de empuje
El equilibrio es un prerrequisito para todas las actividades funcionales y depende de la integridad del
sistema nervioso entre otros.
Tras un ictus, muchos pacientes no son capaces de mantenerse contragravedad, alterándose las
reacciones de equilibrio y la postura.
Influencia en el tratamiento del ictus: Este cuadro, llamado comportamiento o síndrome de
empuje, supone un importante hándicap en la evolución y recuperación del paciente ya que
dificulta todo tipo de actividades tales como levantarse, permanecer sentado o caminar.
UNIVERSIDAD FRANCISCO DE VITORIA 36
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Posibles causas: El comportamiento de empuje se caracteriza porque el paciente mantiene una
postura del tronco inclinada unos 12º-21º hacia el hemicuerpo afecto, se resiste a la correccion
de dicha postura y empuja con las extremidades sanas en abducción y extensión.
Prevalencia y signos: esta respuesta aparece en un 10% de los pacientes con ictus, con un
predominio de lesiones hemisféricas derechas sobre las izqdas y no está necesariamente
asociado a negligencias, afasias o grandes déficits sensorio-motrices.
Áreas lesionadas
Se localizan, por un lado en el tálamo, en sus núcleos posterolaterales y por otro, en diversas áreas
extratalámicas diseminadas por la cápsula interna, cuerpo calloso, regiones pre y postcentral, áreas
temporal y parietal e ínsula.
Las reacciones de enderezamiento lateral
El control postural del tronco durante las reacciones de enderezamiento contragravedad lateral (f y g)
depende de diversos grupos musculares.
La mayoría son profundos como el cuadrado lumbar (ql) o los multífidos (es-d), aunque los hay
superficiales, como los iliocostales lumbares (es-s).
Puntos clave (“set points”)
Son zonas de control en el cuerpo que influyen más que otras en el tono postural para adquirir reacciones
de equilibrio o movimientos selectivos. Dependiendo de su relación en el espacio, el tono postural tendrá
una predominancia extensora o flexora.
Son zonas especiales ya que en ellos el número de receptores es mayor y, por lo tanto, los hacen
privilegiados para influir en la alineación corporal global en base a una gran información propioceptiva y
estereoceptiva mediada a través de ellos.
Cabeza: Tiene un papel importante, influye en la postura de los hombros.
Puntos clave proximales:
o PCC (punto clave central): Es un punto fisiológico situado entre las vértebras D7-D8 y el
apéndice xifoides del esternón.
o PC Escápulo – Humeral: son dos, y están situados entre los hombros.
o PCP (Punto clave pélvico): Entre los dos trocánteres mayor.
Puntos claves distales:
o Pie: en el primer dedo.
o Mano: en el pulgar.
El punto clave central refleja la relación de movimiento entre cabeza-cuello, tronco y abdomen; influye
en el tono postural de la pelvis, la cabeza y hombros. La pelvis influye en las piernas y pies y hacia proximal
en hombros.
Posición de partida
Los puntos clave se relacionan entre sí y con la base de sustentación en una interacción continua. La
alineación determina la calidad del tono postural; cada movimiento parte de una postura de partida para
acabar en una postura final. Estas posturas de partida o “postural set” conllevan la simetría o asimetría
de los puntos clave entre sí, en relación a la base de apoyo y a la gravedad.
UNIVERSIDAD FRANCISCO DE VITORIA 37
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
La sedestación recta y la bipedestación son posiciones en las que, cuando están bien equilibradas las
partes, se posibilita el componente de rotación. Otra posición de trabajo es el decúbito lateral, sobre el
lado afecto o no afecto, bien en posición fetal o en posición del “corredor”.
En el tratamiento del paciente, los postural set deberán ser escogidos de manera muy consciente, ya que
ello depende de la alineación necesaria para la ejecución de una función concreta.
¿Qué postural set es más adecuada para mi paciente? Para fomentar la extensión, le colocamos en DS y,
del mismo modo, si queremos fomentar la flexión, le colocamos en DP.
UNIVERSIDAD FRANCISCO DE VITORIA 38
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Lo normal en un tratamiento es usar 2 o 3 posturas, que estén ligadas entre sí y vayan en evolución, es
decir, en progreso. La elección de los postural set es muy importante, porque determina mi resultado final
del tratamiento.
Movilización específica
La movilización específica persigue los siguientes objetivos: Inhibición de la musculatura con un tono
anormalmente alto; impulso del riego sanguíneo y desprendimiento de las fibras musculares hipotónicas
que pueden adherirse; tratamiento de contracturas y del tejido conjuntivo cuando ha habido una
transformación de fibras tipo II o tipo I o una pérdida de sarcómeros.
Una vez que hayamos movilizado específicamente unos músculos, debemos robar la libertad de su
movimiento antagonista (movimiento que debe ganar en amplitud, una vez liberada la tensión de la
musculatura agonista).
La movilización específica se convierte por ello, en una herramienta fundamental del Concepto Bobath
para evitar que se instauren contracturas en los músculos que presentan un tono anormal.
Así pues, si tuviéramos unos aductores con aumento del tono, los movilizaremos específicamente y,
posteriormente, probaremos realizar el movimiento antagonista, es decir, una ABD del que conlleva la
contracción excéntrica o alargamiento de los aductores.
Vestirse y desvestirse
UNIVERSIDAD FRANCISCO DE VITORIA 39
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Durante esta actividad hay que observar la motilidad espontánea de las extremidades afectas, el control
dinámico y estático del tronco, qué secuencias de movimiento usa el paciente y si tiene problemas a la
hora de planificar toda la acción (apraxia).
PRÁCTICA 1
MANEJO Y FACILITACIÓN
Con el manejo buscamos evitar los problemas asociados al inmovilismo (u.p.p. etc…) dar una continuidad
al tratamiento durante el resto del día y adiestrar a la familia en los cuidados; la facilitación añade la
recuperación activa del paciente.
Manejo: colaboración mínima por parte del paciente
Facilitación: el paciente colabora activamente
Nos colocamos en frente del paciente. Con la mano sana le pedimos que se sujete la mano afectada.
1. Traslación anterior y posterior en la camilla en sedestación: fisioterapeuta por delante con
rodillas flexionadas y colocamos la espalda correctamente. Sujetamos la pierna afectada entre
nuestras piernas. Abrazamos al paciente y le desplazamos hacia posterior. Cambiamos nuestros
contactos de las manos y lo hacemos hacia el otro lado. Así para traslación posterior y para
anterior.
2. Paso de sedestación a decúbito supino y viceversa pasando por el decúbito lateral:
fisioterapeuta de lado adelante del lado afectado, sujetamos el brazo afectado y lo reposamos
sobre un taburete apoyando su espalda sobre la escápula. Le pedimos que con el brazo sano se
agarre el afectado y giramos sus piernas. En caso de tener que recolocar al paciente nos ponemos
en finta adelante craneal con nuestros brazos extendidos y relajados y entre sus escápulas para
movilizarlo como sea necesario
3. Paso de decúbito supino a sedestación: volvemos a posición lateral. Cogemos su brazo afecto y
rodeamos con el otro brazo por detrás, fisioterapeuta en finta adelante craneal y bajamos mucho
y abrimos mucho nuestro centro-finta
4. Puesta en pie y transferencia con toma frontal: para poner en pie al paciente hay que posicionar
los puntos clave en una correcta alineación:
a. Pelvis al borde de la camilla
b. El tronco recto
c. Tobillos por detrás de las rodillas
UNIVERSIDAD FRANCISCO DE VITORIA 40
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
d. El punto clave pélvico rota y el punto clave central permanece neutro llevando los
hombros sobre la vertical de las rodillas.
Su mano sana se agarra a la cintura del fisioterapeuta o su mano afectada. Fisioterapeuta sujeta
entre sus rodillas la pierna afecta. Una mano por la espalda y otra mano en el glúteo afecto. Le
extendemos el tronco al paciente, basculamos con el paciente y lo levantamos.
FACILITACIÓN: paciente que tiene fuerza muscular y te puede ayudar
1. Traslación anterior y posterior en la camilla en sedestación: le adelanto la cadera afectada
2. Paso de sedestación a decúbito supino y viceversa con toma anteroposterior sobre el punto
clave central generando una reacción de enderezamiento: fisioterapeuta contacta con la mano
anterior en ap.xifoides y mano posterior en D7.
3. Puesta en pié y transferencia con toma lateral: le sujetas la mano afecta de modo que sería el
punto de apoyo y como el paciente nos puede ayudar lo que hacemos es decirle que apoye su
hombro y se levante.
Se puede facilitar desde el punto clave central o desde el punto clave pélvico. Si el paciente no controla
tronco, deberán ser dos terapeutas los que faciliten desde ambos puntos clave.
PRÁCTICA 2
TRABAJO EN DECÚBITO SUPINO
1. Trabajo de activación glútea, uni o bilateral:
a. Unilateral: paciente en decúbito supino con rodilla flexionada del lado que vamos a
trabajar. El fisioterapeuta en finta adelante craneal del lado a tratar. Contacto
toracobraquial con el brazo caudal y mano reposa en la subastragalina y con la mano
craneal en el glúteo el cual tracciona hacia arriba.
b. Bilateral: paciente en decúbito supino con rodillas juntas y flexionadas. El fisioterapeuta
de rodillas delante de sus piernas y ponemos un antebrazo en las rodillas y con la otra
mano en los glúteos y tracciono hacia arriba
UNIVERSIDAD FRANCISCO DE VITORIA 41
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2. Trabajo de activación de la faja abdominal (recto y oblicuos): misma postura que en la forma
bilateral. Contacto con las muñecas del paciente y los brazos en rotación externa.
3. Inhibición y estiramiento de paravertebrales: primero realizamos esto porque son músculos
superficiales y luego realizamos el tratamiento en los multífidos. Paciente en decúbito supino.
Fisioterapeuta en finta doble en lado afecto. Hacemos bascular la pelvis hacia los lados y una vez
que el movimiento esta facilitado le llevamos la pierna a flexión, y metemos la mano en el sacro
y traccionamos de éste y llevamos las piernas más hacia flexión.
4. Movilización específica del recto femoral: amasamiento (imaginamos que sea un balleta y la
intentamos retorcer para romper todas las adherencias y hagamos bombeo para ganar tono).
Colocamos al paciente un poco oblicuo para evitar la abducción de cadera y no sea doloroso.
Paciente en supino. Fisioterapeuta sentado en un taburete en lado afecto manteniendo sobre su
muslo la pierna del paciente, con la mano craneal la pongo plana haciendo tracción a favor o en
contra del movimiento y con la otra hago el amasamiento. A medida que relaja, voy estirando el
musculo y sigo trabajando el músculo.
UNIVERSIDAD FRANCISCO DE VITORIA 42
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
5. Movilización específica de los aductores: Paciente en supino con rodilla flexionada y la
apoyamos sobre nuestro muslo. Fisioterapeuta en finta doble del lado afecto, la mano craneal la
ponemos para proteger al paciente de la zona íntima y con la otra mano amasamos.
Simultáneamente lo estiro a medida que relaja y lo sigo amasando.
TRABAJO EN DECÚBITO LATERAL (NO ENTRA EN EXAMEN)
1. Alcances con el ms sano irradiando a la musculatura lumbopélvica del lado afecto.
2. Movilización del MMII y hemipelvis sanos y elongación del psoas del lado afecto.
3. Disociación de cinturas.
4. Trabajo de activación glútea del mi afecto en cadena cerrada.
5. Trabajo de activación de la faja abdominal del lado afecto.
TRABAJO DEL TRONCO
Movilización del p.c.c. en el plano frontal: paciente sentado en la camilla, fisioterapeuta por
detrás de rodillas en la camilla, para la extensión llevamos la pelvis hacia anteversión (sacar tripa)
y para flexión que es relajación llevamos la pelvis hacia retroversión. Una vez esto movilizamos
el punto clave central hacia el lado necesario hasta que se ajuste. Una vez que esté enderezado
controlando al paciente en el eje), hacemos rotaciones. Y así poco a poco para conseguir
simetrías.
Movilización del p.c.c en el plano sagital
UNIVERSIDAD FRANCISCO DE VITORIA 43
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Activación de los multífidos: mediante fricción profunda
Movilización del p.c.c en el plano transversal
Inhibición de paravertebrales (a) y activación de abdominales (b) en sedestación relajada: Se
puede trabajar en rotación del tronco.
Alcances en cadena abierta o cerrada con resistencia (a) y con énfasis en la elongación del
dorsal ancho (b).
UNIVERSIDAD FRANCISCO DE VITORIA 44
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Alcances en cadena cerrada.
TRABAJO DEL PIE
Previamente a entrenar la marcha tendremos que normalizar el pie:
Paciente: en sedestación erguida, pie sano apoyado en el suelo y bóveda plantar del pie afectado bien
apoyada sobre el muslo del fisioterapeuta.
Fisioterapeuta: sentado en el suelo del lado afecto, con su cabeza apoyada en la rodilla del paciente
1. Movilización específica de los gemelos: paciente en sedestación cerca del borde de la camilla,
fisioterapeuta sentado con las piernas abiertas y con la cabeza apoyada en su pierna afectada
para fijarla. Pie afectado del paciente encima del muslo del terapeuta. Primera comisura de la
mano posterioriza el astrágalo mientras que la otra mano con toma plana masajea el gemelo con
movimientos de rotación.
2. Estiramiento del tendón de aquiles y posteriorización del astrágalo y calcáneo en flexión dorsal
del tobillo: en la misma posición, con el pie en flexión dorsal hacemos fricción sobre los lados del
tendón de Aquiles
UNIVERSIDAD FRANCISCO DE VITORIA 45
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
3. Estiramiento de la fascia plantar: en la misma posición con la parte delantera del pie libre, con
una mano cojo calcáneo y con la otra hago pases transversales sobre la planta del pie por el
borde interno de la bóveda
4. Movilización de los metatarsianos: misma posición, con la parte del pie delantera fuera del
muslo, movilizo desde la cabeza del metatarsiano como si fuera una rueda mientras sujeto el
resto de los metas
5. Fricciones en los espacios intermetatarsianos
6. Movilización y tracción de los dedos: separo los dedos y tracciono de cada uno de los dedos.
7. Activación de los flexores dorsales y eversores del tobillo: rascar o cepillar la parte externa del
gemelo.
ENTRENAMIENTO DE LA MARCHA
Entrenamiento de la fase de carga:
1. Apoyo bipodal con estímulo glúteo.
2. Apoyo monopodal con estímulo glúteo y movilizando el MMII no afecto.
UNIVERSIDAD FRANCISCO DE VITORIA 46
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
3. Control selectivo de la flexoextensión de la rodilla con estímulo glúteo y control en isquion y
tendón cuadricipital.
Entrenamiento de la fase de oscilación:
4. Entrenamiento del despegue del talón.
5. Facilitación de la fase desde el pie.
6. Control de la hemipelvis afecta con la rodilla flexionada.
Entrenamiento con toma lateral (a) y posterior (b) al paciente.
TRABAJO EN SEDESTACIÓN ALTA
Movilización del p.c.c. (a) y alcances en cadena cerrada (b).
TRABAJO EN BIPEDESTACIÓN PRONA
Transferencias de carga (a) y activación glútea (b). Se pueden incluir alcances con los MMSS.
UNIVERSIDAD FRANCISCO DE VITORIA 47
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
NORMALIZACIÓN NUCAL
Paciente en sedestación en la camilla. Fisioterapeuta sentado en un mesa y así el paciente apoya sus
brazos sobre ésta.
Se aplican movimientos de traslación lateral con flexión cervical alta (a) y tracción desde d1 al p.c.c. en d7
(b).
Fisioterapeuta puede estar delante del paciente con una mano hago doble mentón y con el talón de la
otra mano hago fricción profunda desde D1.
TRABAJO DE HOMBRO
Manteniendo una tracción sobre D7 para estabilizar el p.p.c. se aplican movimientos de
abducción y rotación externa con toma a la masa deltoidea
Abducción y rotación externa desde la masa deltoidea con estabilización a la proyección lateral
del p.p.c.
TRABAJO DE LA ESCÁPULA
Movilización cráneo-caudal (a) y protracción-retracción escapular con estabilización al p.c.c.
desde d7 (b).
UNIVERSIDAD FRANCISCO DE VITORIA 48
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Ritmo escápulo-torácico con toma a pectoral mayor y dorsal ancho (a) y rotación externa del
hombro desde el dorsal ancho con estabilización a la proyección lateral del p.p.c. (b).
TRABAJO DEL COMPLEJO DEL HOMBRO
Rotación externa desde el pectoral mayor (a), movilización del pectoral mayor (b) y rotación
externa desde deltoides (c).
MOVILIZACIÓN DEL PLEXO BRAQUIAL
Después podemos hacer un estiramiento del trapecio superior. Paciente en sedestación y fisioterapeuta
por detrás, una mano contacto con el hombro del paciente y la otra con el lateral de la cabeza.
UNIVERSIDAD FRANCISCO DE VITORIA 49
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TRABAJO DEL BÍCEPS
Movilización del bíceps (a) y del tendón bicipital (b).
TRABAJO DEL ANTEBRAZO
Ahora con el brazo apoyado sobre una almohada y fisioterapeuta por delante y arrastramos la
musculatura supraepicondílea hacia externa para conseguir una supinación del brazo, desde proximal
hacia flexión dorsal con toma lumbrical sobre pronadores y supinadores
TRABAJO DE LA MANO
Después queremos conseguir una flexión dorsal de la muñeca para ello, contactamos con las dos manos
en la muñeca y arrastramos hacia arriba la piel de la cara dorsal de la mano.
Flexión dorsal con deslizamiento de la piel del dorso de la muñeca (a) y presa lumbrical con
deslizamiento de la m.c.f. (b).
Extensión de los dedos (a) y apertura con moldeamiento de los arcos palmares (b): Con una
mano cogemos la columna del pulgar y la fijamos y con la otra mano movilizamos los dedos hacia
flexión, extensión, oposición de los dedos con el pulgar y apertura del arco palmar.
UNIVERSIDAD FRANCISCO DE VITORIA 50
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 3: CONCEPTO CASTILLO MORALES
EXAMEN
1. CONTENIDO TEÓRICO.
2. ZONAS MOTORAS CORPORALES.
3. MANIOBRA DE DEGLUCIÓN.
4. TERAPIA DE REGULACIÓN DEL COMPLEJO OROFACIAL: MANIOBRAS EXTRA E INTRAORALES.
5. MANIOBRA DE CALMA MOTORA: VARIANTE I.
Introducción-Bases
El concepto fue creado por su autor a partir del libro del Dr. Andrés Tomás “Puntos Clínicos de Presión
para Valoración Neurológica”.
A partir de estos puntos elaboró su teoría-práctica, extendiendo estas zonas de estímulo a la cara,
elaborando posturas de tratamiento, etc.
El concepto se divide en:
Terapia corporal para las desviaciones del neuro-psico-desarrollo: Se empezó a aplicar en niños
hipotónicos y de ahí a adultos.
Terapia de regulación orofacial: En patología central y periférica, siempre en relación al sistema
corporal.
Regulación orofacial a través de la terapia manual: Con apoyo de placas palatinas y de la terapia
corporal
Se trata de una técnica complementaria a Bobath, con bases antropológicas y pedagógicas; no sólo
biomecánicas, fisiológicas…
Castillo Morales creó el concepto de triángulos y esferas en relación a la
motricidad:
1. Actividad centrífuga que nos relaciona con el medio (agarrar objetos).
2. Actividad centrípeta que nos encierra en la esfera (acercar la comida a la
boca).
El ser humano, desde el punto de vista del desarrollo neuromotor, describe dos
triángulos (MMSS y MMII) que convergen en L1-L2, donde se entrecruzan las
cadenas musculares; alrededor de este punto, se describen los movimientos
rotatorios. Con la actividad, la forma de estos triángulos se modifica pero cruzándose siempre en L1-L2.
Estos dos triángulos determinan la amplitud del movimiento y las funciones que hagamos, y como
consecuencia, nuestra relación con el medio. Estos triángulos empequeñecen cuando tenemos un
paciente con ictus, nuestra esfera se ve deformada y hay una vuelta al desarrollo psicomotor de los
primeros estadíos.
Según la posición y la actividad, estos triángulos modifican su forma; todas estas formas intermedias
acaban conformando una esfera de amplitud de movimiento para cada articulación (incluyendo ATM y
los globos oculares).
Mis movimientos corporales cambian constantemente la forma de los triángulos y también su distribución
en los tres planos del espacio; forman esa esfera que podemos manipular sin cambiar nuestra posición en
el espacio. Dicha esfera representa todas las tareas posibles – motricidad – que puedo hacer con mi
cuerpo y que se encuentran registradas en el cerebro.
UNIVERSIDAD FRANCISCO DE VITORIA 51
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
La esfera que delimita las amplitudes de movimiento corporal constituye la representación del SNC y
todas las funciones corporales en relación al movimiento.
El SNC entiende de funciones y, cuando sufre un daño, la esfera de reconocimiento corporal y funcional
se desordena y altera la función motora, afecta la sensibilidad y la percepción, etc.
MOVIMIENTO = SENSACIÓN DE MOVIMIENTO
Por tanto, el daño cerebral causa un déficit sensoriomotriz y altera la forma de la esfera global de
reconocimiento, función y de los triángulos. El paciente se queda “prisionero” dentro de una esfera muy
reducida, similar a la de los primeros años de vida, en una verdadera regresión motriz.
Cuando una persona tiene una afectación cerebral se deforma la forma de la esfera, se hace más pequeña,
de modo que muestra las múltiples consecuencias del ictus sufrido… Es una regresión a la infancia (una
persona pequeña se halla en un medio muy grande, del cual sólo se relaciona con una pequeña parte).
Existe una reciprocidad entre los triángulos, la forma de uno afecta a la del otro (por ejemplo, en el
tratamiento, aumentando el triángulo inferior, mejoramos cranealmente el superior). Durante los
tratamientos si consigo mejorar la movilidad del triángulo inferior derecho, también mejoro el
triángulo superior derecho; porque mejoro la información reticular y mejora así su control del sistema
a nivel global. No necesito estimular de más, sólo una zona porque “de rebote” mejoraré otras
estructuras a distancia: Trabajo a distancia.
La recuperación es variable y, normalmente, el triángulo de los MMII se recupera mejor que el de los
MMSS y, durante la recuperación, toman puntos de movilidad diferentes (por ejemplo, las rodillas) y
de amplitud (por ejemplo, disminución de la ABD en un MMII). La alteración de la forma de los
triángulos se debe, no sólo a alteraciones del SN, sino que también a alteraciones osteoarticulares y
miotendinosas-fasciales; las proporciones corporales también modifican los triángulos y la forma de las
esferas de movilidad. Así, los triángulos, en función de la postura y de los puntos de apoyo, se modifican.
Todo movimiento anti gravitatorio aumenta la base de los triángulos, igual que la hipotonía, pero con una
actividad muscular correcta. Una disminución de la base de sustentación no es más que la disminución de
la base de los triángulos para salir del decúbito y alcanzar la verticalidad. Siempre usamos la mano una
vez que nos ponemos de pie – con una actividad de agarre centrífuga, y luego, de tracción centrípeta para
informar a los propioceptores del tronco; de ahí que el trabajo de la mano facilite la puesta en pie.
Bases filosóficas
El ser humano con desviaciones neurológicas es, primero, un ser humano con una historia particular, y
debe ser observado de forma integral y no por segmentos. No ponemos rótulos, se valora de forma muy
funcional y sin catalogar al paciente.
Reflexionamos y acordamos con el paciente los objetivos de la labor que llevamos a cabo. Mantener una
actitud de humildad frente al paciente.
El terapeuta cumplirá el rol de guía de la actividad del paciente y de la familia, evitando que el paciente
se instaure en una actitud pasiva.
Bases antropológicas
Se fundamenta en los estudios de Castillo Morales sobre comunidades aborígenes:
Importancia de la tierra y de la naturaleza.
Protección al niño y a la madre.
Alimentación adecuada al niño y a la madre.
UNIVERSIDAD FRANCISCO DE VITORIA 52
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El niño debe lograr la independencia, sobre todo, alimentaria a los tres años.
La madre se tumba en la tierra para que el niño, buscando con los ojos
y usando impulsos distales, busque y acceda con facilidad al pecho.
La madre se sienta en el suelo para que el niño encuentre su mirada
al mismo nivel (trabajo en esterillas). El contacto corporal madre –
niño es permanente, y uno de los caminos más fáciles para la
comunicación primaria (táctil, propioceptiva, postural, vibratoria y
afectiva) en especial al cargarlo de espaldas.
En el primer año de vida la madre se comunica mucho con el niño por
contacto corporal, más que con palabras. Todas las etapas del neuro-
senso-psico-desarrollo del bebé se cumplen a través del cuerpo de los
padres o familiares.
Bases pedagógicas
Observar las capacidades y respuestas del paciente y cuales son más o menos eficientes. En función de
esto, elegimos las actividades que le ayuden con estos elementos y compartimos las actividades en
función de los intereses del paciente.
Valoramos los resultados para ver cómo los resultados necesarios varían con el tiempo. Comunicación
con el paciente (para interpretar lo que observa y sus reacciones) para llegar a los recursos adecuados
para una correcta estrategia de trabajo.
Orientado a las AVDs: Con la comunicación creamos las necesidades que faciliten la vida del paciente,
vemos cómo ayudarle y, afectivamente, le ayudamos a superar la “depresión”. Buscamos funcionalidad.
Desarrollo e integración sensorial de todas las actividades, intentamos sumar en las mismas todos los
canales sensoriales posibles, y estos deben ser por ello coherentes entre sí (por ejemplo, la supinación no
se estimula con coger un objeto que implica pronación): Conductas motoras adquiridas en función del
aprendizaje.
Bases ecológicas:
Son todos los factores epigenéticos; no se puede imponer una actividad sin tener en cuenta la historia y
los gustos del paciente. Intentamos reorganizar el esquema corporal para que se vuelva a reconocer en
su nueva situación.
Intentar que los recursos usados sean acordes a los que el paciente usaba. Valoramos si el paciente puede
volver o no a su anterior vida laboral y, le preparamos para ello con la mínima merma para su autoestima;
debe aprender a rebajar sus objetivos vitales.
Todo ello, lo trabajamos con otras personas y con el ambiente que le rodea (objetos, naturaleza, etc.) a
través de la comunicación. Intentamos que el paciente encuentre, en definitiva, un nuevo punto de
equilibrio en su nueva realidad. Es el paciente el que nos debe decir por qué y para qué debe trabajar,
tanto él como nosotros y cuáles son sus expectativas ante el tratamiento.
Resumen: Enfoque global de los tratamientos: Bio-psico-social. Implicación en el tratamiento tanto del
paciente, como de los familiares/cuidadores.
Las bases pedagógicas evalúan la funcionalidad y están estrechamente relacionadas con la terapia
ocupacional. Las bases ecológicas, nos sirven para sacar como conclusión cuáles deben ser los objetivos
de la terapia.
UNIVERSIDAD FRANCISCO DE VITORIA 53
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Recursos técnicos
Contacto (tacto): Estimulación de los discos de Merckel.
Deslizamiento (barrido): Estimula los folículos pilosos y los corpúsculos de Meissner.
Tracción: Estimula los receptores articulares, husos y Golgi.
Presión: Estimula los corpúsculos de Vater-Pacini.
Vibración: Está en forma permanente; cualquiera de los estímulos anteriores la aumenta y su
aplicación estimula a todos los receptores. Se puede aplicar:
o De modo permanente, lo que disminuye el tono muscular por la acomodación de los
receptores.
o De modo intermitente, lo que aumenta el tono muscular porque no deja lugar a la
adaptación de los receptores.
Actividades posturales: En base a la biografía del paciente (profesión, aficiones, etc.), ya que ello
determina una expresión diferente del neuro-senso-psico-desarrollo; buscamos dar al paciente
la posibilidad de hacer una actividad que se parezca lo más posible a la que hacía antes.
Coordinación postural progresiva.
Impulsos distales: Por ejemplo, al agarrarse a algo, mirar algo…
Reconocimiento del código de comunicación: Es decir, de cómo se expresa el paciente.
Preparación de materiales: Se realiza de acuerdo a las necesidades y posibilidades adaptativas;
se buscan actividades en las que el paciente se encuentre ocupado en una tarea que le sea
productiva, es decir, transferimos el tratamiento a las AVD.
Zonas motoras corporales
Son todas bilaterales – salvo las axiales. En todas ellas, como preparación, se usa la vibración, la presión
o la tracción. Así, activamos los receptores en unas direcciones muy concretas en cada punto.
UNIVERSIDAD FRANCISCO DE VITORIA 54
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Deltoides: paciente en sedestación y el fisioterapeuta sentado en lado afecta al lado del paciente,
lo abrazas y vibras
Bíceps: misma posición, traccionas del bíceps hacia distal y vibras
Pectoral: misma posición, coger en pinza el pectoral mayor y vibras
Zona palmar-flexores: misma posición, situamos el pulgar en la palma de la mano y resto de
dedos descansa en el dorso de la mano y vibras
Aductores y gemelos: paciente en decúbito supino, fisioterapeuta de pie en lado afecto
traccionas hacia distal y vibras
EIAS: paciente en decúbito supino, fisioterapeuta en finta adelante craneal a un lado del
paciente, manos situadas en EIAS, empujas hacia la camilla y vibras
Apófisis xifoides: paciente en sedestación, fisioterapeuta finta doble, una mano en ap.xifoides y
la otra mano entre las escápulas, comprimes con ambas manos y vibras
Hombros: igual que en EIAS pero con las manos situadas en los hombros
Terapia de regulación del complejo orofacial
Castillo Morales toma como base el modelo de Brodie, que relaciona el cráneo con la columna cervical,
ATM y el hioides, a través de toda la musculatura que suspende este sistema sobre la cintura escapular.
Al sistema anterior añade el resto del cuerpo, incluidos los MMII y el apoyo plantar. La musculatura
asegura ciertos espacios virtuales, indispensables para mantener la presión intraoral y la función
estomatognática. Estas estructuras trabajan como punto fijo o móvil, según la función a realizar.
Un buen apoyo de los pies influye, no sólo en los MMII y en el raquis, sino que también en esas estructuras
más altas.
A partir de unas “posturas asimétricas funcionales”, podemos incidir en el complejo orofacial para lograr
algunos movimientos (por ejemplo, mandibulares) y estimular diferentes funciones.
La bipedestación incide en el complejo orofacial, aumenta la amplitud respiratoria y, recíprocamente,
favorece la deglución, el enderezamiento y la estabilidad de la cintura escapular y pélvica – las cuales son
indispensables para la alimentación y para ampliar la esfera de comunicación del paciente.
Se usan la vibración, la tracción, el contacto y la presión, de modo diferente en cada maniobra:
Maniobra de deglución
Tiene las variantes I y II para añadir a la deglución una lateralización mandibular y, en la II, dar una mayor
estabilidad escapular, involucrar a los MMII y trabajar directamente la respiración.
Se comienza con el paciente en DS con contactos en occipital llevando la cabeza a la máxima flexión del
paciente y rotación pura sin inclinación y la realizamos de forma bilateral. Una mano sostiene occipital y
la otra en la boca, y sujeto su cabeza con mi tripa y en esta posición aplica tracción y vibración
intermitente. El objetivo es relajar la musculatura del cuello.
Después, se lleva la otra mano sobre el mentón y, con una ligera tracción, llevamos el cuello en ligera
extensión y, a continuación, en flexión con rotación y se le pide al paciente que degluta. Esto se hace
bilateralmente.
UNIVERSIDAD FRANCISCO DE VITORIA 55
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Variación I: se realiza como la anterior y, al llegar a la última fase, fijamos la cabeza del paciente con
nuestro abdomen y la mano del mentón se coloca sobre la mandíbula del lado de arriba, con índice y
medio sobre el labio inferior imprimiendo presión y vibración.
Esta maniobra se hace bilateral.
De modo optativo se puede realizar con la cabeza del paciente fuera de la camilla para elongar y activar
más la musculatura hioidea.
Con este manejo (variación I) conseguimos:
1. Lateralizar la mandíbula.
2. Lateralizar y rotar la lengua contra la arcada superior.
3. Activación del velo del paladar.
4. Desviación conjugada de la mirada.
5. Desviación de la comisura de la boca.
Variación II: podemos realizarlo con tomas diversas:
1. El paciente mantiene los MMSS en abducción de 45º-90º y pronados y el terapeuta los fija con
sus muslos con los que ejerce presiones simétricas y asimétricas que estabilizan más el hioides.
2. Otra opción es, usando la posición anterior, fijar los MMSS del paciente con los muslos; se
flexionan los mmii sobre el abdomen y el terapeuta los mantiene así con un brazo; la otra mano
se mantiene sobre la cara lateral de la mandíbula para inducir las mismas reacciones.
UNIVERSIDAD FRANCISCO DE VITORIA 56
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Con este manejo, además, logramos:
1. Activación de recto, oblícuos y transverso abdominal, cuadrado lumbar y paravertebrales.
2. Disociación de cinturas escapular y pélvica.
3. Compresión de las asas intestinales contra el diafragma.
4. Ampliación de la respiración, sobre todo, de la espiración, mejorando la fonación
Maniobras extraorales
1. Preparación de la musculatura hipohipertónica (regulación del tono muscular) y de las
compensaciones no funcionales, intentando mejorar la alineación de las estructuras óseas del
esquema de brodie. En pacientes hipotónicos incluye la activación de la musculatura mímica.
2. Activación de los músculos de la mímica de modo analítico.
3. Zonas motoras orofaciales.
Se usan en parálisis periférica y central, parálisis cerebral y en casos de respiración bucal.
Se asocian a la realización de movimientos y maniobras corporales para activar cadenas cruzadas (p. Ejm.
La elevación del MI dcho activa la musculatura lingual, velar y faríngea de ese mismo lado).
Se usa el decúbito supino con los mmii elevados, semiflexionados o con caderas y rodillas a 90º de flexión.
Con el borde cubital de ambas manos en el borde interno de las escápulas, presión y vibración hacia
ventral con abducción escapular, durante la espiración y, a veces, también en inspiración.
Se comienza de modo asimétrico y luego simétrico, mejorando la respiración, la coordinación y la
deglución.
Con las palmas de las manos en los hombros, aplicar presión y vibración hacia caudal durante la espiración,
primero de modo asimétrico (para disociar cinturas) y luego simétrico.
Con las manos paralelas en la zona esternal, deslizarlas hacia caudal y lateral durante la espiración,
ejerciendo vibración y presión hacia dorsal si es necesario.
UNIVERSIDAD FRANCISCO DE VITORIA 57
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Con las manos en la concha occipital y los dedos en las apófisis mastoides, ejercer una tracción axial
seguido de extensión de la cabeza, seguida de flexión, rotación, circunducción y lateralización. Se combina
con vibraciones prolongadas e intermitentes.
El objetivo es preparar la musculatura supra e infrahioidea para elongarla y facilitar la deglución.
Para el orbicular de los labios presión con vibración hacia dorsal, aplicando un deslizamiento hacia lateral
y caudal. Se aplica en diferentes puntos del labio superior e inferior, mientras la otra mano estabiliza el
occipital.
Para el labio inferior se pueden aplicar vibraciones a derecha e izquierda.
Trabajo del triangular o depresor del labio, con presión y vibración hacia abajo y arriba.
UNIVERSIDAD FRANCISCO DE VITORIA 58
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Deslizamientos circulares en el mentoniano (1) y en el suelo de la boca (2).
Para el cutáneo del cuello, mantener la cabeza en una leve lateroflexión, rotación y flexión; aplicar
vibración, presión y deslizamiento en espiración desde el borde inferior de la mandíbula, hasta el tercio
medio de la clavícula; la otra mano estabiliza el occipital.
Con tomas al occipital y mentón-labio inferior, ejercer presión y vibración hacia craneal y dorsal. Se
combina con tracción axial, extensión y luego flexión; para asistir la deglución se combinan la flexión y la
rotación.
Para la galea aponeurótica, hacer círculos y deslizamientos hacia anterior y posterior. Provoca una
activación del periostio activando la musculatura occipito-frontal y orbicular.
UNIVERSIDAD FRANCISCO DE VITORIA 59
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Con una mano en el occipital y la otra en el frontal, aplicar presión y vibración alternantes hacia ventral y
dorsal (1) y, con la mano frontal, hacia caudal y craneal (2).
Presión y vibración con deslizamiento lateral en los orbiculares del ojo, superior e inferior a la vez o
alternándolos con pulgar e índice, para darles elasticidad.
Sobre el paranasal, presión y vibración con deslizamiento hacia caudal, lateral y medial y viceversa.
Sobre los caninos, aplicar deslizamientos hacia caudal en el labio superior.
UNIVERSIDAD FRANCISCO DE VITORIA 60
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Sobre los buccinadores, con toda la mano, aplicar presión y vibración hacia ventral y dorsal (modifica las
tensiones de las paredes bucales).
Maniobras intraorales
Se aplican una serie de maniobras en las que, con la vibración en las diversas tomas y posturas trabajamos
selectivamente los componentes de la deglución:
1. Desbloquear la A.T.M para mover el bolo hacia las arcadas dentales.
2. Ayudar a crear una presión intraoral negativa.
3. Corrección de la postura de la cabeza en excesiva anteriorización
4. Cierre de los labios.
5. Desensibilizar la mucosa intraoral.
6. Motricidad de la lengua para llevar el bolo hacia las arcadas dentales y luego deglutirlo.
Finalmente, con todos estos componentes trabajados de manera selectiva, usamos la maniobra de
succión para activarlos de forma sincronizada
Activación de la mandíbula
Con el paciente sentado, estabilizamos la cabeza con toma occipital y colocamos índice y medio sobre
cada rama mandibular.
Aplicar presión con vibración craneal (1) y, cuando la boca se abra, aplicar tracción y vibración ventral (2)
permitiendo las rotaciones de la cabeza.
Con esto conseguimos activar pterigoideos externos y protruir la mandíbula.
UNIVERSIDAD FRANCISCO DE VITORIA 61
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Vibración de las mejillas
Con el paciente sentado (los labios deben estar cerrados) aplicar las palmas de las manos sobre ambas
mejillas con presión y vibración concéntricas en dirección ventralcaudal (1), dorsal-craneal (2) o
asimétrica.
Con esto aumentamos la presión negativa intraoral, se protruyen labios y boca y aumenta el diámetro
transversal de la lengua.
Vibración de los labios
Con el paciente sentado (los labios deben estar cerrados) estabilizar a nivel occipital. Aplicar vibraciones
intermitentes hacia dorsal y craneal, sobre el labio inferior con la 1ª COMISURA (1), sobre los ángulos del
orbicular de los labios (2) y sobre el labio superior (3). Con esto logramos aumentar la presión intraoral,
protruir los labios asi como activar la lengua con relajación posterior de la misma.
Maniobras para el control postural de la boca
Su objetivo es evitar, en las actividades visomotoras, reacciones mandibulares.
Con el paciente sentado, estabilizar la cabeza con toma occipital y rodear con la 1ª comisura el mentón.
Con la mano del mentón presionar y vibrar a craneal (1); la mano occipital flexiona la cabeza y presiona
hacia ventral (2) y se le pide que espire por la boca y, al final, que degluta. Esto mejora la respiración,
relaja el labio inferior y activa el superior.
UNIVERSIDAD FRANCISCO DE VITORIA 62
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
En los pacientes con alteraciones intraorales se altera el trofismo de la mucosa oral, se hipertrofian las
encías y se altera el ph salivar; para evitarlo:
1. Activación de las encías con fricciones circulares para mejorar la salivación; se combina con
presión en el suelo de la boca para relajarla y activar la deglución. Paciente en sedestación,
salvo que el paciente tengo micosis, infecciones o el propio fisioterapeuta algún corte, usaremos
dedil. Nos humedecemos el dedo en agua calentita. Una mano en el ápex y la otra mano en el
piso de la boca. Comenzamos a trabajar las encías superiores del lado sano con presión firme y
hacemos movimientos circulares y por la inferior y luego del lado afecto.
2. Activación de la mucosa del paladar con fricciones circulares y transversales combinado de
nuevo con presión en el suelo de la boca. Con esto la lengua se mueve en dirección al punto de
estímulo, disminuye el reflejo nauseoso y mejora la sensibilidad de la zona. Desde el inicio del
paladar duro haga movimientos zig-zag de adelante a atrás hasta llegar a la zona blandita pero
sin llegar a aplicar en esa zona.
Activación de la motricidad lingual: antes de cada maniobra hacemos presión en el piso de la boca
1. Elevación del ápice lingual: con el paciente sentado y toma estabilizadora al occipital, apoyar el
pulgar en el suelo de la boca, presionando contra el mismo (1). El índice presiona y vibra contra
el dorso de la punta de la lengua, estimulando su elevación (2) mientras la presión del pulgar
activa la deglución.
2. Rotación de la lengua: con el paciente sentado y toma estabilizadora al occipital, apoyar el índice
en la cara interna de las encías inferiores y superiores y aplicar presión y deslizamiento de
delante-atrás de modo que la lengua rota en la dirección del estímulo.
3. Lateralización de la lengua: con el paciente sentado y toma estabilizadora al occipital, apoyar el
índice en el borde anterior de la lengua y deslizarlo con ligera presión hacia atrás.
UNIVERSIDAD FRANCISCO DE VITORIA 63
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
4. Vibración intermitente de la lengua: con el paciente sentado y toma estabilizadora al occipital,
apoyar el índice sobre el dorso de la lengua y aplicar vibración y presión intermitente en dirección
caudal y ventral (1); la mano del pulgar presiona contra el suelo de la boca activando la deglución
(2).
Maniobra de succión
Con el paciente sentado, estabilizar la cabeza con toma occipital, apoyar los dedos anular y meñique en
el suelo de la boca, con pulgar y medio en las mejillas.
Esta maniobra tiene como objetivo asistir la succión, la deglución y la masticación, y se retira
progresivamente a medida que el paciente las hace solo.
Todos los dedos ejercen presión y vibración concéntricos (1); a continuación, introducir el índice en la
boca con presión y vibración intermitente contra la lengua en dirección ventral-caudal para luego
retirarlo, lo que activa la retracción y elevación de la misma. Volver a presionar el suelo de la boca.
Con este manejo conseguimos:
1. Activar el mecanismo buccinador con las presiones a las mejillas, lo que genera una presión
intraoral negativa, necesaria para succionar
2. La presión sobre el suelo de la boca activa al milohioideo, iniciando la sinergia del acto de la
deglución.
Las maniobras intraorales se aplican de forma manual, con depresores, cucharas de goma, etc…
Se utilizan variaciones posturales a partir de la básica, en decúbito supino, prono y lateral, sedestación y
semisedestación lateral.
Con la vibración en las diversas tomas y posturas, incidimos sobre la presión intraoral, modificándola.
Maniobra de calma motora
Es la maniobra que suele iniciar el tratamiento. Se llama así porque, al principio, se usaba en niños a los
que se les intentaba “calmar la motricidad liberada” mediante la inhibición de reflejos tónicos a nivel
cervical.
UNIVERSIDAD FRANCISCO DE VITORIA 64
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Estimulamos la zona xifoidea, donde aplicamos presión a dorsal y caudal (luego se modifica esta
dirección), y la zona occipital superior, desde donde se aplica tracción a craneal.
Paciente: en decúbito supino
Fisioterapeuta: sentado a la cabeza del paciente.
Contactos:
o La mano izquierda en el occipital con los dedos rodeando las mastoides que tracciona
hacia la flexión
o La mano derecha en el ap.xifoides y tracciona hacia caudal.
Técnica: ambos movimientos se realizan de manera simultánea. Ejercer presiones y/o
vibraciones contrariadas durante la espiración, manteniendo durante la inspiración.
Dependiendo del tono muscular inicial y de cómo responda el paciente, se aplica más o menos vibración,
continua o intermitente.
Se trabaja en diferentes posturas aunque se comienza en la posición basal, el d. Supino con una pequeña
almohadilla en las rodillas.
Podemos mantener al paciente alineado desde el principio o dejar las asimetrías para ver cómo se corrigen
a lo largo de la maniobra; si es posible, se mantiene la cabeza con doble mentón.
Entre sus efectos encontramos:
La respiración se vuelve más profunda, primero abdominal y luego torácica (debido al
enderezamiento del tronco).
Rotación externa de hombros por la activación de los romboides.
Reacciones vegetativas.
Por la tracción axial de la musculatura hioidea se facilita la deglución.
Se amplía el apoyo sobre el plano.
Se anula el movimiento ocular.
Cambio motor global con activación abdominal.
Se corrige la lordosis cervical al tomar punto fijo en la nuca, con un enderezamiento axial.
En adultos se corrigen en gran medida las ataxias.
En general:
Cambian las zonas de apoyo con rectificación de la lordosis (activación de glúteos e
isquiotibiales).
Asiste la deglución.
El paciente busca al terapeuta y, junto a la tracción de la musculatura nucal estimula los
receptores nucales y espinales que activan directamente los núcleos vestibulares y oculares junto
a los canales semicirculares.
Maniobra de calma motora: variante I
Esta maniobra se enseña a los familiares para que la realicen a domicilio.
UNIVERSIDAD FRANCISCO DE VITORIA 65
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
En adultos se pueden dar comandos verbales (mire el codo, lleve la cabeza en la dirección que le imprimo,
etc…).
Se debe hacer al menos dos veces al día y, si es posible, hasta 4 o 5.
Manteniendo la tracción suboccipital permanentemente, ejercer presión y/o vibración lateralmente,
hacia la E.I.A.S. dejamos que la cabeza rote e incluso se despegue del plano. El brazo del lado de la tracción
(1) se mantiene abducido 45º, convirtiéndose en punto de apoyo. Al llegar a los 45º lo hago fijo y hago
una pequeña inclinación hacia el lado afecto o hacia el lado sano, dependiendo del paciente. Y a partir de
aquí podemos hacer compresión y vibración, o ir al punto del deltoides y hacer vibración, o puedo ir al
punto de los flexores para generar más sensación de carga.
Estimulamos el punto motor de los flexores de los dedos (solo con pulgares, el resto de dedos se apoya
en el dorso de la mano) del brazo del lado de apoyo (al que rota) con presión y/o vibración para estimular
ese punto de apoyo mientras el paciente ofrece, si puede, resistencia.
Aplicar presión y/o vibración en el punto interescapular hacia ventral y craneal (1) lo que disminuye el
tono flexor, o caudal (2) lo que disminuye el tono extensor, mientras la mano xifoidea acompaña con
presión simétrica o contrariada.
Llega un momento en que el paciente se mueve solo y ya no seguimos el ritmo respiratorio.
Se trata de una reacción automática, no refleja, donde también media una activación cortical.
La reacción debería acabar en sedestación lateral con apoyo de manos o bien, en un volteo desde el d.
Lateral quedándose en sedestación larga.
La maniobra produce los siguientes efectos:
1. Mayor apoyo del hemicuerpo hacia el que traccionamos, con aumento del apoyo glúteo.
UNIVERSIDAD FRANCISCO DE VITORIA 66
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2. Rotación de la cabeza y rectificación de la lordosis cervical, con apoyo de la escápula del lado de
la tracción.
3. Transferencia de apoyo hacia el codo del lado de la tracción.
Maniobra de calma motora. Opciones complementarias
Otra opción es presionar con vibración la cabeza para mejorar el tono antigravitatorio
Otro recurso es guiar desde los MMSS.
En ictus se hace bilateral para trabajar el hemicuerpo afecto tanto en carga como en oscilación.
Todas estas maniobras se pueden hacer en d. Supino, bipedestación, sedestación e, incluso en plano
inclinado. En caso de cuellos muy laxos o hipotónicos, se deben cerrar las bases de los triángulos, es decir,
flexionar los mmii o pegar al cuerpo los MMSS.
Es importante transferirla a una actividad como, p. Ejm. Levantarse de la cama todos los días sacando una
pierna, o para disociar el tronco al caminar o para alargar la fase de carga sobre el mi afecto.
TEMA 4: VOJTA
Este método fue creado por el neuropediatra Dr. Vojta de un modo empírico, al observar en sus pacientes
respuestas motoras globales y similares ante determinados estímulos.
1954: Comienzan los estudios experimentales y la conceptualización teórica.
1959: Se inicia su uso en niños con alteraciones motoras.
1960: Se amplía su aplicación a lactantes con riesgo de alteraciones motoras.
Los complejos de coordinación motora
Consiste en la aparición de complejos de coordinación motora o patrones globales de movimiento.
UNIVERSIDAD FRANCISCO DE VITORIA 67
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Se caracterizan por ser:
Globales
Reproducibles
Artificiales
Desencadenados por posturas, estímulo de puntos específicos y aplicación de resistencia en
determinadas zonas corporales.
Tienen un carácter innato, provocando:
Desplazamiento del centro de gravedad.
Enderezamiento contra gravedad.
Control de equilibrio.
Cambio coordinado de la postura corporal.
La secuencia temporal depende de:
Zona a estimular
Sensibilidad de la zona
Intensidad de la contracción
Velocidad de propagación de los juegos musculares.
Los complejos de coordinación motora tienen un carácter recíproco y cruzado, activan la musculatura
parética y provocan una activación muscular diferente (por ejemplo, el bíceps, sinergista de los flexores
del tronco, cuando toma punto fijo en el codo durante la reptación, se vuelve sinergista de los extensores
del tronco.
En Vojta no hay base neurofisiológica. Es una técnica que funciona, pero no se sabe muy bien por qué; lo
cual supone una desventaja, porque estamos en el limbo entre ciencia y experiencia. No está para nada
basada en la evidencia. Por el contrario, es un método muy específico y correcto y, sobre todo, muy
objetivo. Es el método de elección para tratar un PC infantil en niños ≤ 1 año; también puede utilizarse en
adultos, aunque no es tan común en España.
Los estímulos provocan siempre las mismas respuestas asociadas: Es REPRODUCIBLE. 10min/sesión. Se
pueden hacer varias estimulaciones a lo largo del día (unas 4 veces/día aproximadamente). A medida que
nos hacemos mayores, las respuestas ante estos estímulos se reducen.
Ejemplo de tratamiento: 5-10min /x2 veces al día para sumar los estímulos y sensibilizar al paciente.
Principios de la locomoción refleja
Activación del SN a todos los niveles.
Activación de la musculatura estriada y lisa.
Patrones globales VS. parciales.
Inundación propioceptiva del SN.
Cambio de la actividad muscular: cambio de punto fijo a punto móvil y viceversa
Agonista/antagonista VS. sinergista.
UNIVERSIDAD FRANCISCO DE VITORIA 68
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Efectos
Modificación de los reflejos primitivo
Mejora del trofismo muscular
Mejora la actividad respiratoria
Mejoría del lenguaje (se llega a producir una “explosión del lenguaje” en algunos niños),
Disminución de la hemianopsia homónima
Mejora las hipoplasias
Reacción vegetativa (contraindicación relativa): FR, HTA, FC, REACCIÓN NASOVAGAL ambas
aumentan en niños, en adultos no hay contraindicaciones
Aparición de estereognosia
¿A quién y cómo aplicarlo?
En niños menores a 1 año:
o 4 sesiones al día
o Duración variable (6-8 minutos)
o No doloroso
o Llanto de esfuerzo, no por dolor
En niños mayores de 1 año y en adultos:
o 1 sesión diaria
o Duración variable (1-60 minutos)
o No doloroso
o Posibilidad de órdenes verbales
o Respuestas poco claras e intensas.
o En todo caso, evitar las compensaciones.
Aplicación
UNIVERSIDAD FRANCISCO DE VITORIA 69
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Aplicación de la presión
Progresivamente creciente y decreciente
Se aplica con el dedo pulgar, índice (reforzado por otro dedo) o con el pisiforme.
No dolorosa.
Se aplica sobre el periostio o sobre el nivel del músculo-fascia y se espera la respuesta reactiva.
La dirección de aplicación del vector de presión sigue la siguiente nomenclatura:
Dorsal (D): Hacia el terapeuta.
Ventral (V): Hacia la camilla.
Craneal (C): Hacia la cabeza.
Caudal (Ca): Hacia los pies.
Medial (M): Hacia la columna.
Lateral (L): Hacia las extremidades.
1º FASE DEL VOLTEO REFLEJO:
POSICIÓN INICAL
a) Cabeza girada 30º y con la lordosis corregida.
b) MMSS extendidos y relajados a lo largo del cuerpo.
c) MMII extendidos y relajados a lo largo del cuerpo.
d) Tronco alineado.
PUNTO DE ESTIMULACIÓN: en el niño respuesta global y en el adulto respuesta local
Paciente: en DS
Terapeuta: de rodillas en lado con una mano en el punto y con la otra mano evita que el paciente
mueva la cabeza.
Técnica: Lo que provoca es una normalización del tono muscular sobre todo se realiza en niños
con PC y problemas respiratorios. El punto se encuentra en lado facial (hacia donde mira el
paciente), en la vertical del pezón y en el primer espacio intercostal que encontremos (hacia
ventral, craneal y medial): hacia el hombro contrario. Lo hacemos con el pulgar reforzado
UNIVERSIDAD FRANCISCO DE VITORIA 70
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
PUNTOS DE RESISTENCIA
a) Línea nucal superior del lado nucal.
b) Apófisis mastoides del lado nucal.
c) Arco cigomático del lado nucal.
d) Maxilar inferior del lado nucal.
ESTIMULACIÓN DE LA DEGLUCIÓN: se hace bilateral, 5 min en cada lado
ESTÍMULO DE LA FLEXIÓN DORSAL: no es necesario estimular el punto costal, con la otra mano sujetas la
mano del paciente. Con la intención de mejorar la flexión dorsal
RESPUESTA MOTORA
a) La cabeza gira con extensión de la columna cervical que apoya contra el plano.
b) Los hombros se pegan al plano en rotación externa.
c) Acortamiento del hemitronco facial y elongación del nucal.
d) “G” se desplaza a craneal situándose en el triángulo comprendido por la nuca, escápulas y D12.
UNIVERSIDAD FRANCISCO DE VITORIA 71
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
En el MS del lado facial (hacia el que mira):
Aducción de la escápula.
Flexión y abducción de 30º del hombro en rotación externa.
Flexión del codo de 45º con supinación.
Flexión dorsal y desviación radial de la muñeca.
Abducción de los metas con extensión de los dedos.
En el MS del lado nucal (hacia el que no mira):
Aducción de la escápula.
Hombro en abducción de 90º y rotación externa.
Flexión de codo de 90º con pronación.
Flexión dorsal y desviación radial de la muñeca.
Separación de los metas y abducción del pulgar.
En ambos MMII:
Retroversión pélvica.
Flexión de 90º de la cadera y la rodilla.
Pies en posición media.
EFECTOS
Con este trabajo conseguimos:
a) Extensión axial de la columna cervical y dorsal
b) Centramiento articular de la cadera
c) Centramiento articular del astrágalo y calcáneo.
d) Centramiento articular de la rodilla y hombro.
RELACIÓN CON EL NEURODESARROLLO
UNIVERSIDAD FRANCISCO DE VITORIA 72
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2ª FASE DEL VOLTEO REFLEJO:
POSICIÓN INICIAL
A nivel axial:
a) Cabeza alineada con el eje del cuerpo.
b) Tronco en decúbito lateral total, perpendicular al plano y alineado.
En el MS de abajo:
a) Abducción de 90º del hombro, no está flexionado sino en la posición final de la abducción de la
1ª fase del volteo reflejo.
b) Codo extendido.
c) Mano relajada.
El MS de arriba se coloca relajado a lo largo del cuerpo con el antebrazo en pronación.
En el MI de abajo:
a) Flexión de cadera de 30º- 40º.
b) Flexión de rodilla de unos 40º.
c) Pie relajado, en posición neutra, y tobillo alineado con el isquión.
El MI de arriba se coloca un poco extendido sobre el de abajo.
PUNTOS DE ESTÍMULO-RESISTENCIA: ambos se hacen simultaneamente
Nos situamos en la inserción del tendón hacia dorsal, hacia caudal y hacia la línea media (hacia el isquion
del lado contrario)
Dividir la escapula en tres partes, y busco una pequeña escotadura entre la parte medial e inferior en
dirección hacia el hombro de arriba (se dice que es dorsal porque es menos ventral, hacia craneal y lateral)
o hacia el codo de abajo (hacia ventral, craneal y medial)
UNIVERSIDAD FRANCISCO DE VITORIA 73
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
PUNTOS DE ESTÍMULO ACCESORIOS
Podemos usar los puntos de estímulo de la reptación refleja.
En el lado de arriba: fase de oscilación
1. Apófisis estiloides del radio hacia el hombro (2 traveses por encima)
2. Punto de la cara anterior del acromion hacia la cifosis (hacia el centro de la espalda)
3. Cóndilo femoral interno hacia la cadera homolateral
4. Aponeurosis glútea hacia el ombligo
En el lado de abajo: fase de carga
1. Epitróclea hacia el hombro.
2. Cóndilo femoral externo hacia la cadera homolateral
3. Tuberosidad externa del calcáneo hacia la rodilla (para localizarla nos situamos en el borde
externo del maléolo externo y seguimos una línea vertical)
En el lado de arriba también se puede estimular en el punto pectoral de la 1ª fase del volteo reflejo (el de
debajo del pecho en la costilla) en dirección del hombro de abajo
RESPUESTA MOTORA
1. La cabeza se eleva del plano hasta la línea media.
2. Extensión axial de la columna.
3. Retroversión pélvica.
En el MS de abajo:
1. Abducción del hombro de 90º en rotación externa con aducción de la escápula.
2. Semiflexión y pronación del codo.
3. Flexión dorsal y desviación radial de la muñeca
4. Abducción de los metas y pulgar con apertura de la mano.
5. Extensión de dedos.
UNIVERSIDAD FRANCISCO DE VITORIA 74
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
En el MS de arriba:
1. Flexión y abducción del hombro de unos 30º.
2. Flexión de codo de 45º con supinación.
3. Flexión dorsal y desviación radial de la muñeca.
4. Despliegue de los metas.
5. Extensión de dedos y abducción del pulgar.
En el MI de abajo:
1. Abducción y rotación externa de la cadera.
2. La rodilla no llega a extenderse del todo.
3. Flexión dorsal y supinación del pié.
4. Flexión de los dedos
5. El peso se traslada del trocánter mayor a la rodilla.
En el MI de arriba:
1. Rotación externa de la cadera con abducción de 30º y flexión de 90º.
2. Flexión de rodilla de 90º.
3. Flexión dorsal del pie de 90º en posición neutra de pronosupinación.
4. Extensión de los dedos.
RELACIÓN CON EL NEURODESARROLLO
REPTACIÓN REFLEJA:
POSICIÓN INICIAL
UNIVERSIDAD FRANCISCO DE VITORIA 75
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
A nivel axial:
Tronco alineado
Rotación de la cabeza de 30º corrigiendo la lordosis cervical.
En el MS del lado facial: carga
Hombro a 125º-135º de flexión y en rotación externa.
Hombro a 30º de aducción horizontal.
45º de flexión de codo.
Antebrazo pronado.
Mano relajada.
En el MS del lado nucal: oscilación
Codo y hombro alineados con el cuerpo.
Antebrazo pronado.
Dorso de la mano apoyada en la camilla.
En el MI del lado facial: oscilación
Alineado con el tronco, nunca en rotación interna, intentando que apoye la cara interna del
tobillo en la mayor rotación externa posible.
En los niños se puede llegar a colocar igual que el MI del lado nucal.
En el MI del lado nucal: el talón en línea con el isquion y la pelvis rotada. Carga
Cadera en flexión de 30º-40º.
Rotación externa de cadera de 40º.
Abducción de cadera de 60º.
Flexión de rodilla de 40º.
Pie en flexión dorsal de 90º y posición media hacia la inversión, con los dedos relajados.
Como referencias anatómicas podemos considerar:
MS del lado facial con el codo a la altura de la oreja y la mano alineada con el acromion.
MI del lado nucal flexionado de manera que el talón esté alineado con la tuberosidad isquiática.
PUNTOS DE ESTIMULACIÓN
Existen dos tipos de puntos de estímulo:
Puntos principales: se localizan sobre las extremidades y se estimula sobre periostio.
o Epitróclea (DCcaM) hacia el hombro.
o Tuberosidad del calcáneo (VCrL) hacia la rodilla.
o Cóndilo interno femoral (DCrM) hacia la cadera.
UNIVERSIDAD FRANCISCO DE VITORIA 76
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
o AP. Estiloides radial (DCrM) hacia el hombro.
Puntos secundarios: se localizan en el tronco (cinturas escapular y pélvica) y se estimula sobre
periostio y músculo.
o Borde escapular (DCrL) hacia el hombro o (VCrL) hacia el codo. En el punto del borde
escapular (5) los vectores de dirección son (DCrL) hacia el hombro o (VCrL) hacia el codo,
es decir, el vector hacia el hombro es menos ventral que el del codo, casi tangencial al
tronco.
o EIAS (DCaM) hacia el isquión.
o Aponeurosis glútea (VCrM) hacia el ombligo.
o Borde acromial (DCaM) HACIA LA CIFOSIS.
o Tronco (VCrM) hacia el codo contrario o (VCaM) hacia la cifosis. En el punto del tronco
(9) los vectores dirección son (VCrM) hacia el codo contrario o (VCaM) hacia la cifosis,
es decir, el vector hacia la cifosis es menos craneal que el del codo.
PUNTOS DE RESISTENCIA
Apófisis mastoides del lado nucal
Línea nucal superior del lado nucal
RESPUESTA MOTORA
Extensión axial del tronco, rotación vertebral hacia el lado nucal y retroversión pélvica.
Aumenta la respiración.
Contracción de los abdominales (favorece el vaciado vesical).
La cabeza gira hacia el lado nucal con extensión de la columna cervical.
En el MS del lado facial:
Aducción de la escápula.
Centramiento glenohumeral con extensión, aducción y rotación externa.
Pronación del antebrazo y apoyo del epicóndilo; el codo permanece semiflexionado.
Flexión dorsal y desviación radial de la muñeca.
Abducción de los metas con separación de dedos y ligera oposición del pulgar.
En el MS del lado nucal:
Aducción de la escápula.
Hombro en flexión máxima con abducción y rotación externa.
Flexión de codo de unos 15º con supinación.
Flexión dorsal y desviación radial de la muñeca.
Separación de los metas y despliegue de los dedos comenzando por el 5º.
En el MI del lado facial:
Flexión máxima de cadera en rotación externa y abducción deslizando el cóndilo femoral.
UNIVERSIDAD FRANCISCO DE VITORIA 77
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Flexión máxima de la rodilla.
Pie en flexión dorsal y eversión con apertura de los metas y separación de los dedos
En el MI del lado nucal:
Extensión de la cadera en rotación externa.
Semiflexión de rodilla con tendencia a la extensión.
Flexión dorsal y supinación del tobillo con apertura de los metas y flexión de los dedos.
Acentuación de la bóveda plantar
REPATACIÓN REFLEJA: ALTERNATIVA EN SEDESTACIÓN
Esta posición se usa para trabajar selectivamente en patología del hombro, utilizando un lado u otro según
la amplitud de movimiento del mismo
TEMA 5: MÉTODO FELDENKRAIS
SU CREADOR
Este método fue creado por M. Feldenkrais quien, tras sufrir un traumatismo deportivo, aplicó sobre su
propio cuerpo sus conocimientos de ingeniería y de las artes marciales. De este modo, creó un método
de aprendizaje basado en la capacidad del SN para evolucionar y mejorar su mecánica funcional.
Se trata de un método de corrección indirecto. Es un trabajo de autoexploración, en el que no hay
consignas verbales ni correcciones concretas. El objetivo es mejorar la imagen corporal, la percepción e,
incluso, la imaginación (imaginar el movimiento previo a su realización).
No hay un gesto bueno o malo, cada uno lo hace dentro de su modo de moverse; lo importante es que el
paciente sienta y comprenda los gestos.
No es un método de Fisioterapia basado en la capacidad del sistema nervioso para evolucionar y mejorar
en la mecánica funcional: control postural, RPG, cadenas musculares, GDS…
TOMA DE CONCIENCIA POR EL MOVIMIENTO
Consiste en lecciones de movimiento transmitidas verbalmente a un grupo mediante la autoexploración
y la toma de conciencia por el movimiento. De este modo, se desarrolla la atención, la imaginación, la
percepción… Se realizan numerosas variaciones de movimientos para conocer sus patrones habituales e
incorporar movimientos conscientes.
UNIVERSIDAD FRANCISCO DE VITORIA 78
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El alumno ejecuta los movimientos tal como los interpreta del profesor. El objetivo es incorporarlos a los
movimientos conscientes y/o espontáneos.
La forma de trabajo de este método ayuda a que el paciente tenga conciencia del control de su cuerpo y
sobre todo de la zona que estás trabajando.
Mejorar la imagen mental de tu cuerpo: sistema de aprendizaje del sistema nervioso para un mejor
control motor, así como mejor movimiento: Ser capaz de percibir todo el movimiento del cuerpo.
INTEGRACIÓN FUNCIONAL
Se realiza mediante un contacto manual directo con el alumno (es muy frecuente el uso de camillas
Bobath) con contactos suaves y precisos. Las lecciones se diseñan según las necesidades específicas de
cada alumno, para facilitar nuevos movimientos.
Se trata de un trabajo indirecto que no busca liberar una zona corporal concreta sino que, a partir de la
valoración y de la observación del comportamiento motor global, el alumno se hace consciente de ello y
corrige globalmente sus patrones de movimiento, muchas veces en zonas alejadas del bloqueo, que son
más fáciles de mover.
Con Feldenkrais también se puede trabajar a distancia y de forma gradual para desbloquear zonas
corporales a distancia. No es necesario ir directamente a la zona lesionada.
OBJETIVOS DEL MÉTODO
TOMAR CONTACTO CON NUESTRA PROPIA MOVILIDAD: explorar diferentes posibilidades de
movimiento a través del volteo, redondearse, etc. Toma conciencia de la postura y movimiento
de forma progresiva para obtener el patrón más bello y armónico; siempre de acuerdo con cada
persona.
TOMAR CONTACTO CON NUESTRA ESTRUCTURA ÓSEA: Sentir cada parte del cuerpo y sus
relaciones con las demás, comenzando con la pelvis.
LA COLUMNA VERTEBRAL: Desarrollar el esquema corporal de la misma alrededor de la cual se
organiza el movimiento y explorar su movilidad.
LA POSICIÓN SENTADA: Análisis y estudio de las posibilidades de movimiento en esta posición.
LA RESPIRACIÓN: Desarrollar una respiración más libre tomando conciencia de los movimientos
del tórax y volviéndolo más móvil; no se trabaja un patrón concreto, sino una respiración global
que se adapte a cada persona y a cada actividad.
ESQUEMA DE LAS LECCIONES
1. Toma de conciencia: Diferenciar: Se desarrolla la atención a través de preguntas del profesor:
¿cómo están las diferentes partes del cuerpo?, ¿cómo se relacionan entre sí?, ¿cómo es la
respiración? etc.
Estas preguntas se refieren tanto a sentir el movimiento (atención al interior) como a moverse
en el espacio (atención al exterior). Se toman momentos de descanso frecuentes para descansar
y repasar lo sentido.
2. Movimiento: Se ejecuta según las consignas del profesor. Deben ser sencillas y el alumno las
ejecuta como las interpreta; esto da una idea al profesor sobre qué partes del movimiento no
están claras. Se repiten 3 o 4 veces para “grabarlos” con descansos entre uno y otro
3. Disociación; Segmentación; Inhabitual:
a. Se comienza tomando conciencia del movimiento de cada segmento corporal. Para ello,
se moviliza y se compara con la vuelta a la posición, también se hacen pausas para notar
los cambios de posición.
UNIVERSIDAD FRANCISCO DE VITORIA 79
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
De este modo, se consiguen diferenciar distintos movimientos, lo que permite luego el
aprendizaje de patrones globales… Se trata de hacer cosas inhabituales, en resumen.
Disociación: Nos movemos en direcciones contrarias.
Segmentación: No mover en bloque. En ambas, hacemos gestos poco habituales de las AVD,
porque normalmente nos movemos en bloque.
4. Inhibición: Mientras se mueve una parte del cuerpo, se le indica al alumno que mantenga
relajadas, inhibidas otras zonas. Esto permite mejorar el movimiento y aumentar su variedad,
tanto de la zona movida, como de la zona inhibida, que también hay que visualizar.
5. Facilitar: Se le indican al alumno más datos que le ayudan a fijar mejor el aprendizaje. Sobre
todo, en cuanto a sentir los apoyos y los contactos de las diferentes partes del cuerpo entre sí y
con el suelo.
6. Armonía: Buscamos trabajar zonas del cuerpo próximas entre sí. Ello permitirá integrarlas de
forma global y producir un movimiento más “bello y armónico”.
7. Intención; Iniciación; Comparación
a. Intención: Cuando se conoce mejor el movimiento, se realiza con la intención clara de
mirar a dónde se dirige, o para qué se hace. Por ejemplo, mirando a un compañero
b. Iniciación: El mismo movimiento se inicia desde diferentes partes del cuerpo que
participan en el mismo; ello cambia la intención y la forma de realizarlo.
c. Comparando: Todo esto aumenta la conciencia del movimiento y su variedad.
8. Imaginar: Visualizamos el movimiento (Ideoquinesis) que vamos a realizar antes de ejecutarlo. A
nivel del SN es el equivalente a realizar realmente el movimiento. Es muy útil en las AVD.
FIN DE LA SESIÓN
LA PEDAGOGÍA DE LA LECCIÓN
El profesor propone un movimiento inicial y, a partir del mismo, introduce variaciones para que el alumno
pueda hacerse una representación mental de su cuerpo en movimiento más diferenciada, completa y
global.
Lo más importante no es hacer el movimiento bien o mal, sino sentir y entender el modo de hacerlo. Cada
persona tiene sus propios patrones posturales y de movimiento que no pretendemos sustituir.
Lo interesante es desarrollar una postura más móvil y flexible. El mayor interés es la investigación por
parte del alumno a través de la realización de pequeños movimientos, iniciándolos sin el objetivo de llegar.
El movimiento no tiene una finalidad en sí mismo, es un medio para mejorar el conocimiento del propio
cuerpo y descubrir aquella organización del mismo que permita un esfuerzo mínimo.
APLICACIÓN EN LAS AVD
Se trabaja tanto el lado afecto como el sano. Se realizan movimientos de ida y vuelta, de menor a mayor
amplitud.
TEMA 6: PERFETTI (EJERCICIO TERAPÉUTICO COGNOSCITIVO)
El método fue desarrollado en la década de los 70 en Pisa por el Dr. Carlo Perfetti y su equipo, tras observar
el insatisfactorio resultado de la fisioterapia en la recuperación de la mano en pacientes con ictus.
LA SINGULARIDAD DE LA MANO
Sus elementos articulares y musculares están dispuestos en paralelo, y no en serie.
Enorme importancia de la sensibilidad, en cuanto condiciona su movilidad.
UNIVERSIDAD FRANCISCO DE VITORIA 80
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
La gran extensión de los campos corticales dedicados a la mano, en comparación con el resto de
zonas corporales.
La inervación casi exclusiva por pate del tracto corticoespinal (piramidal).
Todo ello, hace que la recuperación de la mano en el daño cerebral adquirido sea particularmente
insatisfactoria.
LA TEORÍA NEUROCOGNITIVA
Estudia la influencia que tienen los procesos cognoscitivos sobre la recuperación. Estos procesos nos
confieren la capacidad de interactuar con el medio, seleccionando las aferencias útiles e inhibiendo las
menos importantes.
La activación cognitiva modifica esta capacidad de interactuar, entre otros, a nivel motórico, permitiendo
la adquisición de nuevos aprendizajes motores.
La recuperación se define como un proceso de aprendizaje en condiciones patológicas. Estos procesos
cognitivos son:
Atención
Memoria
Lenguaje
Percepción
Imagen motora
Visión
Problem solving
La teoría neurocognitiva considera que la calidad de la recuperación, sea espontánea o guiada por la
intervención rehabilitadora, depende de la tipología de los procesos cognitivos y de la modalidad de su
activación (sensibilidad, propiocepción, etc.).
PRINCIPIOS BÁSICOS
1. El cuerpo como superficie receptora… Perfetti considera al cuerpo como una única superficie
receptora, donde informaciones sensitivas de múltiples orígenes (músculos, piel, articulaciones,
etc.) son interpretadas y reorganizadas en múltiples niveles corticales.
2. El movimiento como conocimiento… Nos movemos porque sentimos, sentimos porque nos
movemos. El movimiento es una interacción con los objetos que nos rodean y, su finalidad, es
resolver el problema planteado a través de la activación de los procesos cognitivos.
UNIVERSIDAD FRANCISCO DE VITORIA 81
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
3. La recuperación como un proceso de aprendizaje… El aprendizaje depende de la plasticidad
cerebral, de la capacidad de reorganización neuronal.
APRENDIZAJE Y NEUROPLASTICIDAD
ntos finitos (neuronas) permite funciones infinitas (a través de las
sinapsis). Este es el concepto de neuroplasticidad, de reorganización del SNC.
“Todo participa del todo”: Esta capacidad organizativa implica que las neuronas pueden re-especializarse
en la función de las destruidas. Además, las células madre permiten cierta regeneración del tejido perdido,
migrando a la zona afecta. Esta migración de las células madre también parece darse en los procesos
cognitivos y de aprendizaje.
Pasar de tener unas neuronas
interconectadas a una situación en la que a
través de los neurotransmisores
conseguimos más sinapsis y neuronas que
estaban independientes se conecten con el
resto de neuronas.
UNIVERSIDAD FRANCISCO DE VITORIA 82
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Este proceso es muy rápido: La INHIBICÓN GABA se produce en minutos. La velocidad de crecimiento
oscila entre 1 – 400mm diarios. La sinaptogénesis se produce en solo 2h. Los receptores cambian en horas.
Estos cambios se producen tanto en el córtex como en la médula. De hecho, la médula tiene un gran
potencial de cambio y aprendizaje (el reclutamiento de motoneuronas puede modificarse por
recompensa); a nivel global, es el cerebro el que lo restringe y hace más específico.
El potencial de cambio, de adquisición de nuevos aprendizajes, está presente durante toda la vida. En el
daño cerebral persiste más allá de los 6 meses.
RECUPERACIÓN EN EL ACV
En un ACV los núcleos corticales perilesionales, así como otros situados en áreas premotoras y
cerebelosas, asumen las funciones perdidas.
Además, aparecen nuevas áreas corticales, normalmente contralaterales, que crean un nuevo mapa
cortical del área perdida.
Este proceso se produce, sobre todo, desde las 5 semanas al año de la lesión y en sentido ventrolateral
(signos de buen pronóstico).
UNIVERSIDAD FRANCISCO DE VITORIA 83
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
La estimulación magnética activa la aparición de estas nuevas áreas, aunque ello genera compensaciones
que pueden dificultar la recuperación.
UNIVERSIDAD FRANCISCO DE VITORIA 84
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 85
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 86
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 87
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
SELECCIÓN DE LAS AFERENCIAS
Para facilitar el proceso de aprendizaje, se comienza trabajando con objetos del maletín (esponjas, figuras,
etc) y una vez que esto es controlado, se incorporan objetos de la vida diaria, donde interviene toda la
información somestésica (presión, tacto, movimiento, etc…) para generalizar lo aprendido.
UNIVERSIDAD FRANCISCO DE VITORIA 88
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
MIEMBRO FANTASMA
La amputación también hace que disminuya la representación cortical hasta concentrarla en un área muy
pequeña, que genera el miembro fantasma.
1. Amputación.
2. Expansión proximal e hipertrofia distal, la cara se expande dentro de la extremidad.
3. El riesgo de miembro fantasma se reduce por el estímulo con significado.
LOCALIZACIÓN DE LAS SENSACIONES FANTASMAS
En este caso, los dedos de la mano “fantasma” se localizan tanto en el hombro como en la cara; el
estímulo en estas zonas estimula los territorios cerebrales de la mano, provocando la sensación
fantasma (Ramachandran & Blakestee, 1988).
UNIVERSIDAD FRANCISCO DE VITORIA 89
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 90
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 91
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
HIPÓTESIS PERCEPTIVA
Reconocimiento de aferencias en un determinado movimiento.
INSTRUMENTOS DEL EJERCICIO
Son los medios a disposición del terapeuta para la evocación adecuada de los procesos cognitivos y de las
estrategias que permiten conocer. Para ello, le presentamos al paciente un problema cognoscitivo a
resolver.
EL PROBLEMA COGNOSCITIVO
Según el problema planteado se activarán unas áreas corticales u otras. Por ello, es fundamental como
planteamos la hipótesis perceptiva.
LA HIPÓTESIS PERCEPTIVA (ANOCKIN)
Es una anticipación mental de aquello que se prevé sentir durante la realización del movimiento.
Selecciona las informaciones más significativas para la resolución del problema.
Es perceptiva, en cuanto hace alusión a lo que percibe el cuerpo durante la acción.
En el modelo del analizador motriz, el aceptor de acción es el que compara el resultado del movimiento
con lo que se esperaba sentir durante el mismo.
UNIVERSIDAD FRANCISCO DE VITORIA 92
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Este sistema es el que verifica y controla la hipótesis perceptiva.
HIPÓTESIS PERCEPTIVA VS. IMAGEN MOTORA
La imagen motora es lo que se espera del movimiento; mientras que, la hipótesis perceptiva, es el
momento en que la imagen motora se hace consciente.
LA IMAGEN MENTAL (FARAH, 1984)
Es la activación cerebral durante la creación de imágenes mentales. Integra múltiples aferencias (visuales,
somestésicas, motora, etc.). Hay que diferenciar bien la imagen visual de la imagen motora.
Para resolver la hipótesis perceptiva, el paciente debe realizar una serie de operaciones cognoscitivas:
Espaciales (distancia, dirección del movimiento, trayectorias del movimiento, formas, puntos de
referencia, etc.).
De contacto (fricción, superficie, resistencia, peso, etc.).
CONSECUENCIAS PARA EL TRATAMIENTO
Crear en el paciente la hipótesis perceptiva de manera consciente mediante la imaginación (imagen
motora). Pedimos al paciente que imagine el movimiento, luego se lo realizamos pasivamente en el lado
sano y, posteriormente, en el lado afecto.
¿PARA QUÉ SIRVE LA IMAGEN MOTORA?
Para perfeccionar la preparación al movimiento.
Para superar alteraciones de la sensibilidad.
Para mantener esquemas motores en ausencia temporal de la capacidad para realizar el
movimiento.
Para hacer aprender al paciente nuevos movimientos sin recurrir al proceso ensayo-error.
MODALIDADES DE EVOCACIÓN…
Imaginar un determinado movimiento en la zona afectada.
Imaginar el movimiento primero en la zona sana.
Imaginar sensaciones en la zona afectada.
Mediante una transformación visual-somestésica imagen motora virtual o pura.
UNIVERSIDAD FRANCISCO DE VITORIA 93
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Iniciar desde una imagen visual de sí mismo o de otro.
LA SECUENCIA PEDAGÓGICA
El objetivo es que el paciente adquiera un nuevo aprendizaje; para ello, seguimos una
secuencia pedagógica.
Trabajar con los ojos cerrados permite priorizar la sensibilidad a nivel cortical; las áreas
corticales implicadas en la activación cognitiva son:
Área occipital: Vista
Área frontal y motora 4: Funciones cognitivas superioreS
Área parietal: Sensibilidad
Área temporal: Lenguaje
ELEMENTOS DE LA ESPASTICIDAD
Reclutamiento cualitativo y cuantitativo inadecuado.
Reacción exagerada al estiramiento.
Irradiación patológica.
Esquemas elementales.
UNIVERSIDAD FRANCISCO DE VITORIA 94
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Se describe la actividad en cuanto a:
Posición del paciente y del fisioterapeuta
Presas
Subsidios
Desarrollo de la estructura pedagógica
Objetivos terapéuticos
UNIVERSIDAD FRANCISCO DE VITORIA 95
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
INTERPRETACIÓN DE LA PATOLOGÍA
NOXA: Causa de la lesión.
LESIÓN: En cuanto a áreas afectadas.
DIÁSQUISIS: Alteración funcional de áreas fuera de la lesión. Es un fenómeno inhibitorio de las
estructuras cercanas y lejanas a la lesión, que produce una inhibición funcional de las mismas.
PRINCIPIOS DE LA DIÁSQUISIS
1. Primer principio: Se desinhiben más rápidamente los circuitos que reciben estímulos débiles que
los que reciben estímulos fuertes (estos últimos se inhiben más).
2. Segundo principio: Se desinhiben más rápidamente los circuitos más simples (los complejos se
inhiben más).
Esto significa que se mantienen mejor las funciones más sencillas (por ejemplo, la reacción de retirada al
dolor) que las funciones más complejas, que implican más áreas y tiempo de procesamiento.
Por eso, es mejor empezar con actividades sencillas y de dificultad progresiva.
La dificultad debe ser progresiva, trabajando con tareas que sobrepasen un poco al paciente; si la actividad
es demasiado fácil no lograremos la activación cognitiva y, si es demasiado difícil, acabará usando
estrategias pobres y compensatorias.
UNIVERSIDAD FRANCISCO DE VITORIA 96
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Progresión de la dificultad:
Trabajar con una sola articulación.
Trabajar de modo global, pero prestando atención a una articulación.
Memorizar secuencias de movimiento.
Relaciones espaciales entre el lado sano y afecto.
Reconocer figuras o formas.
Relaciones espaciales entre diversas articulaciones de un miembro.
Variar la secuencia
Multiplicar aferencias
No regresar a la posición inicial
Modificar la velocidad
Modificar la amplitud del movimiento (alejamiento del objeto)
Modificar la pregunta
Incorporar grafías
Pedir memorización
VARIANTES
Cambiar de movimiento
Cambiar de aferencia
PROGRAMACIÓN
Contenidos o hipótesis perceptiva
Modalidades operativas de los ejercicios
Objetivos terapéuticos
UNIVERSIDAD FRANCISCO DE VITORIA 97
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
¿CUANTOS EJERCICIOS?
Tronco.
Cabeza.
Pelvis
MMSS
MMII
En:
D. Supino.
Sedestación
Bipedestación
LOS EJERCICIOS SEDESTACIÓN
Ejercicio global del ms, con atril, reconocer ”t”, “h”, figuras geométricas, figuras abstractas, rollos
de plastilina o grabados en madera, al principio en el mismo sitio, y, luego, colocándolos en
diferentes posiciones.
Ejercicio global para el MS, sobre el plano de la mesa o sobre una cuña, reconocer con la palma
texturas, posiciones, trayetorias, figuras como en el anterior. Se puede hacer el reconocimiento
controlando la descarga del ms con la bola con muelle.
Ejercicio global del MS, reconocer en el espacio posiciones, trayectorias, figuras geometricas,
números o letras (incluso componer números y palabras), o reconocer partes del cuerpo, o la
distancia entre una parte del cuerpo de referencia y otras distintas.
Para los dedos, trabajo de flexoextensión, reconociendo la altura de regletas (con uno o varios
dedos a la vez), o texturas.
Para los dedos, trabajo de la abducción-aducción, reconociendo diferentes regletas entre dos
dedos, o la arista de diferentes regletas con un dedo, o texturas o posiciones.
Para el pulgar, trabajo de la oposición, reconociendo una regleta entre el pulgar y otro dedo, o
una pinza pulgar-otro dedo, o reconocer texturas o figuras geométricas puestas en la palma con
el pulgar.
Para la muñeca, trabajo de la flexo-extensión reconociendo la altura de regletas con todos los
dedos, o usar la curva y reconocer posiciones, o, con el balancín, reconocer la altura de regletas
o diferenciar esponjas, también se pueden reconocer diferentes pesos colocados en los extremos
del mismo.
También se pueden reconocer medias esferas de diferente tamaño colocadas en la palma de la
mano.
Para la muñeca, trabajo de la desviación radial-desviación cubital, reconociendo posiciones o
texturas con todos los dedos, o reconocer la arista de diferentes regletas.
Con la muñeca reconocer trayectorias, o posiciones (con y sin textura) en movimientos de
circunducción de la misma.
Para el antebrazo, reconocer diferentes posiciones de pronosupinación con el arco o en el aire.
También se puede usar el balancín, reconociendo la altura de regletas, esponjas o diferentes
pesos colocados en los bordes del mismo.
Para el codo, reconocer diferentes posiciones de flexo-extensión, bien haciendo hincapié en este
movimiento en el ejercicio global para el ms sobre el plano de la mesa (flexo-extensión o
rotaciones de hombro), o bien reconociendo posiciones con el arco, y trayectorias en el espacio
o en la pared.
UNIVERSIDAD FRANCISCO DE VITORIA 98
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Otra opción es usar el balancín, reconociendo la altura de regletas o esponjas, o reconociendo
diferentes pesos colocados en los extremos del mismo.
Para el hombro, insistir en los movimientos de este en los ejercicios globales del mismo o con los
del codo.
Para el hombro, reconocer con el olecranon posiciones, trayectorias o figuras (geométricas,
letras o números), esta toma es muy útil en caso de hombro doloroso.
Para el muñón del hombro y escápula, reconocer esponjas o posiciones en todas direcciones con
el mismo (en el descenso es mejor tomar como referencia el codo).
Para el tobillo, reconocer posiciones de flexo-extensión, con el plano inclinado, reconociendo la
altura de regletas o esponjas, bien con el talón o con la punta del pie.
También se pueden reconocer posiciones con la punta del pie y usando el arco, regletas o
posiciones marcadas en la pared.
Para la prono-supinación de todo el pie, trabajo con el balancín, reconociendo regletas o
texturas.
Para las rotaciones tibiales, reconocer diferentes posiciones
Para la flexo-extensión de la rodilla (incluye actividad en el tobillo), reconocer posiciones o
texturas con toda la planta del pie, con el calcáneo o con el ante pie (usar de modo optativo los
rieles). Se puede realizar el reconocimiento sobre una cuña.
Para la abducción-aducción de la cadera, reconocer con la planta del pie, el calcáneo o el ante
pie diferentes posiciones (al principio diagonales) o texturas.
Reconocer diferentes posiciones, trayectorias o texturas con toda la planta del pie, trabajando
las circunducciones de la cadera.
Para la flexo-extensión de cadera, reconocimiento del posiciones o texturas con toda la planta
del pie, despegándolo del suelo.
Sobre el balancín o sobre el plato de Böhler, reconocer regletas o esponjas, en los planos frontal
y sagital transferir la carga hacia una hemipelvis (optativo, elevar y despegar la cadera
contralateral), al principio con control visual con balanza o distribuidor electrónico de peso.
Con el tronco, reconocer posiciones o esponjas en los planos frontal y sagital.
Con el tronco apoyado en la pared, reconocer posiciones, objetos de diferente grosor y esponjas
sobre la misma en los planos frontal, sagital y axial
Con la cabeza, reconocer posiciones o esponjas en los planos frontal y sagital.
Con la cabeza, reconocer trayectorias o figuras geométricas con la misma.
Con la cabeza, apoyando la nuca en la pared, reconocer esponjas, objetos de diferente grosor o
trayectorias sobre la misma en el plano frontal.
Con un puntero en la frente, reconocer trayectorias, figuras geométricas, números o letras (se
pueden componer números y palabras) con el mismo.
Con la lengua, reconocer posiciones o trayectorias trazadas con la misma.
Sobre las mejillas o en la cara interna de las mismas, reconocer texturas, o piezas que presionan
en diferente grado contra las mismas.
Incluir desplazamientos con los MMSS, bien sobre una mesa, o bien realizando alcances en el
espacio, para movilizar el tronco en los diferentes radios de acción.
LOS EJERCICIOS BIPEDESTACIÓN
Reconocer posiciones, trayectorias, texturas o esponjas, con el talón o con toda la planta del pie
sobre el plano.
Se puede hacer también el reconocimiento sobre una cuña o en la pared (se puede entonces
hacer con la punta del pie).
UNIVERSIDAD FRANCISCO DE VITORIA 99
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Para las rotaciones de cadera, reconocer posiciones, bien con el MI extendido y reconociendo en
el pie (se puede usar también el arco), o bien con la cadera y rodilla flexionadas y reconociendo
con la rodilla.
Reconocer posiciones o texturas en dirección a la abducción o aducción de cadera
Reconocer con el pie en el espacio, posiciones, trayectorias, figuras geométricas, letras o
números (se pueden componer palabras o números), con la rodilla extendida o con control
simultáneo de todo el MI.
También se pueden hacer reconocimientos con el MS igual que en sedestación, trabajando con
el brazo apoyado en el plano o sobre una cuña, trabajándose la mano, el codo y el hombro; en
estos dos últimos se puede trabajar contra gravedad, buscando una posición inicial con la mayor
apertura posible, también se puede trabajar la cabeza apoyada sobre el plano.
Para la flexo-extensión del tobillo, con el pie retrasado, reconocer con el talón regletas, esponjas.
Realizar el ejercicio anterior, con el pie en posición anterior y reconociendo con la punta del
mismo.
Para la flexo-extensión de rodilla, con una cuña posterior, reconocer posiciones o texturas con el
talón, punta o con toda la planta del pie.
Realizar el ejercicio anterior con una cuña anterior
Reconocer posiciones, texturas o trayectorias deslizando la planta del pie hacia delante o hacia
atrás.
Realizar el ejercicio anterior, pero trabajando la abducción y aducción (por delante o por detrás
del cuerpo) de la cadera.
Para la flexo-extensión de cadera y rodilla, reconocer posiciones o contactos de la rodilla con
diferentes puntos o alturas marcadas en la pared.
Con el pie apoyado en un balancín o plato de Böhler, reconocer regletas o esponjas, tanto con el
pie anterior como posterior
Para la flexo-extensión de la cadera, con la rodilla flexionada y apoyada en un taburete de ruedas,
reconocer posiciones o trayectorias.
En la posición anterior, reconocer posiciones de elevación con la hemipelvis de ese lado
(reconociendo directamente con la hemipelvis o con la rodilla).
Con el pie apoyado y con flexión de cadera y rodilla (intentar llegar progresivamente a los 90º),
reconocer diferentes posiciones de rotación de la pelvis, llevando la rodilla adelante o atrás.
Realizar el ejercicio anterior con el pié sobre un taburete de ruedas.
Carga dosificada sobre el pie con control visual (balanza o distribuidor electrónico de carga) y,
luego, sin control visual.
Reconocer esponjas u objetos de diferente grosor, situados entre la pelvis o tórax y la pared.
TEMA 7: LA FACILITACIÓN NEUROMUSCULAR PROPIOCEPTIVA (P.N.F.): H. KABATT & D. VOSS
EXAMEN
1. CONTENIDO TEÓRICO.
2. DIAGONALES.
3. QUEBRADOS.
4. PÍVOTS.
5. PATRONES DE MANO Y PIÉ.
6. PATRONES DE CUELLO.
7. PATRONES DE CINTURAS.
8. ESTABILIZACIONES RÍTMICAS
UNIVERSIDAD FRANCISCO DE VITORIA 100
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
FNP se basa en el movimiento y el desarrollo motor normales. En la actividad motora normal, el cerebro
registra el movimiento total y no la acción muscular individual.
En el enfoque de FNP se consideran los patrones totales de movimiento en masa, espirales y diagonales,
y se correlacionan con movimientos parecidos llevados a cabo en las actividades funcionales.
En este enfoque multisensorial, las técnicas de facilitación sobre los patrones de movimiento y las
posturas se realizan a través de contactos manuales, comandos verbales e inputs visuales.
FNP se inició con el Dr. Herman Kabatt, neurofisiólogo, que en los años 40, aplicó los principios de la
neurofisiología, basándose en el trabajo de Sherrington, al tratamiento de la parálisis secundaria a la
poliomielitis y a la esclerosis múltiple.
En 1948 Kabatt y Henry Kaiser fundaron el Instituto Kabatt-Kaiser en Vallejo, California. Allí, Kabatt trabajó
con la fisioterapeuta Margaret Knott para desarrollar el método de tratamiento FNP.
En 1951 se establecieron los patrones diagonales y varias técnicas.
En 1952 Dorothy Voss, terapeuta ocupacional, se unió al equipo del instituto Kabatt-Kaiser. Ella y Knott
llevaron a cabo la enseñanza y la supervisión de los terapeutas que trabajaban en el instituto.
En 1954 Knott y Voss realizaron el primer curso de 2 semanas en Vallejo.
Durante ese mismo período, se publicaron varios artículos en la revista American Journal of Occupational
Therapy, que describían FNP y su aplicación al tratamiento de terapia ocupacional.
El primer curso dirigido a terapeutas ocupacionales se realizó en 1974, impartido por Dorothy Voss, en la
Universidad Northwestern. Desde entonces Beverly Myers, terapeuta ocupacional, junto con otros
colegas, ha impartido cursos para terapeutas ocupacionales a lo largo de los EEUU.
En 1984 se impartió el primer curso dirigido a ambos profesionales, terapeutas ocupacionales y
fisioterapeutas, en el Instituto de Rehabilitación de Chicago.
Principios del tratamiento
Voss presentó 11 principios de tratamiento en la Universidad de Northwestern en 1966.
1. Todos los seres humanos tenemos potenciales que no se han desarrollado totalmente.
2. El desarrollo motor normal progresa en dirección cérvico-caudal y próximo-distal.
3. El comportamiento motor primario está dominado por la actividad refleja. El comportamiento
motor maduro viene dado por los reflejos posturales.
4. El comportamiento motor primario se caracteriza por el movimiento espontáneo, con
oscilaciones entre extremos de flexión y extensión. Estos movimientos son rítmicos.
5. El desarrollo del comportamiento motor se expresa en una secuencia ordenada de patrones
totales de movimiento y postura.
6. El desarrollo motor sigue pautas cíclicas, de manera que existen cambios entre la dominancia
flexora y la dominancia extensora.
7. El desarrollo motor normal sigue un orden secuencial, pero no “paso a paso”, sino que existe una
superposición. El niño no perfecciona una actividad antes de pasar a otra más avanzada.
8. La marcha depende de la contracción recíproca entre flexores y extensores, y el mantenimiento
de la postura requiere un ajuste continuo.
9. La mejora de la habilidad motora depende del aprendizaje motor.
10. Se utilizan la estimulación y la actividad repetitivas para crear y retener el aprendizaje motor y
desarrollar fuerza y resistencia.
UNIVERSIDAD FRANCISCO DE VITORIA 101
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
11. Las actividades dirigidas a una meta (propositivas, propias de la terapia ocupacional), junto con
técnicas de facilitación, aceleran el aprendizaje de patrones globales, como la deambulación y
actividades de auto-cuidado.
METODOLOGÍA
1. PATRONES CINÉTICOS EN DIAGONAL Y ESPIRAL
Están basados en las AVD. Son patrones facilitadores, usados cotidianamente. El paciente los conoce a
un nivel inconsciente, lo que facilita su aprendizaje.
2. CONTACTO MANUAL
Se basan en movimientos muy pequeños, contra presiones muy precisas. Estos contactos dirigen y guían
el movimiento. No pueden crear una desorientación en el paciente, por lo que deben ser muy claros.
3. ÓRDENES VERBALES
Deben ser claras y precisas:
“Tire” o “empuje” si el movimiento es isotónico.
“Tire” cuando la extremidad se aleje del terapeuta.
“Empuje” cuando se acerque.
“Sostenga o “mantenga” para un isométrico.
“Relaje” para cesar la contracción
4. ESTIMULACIÓN VISUAL
Mirar el ejercicio aumenta la coordinación y la fuerza; la visión es un estímulo facilitador. En problemas
de sensibilidad o de audición, permite la compensación.
5. TRACCIÓN
La tracción sobre el miembro que facilita el movimiento, activa los reflejos de contracción protectora, el
reflejo de estiramiento, generando una respuesta mayor. En el hombro no hay reflejo de estiramiento,
pero el estímulo facilita la contracción. Se usa en los ejercicios con componente flexor.
6. COAPTACIÓN DE SUPERFICIES ARTICULARES
La compresión de superficies articulares activa los músculos estabilizadores estáticos de la articulación.
Se aplica en ejercicios de componente extensor, en pacientes con lesiones nerviosas. La coaptación
mejora la estabilidad en cualquier diagonal y posición.
7. ESTÍMULO DE ESTIRAMIENTO
En las diagonales, consiste en colocar la extremidad en una posición de máximo estiramiento a los
músculos agonistas. Esto elonga los husos neuromusculares y pone en tensión a los ligamentos,
aumentando las aferencias al SNC. Nunca debe ser dolorosa.
8. RESISTENCIA MÁXIMA
Es la máxima resistencia que oponemos al músculo o grupo muscular para solicitar el máximo número de
unidades motoras. Se combina con pequeños estiramientos para estimular el sistema ɣ y aumenta la
tensión muscular. Se aplica una vez iniciado el movimiento, en el recorrido medio articular.
UNIVERSIDAD FRANCISCO DE VITORIA 102
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
9. IRRADIACIÓN
Puede ir de proximal a distal y viceversa. Se usa para potenciar músculos a 2-3/5. Al aplicar una resistencia
máxima, obtenemos una irradiación del músculo fuerte sobre los débiles más cercanos. El sentido de la
reeducación es de proximal a distal, con tracción y contra gravedad.
LAS TÉCNICAS
Iniciación rítmica: Se usa para mejorar la iniciación del movimiento, lo que puede ser un problema en el
Parkinson o en pacientes con Apraxia. Se puede combinar con combinación de isotónicos e inversión de
antagonistas.
Movimiento rítmico en una dirección:
1. De modo pasivo
2. De modo activo
3. Resistido
La vuelta siempre se realiza de manera pasiva. Permite enseñar el movimiento y empezar a realizarlo,
mejora la coordinación y ayuda a relajarse.
El comando verbal es: “Relájate y déjame moverte”. Cuando sentimos la relajación, el siguiente comando
es: “Ahora muévete conmigo”. Después de varias repeticiones con movimiento activo, se debe aplicar
resistencia para reforzar el movimiento.
La iniciación rítmica permite al paciente sentir el movimiento antes de realizar el movimiento activo,
utilizando las sensaciones propioceptivas y cinestésicas.
Combinación de isotónicos (G. Johnson & V. Saliba)
Contracciones combinadas en una dirección:
1. De modo concéntrico,
2. Isométrico al final del arco
3. La vuelta de modo excéntrico. Activa el movimiento, mejora la coordinación y fortalece, sobre
todo, a nivel del control excéntrico muscular.
Se puede combinar con la inversión de antagonistas, empezar al final del recorrido con las contracciones
excéntricas, cambiar el tipo de contracción antes de completar el recorrido, y cambiar la contracción
excéntrica a concéntrica sin estabilizar.
Inversión de antagonistas
Estas técnicas emplean una característica del desarrollo normal, que el movimiento puede darse en
sentido contrario y cambiando la dirección.
Pueden estar contraindicadas en pacientes en los cuales la resistencia de antagonistas incremente
síntomas como dolor y espasticidad.
Se basan en el Principio de Sherrington de Inducción Sucesiva, el cual determina que el antagonista fuerte
facilita al agonista débil. El agonista se facilita mediante la aplicación de resistencia al antagonista. La
contracción del antagonista puede ser isotónica, isométrica o una combinación de ambas.
Inversión dinámica: Movimiento en la dirección de los agonistas y, luego, de antagonistas. 1º
resistir el patrón agonista fuerte y 2º resistir el patrón antagonista. No se hacen pausas. Aumenta
UNIVERSIDAD FRANCISCO DE VITORIA 103
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
la amplitud articular activa, la fuerza y la resistencia, reduce la fatiga y mejora la coordinación
(inversión).
Se puede cambiar en cualquier momento el recorrido, variar la velocidad de ejecución, empezar
con movimientos muy pequeños en cada sentido que aumentan progresivamente de amplitud,
o disminuir esa amplitud hasta estabilizarse en isométrico, o bien, estabilizarse en cualquier
punto del recorrido.
o Inversión lenta: Contracción isotónica (contra resistencia) del antagonista, seguida de
una contracción isotónica (contra resistencia) de agonista. No .se hacen pausas
o Inversión lenta/sostén: Es la misma secuencia, con una contracción isométrica al final
del rango.
Inversión de estabilización: Aplicación de resistencias en movimientos opuestos muy pequeños;
primero, hacia la dirección del movimiento fuerte.
Mejora la estabilidad y equilibrio, la fuerza y coordinación agonista-antagonista.
Estabilización rítmica
Aplicación de resistencias en direcciones opuestas sin permitir el movimiento. Aumenta la amplitud
articular pasiva y activa la fuerza, la estabilidad y el equilibrio; además, disminuye el dolor. No usarla en
lesiones cerebelosas o en alteraciones del lenguaje.
Se puede comenzar con el grupo muscular fuerte para facilitar al débil, que se potenciará después con
otras técnicas. Para aliviar el dolor, se puede aplicar la técnica en áreas alejadas de la dolorosa, insistiendo
en la relajación post-contracción.
Estiramientos repetidos
Esta técnica también recibe el nombre de contracciones repetidas.
Al inicio del recorrido: 1º provocar el reflejo de estiramiento y 2º resistir una vez iniciada la
actividad muscular. Mejora la iniciación del movimiento, la amplitud articular activa, la fuerza y
reduce la fatiga.
Se puede aplicar en cualquier punto del recorrido o hacer énfasis sólo en un movimiento del
patrón.
Durante el recorrido: 1º ejecutar y resistir el patrón y 2º en cualquier punto del recorrido, re-
estirar el músculo, provocando una contracción aún más potente (se hace 3-4 veces). Aumenta
la amplitud articular activa, la fuerza y reduce la fatiga.
Se puede solicitar un isométrico antes del re-estiramiento, bien de todo el patrón o sólo de los
músculos fuertes mientras se re-estiran y resisten los débiles (sincronismo para el énfasis).
Sostén/relajación (tratamiento directo)
1. Contracción isotónica de los músculos que limitan el movimiento (antagonistas), durante 5-8
segundos. Se puede hacer un pequeño recorrido más o menos pequeño;
2. Relajar
3. Ganar amplitud pasiva o activamente o, relajar para disminuir el dolor.
Aumenta la amplitud articular pasiva y disminuye el dolor. Se le puede pedir al paciente que mueva
activamente la zona sin relajación, o incorporar inversiones de antagonistas.
Sostén/relajación (tratamiento indirecto)
Contracción isotónica de los músculos que realizan el movimiento (agonistas). Aumenta la amplitud
articular cuando los antagonistas están demasiado débiles o doloridos.
UNIVERSIDAD FRANCISCO DE VITORIA 104
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
1. Contracción isométrica de los sinergistas (alejados del segmento doloroso) de los músculos que
duelen o limitan el movimiento durante 5-8segundos;
2. Relajar
3. Repetir para conseguir más relajación o ganar arco. El esfuerzo permanece en el nivel que no
provoca dolor.
Se puede aplicar a los músculos sinergistas del patrón antagonista al de los músculos doloridos o que
limitan el movimiento. Aplicar estabilizaciones rítmicas o contracciones de estabilización; si el paciente
no es capaz de realizar un isométrico.
Repetición
Facilita el aprendizaje motor de las actividades funcionales:
1. Colocar al paciente en la posición final, con acortamiento de los agonistas;
2. Resistir todos los componentes en isométrico o isotónico, concéntrico o excéntrico;
3. Relajar, retroceder un poco en el patrón contrario y pedir que regrese a la posición final.
En cada repetición, ampliar el rango de movimiento en el sentido opuesto.
LAS TÉCNICAS Y SUS OBJETIVOS
Iniciar el movimiento: Iniciación rítmica, estiramiento repetido al inicio del recorrido.
Aprender un movimiento: Iniciación rítmica, combinación de isotónicos, estiramiento repetido
al inicio del recorrido, repetición.
Cambiar la velocidad del movimiento: Iniciación rítmica, inversiones dinámicas, estiramiento
repetido al inicio o durante el movimiento.
Aumentar la fuerza: Combinación de isotónicos, inversiones dinámicas, estabilización rítmica e
inversiones de estabilización, estiramiento repetido al inicio o durante el movimiento.
Aumentar la velocidad: Combinación de isotónicos, inversiones de estabilización y estabilización
rítmica.
Aumentar la coordinación y el control: Combinación de isotónicos, iniciación rítmica, inversiones
dinámicas, inversiones de estabilización y estabilización rítmica, estiramiento repetido al inicio
del movimiento y repetición.
Aumentar la resistencia: Inversiones dinámicas, inversiones de estabilización y estabilización
rítmica, estiramiento repetido al inicio o durante el movimiento.
Aumentar la amplitud articular: Inversiones dinámicas, inversiones de estabilización y
estabilización rítmica, estiramiento repetido al inicio del movimiento, contracción-relajación y
sostén-relajación.
Relajación: Iniciación rítmica, estabilización rítmica, sostén-relajación.
Disminuir el dolor: Estabilización rítmica o inversiones de estabilización.
UNIVERSIDAD FRANCISCO DE VITORIA 105
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Las diagonales
Las grandes diagonales son la base de todos los ejercicios de Kabatt.
El sincronismo para el énfasis va desde distal a proximal
Niveles de dificultad de tratamiento:
1. Hacer iniciación rítmica (diagonal + vuelta pasiva).
2. Hacer inversiones con sostén. (ejemplo: diagonal a un lado + sostén + diagonal contraria).
3. Hacer inversiones sin sostén.
En principio se realizan con el paciente en decúbito supino, con la cabeza apoyada en una almohada baja
y lo más al borde posible de la camilla.
El terapeuta se sitúa del lado de la diagonal con el trocánter mayor situado a la altura de la articulación
que trabaja.
Normalmente trabajamos con una pierna y un brazo de forma aislada, pero para pacientes con gran
control motor podemos trabajar con ambas extremidades a la vez.
Se “toma la medida” al paciente:
1. Realizar la diagonal pasivamente; se le indica al paciente que siga el movimiento con la mirada;
se le van dando los comandos verbales; el terapeuta modifica su posición y las presas que realiza
hasta situarse ergonómicamente.
2. Realizar la diagonal pasivamente con las tomas definitivas.
3. Realizar la diagonal activamente con la técnica a usar.
LAS DIAGONALES SE NOMBRAN CON LA POSICIÓN FINAL DEL MOVIMIENTO.
DIAGONALES DEL MMSS: NO SE FLEXIONA EL CODO: empezamos iniciación rítmica (solo diagonal de ida
y la vuelta pasiva), inversión, sostén intermedio, sin sostén.
En principio las diagonales se hacen con presa en la muñeca y,
posteriormente, cuando el paciente lo controle mejor, se le guía
desde la mano. El paciente sigue el movimiento con la mirada todo
el tiempo. Otra opción es realizar las diagonales en decúbito lateral
para aprovechar el efecto de la gravedad, o en sedestación.
A. Abducción, flexión y rotación externa: extensión de muñeca, desviación radial y extensión
codo
a. Paciente: DS
i. La mano empieza: DC, FP y FD.
ii. La mano termina: DR, FD, y ED.
b. Fisioterapeuta: finta caudal, en dirección al movimiento que vamos a realizar, es decir,
a la diagonal con su cadera a la altura del hombro del paciente (pivotamos sobre
nuestros pies)
i. Mano interna: contacta con la primera comisura de la mano sobre la muñeca
del paciente con el que vamos a hacer la diagonal.
UNIVERSIDAD FRANCISCO DE VITORIA 106
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
ii. Mano externa: rodea el antebrazo y se ancla en el codo para poder resistir el
movimiento de rotación del hombro, como si lo quisiéramos abrazar
B. Aducción, extensión y rotación interna: cierre del puño, desviación cubital, flexión palmar
a. Paciente: DS
i. La mano empieza: DC, FP,DF
ii. La mano termina: DR, FR, DE
b. Fisioterapeuta: finta adelante craneal, rotamos sobre nuestros pies y terminamos en
finta adelante caudal
i. Mano interna: dejamos la mano cruzada con la del paciente, y dejamos en la
palma del paciente el primer espacio interdigital. NO AGARRA.
ii. Mano externa: rodea el antebrazo y se ancla en la cara interna del codo.
Le pedimos al paciente que apriete la mano, haga flexión palmar y acabo en rotación interna. 5 veces
como máximo.
UNIVERSIDAD FRANCISCO DE VITORIA 107
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
C. Aducción, flexión y rotación externa: cierre del puño, flexión palmar y desviación radial
a. Paciente: DS
i. La mano empieza: DC, FD,DE
ii. La mano termina: DR, FP, DF
b. Fisioterapeuta: Finta caudal, rodillas ligeramente flexionadas, terminamos en finta
craneal, pivotamos con nuestros pies.
i. Mano interna: en bandeja por la palma de la mano del paciente.
ii. Mano externa: rodea antebrazo y ancla en cara interna del codo del paciente.
Le pedimos al paciente que apriete mi mano (y tiramos hacia arriba para no hacer flexión de codo) y acabo
en rotación externa.
D. Abducción, extensión y rotación interna: apertura del puño, flexión dorsal y desviación cubital
a. Paciente: DS
i. La mano empieza: DR, FP,DF
ii. La mano termina: DC, FD, DE
b. Fisioterapeuta: Finta adelante craneal, pivotamos sobre nuestros pies y terminamos en
finta caudal.
i. Mano interna: Rodea el antebrazo del paciente, mano ancla en la cara dorsal
del codo.
ii. Mano externa: contacta con la primera comisura en el dorso de la mano del
paciente.
Le pido al paciente que empuje mi mano para forzar la flexión dorsal y acabo en rotación interna.
UNIVERSIDAD FRANCISCO DE VITORIA 108
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
DIAGONALES DEL MMII: RODILLA EXTENDIDA
E. Flexión, abducción, rotación interna, flexión dorsal del pie y eversión
a. Paciente: DS
i. El pie empieza: FP, I, FD, ADD
ii. El pie termina: FD, E, ED, ABD
b. Fisioterapeuta: Finta caudal, no pivotamos, solo damos un paso atrás para ampliar el
rango de movimiento
i. Mano interna: primera comisura de la mano encima de la rótula (primer dedo),
cara externa del muslo (resto de dedos)
ii. Mano externa: primera comisura en cara dorsal-externa del pie.
UNIVERSIDAD FRANCISCO DE VITORIA 109
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
F. Extensión, aducción, rotación externa, flexión plantar del pie e inversión
a. Paciente: DS
i. El pie empieza: FD, E, ED Y ABD
ii. El pie termina: FP, I, FD Y ADD
b. Fisioterapeuta: finta adelante caudal
i. Mano interna: contacta con el muslo por la parte interna.
ii. Mano externa: se ancla con los dedos en borde externo-planta del pie a la
altura de la cabeza de los metas.
UNIVERSIDAD FRANCISCO DE VITORIA 110
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
G. Flexión de cadera, aducción, rotación externa, flexión dorsal de pie e inversión
a. Paciente: DS
i. El pie empieza: FP, E, FD, ADD
ii. El pie termina: FD, I, ED, ABD
b. Fisioterapeuta: de finta adelante craneal pasa a doble
i. Mano interna: en la cara interna del dorso del pie
ii. Mano externa: en cara externa-posterior del calcáneo y a mitad de la diagonal
pasa a la cara interna del muslo
H. Extensión, abducción, rotación interna, flexión plantar y eversión
a. Paciente: DS
i. El pie empieza: FD, I, ED Y ABD
ii. El pie termina: FP, E, FD Y ADD
b. Fisioterapeuta:
i. Mano interna: talón de la mano interna en la planta del pie (I meta)
ii. Mano externa: con la primera comisura en la parte externa de la rodilla
UNIVERSIDAD FRANCISCO DE VITORIA 111
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
PATRONES DE CUELLO
El paciente realiza con la cabeza el movimiento que haría al seguir con la mirada la mano en la diagonal
2. Se trabaja en decúbito supino y en lateral, permitiendo un trabajo los flexores a favor de gravedad. El
trabajo en esfinge permite trabajar los flexores de cuello a favor de gravedad y los extensores en contra.
Combinado con resistencias a las cinturas escapular o pélvica, activa el volteo. En sedestación, permite un
trabajo tanto dinámico como estático.
Paciente: DS
Fisioterapeuta: Sentado a la cabeza del paciente. Colocamos una mano en la nuca del paciente,
la otra la primera comisura en la barbilla del paciente, el primer dedo queda en rama de la
mandíbula homolateral, resto de dedos en la rama contraria.
o Patrón de flexión: le pedimos al paciente que mire a su mano contraria.
o Patrón de extensión: le pido al paciente que mire a su hombro contrario.
TRABAJO CINTURAS: en cada diagonal se pone en pretensión el hombro o la pelvis con el movimiento
contrario al movimiento que vamos a realizar. Se trabaja en decúbito lateral
PATRONES DE PELVIS
Paciente: DL con piernas flexionadas.
Fisioterapeuta: delante o detrás del paciente.
o Direcciones:
Arriba: Cresta iliaca.
Abajo: isquion
Delante: EIAS
Atrás: EIPS
PATRONES DE CINTURA ESCAPULAR: permiten trabajar la escápula en caso de lesiones altas del plexo
braquial. El trabajo se realiza en dinámico, “tirando” o “empujando”, o en estático, “sosteniendo”.
Paciente: DL con piernas flexionadas.
Fisioterapeuta: delante o detrás del paciente.
o Direcciones:
Arriba: cara anterior de acromion.
Abajo: ángulo inferior escapula
Delante: borde entre pectoral y deltoides.
Atrás: cara posterior acromion.
PATRONES QUEBRADOS
Un patrón quebrado es un ejercicio donde la articulación intermedia de la gran diagonal (codo o rodilla),
también se mueve en su totalidad de recorrido; de modo similar a cómo en la gran diagonal lo hacen las
articulaciones distales y proximales.
Para que el trabajo sea más complejo parto de lo no fisiológico y cambio la colocación del cuerpo y de
las manos.
UNIVERSIDAD FRANCISCO DE VITORIA 112
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
PIVOTS
Es un ejercicio donde sólo una articulación se mueve en la totalidad de su recorrido; esa es la articulación
en la que se hace el énfasis para trabajar componentes articulares o musculares más analíticos.
MMSS
FLEXO-EXTENSIÓN DE CODO
Paciente: DS
Fisioterapeuta: finta adelante craneal, en mitad de la diagonal. Para la rotación interna juego
con la flexión de codo:
o Mano externa: en la muñeca
UNIVERSIDAD FRANCISCO DE VITORIA 113
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
o Mano interna: abrazo el codo
Para hacer extensión de codo trabajo con los rotadores externos de hombro. Trabajas una cosa
u otra en función de la musculatura débil del paciente.
PRONOSUPINACIÓN CODO
Dependiendo de la fuerza del paciente, lo haces con el codo en flexión o en extensión. Con el codo
extensión facilito el movimiento porque me ayuda los rotadores del hombro. Aun que trabajemos con el
codo en flexión no podemos olvidar el movimiento del hombro.
Paciente: DS
Fisioterapeuta: finta adelante doble, en mitad de la diagonal. Le pedimos al paciente que gire la
muñeca hacia pronación y supinación y una de mi mano hace resistencia hacia el movimiento y
la otra abraza el codo.
PATRONES DE LA MANO
Tendemos a utilizar la mano de dos formas preferentemente: para acciones finas utilizamos la mitad
radial de la mano y pronosupinación; en cambio para actividades que supongan grandes cargas de
sostén utilizamos la mitad cubital de la mano y supinación.
Diferencia la pinza de destreza y pinza de fuerza. Es muy útil en lesiones periféricas
UNIVERSIDAD FRANCISCO DE VITORIA 114
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
PINZA DE DESTREZA
Trabajo en la diagonal de la bandeja y espadachín. Finta adelante craneal. Con la mano externa agarro el
pulgar (la cual ofrece más resistencia) y la mano interna en la palma de los otros dedos. Parte con la
mano en mi pecho y le pido que cierre la mano.
Trabajo la pinza tanto en flexión como en extensión. Para la extensión pongo las manos en el dorso.
PINZA DE FUERZA
Trabajo en la diagonal de peinarme y robar. Con las mismas tomas que la anterior. Y para trabajar la
extensión ponga las manos en el dorso de la mano.
PATRONES DEL PIE
El trabajo de los rotadores de cadera, refuerza la musculatura del pié mediante la irradiación. El mi se
mantiene a medio camino del recorrido de la gran diagonal. El trabajo de los patrones en sedestación se
usa mucho en los pacientes con ictus.
UNIVERSIDAD FRANCISCO DE VITORIA 115
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
MMII
PIVOTS DE RODILLA
Paciente: sedestación
Fisioterapeuta: sentado
Las resistencias las vamos a ofrecer con una mano en el tobillo y la otra mano en el lado externo
del muslo. Y lo hacemos en ambas diagonales de MMII y en función de que en dirección vaya
cambiamos las tomas.
Si el paciente tiene mal control del tronco lo ponemos en supino. Requiere más ayuda activa del paciente.
Paciente: DS
Fisioterapeuta: finta adelante
Las resistencias las vamos a ofrecer con una mano en el tobillo y la otra mano en el muslo. Y lo
hacemos en ambas diagonales de MMII y en función de que en dirección vaya cambiamos las
tomas.
ESTABILIZACIONES RÍTMICAS
Se trabaja desde las extremidades, cabeza y cinturas pélvica y escapular. Se pueden usar múltiples
posiciones: sedestación, bipedestación, cuadrupedia, esfinge, arrodillado sobre los talones, arrodillado a
dos puntos, sedente caballero, etc… se contraindican en caso de parkinson, a.c.v. espástico y con
precaución, en esclerosis en placa.
IMPLEMENTACIÓN DEL TRATAMIENTO
Aplicación en las AVD Usamos las técnicas que creemos que son más adecuadas para trabajar la postura
y el movimiento. De igual modo, seleccionamos patrones globales y patrones de facilitación más
adecuados para mejorar la ejecución del paciente.
PATRONES DIAGONALES
Son patrones de movimiento en masa, que se observan en la mayoría de las actividades funcionales. Parte
del trabajo de la valoración e intervención del terapeuta ocupacional debe ser reconocer esos patrones
diagonales en la realización de las AVD.
Necesitamos conocer estas diagonales para identificar las áreas de deficiencia. Se pueden observar dos
movimientos diagonales en cada parte del cuerpo:
UNIVERSIDAD FRANCISCO DE VITORIA 116
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Cabeza y cuello.
Tronco superior e inferior.
Extremidades.
Cada patrón diagonal tiene un componente de flexión y otro de extensión, ambos con rotación y
movimiento hacia la línea media o alejándose de ella.
En las actividades funcionales, no se realizan todos los componentes del rango total del movimiento
(ROM). Aún más, durante su ejecución las diagonales interactúan cambiando de un patrón a otro cuando
se cruzan en los planos transversal y sagital del cuerpo.
UNIVERSIDAD FRANCISCO DE VITORIA 117
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
EJEMPLOS DE PATRONES BILATERALES
Los MMSS o MMII se mueven simultáneamente en direcciones opuestas, en la misma diagonal o en
diagonales distintas.
Si las extremidades pareadas realizan movimientos en diagonales combinadas, se da un efecto
estabilizador de la cabeza-cuello-tronco, debido a que el movimiento opuesto de las extremidades se
realiza mientras la cabeza y el cuello permanecen en la línea.
Los MMSS o los MMII realizan movimientos similares al mismo tiempo en los patrones bilaterales
simétricos. En el caso del MMSS, estos patrones simétricos, facilitan la flexión y extensión del tronco.
UNIVERSIDAD FRANCISCO DE VITORIA 118
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Los MMSS o MMII realizan a la vez movimientos hacia un mismo lado del cuerpo, lo que facilita la rotación
del cuerpo. Se pueden realizar con los brazos en contacto, como cuando se tala un árbol.
Se observa el tener los brazos en contacto, tocándonos a nosotros mismos cuando existe dolor o cuando
hacemos un movimiento y necesitamos mayor control o fuerza, como ocurre que en el jugador de béisbol
o el tenista, que usan el revés a dos manos ara incrementar el control del golpe.
TEMA 8: ESTIMULACIÓN ELÉCTRICA FUNCIONAL (F.E.S.). BIOFEEDBACK E.M.G. NEUROFEEDBACK
Bottom-up approach
Engloba aquellos enfoques terapéuticos que trabajan en el nivel físico (el más bajo) intentando influir en
el nivel neural (el más alto); intentan recuperar al paciente merced a los mecanismos de la
neuroplasticidad. No está claro aún como funciona este proceso y cada modelo terapéutico (bobath,
perfetti, vojta, etc…) ofrece una explicación particular del modo en el que influyen sobre el proceso de la
neuroplasticidad.
Top-down aproach
Se refiere a los modelos terapéuticos que se fundamentan en el estado del cerebro tras el ictus,
normalmente usando interfaces de diversos tipos: robóticas, FES, BFB, BCI O NFB, etc... Intentan provocar
cambios directamente a nivel cerebral (el nivel más alto) que luego se reflejarán en cambios sensorio-
motores en el paciente (el nivel más bajo)
UNIVERSIDAD FRANCISCO DE VITORIA 119
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 8.1: ESTIMULACIÓN ELÉCTRICA FUNCIONAL (F.E.S.)
Introducción
La electroestimulación es una técnica de fisioterapia usada en numerosas patologías: la hemiplejia
constituye un reciente campo de aplicación que requiere de unos parámetros específicos, diferentes de
los aplicados en otras patologías, y basados en los últimos avances de las neurociencias, especialmente,
aquellos que tienen que ver con el entrenamiento en la activación cognitiva.
La electroestimulación recibe diferentes nombres que pueden usarse como key words en busquedas
bibliográficas:
E.S: Electrical Stimulation.
N.M.E.S: Neuromuscular Electrical Stimulation.
E.M.S: Electrical Muscular Stimulation.
F.E.S: Functional Electrical Stimulation
Objetivos
1. Aumentar la fuerza y disminuir la atrofia de los músculos paréticos.
2. Elongar los músculos espásticos que suelen estar retraídos.
3. Mejorar la propiocepción gracias al estímulo que se produce a nivel de los receptores musculares
y tendinosos.
4. Mantener el trofismo del músculo y de sus envolturas conectivas, evitando el acúmulo de
productos de deshecho, el déficit de agua, oxígeno y nutrientes y la aparición de adherencias que
restrinjan los planos de deslizamiento y lleguen a provocar acortamientos del tejido.
Principios de aplicación
Primero las fibras más delgadas y después a medida que aumenta la contraación se reculetran fibras de
mayor grosor
UNIVERSIDAD FRANCISCO DE VITORIA 120
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Este principio sostiene que la contracción voluntaria depende del principio de la talla, es decir, primero
se contraen las fibras lentas y después las rápidas a medida que se necesita más fuerza.
La actividad cortical, a través de la concentración, también es fundamental para optimizar el rendimiento
muscular, de ahí la importancia de prestar atención al estímulo e intentar ejecutar voluntariamente el
movimiento que la electroestimulación induce. Solo prestando atención al estímulo se producen cambios
a nivel cortical, mediante la sinaptogénesis.
En cierto modo, tan importante como ejecutar un movimiento es la representación mental del mismo y,
sin ella, el movimiento sería patológico; por esta razón es tan importante durante la sesión de
electroestimulación pedirle al paciente que sienta el movimiento que la corriente provoca y que intente
ejecutarlo, aunque no lo consiga, este proceso de visualización mental ya provoca un pre-reclutamiento
de motoneuronas a nivel medular y cortical.
La contracción voluntaria es asincrónica (concepto de sumación espacial) es decir, el número de fibras
reclutadas se rige por el principio de la talla en función de la fuerza que se quiere hacer. La
electroestimulación es sincrónica, es decir, un solo pulso provoca una única y simultánea contracción de
todas las fibras musculares (100% de reclutamiento).
La estimulación eléctrica no es fisiológica, por ello siempre se debe combinar la contracción voluntaria
con la electroestimulación.
La contracción voluntaria es más fatigante que la electroestimulación a nivel cardiovascular y nervioso
(agotamiento de neurotransmisores), lo que es útil en los pacientes con ACV. que suelen tener asociados
problemas cardíacos. Solo a nivel de consumo energético (gasto de ATP) la eletroestimulación es más
fatigante que la contracción voluntaria.
La contracción voluntaria produce una contracción más potente que la electroestimulación (esta solo
genera un 20-30% de la fuerza máxima voluntaria), esto se debe a que la contracción voluntaria provoca
la contracción, no de un solo músculo, sino de toda una cadena muscular, además de generar una
compleja actividad nerviosa de la que carece la electroestimulación.
La electroestimulación solo hipertrofia a nivel de los sarcómeros (entrenamiento estructural), pero no
actúa sobre los procesos de coordinación (entrenamiento funcional).
Por ello es importante decirle al paciente que intente contraer el músculo a la vez que es estimulado.
Además, tras la sesión es importante ejecutar AVDs que impliquen los músculos estimulados antes de
transcurridos 10 minutos de la sesión (entrenamiento cognitivo).
La frecuencia usada de 33 Hz (o un rango de 30 Hz a 35 Hz) provoca la tetanización del músculo. A medida
que la frecuencia aumenta, también aumenta la fuerza de la contracción al reclutar fibras cada vez más
rápidas, pero también más fatigables, por lo que el músculo también se agota y claudica.
UNIVERSIDAD FRANCISCO DE VITORIA 121
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Parámetros de aplicación
Los electrodos se suelen colocar en los puntos motores. Un punto motor es un punto macroscópico, y hay
uno por cada vientre muscular; es el punto por donde el nervio motor atraviesa la fascia muscular para,
luego, dividirse en millones de axones que acaban en sus correspondientes placas motoras.
Este punto suele estar en el 1/3 medio del vientre muscular y coincide con la zona más prominente del
músculo. En pacientes con ACV se localiza moviendo el electrodo sobre la zona donde supongamos que
está hasta conseguir una contracción óptima.
Asociar la contracción eléctrica y la voluntaria de una mayor sensación de tensión pero una menor
sensación de corriente, lo que permite una mayor intensidad de modo más confortable. Evitar electro
estimular un músculo en acortamiento ya que es más doloroso al no permitir a las fascias aumentar de
volumen al producirse la contracción; por ello suele colocarse la articulación en una posición de discreto
alargamiento del músculo implicado.
La frecuencia de trabajo usada es de 33 Hz (o un rango de 30 Hz a 35 Hz), para activar las fibras tipo I,
rojas y pequeñas, que actúan en el trabajo aeróbico y lento.
33 Hz mejora la atrofia ya que son las fibras lentas las primeras en atrofiarse debido a que necesitan estar
siempre activas.
Se usan impulsos rectangulares bifásicos simétricos o asimétricos. El hecho de usar impulsos bifásicos en
vez de monofásicos se debe a que, así, disminuye en gran medida el riesgo de quemaduras químicas a
nivel de los electrodos, permitiendo intensidades y tiempos de aplicación mayores sin este tipo de riesgo.
1. Rectangular, bifásica (+ y -),
simétrica (misma forma),
compensada (misma carga)
UNIVERSIDAD FRANCISCO DE VITORIA 122
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Se elige el tiempo de pulso más largo posible (de 350 a 450 μsg según los diferentes aparatos) para que
solo se contraigan las fibras paréticas, que no se pueden adaptar al mismo.
Al aplicar electroestimulación, el ancho de pulso elegido es el máximo que permita el aparato. En
individuos delgados, esto puede provocar la irradiación de la corriente hacia otros músculos por lo que se
sigue la siguiente regla:
I.M.C. de 25 → 200 µsg
Por cada variación, arriba o abajo, de un punto en el i.m.c. la anchura de pulso se aumenta o disminuye,
respectívamente, en 50 µsg
La intensidad debe ser alta pero no dolorosa; se ha observado que hay un límite para la intensidad de la
contracción, y los impulsos que la excedan solo generan dolor.
UNIVERSIDAD FRANCISCO DE VITORIA 123
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
En el paciente con ACV se construyen trenes de impulso con tiempos de trabajo largos, y, además, de
pendiente progresiva todo el tiempo posible para evitar la espasticidad (en la práctica, con una duración
de 5 a 10 sg suele ser suficiente).
El tiempo de reposo entre tren y tren de impulsos debe durar, al menos, el doble que estos ya que los
músculos paréticos necesitan de un periodo de recuperación mayor
Los electrodos se colocan como queramos, siempre que consigamos una buena contracción y que esta
sea lo más confortable posible.
Aplicación en los músculos supraespinoso (fig. 1) o infraespinoso (fig. 2) por un lado, y en el deltoides
posterior por otro, para coaptar la articulación glenohumeral, que suele estar subluxada hacia caudal; se
busca la aplicación que consigue la mejor contracción sin elevación del hombro por el trapecio superior.
En los radiales a nivel del epicóndilo lateral y, o bien en la cara dorsal del antebrazo (fig. 1), o en el punto
nervioso del radial unos 10 cm por encima del epicóndilo lateral (fig. 2).
UNIVERSIDAD FRANCISCO DE VITORIA 124
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
El objetivo es activar la flexión dorsal de la muñeca y evitar el edema en la misma. También se pude
combinar con la aplicación en los extensores de los dedos en el 1/3 medio del antebrazo. De nuevo
buscamos la aplicación que consigue la mejor contracción con flexión dorsal y desviación radial (no
cubital) de la muñeca.
En el oponente del pulgar para evitar la atrofia y la fibrosis de los músculos de la primera comisura
interdigital. Colocamos un electrodo sobre la eminencia tenar y el otro sobre el túnel carpiano para
estimular al nervio mediano para activarlo.
Debemos evitar que se flexionen la muñeca y los dedos ya que ello reproduce la patología del paciente.
Sobre los peroneos largo y corto con el objetivo de activarlos y evitar el arrastre del pie durante la marcha;
buscamos la flexión dorsal con eversión del pie, nunca con inversión ya que activa al tibial anterior y
reproduce la patología, salvo que no podamos activar peroneos.
Sobre los iliolumbares y dorsal ancho del hemicuerpo afecto: buscamos mejorar la alineación del tronco
y disminuir la lateralización del mismo
A nivel del cuádriceps (vasto interno, externo o ambos) buscamos mejorar el reclutamiento activo y evitar
el bloqueo en hiperextensión de la rodilla.
UNIVERSIDAD FRANCISCO DE VITORIA 125
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
A nivel de la musculatura suprahioidea buscamos mejorar el ascenso de la faringe durante la deglución.
Se puede colocar una fronda para evitar el descenso de la mandíbula.
ELECTROESTIMULACIÓN FACIAL
Utilizamos un electrodo-lápiz negativo (el indiferente se puede colocar en la región deltoidea) en el caso
de que apliquemos I.F si usamos TENS la polaridad de los electrodos es indiferente. La aplicación se realiza
sobre los puntos motores que queramos activar; la intensidad se sube y baja manualmente y provocamos
10 o 15 contracciones.
Los puntos motores se localizan con precisión usando un martillo de reflejos para provocar pequeñas
contracciones. Es aconsejable que el paciente realice simultáneamente el gesto que queremos activar.
UNIVERSIDAD FRANCISCO DE VITORIA 126
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 127
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
ELECTROESTIMULACIÓN PROPIOCEPTIVA
Usamos corriente continua con pulsador.
1. La frecuencia usada es de 80 Hz.
2. El ancho de pulso, de nuevo, el máximo que permita el aparato.
3. La intensidad, máxima, “c” en el umbral de “d”, siendo fácil alcanzar los 40 ma. El objetivo es
provocar una sensación de “pinchazo” lo más clara y perceptible para el paciente con un objetivo
propioceptivo, estimular la contracción voluntaria durante la realización de la actividad.
UNIVERSIDAD FRANCISCO DE VITORIA 128
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
TEMA 8.2: BIOFEEDBACK E.M.G.
Introducción
El aprendizaje motor requiere feedback; cuando una persona está adquiriendo una nueva habilidad, o
modificando una habilidad ya adquirida debido a una disfunción física, el feedback sensorial optimiza el
aprendizaje motor.
La electromiografía es una disciplina que se ocupa de la evaluación clínica y neurofisiológica de la
patología neuromuscular y de ciertos aspectos de la patología del SNC (daño cerebral adquirido, TCE
etc…).
Actualmente, el uso de aparatos que operan con biofeedback, amplificando la señal generada en las
placas motoras, ha permitido la introducción de esta herramienta terapéutica en el tratamiento de
pacientes con daño cerebral adquirido, proporcionándoles un refuerzo muy útil en la mejora del control
motor y de la función deficitaria.
Esto les permite a los pacientes desarrollar sus habilidades sensorio-motoras específicas y mejorar el
movimiento, no solo de un modo analítico, sino durante una tarea ocupacional; el uso de aparatos
portátiles y de fácil manejo ha hecho extensible su uso en el control y mejora funcional de las actividades
de la vida diaria.
Los sistemas de biofeedback Electromiográficos, son dispositivos que permiten ampliar una señal
fisiológica, en este caso concreto, la actividad de los músculos monitorizados, presentándola de una forma
simple de entender para el paciente, mediante gráficas, animaciones, sonidos, etc…
UNIVERSIDAD FRANCISCO DE VITORIA 129
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
De este modo se facilita la capacidad del sujeto de controlar voluntariamente su actividad muscular por
el hecho de darle información puntual acerca de la misma de una forma proporcional al nivel de ejecución
o control de la función.
MODELO DEL SERVOMECANISMO
Los servomecanismos son sistemas de control que permiten regular una función, en este caso la muscular.
Estos sistemas son autoadaptativos, cambian en función de las variaciones del medio, y abiertos,
interaccionan con el medio modificando la función según los cambios que se introducen en el sistema.
Así pues, podemos decir que los sistemas de biofeedback consideran al sistema nervioso del paciente
como un servomecanismo abierto muy complejo, donde el dispositivo electrónico proporciona
información al sujeto que genera un feedback.
Control de la contracción con biofeedback con EMG la corteza motora toma una decisión (a) que va al
programa motor, donde se da la orden de ejecución (b); en el centro comparador se compara la
contracción realizada (d y e) con la programada (c), cuyas diferencias son enviadas a la corteza motora (f),
que realiza las correcciones pertinentes.
BASES DEL BFB
Se consideran dos tipos de feedback:
Feedback positivo: la salida (la acción ejecutada) provoca el efecto de aumentar la entrada
(fuente de información), provocando un efecto de aceleración que aleja al sistema de la
estabilidad.
Feedback negativo o inhibitorio: la salida provoca una disminución de la entrada, de modo que
el sistema recupera el equilibrio.
La propiocepción es una fuente esencial de feedback sensorial, siendo también importante la información
visual, auditiva y táctil; por eso, cualquier déficit en el flujo o la organización aferente sensorial
(propioceptiva y exteroceptiva) producirá una alteración en la ejecución del patrón motor.
Las principales teorías propuestas para describir los efectos del entrenamiento con biofeeback se basan
en dos modelos fundamentales:
1. Modelo del aprendizaje instrumental u operante basado en la importancia del refuerzo y la
motivación.
2. Modelo del procesamiento de la señal basado en la importancia de la elaboración de la imagen
motora a nivel cortical
UNIVERSIDAD FRANCISCO DE VITORIA 130
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
B.F.B. Y CONDICIONAMIENTO OPERANTE
El condicionamiento operante es la base del aprendizaje basado en el ensayo-error, de tal manera que
cualquier recompensa puede ser utilizada para reforzar inmediatamente cualquier respuesta que se ha
emitido. El biofeedback es muy similar en su metodología al condicionamiento operante, hasta el punto
de ser considerado una prolongación del mismo.
El registro de una actividad fisiológica (en nuestro caso la contracción muscular) es llevado a un aparato
de monitorización que transmite la variable medida y la devuelve (feedback) de tal forma que facilita el
control de dicha variable fisiológica.
El biofeedback requiere que un estímulo exteroceptivo sea contingente con la actividad monitorizada,
acompañándola; este estímulo puede ser un sonido, una luz, una gráfica o una animación en la pantalla
del ordenador, etc…
Técnicas
Reforzamiento: se define como toda acción que aumenta (positivo) o disminuye (negativo o inhibitorio)
la frecuencia de la respuesta.
En los aparatos de biofeedback, el feedback que se provee al paciente funciona como un reforzador
secundario, ya que su presentación (luces, sonidos, gráficas en la pantalla del ordenador, etc…) tienen
poco valor intrínseco, pero adquieren valor cuando el paciente establece la conexión del feedback con la
mejora de su sintomatología.
Para ello es necesario, al inicio de la terapia, crear ese nexo, motivando al paciente por medio de elogios
cada vez que consiga mejorar su ejecución bioinformativa.
Programas de reforzamiento: para adquirir y mantener el control de la conducta es necesario realizar un
programa estructurado de distribución de esfuerzos. Al principio, se aplicará un feedback continuo, que
se presenta únicamente si se consigue la meta propuesta.
Una vez que el paciente adquiere el dominio de la conducta, se realiza un reforzamiento intermitente, es
decir, el feedback se produce cuando el paciente ha emitido varias respuestas, y no después de cada una
de ellas. Gradualmente se le irán pidiendo más respuestas antes de proporcionarle el feedback, de este
modo se intenta conseguir la modificación permanente de la conducta sin necesidad del aparato de
biofeedback
Moldeamiento: consiste en la presentación de respuestas sucesivas que se asemejen cada vez más a la
deseada, para ello se establecen umbrales que el paciente debe intentar alcanzar.
Generalización: es la lógica extensión del modelado; consiste en la transferencia del estímulo a otros
distintos a aquellos con los que se hizo el entrenamiento. Lo más frecuente es que el paciente extienda el
control de la conducta, de la sala de tratamiento a las actividades de su vida diaria, primero mediante el
control proporcionado por un dispositivo portátil de biofeedback y, finalmente, sin necesidad del mismo.
UNIVERSIDAD FRANCISCO DE VITORIA 131
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Otra opción es que el cambio de actividad en el músculo trabajado se extienda a músculos cercanos, con
lo que la función global mejora significativamente.
UTILIZACIÓN DE LA IMAGEN MENTAL
Para conseguir modificar la impronta neurológica y mejorar la sintomatología del paciente, es necesario
conseguir una activación cerebral previa, es decir, se le pide al paciente que intente imaginar la actividad
que luego va a tener que ejecutar.
Este proceso preactiva a casi todas las áreas cerebrales que van a intervenir cuando se ejecute realmente
la acción; de hecho, este paso previo provoca cambios en el registro electromiográfico.
Este proceso de creacción de una imagen mental de la actividad involucra fundamentalmente a tres
procesos:
1. Creación de una imagen visual: le pedimos que imagine una situación.
2. Creación de una imagen somestésica: le pedimos que imagine las sensaciones que se producen
en esa situación.
3. Creación de una imagen motora: le pedimos que imagine un movimiento (p. Ejm. Estira los
brazos). Según el tipo de afectación, usamos con el paciente diferentes modalidades de
evocación:
a. Imaginar un movimiento con una articulación determinada en la zona afectada. 2
b. Imaginar un movimiento primero en el lado no afecto.
c. Imaginar sensaciones en el lado afecto.
PRINCIPIOS DE APLICACIÓN EN EL A.C.V.
La hemiplejia es la alteración de la respuesta motora al medio, causada por una lesión cerebral
caracterizada por una disfunción del tono en el hemicuerpo, que imposibilita o disminuye la ejecución del
movimiento normal. Los pacientes presentan diferentes afectaciones dependiendo del grado de lesión
neurológica padecida.
A nivel motor se produce una disfunción motora en diversas áreas y grados; además, si implica al
hemisferio cerebral izquierdo, suele producir una afectación del área del lenguaje y, si es muy extensa,
puede afectar a las funciones cognitivas (atención, memoria, conexión con el entorno, etc…) todo lo cual
dificulta el uso del biofeedback electromiográfico.
En el daño cerebral adquirido se producen, básicamente, tres tipos de alteraciones: déficit sensitivo,
hipotonía muscular e hipertonía muscular.
UNIVERSIDAD FRANCISCO DE VITORIA 132
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Aplicación del B.F.B-E.M.G
En relación al tratamiento con biofeedback electromiográfico, nos centraremos en la hipotonía y en la
hipertonía. La hipotonía se manifiesta como una disminución del uso del sistema neuromuscular, y la
hipertonía se manifiesta, bien como hipertonía en reposo, bien como sobreactividad muscular que
dificulta el movimiento coordinado.
El biofeedback tiene como misión detectar y mostrar la función residual que, de otra manera, no es
reconocida, para que el paciente la desarrolle. En los casos más frecuentes, donde la sintomatología
principal es la debida a la hipertonía, el objetivo del tratamiento es atenuarla cuando se presente y,
posteriormente, facilitar el movimiento.
UNIVERSIDAD FRANCISCO DE VITORIA 133
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Durante la prueba, se le solicita al paciente que realice una inspiración profunda que, normalmente, no
debería modificar excesivamente el registro.
Seguidamente se le pide que realice la actividad varias veces hasta que se observe un aumento
significativo en la dispersión, lo cual indica el agotamiento muscular. Con esta prueba determinamos,
además de los parámetros anteriores, el número óptimo de repeticiones sin que aparezca dispersión, así
como el tiempo óptimo de descanso para que la línea de base recupere la normalidad.
Valor medio de la línea de base: representa el valor promedio de actividad, en µv, del músculo en reposo;
en el músculo sano suele ser de unos -10 µv.
Valor umbral medio: representa el valor medio de las intensidades de las contracciones de mejor calidad.
Dispersión: representa la aparición de oscilaciones en las intensidades de la contracción; su aumento
indica la fatiga muscular creciente y que la actividad debe cesar.
Para calcularla se toma la diferencia entre los picos máximo y mínimo del segmento de la contracción de
mejor calidad, es decir, donde la dispersión aún no ha aumentado excesivamente.
Lo ideal es trabajar con una dispersión baja, tanto en intensidad como en porcentaje, es decir, con una
contracción suave y homogénea con poco gasto energético.
La alteración en la forma de las curvas por dispersión, excesiva duración, alteración de la forma de ascenso
y descenso, etc… indica falta de entrenamiento, alteración neurológica o un déficit sensitivo, sobre todo
en las fibras fásicas que son las de ajuste rápido ante los estímulos sensitivos, provocando respuestas
premotoras reflejas y automáticas muy rápidas.
El modo de calcular la dispersión varía según le pidamos al paciente que realice una contracción tónica o
fásica.
UNIVERSIDAD FRANCISCO DE VITORIA 134
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Actividad fásica: es la que aparece al realizar una contracción brusca e intensa, generando una curva en
forma de pico de una duración aproximada de 1 sg en el músculo sano.
Actividad tónica: es la que aparece en la mayoría de las actividades de la vida diaria, generando una curva
con meseta estable.
Factor de correlación agonista-antagonista: representa la proporción entre la intensidad de contracción
de un músculo y su antagonista en una actividad.
Suele ser de 3 normalmente, es decir, la intensidad de contracción del agonista es tres veces mayor que
la del antagonista.
Factor 1:1 agonista y antagonista se contraen con la misma intensidad indicando una fijación articular
funcional (músculos estabilizadores).
Factor 1:3 el antagonista es más potente, indicando espasticidad.
Factor 3:1 es lo normal.
Factor 4:1 indica un agonista muy entrenado con una función muy optimizada (deportistas). En pacientes
con ictus, hay que valorar si este factor de correlación se normaliza (buen pronóstico) o no (mal
pronóstico).
Conducta clínica en función del factor de correlación:
Factor 3:1 o mayor trabajar solo con E.M.G.
Factor 3:3 a 1:1 combinar E.M.G. y F.E.S.
Factor menor de 1:1 comenzar solo con F.E.S. y, cuando llegue a ser de 1:1, combinar F.E.S. con
E.M.G.
La fatiga muscular provoca la facilitación del antagonista; en un ictus, esto significa que un músculo
parético termina provocando la espasticidad del antagonista
UNIVERSIDAD FRANCISCO DE VITORIA 135
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
End plate potential (E.P.P.): es el punto de arranque de la contracción que debe coincidir con el momento
en que se da la orden de realizarla. En los pacientes con daños neurológicos suele estar retrasado, de
modo que genera la contracción más tarde que la orden de realizarla. Todo E.P.P. que dure más de 2 sg
indica un problema de comprensión o de ejecución.
Electro-mechanical delay (E.M.D.): es la velocidad con la que el músculo se activa y desactiva.
Normalmente esta velocidad suele ser muy alta, de modo que las pendientes de ascenso y descenso de
la curva son muy verticales.
Los E.M.D. combinados con los E.P.P. pueden ser:
Estáticos: un E.P.P. corto con un E.M.D. largo indica una lesión progresiva si la longitud de los
mismos no varía. En este caso hay que evitar sobrecargar de los músculos dañados para que no
se dañen más, incluyendo el uso de suplencias musculares.
Transitorios: cuando ambos son largos y se acortan con el entrenamiento indican un músculo
desentrenado.
Progresivos: en enfermedades degenerativas (musculares o nerviosas) el E.M.D. es largo y se
alarga cada vez más debido a que el paciente empeora.
Metodología
Para lograr el éxito con B.F.B. son necesarias, de media, unas 10 sesiones con una frecuencia de una sesión
a la semana (se necesitan unas 56 horas para dejar una impronta en el s.n.). En cada sesión se realizarán
varios ensayos donde el objetivo es que la línea de base final aumente o disminuya, según lo que
queramos conseguir. De cada 3 ensayos, 2 deben tener éxito y lograr ese objetivo.
El primer paso es establecer el umbral, normalmente un 80% del valor medio de la prueba activa, a
alcanzar durante los ensayos. A continuación establecemos el objetivo a lograr en 10 sesiones.
El entrenamiento con B.F.B. - E.M.G. pasa por las siguientes etapas:
Adquisición de una habilidad: se realiza el entrenamiento solo con B.F.B. - E.M.G. el paciente
puede llevarse el aparato a su casa para entrenar a domicilio.
Mantenimiento de habilidades: se trabaja al 50% con B.F.B. - E.M.G. y el otro 50% del tiempo
sin el aparato.
Generalización: el paciente trabaja sin B.F.B. - E.M.G. en sus A.v.d.s y se hace la evaluación
prealta y un seguimiento.
UNIVERSIDAD FRANCISCO DE VITORIA 136
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Aplicación práctica
1. Se usan electrodos de superficie, dos sobre el vientre del músculo a testar (sensores activos) y
un tercero sobre una zona eléctricamente neutra (tierra), es la aplicación tripolar.
2. Solo detectamos la actividad de músculos superficiales; los sensores se colocan en la dirección
de las fibras musculares y muy próximos entre sí, sobre la zona más gruesa del vientre muscular
(donde hay más placas motoras).
3. Conviene descamar la piel y limpiarla con alcohol.
4. Eliminar fuentes de interferencias (teléfonos móviles, fluorescentes, relojes de pulsera, etc...).
5. Para aplicaciones en las extremidades, usar un filtro de banda ancha; en las aplicaciones en el
tronco y cinturas escapular y pélvica, usar un filtro de banda estrecha para eliminar la
interferencia del corazón.
Podemos usar dispositivos como el neurotrac myoplus con electrodos gelificados, electrodos secos de Ag/
AgCl o electrodos adhesivos, usados solo para trabajar en modo E.T.S.
TEMA 8.3: NEUROFEEDBACK
Introducción
Del mismo modo que podemos entrenar el cuerpo para que los músculos estén relajados y flexibles,
podemos entrenar el cerebro para provocar determinados estados mentales. En realidad, más que de
neurofeedback habría que hablar de biofeedback con E.E.G.
Cuando hacemos un ejercicio aeróbico, podemos conocer, gracias al pulsímetro, si nuestra frecuencia
cardíaca es demasiado alta o lenta, y cambiarla para conseguir un resultado óptimo.
Del mismo modo, cuando le damos a nuestro cerebro información acerca de las ondas cerebrales,
podemos cambiar su funcionamiento a través del neurofeedback. El sujeto reconoce aquellas ondas
cerebrales cuya intensidad desea aumentar o disminuir y se entrenan las adecuadas a cada tarea y
momento.
¿Qué es lo que entrenamos?
Ondas lentas: Son las ondas de la creatividad y de la intuición. Cuando el cerebro trabaja en estas ondas
la persona está pensando o soñando, utiliza imágenes en vez de palabras y le resulta más fácil saltar de
una respuesta a otra que organizarse paso a paso. Si el sujeto permanece “pegado” a estas ondas tendrá
problemas de atención, problemas de aprendizaje o estará deprimido.
UNIVERSIDAD FRANCISCO DE VITORIA 137
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Ondas rápidas: son las ondas de lo lógico y lo racional con un procesamiento adecuado de las palabras,
buena utilización de los pasos y secuencias y el sujeto puede estar enfocado interna o externamente. Si
el sujeto permanece “pegado” a estas ondas puede tener un trastorno compulsivo, un trastorno obsesivo
o un trastorno de ansiedad.
Ondas intermedias: son las ondas de los estados puros del conocimiento. Incluyen algunos estados
especiales como algunos momentos “cumbre” del deporte. El sujeto experimenta habilidad para hacer
bien las cosas en “piloto automático”, calma mental, relajación física y estar presente en el momento se
asocian a estas ondas. Si el sujeto permanece “pegado” a estas ondas puede ser incapaz de realizar una
sola tarea y aparecer como falto de motivación.
¿Qué es lo que podemos cambiar?
1. Aumento de la concentración, la memoria, la creatividad y la intuición.
2. Aumento del control de la conducta, de las emociones y de los estados negativos.
3. Mejorar el humor y aceptar experiencias traumáticas del pasado.
4. Mejorar el sueño, el apetito y otras funciones físicas.
5. Mejorar el dolor crónico.
6. Mejora del síndrome del colon irritable.
7. Mejora del rendimiento.
Por tanto, a nivel metodológico, podemos hacer tres cosas:
1. Mapeo cerebral para determinar la morfología-funciones cerebrales.
2. Determinar los estados cerebrales, es decir, las funciones a rehabilitar.
3. Aplicación de protocolos de tratamiento (aumentar beta-inhibir theta, protocolo peniston,
etc…).
El nivel de evidencia científica es muy alto, nivel IV en los síndromes de déficit de atención y/o de
hiperactividad, y nivel III en el ictus. Con N.F.B. valoramos estados cerebrales (no es un mapeo cerebral)
para detectar alteraciones neurológicas. Básicamente valora la intensidad (µv) de las ondas lentas (THETA,
ALFA LOW…) y rápidas (ALFA HIGH, S.M.R.).
Objetivos
Con N.F.B. entrenamos estados mentales a través del control de las ondas rápidas y lentas. En general
entrenamos:
1. Mejora cognitiva.
UNIVERSIDAD FRANCISCO DE VITORIA 138
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2. Crear un estado alerta-relajado (aquí y ahora).
3. Aplicaciones clínicas.
4. Mejora del rendimiento en deportistas de élite.
El objetivo del N.F.B. es ayudar al sujeto a alcanzar la autorregulación de su estado mental y producir un
estado mental óptimo:
1. Alerta.
2. Relajado.
3. Ser consciente.
4. Calmado.
5. Estar enfocado.
6. Buena concentración y facilidad para resolver problemas.
En función de las distintas necesidades del sujeto enfocaremos el entrenamiento más en algunas
características que en otras.
Estado mental a conseguir
Relajación: aumentar la banda E.E.G. de 11-15 Hz combinado con relajación muscular y
respiración en R.S.A.
Consciente: aumentar la banda E.E.G de 12 Hz y de 12-15 Hz junto a relajación muscular y
descenso de la banda E.E.G. de 16-35 Hz.
Reflexión: aumento de la banda E.E.G. de 11-13 Hz.
Calma: aumento de la banda E.E.G. de 12-15 Hz y disminución de la banda E.E.G. de 24-35 Hz.
Estar enfocado: disminuir la banda E.E.G. de 3-10 Hz.
Concentración para resolución de problemas: aumentar la banda E.E.G. de 16-19 Hz y de 9 Hz.
Creatividad: aumento de la banda E.E.G. de 4-7 Hz.
Algunas cefaleas: aumentar la banda E.E.G. de 39-41 Hz.
Control analítico motor: aumentar la banda E.E.G. de 12-15 Hz.
Neuronas espejo: aumentar la banda E.E.G. de 7-10 Hz.
UNIVERSIDAD FRANCISCO DE VITORIA 139
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Usamos tres electrodos, uno (+) activo, otro (-) activo y el electrodo de tierra (siempre en la oreja dcha).
Colocación monopolar: el electrodo de tierra y el (-) se colocan en ambas orejas, solo el electrodo (+) se
coloca en un punto activo E.E.G. midiendo su actividad. Es la aplicación más común.
Colocación bipolar: el electrodo de tierra se coloca en la oreja derecha mientras que los electrodos (+) y
(-) se aplican sobre dos puntos activos E.E.G. midiendo la actividad entre ambos; deben estar cerca, en el
mismo hemisferio y sobre un área que tenga la misma función. Esta aplicación se usa cuando la señal en
monopolar no es clara y en deporte de élite.
Evaluación E.E.G.
El objetivo es analizar y comparar la intensidad de las diferentes bandas de frecuencia para desarrollar un
programa de entrenamiento de normalización E.E.G.
1. Determinar cuál de las ondas lentas es la dominante, dentro del rango de 3-10 Hz.
2. Examinar la potencia relativa de las diferentes frecuencias de ondas rápidas de 11-41 Hz.
Perfil DE N.F.B.
Su objetivo es determinar la intensidad de las diferentes ondas en un área cerebral concreta. En cada fase
del perfil se recoge la intensidad media de cada onda. Posteriormente se dividen entre sí en diversas
combinaciones.
Un cociente de 1 indica que las dos ondas medidas están equilibradas; si es mayor de 1 indica que la onda
del numerador es la predominante y, si es menor de 1, es la onda del denominador la dominante.
El perfil de N.F.B. se hace colocando los electrodos en CZ (donde no hay diferencia entra ambos
hemisferios) y no hay periodo de recuperación entre fase y fase del perfil.
Los aparatos actuales tienen filtros que eliminan “artefactos” señales que pueden distorsionar la lectura
y que son, principalmente:
1. Problemas de alcohol que aumentan la banda de 19 Hz.
2. Actividad muscular a 43-59 Hz que interfiere de nuevo en la banda de 19 Hz y en 12-15 Hz.
3. Movimientos oculares y el parpadeo a 0.5-2 Hz, que interfieren en la banda DE 4-7 Hz.
4. Ansiedad que aumenta la banda de 24-35 Hz.
Para minimizar estas interferencias se usan varias estrategias:
1. Pedir al paciente que parpadee varias veces antes de empezar.
UNIVERSIDAD FRANCISCO DE VITORIA 140
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
2. Procurar que el paciente esté sentado cómodamente, sin tensiones musculares.
3. Cuando esté con los ojos abiertos, pedirle que mire un círculo.
4. Procurar que el paciente esté relajado.
UNIVERSIDAD FRANCISCO DE VITORIA 141
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
Interpretación del perfil de N.F.B.
El perfil de N.F.B. Nos dice que onda hay que normalizar (aumentar o inhibir). Estas ondas están asociadas
a un tipo de estado mental.
Los electrodos se colocarán en el lóbulo del hemisferio cerebral que se corresponde con dicho estado.
En la práctica se usan dos canales y se colocan los electrodos simétricos en ambos hemisferios para valorar
la coherencia, es decir, como trabaja el mismo lóbulo en cada hemisferio.
Tipos de feedback
Feedback discreto: es un tipo de feedback que devuelve un sonido o imagen cada vez que el paciente
alcance el estado mental deseado. Se siguen los criterios de sterman & gail peterson:
1. El lugar físico de la sesión debe estar despejado para que no hayan estímulos diferentes al
feedback que el paciente pueda asociar al mismo.
2. Se requiere un único sonido u imagen con una demora entre ambos.
Feedback prolongado: es el tipo de feedback que se usa para mantener el estado mental. Para ello
colocamos un umbral que sea más fácil de alcanzar que con el feedback discreto, de este modo, es fácil
mantener el sonido o la imagen del feedback. Una opción es que el sonido cambie de intensidad, o que la
imagen se mueva o cambie de tamaño de manera progresiva, a medida que el paciente alcanza
gradualmente el estado mental deseado.
UNIVERSIDAD FRANCISCO DE VITORIA 142
Fisioterapia Neurológica Ana del Pino Mondéjar 3ºA de Fisioterapia
Nico
UNIVERSIDAD FRANCISCO DE VITORIA 143
También podría gustarte
- Destreza clínica I: Biomicroscopía, tonometría, fondo de ojo y gonioscopíaDe EverandDestreza clínica I: Biomicroscopía, tonometría, fondo de ojo y gonioscopíaCalificación: 5 de 5 estrellas5/5 (1)
- 10 Claves para Perder Grasa Que No Sabías-3Documento23 páginas10 Claves para Perder Grasa Que No Sabías-3JOSEAún no hay calificaciones
- Miología: sistema musculoesquelético: Guía de prácticasDe EverandMiología: sistema musculoesquelético: Guía de prácticasAún no hay calificaciones
- Act - Viernes-Cyt - El Sistema NerviosoDocumento4 páginasAct - Viernes-Cyt - El Sistema NerviosoArthuroDelgadoAltamiranoAún no hay calificaciones
- Es Posible Una Cultura Sin Miedo - Francisco Mora TeruelDocumento101 páginasEs Posible Una Cultura Sin Miedo - Francisco Mora Terueldavid sarria100% (2)
- Examen Neurológico: Edgar Maximiliano Vásquez CarrascoDocumento127 páginasExamen Neurológico: Edgar Maximiliano Vásquez CarrascoSonia sandovalAún no hay calificaciones
- Exploración Neurológica BásicaDocumento13 páginasExploración Neurológica Básicabudita10100% (1)
- VisamDocumento218 páginasVisamteresa gonzalezAún no hay calificaciones
- Examen neurologico completoDocumento8 páginasExamen neurologico completomaria carolina olazabal rodriguezAún no hay calificaciones
- Evaluacion Psicofisiologica y Neuropsico PDFDocumento11 páginasEvaluacion Psicofisiologica y Neuropsico PDFIsmael Luis Mena TamayoAún no hay calificaciones
- Neurología EnfermeríaDocumento41 páginasNeurología EnfermeríaCristina Molina RuizAún no hay calificaciones
- La Exploración NeurológicaDocumento11 páginasLa Exploración NeurológicaJorge Arias100% (1)
- Esfera MentalDocumento9 páginasEsfera MentalCamiloDoncelAún no hay calificaciones
- Qué Es La CreatividadDocumento5 páginasQué Es La CreatividadShaky AnrangoAún no hay calificaciones
- Rewire Your Anxious Brain - How To Use The Neuroscience of Fear To End Anxiety, Panic, and Worry (PDFDrive)Documento234 páginasRewire Your Anxious Brain - How To Use The Neuroscience of Fear To End Anxiety, Panic, and Worry (PDFDrive)Liana Pérez RodríguezAún no hay calificaciones
- Examen Fisico NeurologicoDocumento12 páginasExamen Fisico NeurologicoHilary Hernandez100% (1)
- Historia Clinica y Examen Neurologico AdultosDocumento60 páginasHistoria Clinica y Examen Neurologico AdultosBrendaGladeAún no hay calificaciones
- Sindrome Hemiplejico (Dr. Ochoa)Documento36 páginasSindrome Hemiplejico (Dr. Ochoa)jose johanAún no hay calificaciones
- Examen Neurologico PDFDocumento39 páginasExamen Neurologico PDFFranklin AvilaAún no hay calificaciones
- Historia Clínica Neurológica XCDocumento8 páginasHistoria Clínica Neurológica XCFreddy Ponce SilesAún no hay calificaciones
- Tema 1 El Metodo Clinico en NeurologiaDocumento16 páginasTema 1 El Metodo Clinico en NeurologiaBárbara MesoneroAún no hay calificaciones
- Tarea 4 Semana 2 Resumen de Exploración NeurológicaDocumento6 páginasTarea 4 Semana 2 Resumen de Exploración Neurológicakevin diazAún no hay calificaciones
- NEUROGUIADocumento33 páginasNEUROGUIAAlfonso FortinAún no hay calificaciones
- Documento A4 Bloc de Notas Apuntes Reunión Divertida Doodle RosaDocumento5 páginasDocumento A4 Bloc de Notas Apuntes Reunión Divertida Doodle Rosadsfhb8cz7xAún no hay calificaciones
- Exploracion NeurologicaDocumento34 páginasExploracion NeurologicaAmalia Maria Aragon MerinoAún no hay calificaciones
- Exploración OftalmológicaDocumento9 páginasExploración OftalmológicaRaul DermaAún no hay calificaciones
- Semiología NeurológicaDocumento83 páginasSemiología NeurológicaKuroxsaky SeguraAún no hay calificaciones
- Clase Valoración Neurológica.Documento56 páginasClase Valoración Neurológica.MARIA CECILIA ZAVALA GUZMANAún no hay calificaciones
- El Examen NeurológicoDocumento12 páginasEl Examen NeurológicoNatty Nurse Plazas AlanAún no hay calificaciones
- Exploración neurológica básica guía médicos generalesDocumento12 páginasExploración neurológica básica guía médicos generalesmarco tulioAún no hay calificaciones
- Examen Fisico NeurologicoDocumento51 páginasExamen Fisico NeurologicommmmmmAún no hay calificaciones
- Examen Neurol GicoDocumento8 páginasExamen Neurol GicokattializzetAún no hay calificaciones
- Guia Taller Semiologia Neurologica 0Documento20 páginasGuia Taller Semiologia Neurologica 0Javier Güere TorrealbaAún no hay calificaciones
- 6 Examen Neurologico CompletoDocumento26 páginas6 Examen Neurologico CompletoL Carvallo MiguelAún no hay calificaciones
- Resumen y Anotaciones de Neurologia MarinkovicDocumento94 páginasResumen y Anotaciones de Neurologia MarinkovicCristian Caero CrespoAún no hay calificaciones
- Exploración Neurológica en UrgenciasDocumento8 páginasExploración Neurológica en UrgenciasAna Paula Huayta VizcondeAún no hay calificaciones
- Neurocirugía 1 56Documento56 páginasNeurocirugía 1 56Zaira ElizabethAún no hay calificaciones
- Polydjainer Prince NeurologiaDocumento8 páginasPolydjainer Prince Neurologiapolydjainer princeAún no hay calificaciones
- Examen Neurológico CompletoDocumento8 páginasExamen Neurológico CompletoMayelin JimenezAún no hay calificaciones
- Semiología Neurologica Paso a PasoDocumento12 páginasSemiología Neurologica Paso a PasoAF MMAún no hay calificaciones
- 1.-Manual Del Examen Neurológico Dr. Carlos H. Medina.Documento16 páginas1.-Manual Del Examen Neurológico Dr. Carlos H. Medina.Mauricio LagosAún no hay calificaciones
- Intervención de enfermería en el protocolo del triageDocumento66 páginasIntervención de enfermería en el protocolo del triageMichelle CotaAún no hay calificaciones
- Pract Exploracion NeurológicaDocumento7 páginasPract Exploracion Neurológicamanuellopezsegovia74Aún no hay calificaciones
- Examen Neurológico PDFDocumento10 páginasExamen Neurológico PDFJavier Ernesto Eyzaguirre MorenoAún no hay calificaciones
- Semiología psiquiátrica: síntomas, signos y diagnósticoDocumento21 páginasSemiología psiquiátrica: síntomas, signos y diagnósticoCinthia Trelles LopezAún no hay calificaciones
- Valoracion Neurologica en EnfermeriaDocumento67 páginasValoracion Neurologica en EnfermeriaJhenny Claros VelasquezAún no hay calificaciones
- Exploracion NeurologicaDocumento4 páginasExploracion NeurologicaDiiana SosaAún no hay calificaciones
- TALLER CLINICAS MARIA JOSE GIRALDO 2ADocumento5 páginasTALLER CLINICAS MARIA JOSE GIRALDO 2AMaría José GiraldoAún no hay calificaciones
- Examen Físico NeurológicoDocumento4 páginasExamen Físico NeurológicoEsteban TapiaAún no hay calificaciones
- Bexsi Valoracion NeurologicaDocumento40 páginasBexsi Valoracion NeurologicaunirdeliaAún no hay calificaciones
- Clase 2. Evaluación Del Paciente NeurologicoDocumento21 páginasClase 2. Evaluación Del Paciente NeurologicoMaría Eugenia JaimeAún no hay calificaciones
- Neurología 2013-14 (JOP) NuevoDocumento225 páginasNeurología 2013-14 (JOP) NuevoMary GomezAún no hay calificaciones
- Examen NeurológicoDocumento22 páginasExamen NeurológicoYohanna Moreno HurtadoAún no hay calificaciones
- Clase 1 Examen NeurologicoDocumento3 páginasClase 1 Examen NeurologicoConstanza GutierrezAún no hay calificaciones
- Guia Taller Semiologia Neurologica 0Documento20 páginasGuia Taller Semiologia Neurologica 0Sofía CadenaAún no hay calificaciones
- 7.0 - Sistema Nervioso - Examen General, Motilidad y SensibilidadDocumento40 páginas7.0 - Sistema Nervioso - Examen General, Motilidad y SensibilidadCely SuetaAún no hay calificaciones
- Exploración Física - Urgencias - Rodrigo Moreno MoránDocumento6 páginasExploración Física - Urgencias - Rodrigo Moreno MoránRodrigoMorenoMoránAún no hay calificaciones
- Qué es un examen neurológicoDocumento4 páginasQué es un examen neurológicokelly lopezAún no hay calificaciones
- Pràctica No 09 - Evaluación de Sistema NerviosoDocumento4 páginasPràctica No 09 - Evaluación de Sistema NerviosoValery BarriosAún no hay calificaciones
- Resumen Rae 6Documento5 páginasResumen Rae 6juan felipe garavitoAún no hay calificaciones
- Sesion 8 Evaluacion NeurologicaDocumento22 páginasSesion 8 Evaluacion NeurologicaEstefani Correa RomeroAún no hay calificaciones
- Exploración neurológica guíaDocumento10 páginasExploración neurológica guíaÁngela González100% (1)
- Exploración de Los Pares Craneales, Coordinación y Sensibilidad.Documento3 páginasExploración de Los Pares Craneales, Coordinación y Sensibilidad.Martínez Ruiz Karla NohemiAún no hay calificaciones
- Cómo valorar los 12 pares craneales y detectar problemas visuales y de campoDocumento7 páginasCómo valorar los 12 pares craneales y detectar problemas visuales y de campoSole VillenasAún no hay calificaciones
- REFLEJOSDocumento32 páginasREFLEJOSJOSEAún no hay calificaciones
- Tema 1Documento82 páginasTema 1JOSEAún no hay calificaciones
- Recetas y Caprichos de Verano para Perder PesoDocumento11 páginasRecetas y Caprichos de Verano para Perder PesoJOSEAún no hay calificaciones
- Neurotransmisión ColinérgicaDocumento3 páginasNeurotransmisión ColinérgicaFrancisco PonsAún no hay calificaciones
- Tabla Comparativa de TeoriasDocumento2 páginasTabla Comparativa de TeoriasYudith OlivarezAún no hay calificaciones
- Sistema NerviosoDocumento10 páginasSistema NerviosoLuissJQMAún no hay calificaciones
- Preguntas Rehabilitaciã - N Neuropsicolã - GicaDocumento20 páginasPreguntas Rehabilitaciã - N Neuropsicolã - GicacarmenlopezruizAún no hay calificaciones
- Gymkana Nervioso 2 - 20231128 - 112203 - 0000Documento5 páginasGymkana Nervioso 2 - 20231128 - 112203 - 0000Matias ValenzuelaAún no hay calificaciones
- Bases Cerebrales de Las EmocionesDocumento2 páginasBases Cerebrales de Las EmocionesBelén LombardiAún no hay calificaciones
- Rasgos de PersonalidadDocumento24 páginasRasgos de PersonalidadLau Fafan Atarama100% (1)
- Triptico Jornadas ANPIR-12 PDFDocumento2 páginasTriptico Jornadas ANPIR-12 PDFalienistaxixAún no hay calificaciones
- PROYECTO OrientaciónConsejeríaDocumento39 páginasPROYECTO OrientaciónConsejeríaGabriel Barreda ZegarraAún no hay calificaciones
- Estilos de Aprendizaje y Habitos de Estudio PDFDocumento15 páginasEstilos de Aprendizaje y Habitos de Estudio PDFGustavo SotoAún no hay calificaciones
- Comprensión LectoraDocumento8 páginasComprensión LectoraAngel Gabriel Hernández GuevaraAún no hay calificaciones
- Artículo de OpiniónDocumento2 páginasArtículo de OpiniónIBAI JIMENEZ SANCHEZAún no hay calificaciones
- 1-4 Pri Trans Msav Esp CMN Pro Guia Pensa PDFDocumento108 páginas1-4 Pri Trans Msav Esp CMN Pro Guia Pensa PDFLidia GSAún no hay calificaciones
- Cuadro SQADocumento5 páginasCuadro SQACitlaly GranadoAún no hay calificaciones
- Neurobiología de La Conducta y de La MotivaciónDocumento6 páginasNeurobiología de La Conducta y de La MotivaciónMaria PuertasAún no hay calificaciones
- Fase 3 PersonalidadDocumento19 páginasFase 3 PersonalidadLeonardo Fabio LondoñoAún no hay calificaciones
- Emocionales Tempranas Afectan El Desarrollo CerebralDocumento3 páginasEmocionales Tempranas Afectan El Desarrollo CerebralOsvaldo Gabriel HerreraAún no hay calificaciones
- Formación ReticularDocumento27 páginasFormación ReticularManuel OrtizAún no hay calificaciones
- Marcadores Neurocognitivos en TELDocumento8 páginasMarcadores Neurocognitivos en TELJavi MoranteAún no hay calificaciones
- Estudio Correlacional Entre La Capacidad Intelectual Global y La Velocidad de Procesamiento Con El Rendimiento AcadémicoDocumento48 páginasEstudio Correlacional Entre La Capacidad Intelectual Global y La Velocidad de Procesamiento Con El Rendimiento AcadémicoGabriela NoriegaAún no hay calificaciones
- Articulo 3Documento14 páginasArticulo 3lilianAún no hay calificaciones
- Envejecimiento CerebralDocumento7 páginasEnvejecimiento Cerebralbeatriz molina ariza100% (2)
- Resumen de PsicofisiologiaDocumento3 páginasResumen de Psicofisiologiafredis moisesAún no hay calificaciones
- Tipos y grados dependenciaDocumento2 páginasTipos y grados dependenciaSteve Sanchez HAún no hay calificaciones
- Apuntes de AnatomíaDocumento6 páginasApuntes de AnatomíafreyyAún no hay calificaciones