Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ex An Guino Transf
Ex An Guino Transf
Cargado por
liliana radaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Ex An Guino Transf
Ex An Guino Transf
Cargado por
liliana radaCopyright:
Formatos disponibles
PUESTA AL DÍA EN LAS TÉCNICAS
Exanguinotransfusión
Juana María Guzmán, Inés Tofé y Elena Gómez
Unidad de Neonatología. Servicio de Pediatría. Hospital Univeresitario Reina Sofía. Córdoba. España.
juanaguzmancabanas@gmail.com; egonergur@telefonica.net; drakaramelo@hotmail.com
Se trata de estandarizar un procedimiento complejo no exen- junto al seguimiento generalizado de las normas dictadas por
to de riesgo, que consiste en extraer uno o dos volúmenes de las guías de la Academia Americana de Pediatría (AAP)9,10,
sangre del recién nacido (RN) e intercambiarla por concen- han conducido a disminuir el número de ET que se realizan.
trado de hematíes fresco y plasma de un donante compatible1. Esto trae como consecuencia un aumento de las complicaciones
La introducción de esta técnica disminuyó la mortalidad y inherentes a la realización de la técnica, contribuyendo a esto la
morbilidad de la enfermedad hemolítica del RN, cambiando inexperiencia en la realización del procedimiento11.
la historia del kernícterus o ictericia nuclear2-4.
El objetivo al realizar una exanguinotransfusión (ET) es el
descenso de la bilirrubina y la corrección de la anemia. En la INDICACIONES DE LA
ET parcial, la sangre extraída al RN es sólo la necesaria para
corregir la poliglobulia, o la anemia en caso de hidropesía.
EXANGUINOTRANSFUSIÓN
La mejora y protocolización del diagnóstico, tratamiento pre-
natal y posnatal de la incompatibilidad Rh y ABO5-8, y de todos La isoinmunización anti-D fue la más frecuente; en la ac-
los RN con riesgo de hiperbilirrubinemia de cualquier etiología, tualidad, otras causas de enfermedad hemolítica, como de
incompatibilidad de grupos ABO, Kell, Duffy, Kidd o de Rh
(Rh E, Rh C), son indicación de ET (tabla 1).
El tratamiento pre y posnatal6-8 que más ha contribuido reducir
las necesidades de ET por isoinmunización Rh (D) es la admi-
Puntos clave nistración de inmunoglobulina anti-Rh D a las gestantes nega-
tivas en la semana 28. También debe administrarse inmunoglo-
La exanguinotransfusión (ET) es un procedimiento bulina anti-Rh D en abortos espontáneos o inducidos, embarazo
complejo, cuya práctica ha disminuido gracias a la
ectópico o sangrado vaginal y siempre que se realice una técnica
mejora en el diagnóstico y al tratamiento prenatal y posnatal
de la hiperbilirrubinemia isoinmunitaria. Los riesgos en su que suponga un riesgo de hemorragia fetomaterna (biopsia co-
realización disminuirán con la protocolización de la técnica rial, amniocentesis, cordocentesis, versión fetal en presentaciones
y el entrenamiento del personal. anómalas). Tras el parto, la administración se hará nuevamente
cuando el hijo sea Rh positivo. La dosis es de 300 μg, que se re-
La ET simple consiste en extraer uno o dos volúmenes
duce a 50 μg sólo cuando el riesgo es en el primer trimestre.
de la sangre del recién nacido (RN) y reemplazarla
con sangre reconstituida de un donante compatible, para A pesar de todos los avances en el diagnóstico y tratamiento posna-
conseguir el descenso de la bilirrubina a niveles seguros para tal11-15, inicio temprano de fototerapia, administración de inmunog-
el sistema nervioso central (SNC) y corregir la anemia. lobulina16, la pregunta de cuál es el umbral crítico de bilirrubina para
la realización de una ET en el RN, en términos de lesividad a largo
Las indicaciones más frecuentes de ET en la actualidad
plazo para el sistema nervioso central (SNC), sigue sin ser contesta-
son: enfermedad hemolítica por incompatibilidad ABO,
hiperbilirrubinemia no isoinmunitaria, poliglobulia, infecciones
e intoxicaciones.
Tabla 1. Indicaciones de exanguinotransfusión
No hay un umbral crítico de bilirrubina para indicar una
ET; antes de realizarla, se valorarán variables como: 1. Hiperbilirrubinemia que alcance nivel tóxico para el sistema
edad gestacional y posnatal, presencia de hemólisis, anemia, nervioso central de cualquier etiología, no controlable por fototerapia
acidosis metabólica y patología acompañante.
2. Corrección de la anemia y mejora de la insuficiencia cardíaca en
En la isoinmunización anti-D, los hematíes y el plasma recién nacido con hidropesía secundaria a enfermedad hemolítica
serán isogrupo con el RN, factor Rh negativo. En 3. Hiperbilirrubinemia no inmunitaria. Esferocitosis, - talasemias
incompatibilidad ABO, el concentrado de hematíes será y -talasemia, déficit de glucosa-6 fosfato-deshidrogenasa
grupo O, con factor Rh igual al del RN y el plasma isogrupo
con el RN. 4. Cuadros sépticos neonatales con coagulopatía de
consumo y malaria
El concentrado de hematíes y el plasma estarán
sometidos a todas las normas y decretos ministeriales 5. Anemia por crisis drepanocítica severa
establecidos, para evitar en lo posible enfermedades víricas
6. Eliminación de metabolitos tóxicos (hiperamoniemias,
de transmisión, alteraciones electrolíticas y enfermedad
intoxicaciones, acidosis orgánicas)
injerto contra el huésped.
7. Policitemia
An Pediatr Contin. 2009;7(5):297-302 297
Puesta al día en las técnicas
Exanguinotransfusión
J.M. Guzmán, I. Tofé y E. Gómez
da al estar implicadas muchas variables9,12-14,16-19, como edad gesta- b) Desleucotizado, para evitar las infecciones por (citomegalovirus,
cional y posnatal en horas del RN, presencia de hemólisis, anemia, retrovirus HTLV-1 y 2 y Chagas). Se realiza por filtración preal-
acidosis metabólica, patología acompañante, etc., que tendremos macenamiento, con filtros específicos, para garantizar un contenido
que valorar al plantearnos realizar una ET y no sólo una determina- inferior a 1 × 106 leucocitos por unidad de concentrado de hematíes.
ción aislada de bilirrubina, aunque ésta sea de 20 mg/dl18 (fig. 1). c) Irradiado, para prevenir la reacción injerto contra huésped,
indicado cuando la ET se realiza en RN pretérminos o en
RN inmunodeficientes.
OBJETIVOS AL REALIZAR UNA d) Actualmente, el anticoagulante más usado es el CPD
EXANGUINOTRANSFUSIÓN (citrato-fosfato-destrosa).
3. Características del plasma fresco congelado para usar
En los RN con hiperbilirrubinemia hemolítica, secundaria a en la ET:
isoinmunización Rh (D, C, E) o incompatibilidad de grupos a) En isoinmunización Rh e incompatibilidad ABO, el grupo
(ABO, Kell, Duffy, Kidd) serán: del plasma será el mismo que el del RN.
b) El plasma fresco debe ser segurizado (Real Decreto
1. Corregir la anemia y mejorar los signos de insuficiencia 1088/2005), preferiblemente por cuarentena (es decir, el
cardíaca en los RN con hidropesía, aportando hematíes no plasma del donante debe estar inmovilizado, hasta la próxima
vulnerables a los anticuerpos maternos circulantes. donación, un mínimo de 4 meses).
2. Disminuir la concentración de bilirrubina indirecta libre en c) La sangre reconstituida no tiene plaquetas, por lo que de-
el plasma, consiguiendo la prevención de la neurotoxicidad berá transfundirse una vez finalizada la ET.
causada por aquélla.
3. Interrumpir el proceso de hemólisis, extrayendo los an-
ticuerpos circulantes presentes en el plasma y los hematíes MEZCLA DEL CONCENTRADO DE
parcialmente hemolizados o recubiertos de anticuerpos, rem-
plazándolos por los hematíes y el plasma del donante libre de
HEMATÍES Y PLASMA FRESCO
antígenos sensibilizantes.
La mezcla se realizará en condiciones de asepsia, preferible-
El objetivo en los RN con ictericia hemolítica no isoinmune mente en cámara de flujo laminar en el banco de sangre.
(esferocitosis, déficit de glucosa-6 fosfato deshidrogenasa) es la La sangre pasará por un sistema que la mantenga a una tempera-
corrección de la anemia y el descenso de la bilirrubina. tura de 36 oC, evitando tanto la hipotermia como la hipertermia
Cuando realizamos una ET parcial por policitemia sintomática, del RN, así como alteraciones en la integridad de los hematíes.
el objetivo será el descenso del hematocrito (Hto) hasta niveles En los RN no anémicos, la ET se realiza con una mezcla de
del 55-60%19 y la desaparición de la sintomatología dependiente. concentrado de hematíes y plasma fresco para obtener una
unidad de sangre con un Hto 45-50%.
El Hto del concentrado de hematíes del banco es aproxi-
SELECCIÓN Y PREPARACIÓN madamente del 70%; aplicando la fórmula obtendremos una
DE LA SANGRE PARA LA unidad reconstituida con un Hto del 50%.
EXANGUINOTRANSFUSIÓN Volumen del Volumen total de recambio × 0,5
concentrado de hematíes = (Hto eado des
Utilizaremos sangre total reconstituida, preparada a partir de
0,7 (Hto del concentrado)
concentrados de hematíes y plasma fresco congelado, consiguien-
do un Hto y una hemoglobina (Hb) adecuados para el RN1,20-22. Volumen del plasma fresco congelado = volumen total de recambio - volumen
del concentrado.
1. Selección del concentrado de hematíes según indica-
ción de la ET: En RN con anemia se realiza la mezcla con menor cantidad
a) En RN con isoinmunización anti-D el concentrado de he- de plasma, para conseguir un mayor Hto.
matíes será isogrupo con el RN y el factor Rh negativo. La realización de una ET para conseguir el descenso de bili-
b) En casos de incompatibilidad de grupo (ABO) el concentra- rrubina y la retirada de anticuerpos requiere un intercambio
do de hematíes será grupo O, con factor Rh igual al del RN. de dos veces la volemia del RN. Con ello se recambia el 87-
c) En otras enfermedades hemolíticas isoinmunitarias la san- 90% de la sangre del RN. La volemia del RN se calcula mul-
gre no contendrá el antígeno sensibilizante, siendo preciso tiplicando 80 ml por el peso (kg).
determinar la compatibilidad cruzada con la madre.
d) En la hiperbilirrubinemia no inmunitaria, la sangre se cru-
za con los hematíes y el plasma del RN. TÉCNICA PARA LA REALIZACIÓN
2. Características del concentrado de hematíes:
DE LA EXANGUINOTRANSFUSIÓN
a) Antigüedad menor de 7 días, para evitar la hiperpotasemia
y el desplazamiento de la curva de disociación de la hemoglo- Deben llevarla a cabo dos personas (neonatólogo y enferme-
bina por descenso del 2-3 difosfoglicerato. ra), ambos cualificados y entrenados para su realización, equi-
298 An Pediatr Contin. 2009;7(5):297-302
Puesta al día en las técnicas
Exanguinotransfusión
J.M. Guzmán, I. Tofé y E. Gómez
30 513
Riesgo bajo (= 38 semanas y estables)
Riesgo medio (= 38 semanas + factores de riesgo
o RN 37-35 semanas y estables)
Riesgo elevado (35-37 semanas + factores de riesgo)
25 428
Bilirrubina total sérica (mg/dl)
μmol/l
20 342
15 257
10 171
Nacimiento 24 h 48 h 72 h 96 h 5 días 6 días 7 días
Figura 1. Indicaciones de exanguinotransfusión por edad y factores de riesgo. Modificada de AAP. Pediatrics 2004; 114:297-316.
pados con bata, guantes, mascarilla y gorro. El RN ocupará Tabla 2. Equipamiento necesario para realizar
un puesto de cuidado intensivo neonatal (CIN). El material la exanguinotransfusión
necesario para todo el procedimiento se muestra en la tabla 2.
Control del recién Incubadora o cuna térmica
Cuidados generales nacido Monitor de FC; FR; T.a
Iniciar esta técnica en las condiciones más estables del RN, corre- Monitor de saturación
gir previamente a la realización de la ET las alteraciones que pue- Monitor de PVC y TA
da presentar (acidosis, hipotermia, hipoglucemia, hipotensión)20,22. Equipo para Fuente de O2, aire y aspiración
reanimación Ambú® y mascarillas
El RN a término debe estar preferiblemente en cuna térmi-
ca, el pretérmino en incubadora; ambas con características Sondas gástricas y de aspiración
Tubo endotraqueal adecuado al RN
de CIN (fig. 2), y la temperatura durante el procedimiento, Laringoscopio
controlada por servocontrol. Hay que monitorizar constantes
Medicación Gluconato calcio-
vitales, frecuencia cardíaca, respiratoria, tensión arterial y
Bicarbonato 1 M
presión venosa central. Adrenalina 1/1.000
Se debe controlar la diuresis, colocar bolsa de orina y/o sonda Suero glucosado y salino fisiológico
vesical. Mantener sonda nasogástrica abierta a bolsa y retirar el Jeringas de 5 y 10 ml
contenido gástrico si previamente ha iniciado nutrición enteral. Equipo para Paños y gasas estériles
Preparar el equipo necesario para reanimación23, fuente de canalización Hojas de bisturí y sedas de 3
oxígeno, aspirador, Ambú®, tubos endotraqueales, fármacos umbilical y 4 ceros
vasoactivos. Jeringas cargadas con suero
heparinizado
Solución de clorexidina
Vías para la realización de la ET Equipo quirúrgico (tijeras, 2
Canalizaremos la vena umbilical, de elección para la realización mosquitos curvos y portaagujas y
de la ET, y la vena periférica, preferiblemente percutáneo-cava, una pinza de Adson)
para la administración de fluido, terapia base y medicación24. Caja de ET con Jeringas de 5, 10 y 20 ml
El catéter se introducirá preferiblemente hasta vena cava infe- material desechable Llaves de tres pasos
rior o la distancia necesaria para que la sangre refluya. Se debe- Catéter venoso umbilical de 5 y 10 Fr
rá localizar la posición del catéter por radiografía. Bolsa para desechar la sangre y
soporte metálico para colgarla
En casos de onfalitis o imposibilidad de canalizar la vena Tubos para conectar los sistemas
umbilical, podemos realizarla por catéter venoso en femoral24.
Bolsas de sangre y
También se obtienen resultados similares utilizando accesos plasmas adecuadas
vasculares periféricos25. La canalización de arteria umbilical
Tubos de Sangre total
es necesaria para la exanguinotransfusión isovolumétrica. laboratorios para Suero
controles
Modos de realizarla (figs. 3 y 4, y vídeo)
El material fungible y desechable para la realización de la ET ET: exanguinotransfusión; FC: frecuencia cardíaca; FR: frecuencia respiratoria;
se presenta en una caja específica (tabla 2). La técnica más Fr: french; PVC: presión venosa central; PA: presión arterial; RN: recién
nacido.
comúnmente usada es la extracción-inyección a través de la Suero heparinizado –preparar por cada 100 ml de suero fisiológico 25
vena umbilical: unidades de heparina (0,025 ml de heparina al 1%).
An Pediatr Contin. 2009;7(5):297-302 299
Puesta al día en las técnicas
Exanguinotransfusión
J.M. Guzmán, I. Tofé y E. Gomez
Montaje de la jeringa para ET ELECCIÓN DE LOS VOLÚMENES
Bolsa desecho
1.° Extraer 2.° Tirar QUE SE DEBEN INTERCAMBIAR Y
VELOCIDAD DE RECAMBIO
Cateter umbilical
Si el estado general y hemodinámico del RN lo permite, rea-
lizaremos la ET de dos volúmenes (80 ml/kg) × 2; con ello la
cifra sérica de bilirrubina disminuye al 45% de las previas al
3.° Sacar 4.° Introducir inicio del procedimiento.
Los rebotes con aumentos de hasta el 60% en la bilirrubina
previa a la ET se relacionan con la lisis de hematíes de los fon-
dos comunes extravasculares (bazo y médula ósea), o por lisis
Bolsa de sangre
de hematíes recién formados, por anticuerpos aún presentes.
Catéter umbilical La ET de un volumen (80 ml/kg) o menos está indicada en
los RN muy inestables, con signos de hidropesía, para corregir
la anemia y mejorar los signos de insuficiencia cardíaca (IC).
Figura 2. Montaje y pasos que se deben realizar en cada pase de
Antes de iniciar la ET, si la presión venosa central está elevada,
una exanguinotransfusión.
tendremos que realizar recambios negativos con las primeras
emboladas y hasta que la PVC baje y mejoren los signos de IC
1.er paso: el catéter se conecta a una llave de tres pasos acopla- es aconsejable iniciar tratamiento con inotrópicos.
da a una jeringa de 20 ml; se procede a extraer alícuotas de La velocidad de recambio tiene poca influencia sobre la can-
sangre del RN que no produzcan cambios hemodinámicos ni tidad de bilirrubina retirada, pero influye en las condiciones
fluctuaciones en el flujo sanguíneo cerebral. Variarán según el hemodinámicas del RN.
peso: 5 ml para RN menores de 1.500 g, 10 ml para RN de Los cambios en la PA y, quizá, los transmitidos retrógrada-
1.500-2.500 g y 15 ml para los de peso superior a 2.500 g. mente por las venas mesentéricas26,27 explican las frecuentes
2.º paso: la sangre extraída se tirará a la bolsa de desecho. alteraciones intestinales isquémicas que se producen tras la
3.er paso: sin desconectar la jeringa, y siguiendo la rotación realización de ET.
de las manecillas del reloj, extraeremos la misma cantidad de Las emboladas muy rápidas y con alícuotas grandes conducen a hi-
sangre de la bolsa de sangre preparada y pasaremos a introdu- potensión, hipoxemia y, con frecuencia, a alteraciones en glucemia,
cirla por el catéter umbilical de nuevo al RN. calcemia, niveles de electrolitos que son mal tolerados por el RN.
Un ayudante deberá ir anotando cuántas veces hacemos los La duración mínima para la realización de una ET de dos
pases y la cantidad de cada uno de ellos, para conocer la can- volúmenes es de una hora, si bien en pacientes inestables el
tidad total en ml que llevamos en todo momento. tiempo necesario puede ser de 90-120 minutos.
Cada 100 ml cambiados, o cada 15-20 minutos, Exanguinotransfusión isovolumétrica simultánea
realizaremos los siguientes pasos Consiste en la realización simultánea de extracción e in-
1. Agitar la bolsa de sangre para evitar la sedimentación de troducción del mismo volumen de sangre a través de dos
los hematíes y mantener el Hto constante. catéteres (uno arterial y otro venoso)20,22, usando bombas
2. Vigilar y anotar las constantes vitales: frecuencia cardíaca (FC), de perfusión o con dos personas extrayendo y perfundiendo
respiratoria (FR), temperatura, presión venosa central (PVC) y simultáneamente a una velocidad de 2-3 ml/kg/min. Con
presión arterial (PA), que deberán estar monitorizadas. ello se reducen las oscilaciones de PA media, gasto cardíaco
3. Administrar 1 ml de gluconato cálcico a la vez que inyecta-
mos la sangre al RN.
Figura 4. Puesto de cuidados intensivos neonatales montado para
Figura 3. Equipo y material específico para realizar exanguinotransfusión. realizar exanguinotransfusión.
300 An Pediatr Contin. 2009;7(5):297-302
Puesta al día en las técnicas
Exanguinotransfusión
J.M. Guzmán, I. Tofé y E. Gomez
y PVC, que se relacionan con los cambios en el volumen de La enfermedad injerto contra huésped, más frecuente en fetos
flujo sanguíneo cerebral demostrados cuando la ET se realiza que han recibido transfusiones de concentrado de hematíes in-
con la técnica convencional de introducción/extracción. Por traútero, puede minimizarse con el uso de sangre radiada con un
eso este modo de proceder estará indicado en los RN muy mínimo de 1.500 rads, pudiendo llegar a 3.200 rads1.
inestables hemodinámicamente, en los inmaduros o en los Las reacciones transfusionales no hemolíticas son causadas por
RN con patología asociada (cardiopatía congénita, sepsis, una respuesta alérgica inespecífica frente a antígenos proteicos
etc.). o fragmentos leucocitarios y se previenen con hemoderivados
desleucotizados.
Actuaciones y controles postexanguinotransfusión El uso de sangre negativa para citomegalovirus (CMV) y concen-
El RN se colocará de nuevo en fototerapia, monitorizado y con- trados de hematíes desleucotizados previene la infección por CMV.
trolando bilirrubina, Hto, Hb y coagulación cada 4, 6 y 8 h. Las pruebas serológicas y enzimáticas realizadas a los donantes
Habrá que prevenir y/o tratar la hipocalcemia e hipomagne- y el cumplimento de las normativas vigentes han disminuido la
semia secundaria a la unión del citrato de la sangre transfun- incidencia de hepatitis (A, B y C) e infección por VIH, que en
dida con calcio iónico y magnesio; también se debe prevenir la actualidad es de 1,9 por millón de unidades transfundidas.
la hipoglucemia secundaria a un hiperinsulinismo debido a la
elevada cantidad de glucosa en la sangre transfundida.
El catéter debe fijarse y localizarse por radiografía. BIBLIOGRAFÍA
Se dejará a dieta una o dos tomas, dependiendo del estado del RN.
COMPLICACIONES DE LA
EXANGUINOTRANSFUSIÓN • Importante •• Muy importante
Y LA PREVENCION (tabla 3) n Epidemiología
n Ensayo clínico controlado
Los síntomas que indican un catéter mal colocado, doblado
u obstruido son: llanto al inyectar, dificultad en la extracción, 1. •• Ramasethu J, Luban NLC. Alloinmune haemolytic disease of the newborn.
En: Litchman MA, Beutler E, Kipps TJ, et al, editores. Williams’ hematology. 7.ª
PVC elevada y distrés brusco. ed. New York: MacGraw Hill; 2006. p. 751-64.
La hemólisis causante de hemoglobinemia, hemoglobinuria 2. Hansen W. Kernicterus: an international perspective. Semin Neonatol. 2002;7:103-9.
e hiperpotasemia se evita controlando la temperatura de la
3. • Davidson L, Thilo EH. How to make kernicterus a never event. NeoReviews.
2003;4:308-14.
sangre transfundida. 4.
5.
• Brown AK. Kernicterus: past, present and future. NeoReviews. 2003;4:33-40.
Moise KJ Jr. Management of rhesus alloimmunization in pregnancy. Obstet Gyne-
La aparición de arritmia se relaciona con catéter localizado col. 2002;100:600-11.
en la aurícula derecha y/o con los intercambios realizados con 6. Bhutani VK, Johnson LH, Keren R. Diagnosis and management of hyperbili-
rubinemia in the term neonate: for a safer first week. Pediatr Clin North Am.
excesiva rapidez o gran volumen. 2004;51:843-61.
Tabla 3. Complicaciones de la exanguinotransfusión
Relacionadas con el catéter Vasoespasmo
Trombosis
Embolismo pulmonar
Arritmias
Alteraciones metabólicas Hiperhipoglucemia
Hipocalcemia
Hipercaliemia
Hipomagnasemia
Acidosis metabólica
Cardiorrespiratorias Apneas-paro respiratorio
Bradicardia-paro cardiaco
Sobrecarga volumétrica/insuficiencia cardíaca
Hipotensión-hipertensión
Infarto de miocardio
Gastrointestinales Enterocolitis necrotizante, perforación intestinal
Mala tolerancia digestiva
Infecciosas Onfalitis, sepsis
Alteraciones en la temperatura Hipotermia, hipertermia
Relacionadas con los hemoderivados Reacciones transfusionales
Enfermedad injerto contra huésped
Infecciones víricas (hepatitis B y C, VIH, TORCH)
Otras Infecciones (Chagas, paludismo)
An Pediatr Contin. 2009;7(5):297-302 301
Puesta al día en las técnicas
Exanguinotransfusión
J.M. Guzmán, I. Tofé y E. Gómez
7. •• Smitherman H, Stara AR, Bhután VK. Early recognition of neonatal hiperbilirru-
binemia and its emergent management. Semin Fetal Neonatal Med. 2006;11:214-24.
18. Watchko JF. Vigintiphobia revisited. Pediatrics. 2005;115:1747-53.
19. Dempsey EM, Barrington K. Short and long term outcomes following partial ex-
8. Colletti JE, Kothari S, Jackson D, Kilgore K, Barringer K. An emergency approach change transfusion in the polycitemic newborn. A systematic review. Arch Dis Child
to neonatal hyperbilirubinemia. Emerg Med Clin N Am. 2007;25:1117-35. Fetal Neonatal. 2006;91:2-6.
9. AAP. Provisional committee for quality improvement and subcommittee on hyper-
bilirubinemia. Practice parameter, management of hyperbilirubinemia in the healthy
20. • Martin C, Cloherty J. Hiperbilirrubinemia neonatal. En: Cloherty J, Ei-
chenwald E, Stark A, editores. Manual de cuidados neonatales. 5.ª ed. Barcelona:
newborn. Pediatrics. 1994;94:558-62. Masson; 2005. p. 211-53.
10. •• AAP. Practice guidelines subcommittee on hyperbilirubinemia in the
newcorn infant 35 weels or more of gestation. Pediatrics. 2004;114:297-316.
21. Fraga Bermúdez JM, Cruz Hernández M. Enfermedad hemolítica del recién nacido.
Anemias y poliglobulias. En: Cruz M, editor. Tratado de pediatría. 8.ª ed. Barcelona:
n
11. Steiner LA, Bizarro MJ, Ehrenkranz RA, Gallager PG. A decline in the frequency Espaxs; 2001. p. 182-95.
of neonatal exchange transfusions and its effect on exhange-morbidity and mortality.
Pediatrics. 2007;120:27-32.
22. •• Ramasethu J. Exchange transfusions. En: MacDonald M, Ramasethu J,
editores. Atlas of procedures in neonatology. 4.ª Ed. Philadelphia: Lippincott
12. Maisels MJ, McDonagh AF. Phototherapy for neonatal jaundice. New Engl J Med. Williams & Wilkins; 2007. p. 329-37.
2008;358:920. 23. Burón Martínez E, Aguayo Maldonado J y Grupo de RCP Neonatal de la Socie-
13. • Ip S, Chung M, Kulig J, O’Brien R, Sege R, Glicken S, and subcommittee on
hyperbilirubinaemia. An evidence-based review of important issues concerning
dad Española de Neonatología. Reanimación del recién nacido. An Pediatr (Barc).
2006;65:470-77.
neonatal hyperbilirubinemia. Pediatrics. 2004;114:130-53. 24. Guzmán JM, Parraga Quiles MJ. Canalizaciones centrales en el recién nacido. An
14. • Keren R, Bhutani VK. Predischarge risk assesment for severe neonatal hyperbi-
lirubinemia. NeoReviews. 2007;8:68-76. n
Pediatr Contin. 2004;2:244-9.
25. Hsiao-Neng C, Meng-Luen L, Lon-Yen T. Exchange transfusion using peripheral
n
15. Tiker F, Gulcan H, kilicdag H, Tarcan A, Gurakan B. Extreme hyperbilirubinemia vessels is safe and effective in newborn infants. Pediatrics 2008;122:1-6.
in newborn infants. Clin Pediatr (Phila). 2006;45:257-61. n
26. Salas A, Mazzi E. Exchage transfusion in infants with extreme hyperbilirubinemia:
n
16. Huizing K, Roislien H, Hansen T. Intravenous immune globulin reduces the need for ex- an experience from a developing country. Acta Paediatrica. 2008;97:754-8.
change transfusions in Rhesus and ABO incompatibility. Acta Paediatr. 2008;97:1362-5. n ••
27. Patra K, Storfer-Isser MS, Siner B, Moore J, Hack MB. Adverse
17. • Martínez Biarge M, García Alix A. Hiperbilirrubinemia en el recién nacido a
término. An Pediatr Contin. 2005;3:298-302.
events associated with neonatal exchange transfusion in the 1990s. J Pediatr.
2004;144:626-31.
302 An Pediatr Contin. 2009;7(5):297-302
También podría gustarte
- Isoinmunización Materno FetalDocumento46 páginasIsoinmunización Materno FetalMoises Garcia100% (5)
- Enfermedad Hemolitica en El Recien NacidoDocumento15 páginasEnfermedad Hemolitica en El Recien NacidoOscar De La Cruz Graus33% (3)
- Nota de Enfermería - Colecistitis AgudaDocumento4 páginasNota de Enfermería - Colecistitis AgudaZELADA CASAS MARCO ANTONIO100% (1)
- Las Casas Astrales. Astro 101 - Mia Astral - Clases en Línea de Astrología y CoachingDocumento5 páginasLas Casas Astrales. Astro 101 - Mia Astral - Clases en Línea de Astrología y Coachingdoctor_carmonaAún no hay calificaciones
- GPC - Diagn y Tratam de La Intoxicacion Aguda Por Alcohol EtilicoDocumento7 páginasGPC - Diagn y Tratam de La Intoxicacion Aguda Por Alcohol Etilicojavier chavezAún no hay calificaciones
- Grupo Sanguineo ExpoDocumento32 páginasGrupo Sanguineo ExpoClide Flores HuamanAún no hay calificaciones
- Cardiopatias CianoticasDocumento27 páginasCardiopatias CianoticasEstefany Kiara Lopez Layza100% (1)
- Incompatibilidad RHDocumento26 páginasIncompatibilidad RHLinda RodriguezAún no hay calificaciones
- 2atencionaalumnoscondiscap MotrizDocumento171 páginas2atencionaalumnoscondiscap Motrizangy34Aún no hay calificaciones
- CASO CLÍNICO OBSTRUCCIÓN-1caso ClinicoDocumento15 páginasCASO CLÍNICO OBSTRUCCIÓN-1caso ClinicoCarlos Manuel Carranza VegaAún no hay calificaciones
- Infografia Hipertension ArterialDocumento1 páginaInfografia Hipertension ArterialAndrea LopezAún no hay calificaciones
- Asma AmirDocumento7 páginasAsma AmirRubyTorresAún no hay calificaciones
- MODULO 2 LicuefaccionDocumento87 páginasMODULO 2 Licuefacciondoctor_carmona100% (1)
- Ac TranexamicoDocumento17 páginasAc Tranexamicoana salasAún no hay calificaciones
- Aspiración Meconial (Estrada Ñaña)Documento8 páginasAspiración Meconial (Estrada Ñaña)Clara Isabel Estrada ÑañaAún no hay calificaciones
- Boletin Carbon ActivadoDocumento2 páginasBoletin Carbon ActivadoLuis Enrique UrionaAún no hay calificaciones
- CiprofloxacinoDocumento3 páginasCiprofloxacinoFanny Esmeralda Rodriguez CanoAún no hay calificaciones
- Aparataje QuirurgicoDocumento12 páginasAparataje QuirurgicoCaritoTorresGalvezAún no hay calificaciones
- Diapo 4Documento29 páginasDiapo 4Beto Toro Espinoza100% (1)
- TORCHDocumento33 páginasTORCHJESÚS LOURDES ORTIZ SNATA CRUZAún no hay calificaciones
- MORFINA (Autoguardado)Documento15 páginasMORFINA (Autoguardado)Mimix NovedadAún no hay calificaciones
- DELIRIUMDocumento9 páginasDELIRIUMMaría Cristina Jimenez YonesAún no hay calificaciones
- Caso EVCDocumento4 páginasCaso EVCDenise ArroyoAún no hay calificaciones
- Leucemia en Niño - 20231127 - 163537 - 0000Documento8 páginasLeucemia en Niño - 20231127 - 163537 - 0000Samira Cordova AlbujarAún no hay calificaciones
- CalostroterapiaDocumento8 páginasCalostroterapiaKATTY LUCIA POVES VARGAS100% (1)
- 5 y 6 Criterios de Terminalidad Oncológicos y No OncologicosDocumento44 páginas5 y 6 Criterios de Terminalidad Oncológicos y No OncologicosSam Montalvo50% (2)
- Perfil Cardiacorenal y PancreaticoDocumento46 páginasPerfil Cardiacorenal y PancreaticoNorma Cecilia Lopez ZavaletaAún no hay calificaciones
- Insuficiencia Renal Cronica - Tratamiento ConservadorDocumento36 páginasInsuficiencia Renal Cronica - Tratamiento ConservadorFernando Daniel Corona MoralesAún no hay calificaciones
- Síndrome ComatosoDocumento23 páginasSíndrome ComatosoCamii Cv0% (1)
- Itu Rvu Fimosis Parafimosis Nelson Tratado de PediatriaDocumento8 páginasItu Rvu Fimosis Parafimosis Nelson Tratado de PediatriaSany Fiorella GomezAún no hay calificaciones
- Norma Oficial Mexicana, Nom 005-Ssa2-1993, deDocumento37 páginasNorma Oficial Mexicana, Nom 005-Ssa2-1993, deJanson0% (1)
- Caso Clinico 1OFDocumento3 páginasCaso Clinico 1OFAndrés Santa Cruz EspinozaAún no hay calificaciones
- Velando en La Noche - A J Cronin PDFDocumento178 páginasVelando en La Noche - A J Cronin PDFrodolfo salgadoAún no hay calificaciones
- Hne RickettsiosisDocumento4 páginasHne RickettsiosisEmmanuel MarquezAún no hay calificaciones
- Infografia Cirugia Giselle Torres-Karla Sanchez.Documento1 páginaInfografia Cirugia Giselle Torres-Karla Sanchez.Torres GiselleAún no hay calificaciones
- Complicaciones DHC V - Encefalopatía Hepática (1.0)Documento3 páginasComplicaciones DHC V - Encefalopatía Hepática (1.0)héctor_wong_5100% (1)
- Capitulo 47 de FarmaDocumento11 páginasCapitulo 47 de FarmaANONIMOAún no hay calificaciones
- RadiologiaDocumento3 páginasRadiologiaJuampyVillaAún no hay calificaciones
- Copia de MeningitisDocumento42 páginasCopia de MeningitisVivi EspiAún no hay calificaciones
- LEISHMANIASISDocumento16 páginasLEISHMANIASISGERALDINE RINCON CALLEAún no hay calificaciones
- Percusiones Torácicas en El NeonatoDocumento19 páginasPercusiones Torácicas en El NeonatoJhonny Marquez67% (3)
- Mapa Mental - Vacuna Antineumococica-XxDocumento2 páginasMapa Mental - Vacuna Antineumococica-XxFlorecita LgoAún no hay calificaciones
- Embriopatias y Sindromes Dismorficos Más FrecuentesDocumento17 páginasEmbriopatias y Sindromes Dismorficos Más FrecuenteshernandoAún no hay calificaciones
- Enfermedad Pulmonar CronicaDocumento14 páginasEnfermedad Pulmonar CronicaNestor Miguel Alva VasquezAún no hay calificaciones
- Arritmias - 20200616 - 182522Documento1 páginaArritmias - 20200616 - 182522angiearias9402Aún no hay calificaciones
- 6 - Síndrome AlucinatorioDocumento20 páginas6 - Síndrome AlucinatorioFrancisco LatorreAún no hay calificaciones
- Neumonía Adquirida en La Comunidad PDFDocumento18 páginasNeumonía Adquirida en La Comunidad PDFLinda MedinaAún no hay calificaciones
- Acciones de Enfermeria en EkgDocumento13 páginasAcciones de Enfermeria en EkgValeria BarrionuevoAún no hay calificaciones
- 15.sindrome Distress Respiratorio IIDocumento49 páginas15.sindrome Distress Respiratorio IIlizbiancaAún no hay calificaciones
- Amenaza de Parto Pretermino Dalis Cuello GinecologiaDocumento37 páginasAmenaza de Parto Pretermino Dalis Cuello GinecologiaShaira AlvarezAún no hay calificaciones
- Toxocariasis OcularDocumento29 páginasToxocariasis OcularRichard Chuzón GuevaraAún no hay calificaciones
- Ira BrunnerDocumento6 páginasIra BrunnerCony SilvaAún no hay calificaciones
- UrticariaDocumento25 páginasUrticariaGabiluz A MontanoAún no hay calificaciones
- TIPOS DE SOLUCIONES - PostDocumento7 páginasTIPOS DE SOLUCIONES - PostJaviera Duran ArancibiaAún no hay calificaciones
- Colecistitis CrónicaDocumento15 páginasColecistitis CrónicaGuillermo CruzAún no hay calificaciones
- DM GestacionalDocumento2 páginasDM GestacionalLuis CarrascoAún no hay calificaciones
- Unidad 5 Programas Del MSPDocumento35 páginasUnidad 5 Programas Del MSPTania LucioAún no hay calificaciones
- Caso Clinico Shock AnafilacticoDocumento2 páginasCaso Clinico Shock AnafilacticoLEISI EDELVIRA SIMON VALDIVIEZOAún no hay calificaciones
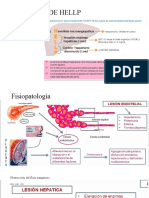
- Sindrome de HellpDocumento14 páginasSindrome de HellpSELENE BEATRIZ OSORIO CRUZAún no hay calificaciones
- Plan de Cuidados Artritis ReumatoideDocumento5 páginasPlan de Cuidados Artritis ReumatoideJORGE LUIS FERNANDEZ CUBASAún no hay calificaciones
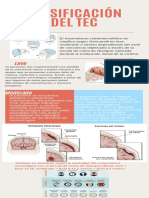
- Clasificacion TecDocumento1 páginaClasificacion TecLucy Solis100% (1)
- Paciente en Coma-1Documento41 páginasPaciente en Coma-1Ailed HerediaAún no hay calificaciones
- DIBUJOS DE FACIES - PDF Versión 1Documento28 páginasDIBUJOS DE FACIES - PDF Versión 1Laura Carolina Pabon Sandoval0% (1)
- Infografía Pie DiabeticoDocumento1 páginaInfografía Pie DiabeticoCookie Wen Ale LaraAún no hay calificaciones
- Mapa Mental 5 Medicamentos Usados en Área de PediatríaDocumento6 páginasMapa Mental 5 Medicamentos Usados en Área de PediatríaJ Alejandro Jasso Amaya100% (1)
- Anticonvulsivantes PediatriaDocumento118 páginasAnticonvulsivantes PediatriaSantiago LópezAún no hay calificaciones
- Exanguinotransfusión. APCDocumento6 páginasExanguinotransfusión. APCElena GomezAún no hay calificaciones
- El Ascendente - La Puerta A La Conexión Con La Luz - Mia Astral - Clases en Línea de Astrología y CoachingDocumento4 páginasEl Ascendente - La Puerta A La Conexión Con La Luz - Mia Astral - Clases en Línea de Astrología y Coachingdoctor_carmonaAún no hay calificaciones
- Cómo Reconocer en Tu Interior La Llama Que Te Hace Brillar - Mia Astral - Clases en Línea de Astrología y CoachingDocumento3 páginasCómo Reconocer en Tu Interior La Llama Que Te Hace Brillar - Mia Astral - Clases en Línea de Astrología y Coachingdoctor_carmonaAún no hay calificaciones
- MODULO 3 EfectoLocalDocumento31 páginasMODULO 3 EfectoLocaldoctor_carmonaAún no hay calificaciones
- MODULO 5 Inundaciones FluvialesDocumento22 páginasMODULO 5 Inundaciones Fluvialesdoctor_carmonaAún no hay calificaciones
- Documentacion Tema1Documento45 páginasDocumentacion Tema1doctor_carmonaAún no hay calificaciones
- MODULO 6 Arcillas ExpansivasDocumento14 páginasMODULO 6 Arcillas Expansivasdoctor_carmonaAún no hay calificaciones
- Apuntes VisiónDocumento7 páginasApuntes Visióndoctor_carmonaAún no hay calificaciones
- PREGUNTAS BIOQUÍMICA CLÍNICA 24 de Enero de 2008Documento1 páginaPREGUNTAS BIOQUÍMICA CLÍNICA 24 de Enero de 2008doctor_carmonaAún no hay calificaciones
- Tema 10 Cohorte PDFDocumento6 páginasTema 10 Cohorte PDFdoctor_carmonaAún no hay calificaciones
- Tema 1Documento13 páginasTema 1doctor_carmonaAún no hay calificaciones
- Tesis Enfermeria Ictericia NeonatalDocumento47 páginasTesis Enfermeria Ictericia NeonatalErick Escobar CastilloAún no hay calificaciones
- Explicacion de Exposicion.Documento3 páginasExplicacion de Exposicion.FATIMA DAIDE MEDINA ESTRELLAAún no hay calificaciones
- Incompatibilidad Del RH 2022-02-18 08-47-32Documento6 páginasIncompatibilidad Del RH 2022-02-18 08-47-32Mel FCAún no hay calificaciones
- Eh, RciDocumento17 páginasEh, RciJosselyn Adriana Becerra VelezAún no hay calificaciones
- Incompatibilidad Sanguinea Materno FetalDocumento5 páginasIncompatibilidad Sanguinea Materno FetalluisAún no hay calificaciones
- Manejo Obstétrico Actual de La Isoinmunización RHDocumento8 páginasManejo Obstétrico Actual de La Isoinmunización RHYoselin AlvarezAún no hay calificaciones
- Trabajo de Incompatibilidad de RHDocumento26 páginasTrabajo de Incompatibilidad de RHDeidy Añez0% (1)
- 07 Ictericia en RNDocumento42 páginas07 Ictericia en RNAlessandra FrancoAún no hay calificaciones
- INCOMPATIBILIDAD RH UCCDocumento18 páginasINCOMPATIBILIDAD RH UCCsamantaAún no hay calificaciones
- Grupos SanguineosDocumento33 páginasGrupos SanguineosAlanAún no hay calificaciones
- Incompatibilidad RH Corregido1Documento30 páginasIncompatibilidad RH Corregido1Jessica HudsonAún no hay calificaciones
- Respuestas de Guia de Estudio 2Documento17 páginasRespuestas de Guia de Estudio 2Meivys Gonzalez MarreroAún no hay calificaciones
- Incompatibilidad SanguíneaDocumento21 páginasIncompatibilidad SanguíneaJuan Miguel Lomas100% (2)
- Valoracion ReflejaDocumento6 páginasValoracion ReflejaraisaAún no hay calificaciones
- Paralisis CerebralDocumento10 páginasParalisis CerebralJuan Pablo JimenezAún no hay calificaciones
- Grupo SanguineoDocumento12 páginasGrupo Sanguineoybeth_g100% (1)
- ResumenesDocumento118 páginasResumenesPaulo PadillaAún no hay calificaciones
- Formato de Historia Clinica Examen PracticoDocumento7 páginasFormato de Historia Clinica Examen PracticoVictor marcaAún no hay calificaciones
- Patologias Mas Frecuentes en El EmbarazoDocumento58 páginasPatologias Mas Frecuentes en El Embarazomiriam nikol fernandez cruzAún no hay calificaciones
- Banco de Preguntas GinecoDocumento28 páginasBanco de Preguntas GinecoRayner Jesús HinojosaAún no hay calificaciones
- Isoinmunización Materno FetalDocumento24 páginasIsoinmunización Materno FetalChelAún no hay calificaciones
- FISIOLOGIADocumento11 páginasFISIOLOGIANancy CcoyaAún no hay calificaciones
- Tema 5. Anemia Hemolitica Adquirida, Clasificacion Inmune, Autoinmune, Isoinmune, No Inmune - Dra. Nilda IriarteDocumento20 páginasTema 5. Anemia Hemolitica Adquirida, Clasificacion Inmune, Autoinmune, Isoinmune, No Inmune - Dra. Nilda IriarteandresgarciafAún no hay calificaciones
- Eritroblastosis Fetal.2Documento8 páginasEritroblastosis Fetal.2Alonso Zuñiga “Raptor92”Aún no hay calificaciones
- EXANGUINOTRANSFUSIÓNDocumento14 páginasEXANGUINOTRANSFUSIÓNJavier Valderrama DiazAún no hay calificaciones