Documentos de Académico
Documentos de Profesional
Documentos de Cultura
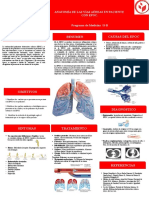
Epoc Nuevo ... Semana 5
Epoc Nuevo ... Semana 5
Cargado por
Villarreal FarelTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Epoc Nuevo ... Semana 5
Epoc Nuevo ... Semana 5
Cargado por
Villarreal FarelCopyright:
Formatos disponibles
PROTOCOLOS DE PRÁCTICA ASISTENCIAL
Protocolo diagnóstico y terapéutico de la
agudización de la enfermedad pulmonar
obstructiva crónica
F. León, J. García de Leániz y A. Solier*
Servicio de Neumología. Hospital Ramón y Cajal (IRYCIS). Madrid. España.
Palabras Clave: Resumen
- EPOC
La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad incapacitante y progresiva aso-
- Agudización
ciada habitualmente al consumo de tabaco. Las agudizaciones se definen como un empeoramiento de
- Diagnóstico los síntomas respiratorios que necesitan medicación adicional para el manejo sintomático. Las exacerba-
- Tratamiento ciones tienen un impacto negativo en la calidad de vida de los pacientes, aceleran la progresión de la en-
fermedad y producen un incremento de la mortalidad. Es fundamental confirmar el diagnóstico de una
agudización de la EPOC, descartando patologías que cursan con sintomatología similar, evaluar la grave-
dad de la agudización y, finalmente, decidir cuál es el mejor manejo de la misma. En el siguiente protoco-
lo, mencionaremos el diagnóstico de agudización de la EPOC, el diagnóstico diferencial, los exámenes
complementarios, el tratamiento y el manejo en los distintos escenarios según las guías actualizadas.
Keywords: Abstract
- COPD Diagnostic and therapeutic guidelines for the exacerbation of chronic obs-
- Exacerbation tructive pulmonary disease
- Diagnosis
- Treatment Chronic obstructive pulmonary disease (COPD) is a progressive and incapacitant disease commonly
associated with smoking. COPD exacerbations are defined as the worsening of respiratory symptoms
needing additional drugs for symptomatic management. Exacerbations are associated with quality of life
deterioration, worsening of disease progression and increased mortality. COPD exacerbation diagnosis
has to be verified (discarding similar diseases), severity rating has to be performed and, finally, the best
treatment choice has to be carried out. In current guidelines of COPD exacerbation, diagnosis, differential
diagnosis, complementary tests, treatment and management in different clinical scenarios according to
the updated guidelines, will be reviewed.
Introducción aceleran la progresión de la enfermedad y producen un in-
cremento de la mortalidad4,5.
La enfermedad pulmonar obstructiva crónica (EPOC) es
una enfermedad incapacitante y progresiva asociada habi-
tualmente al consumo de tabaco1. Las exacerbaciones tienen
Definición
un impacto negativo en la calidad de vida de los pacientes2,3,
Las agudizaciones se definen como un empeoramiento de
los síntomas respiratorios que necesitan medicación adicio-
nal para el manejo sintomático. Generalmente, se producen
*Correspondencia por infecciones bronquiales ya sean bacterianas, víricas o
Correo electrónico: auri_41188@hotmail.com mixtas6.
5184 Medicine. 2019;12(88):5184-8
PROTOCOLO DIAGNÓSTICO Y TERAPÉUTICO DE LA AGUDIZACIÓN DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
Síntomas Medicación Sígnos
Disnea Incremento Taquicardia
Tos medicación de Agudización de la EPOC Taquipnea
Expectoración alivio Uso de musculatura
Esputo purulento accesoria
Fiebre Anamnesis y exploración física Confusión
Cefalea Somnolencia
Hemograma Rx PA y ECG Dímero D Gram y cultivo de Hemocultivos Gasometría arterial basal
Bioquímica lateral tórax Si sospecha de TEP y esputo si si fiebre si SatO2 < 92% o signos
(BNP y cTnl)* clínica de probabilidad purulento de encefalopatía
baja o intermedia hipercápnica
Otros diagnósticos Agudización de la EPOC
Neumonía
Insuficiencia cardíaca
Derrame pleural
Neumotórax
TEP
Arritmia
Traumatismo
PROTOCOLOS DE PRÁCTICA ASISTENCIAL
Algoritmo diagnóstico ante la sospecha de agudización de la enfermedad pulmonar
Fig. 1.
obstructiva crónica (EPOC).
BNP: péptido natriurético cerebral; cTnl: troponina cardíaca I; ECG: electrocardiograma; RxPA: radiografía posteroanterior; SatO2: saturación de O2; TEP: tromboembolismo pulmonar.
*
Según sospecha clínica.
Clasificación Valoración de la gravedad de la
agudización
Existen tres tipos: leves (tratadas con broncodilatadores
de acción corta); moderadas (tratadas con broncodilata- En la tabla 1 de la «Actualización en infecciones respiratorias
dores de acción corta más antibióticos y/o corticoides ora- en urgencias» de esta misma unidad temática se pueden con-
les); graves (requieren hospitalización, visitas al Servicio de sultar los criterios de gravedad de la agudización según la
Urgencias y/o se asocian a insuficiencia respiratoria agu- Guía española para el manejo de la EPOC (GesEPOC).
da)7.
Criterios de hospitalización o
Diagnóstico posible ingreso en terapia intensiva
Es fundamental confirmar el diagnóstico de una agudización Es fundamental establecer la gravedad de la agudización de
de la EPOC, descartando patologías que cursan con sinto- la EPOC para determinar si el paciente puede ser manejado
matología similar, evaluar la gravedad de la agudización y, de forma ambulatoria, hospitalaria o tiene necesidad de in-
finalmente, decidir cuál es el mejor manejo de la misma: am- greso en una Unidad de Cuidados Intensivos (UCI). Según
bulatorio u hospitalario8. El algoritmo de la figura 1 muestra la guía GOLD (Global Initiative for Chronic Obstructive Lung
el esquema diagnóstico a seguir ante la sospecha de una agu- Diseases), existen unos criterios de ingreso que recogemos en
dización9. la tabla 1.
Medicine. 2019;12(88):5184-8 5185
MEDICINA DE URGENCIAS (II)
TABLA 1
Criterios de ingreso hospitalario y en Unidad de Cuidados Intensivos (UCI) Tratamiento corticoideo
en la agudización de la enfermedad pulmonar obstructiva crónica (EPOC)
Hospitalario UCI
Se recomiendan ciclos de tratamiento con corticoide por vía
oral (siempre que sea posible) durante 5-7 días (máximo de
Persistencia de síntomas pese al Disnea severa que no responde a tratamiento
tratamiento inicial 40 mg/día de prednisona o equivalentes)7.
Insuficiencia respiratoria aguda Cambios en el estado mental (confusión, Los corticoides inhalados han demostrado ser una alter-
coma)
nativa segura a los corticoides sistémicos en varios estudios8.
Nuevos signos clínicos (cianosis, Hipoxemia o acidosis respiratoria persistente
edemas periféricos) pese a oxigenoterapia o VMNI
Presencia de comorbilidades Criterios para iniciar ventilación mecánica
relevantes invasiva
Incapacidad para cumplir tratamiento Inestabilidad hemodinámica
Otras recomendaciones
en domicilio
VMNI: ventilación mecánica no invasiva. Se recomienda el uso de heparinas de bajo peso molecular
(HBPM) como profilaxis de la enfermedad tromboembólica
venosa en pacientes con agudizaciones graves o muy graves,
Tratamiento farmacológico en pacientes encamados o inactivos13.
También está indicado iniciar tratamiento para la desha-
bituación tabáquica en pacientes fumadores activos8.
La base fundamental del tratamiento de la agudización de la
EPOC consiste en optimizar el tratamiento broncodilata-
dor10. Los broncodilatadores de acción corta como agonistas
beta-2 (salbutamol y terbutalina) y anticolinérgicos como
Oxigenoterapia
bromuro de ipratropio son de elección. Para ser administra-
En los pacientes con EPOC, la administración de oxígeno
dos pueden utilizarse dispositivos presurizados de dosis me-
debe realizarse de forma controlada para mantener satura-
dida (pMDI) con o sin cámara de inhalación o nebulizacio-
ciones de oxígeno entre el 88-92% para prevenir hipoxemia
nes (NEB) sin que existan diferencias significativas entre
y evitar una posible hipercapnia. Se recomienda administrar-
dispositivos11.
lo mediante mascarillas de alto flujo tipo Venturi o gafas na-
Los broncodilatadores de acción larga que estén siendo
sales8.
usados con anterioridad a la agudización deberán mantener-
se.
Los fármacos y las dosis para la EPOC agudizada po-
drían agruparse según se indica en la tabla 29.
Ventilación asistida
Se puede iniciar en forma de VMNI o como ventilación me-
cánica invasiva (VMI). En la tabla 3 se exponen las indicacio-
Tratamiento antibiótico nes para el inicio de VMNI o VMI según la guía GOLD y
en la figura 2 se propone un algoritmo de manejo integral de
Se recomienda iniciar antibioterapia en pacientes que pre-
las agudizaciones de la EPOC9.
sentan expectoración purulenta en agudizaciones leves. En
agudizaciones moderadas o graves se evaluará el incremento
de la disnea y el volumen de esputo, en ausencia de expecto- Recomendaciones de tratamiento
ración purulenta12. Finalmente, se recomienda iniciar trata-
miento antibiótico en pacientes que requieran ventilación
al alta
mecánica no invasiva (VMNI).
Se deberá poner énfasis en el tratamiento de base y en las
La antibioterapia recomendada según la gravedad y mi-
medidas para reducir el riesgo de posibles agudizaciones fu-
croorganismo causante se recoge en la tabla 2 de la «Actua-
turas. Además, se recomendaría un control estricto a las 2-4
lización en infecciones respiratorias en urgencias» incluida
semanas, donde se reevaluará el estado funcional del pacien-
en esta misma unidad temática9.
te. Según la guía GesEPOC deben
hacerse una serie de consideracio-
TABLA 2 nes que se enumeran en la tabla 4.
Fármacos para el tratamiento de la agudización de la enfermedad pulmonar obstructiva crónica (EPOC)
Grupo terapéutico Fármacos Dosis y vía de administracióna
Agonistas beta-2 adrenérgicos Salbutamol 4-6 pulsaciones (100 mcg/pulsación)/4-6 h (pMDI + cámara) Responsabilidades
2,5-10 mg/4-6 h (NEB intermitente) éticas
Terbutalina 1-2 pulsaciones (500 mcg/pulsación)/6 h (pMDI + cámara)
Agonistas beta-2 adrenérgicos Salbutamol 200 mcg en 20 min iv seguido por 0,1-0,2 mcg/kg/min
sistémicos Protección de personas y anima-
Anticolinérgicos Bromuro de ipratropio 4-6 pulsaciones (20 mcg/pulsación)/4-6 h (pMDI + cámara) les. Los autores declaran que para
0,5-1 mg/4-6 h (NEB intermitente) esta investigación no se han reali-
Glucocorticoides sistémicos Metilprednisolona 40 mg/24 h vo/iv zado experimentos en seres huma-
iv: intravenosa; min: minuto; vo: vía oral. aSe prefiere la vía inhalada a la nebulizada y a la sistémica. nos ni en animales.
5186 Medicine. 2019;12(88):5184-8
PROTOCOLO DIAGNÓSTICO Y TERAPÉUTICO DE LA AGUDIZACIÓN DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
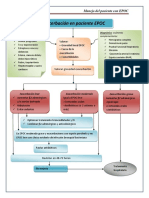
Agudización de la EPOC
Agudización leve Agudización moderada-grave Agudización muy grave
Broncodilatadores de acción corta Oxigenoterapia para SatO2 88-92% Medicina Intensiva
Corticoides sistémicos Broncodilatadores de acción corta
Antibioterapia Corticoides sistémicos
(si ≥ 2 criterios Anthonisen*) Antibioterapia
Tratamiento cormobilidad
Reevaluación en 30-60 min Reevaluación en 30-60 min
Mejoría No mejoría Mejoría No mejoría Acidosis respiratoria
Alta Observación Alta Observación VMNI
(6-12 horas) (6-12 horas)
Mejoría No mejoría Mejoría No mejoría Hospitalización
Alta Alta
PROTOCOLOS DE PRÁCTICA ASISTENCIAL
Algoritmo terapéutico de la agudización de la enfermedad pulmonar obstructiva crónica
Fig. 2.
(EPOC).
SatO2: saturación de O2; VMNI: ventilación mecánica no invasiva.
*Criterios de Anthonisen: incremento de la disnea; incremento de la purulencia de esputo.
TABLA 3 TABLA 4
Indicaciones para la ventilación asistida en la agudización de la Recomendaciones en la agudización de la enfermedad pulmonar
enfermedad pulmonar obstructiva crónica (EPOC) obstructiva crónica (EPOC)
VMNI VMI Abstinencia de tabaco
Acidosis respiratoria (PaCO2 ≥ 45 mm Hg Intolerancia o fallo con VMNI Ejercicio regular y rehabilitación respiratoria
o pH ≤ 7,35) Revisar la técnica inhalatoria
Parada cardiorrespiratoria
Disnea intensa con trabajo respiratorio Broncodilatadores de larga duración de base y valorar inicio de corticoide inhalado
asociado Disminución del nivel de consciencia
Sospecha de aspiración, mal manejo de Inhibidores de fosfodiesterasa 4 si procede
Hipoxemia persistente pese a
oxigenoterapia secreciones o vómitos Valorar oxigenoterapia y necesidad de VMNI
Inestabilidad hemodinámica Antibióticos si se cumplen indicaciones
Arritmias graves Corticoide oral durante 5 días
PaCO2: presión arterial de CO2; VMI: ventilación mecánica invasiva: VMNI: ventilación Control clínico a las 2-4 semanas
mecánica no invasiva.
Garantizar continuidad asistencial y asegurar correcto cumplimiento del tratamiento
VMNI: ventilación mecánica no invasiva.
Medicine. 2019;12(88):5184-8 5187
MEDICINA DE URGENCIAS (II)
Confidencialidad de los datos. Los autores declaran que en 3. •• Miravitlles M, Ferrer M, Pont A, Zalacain R, Álvarez-Sala JL,
Masa F, et al. Effect of exacerbation on quality of life in patients with
este artículo no aparecen datos de pacientes. chronic obstructive pulmonary disease. A 2 yearfollow-up study.
Thorax. 2004;59(5):387-95.
Derecho a la privacidad y consentimiento informado. Los ✔4. Burrows B, Bloom JW, Traver GA, Cline MG. The course and prognosis
of different forms of chronic airways obstruction in a sample from the
autores declaran que en este artículo no aparecen datos de general population. N Engl J Med. 1987;317:1309-14.
pacientes. 5. •• Donaldson GC, Seemungal TA, Bhowmilk A, Wedzicha JA. Re-
lationship between exacerbation frequency and lung function decli-
ne in chronic obstructive pulmonary disease. Thorax. 2002;57:847-
52.
Conflicto de intereses
6. • Papi A, Bellettato CM, Braccioni F, Romagnoli M, Casolari P, Ca-
ramori G, et al. Infections and airway inflammation in chronic obs-
tructive pulmonary disease severe exacerbations. Am J Respir Crit
Care Med. 2006;173:1114-21.
Los autores declaran no tener ningún conflicto de intereses. ✔ ••
7. Global initiative for chronic obstructive lung diseases. Global
strategy for the diagnosis, management and prevention of chronic
obstructive pulmonary disease (revised 2019). Global Initiative for
Chronic Lung Disease, 2019.
Bibliografía ✔ ••
8. Guía Española de la EPOC (GesEPOC) (versión 2017). Arch
Bronconeumol. 2017;53Supl1:46-64.
• Importante •• Muy importante ✔ ••
9. Protocolos asistenciales para Urgencias Neumológicas. Servicio
de Neumología del Hospital Universitario Ramón y Cajal. 1ª ed.
Madrid: S&H Medical Science Service; 2018.
✔ Metaanálisis ✔ Artículo de revisión ✔10. McCrory DC, Brown C, Gelfand SE, Bach PB. Management of acute
✔ Ensayo clínico controlado ✔ Guía de práctica clínica exacerbations of COPD: a summary and appraisal of published evidence.
Chest. 2001;119. p. 1190-209.
✔ Epidemiología ✔ ••
11. Turner MO, Patel A, Ginsburg S, FitzGerald JM. Bronchodila-
tor delivery in acute airflow obstruction. A meta-analysis. ArchIn-
tern Med. 1997;157:1736-44.
✔1. • Miravitlles M, Morera J. It’s time for an a etiology-based defini-
tion of chronic obstructive pulmonary disease. Respirology.
✔ ••
12. Wedzicha JA Ers Co-Chair, Miravitlles M, Hurst JR, Calverley
PM, Albert RK, Anzueto A, et al. Management of COPD exacerba-
2007;12:317-9. tions: a European Respiratory Society/American Thoracic Society
2. Seemungal TAR, Donaldson GC, Paul EA, Bestall JC, Jeffries DJ, Wedzi- guideline. Eur Respir J. 2017;49:1600791
cha JA. Effect of exacerbation on quality of life in patients with chronic
obstructive pulmonary disease. Am J Respir Crit Care Med.
✔ ••
13. Otero R, Grau E, Jiménez D, Uresandi F, López JL, Calderón
E. Profilaxis de la enfermedad tromboembólica venosa. Arch Bron-
1998;157:1418-22. coneumol. 2008;44:160-9.
5188 Medicine. 2019;12(88):5184-8
También podría gustarte
- Enfermedad Pulmonar Obstructiva CrónicaDocumento40 páginasEnfermedad Pulmonar Obstructiva CrónicaNinive100% (1)
- BRONCODILATADORESDocumento25 páginasBRONCODILATADORESFrancisco Chávez75% (4)
- HepatitisDocumento46 páginasHepatitisFausto Rene Vasquez Rojas100% (1)
- EPOCDocumento35 páginasEPOCJavierAún no hay calificaciones
- Herpes GenitalDocumento18 páginasHerpes GenitalJuan Carlos CotuaAún no hay calificaciones
- Pleurostoma 130330093721 Phpapp02Documento64 páginasPleurostoma 130330093721 Phpapp02jpfs6100% (1)
- Interpretacion ECGDocumento52 páginasInterpretacion ECGLaura Muñoz50% (2)
- Apunte EppocDocumento19 páginasApunte EppocFrancisca Gamonal ArenasAún no hay calificaciones
- Complicaciones Postoperatorias InmediatasDocumento22 páginasComplicaciones Postoperatorias InmediatasEli PonceAún no hay calificaciones
- GPC EpocDocumento15 páginasGPC Epocjessica AraceliAún no hay calificaciones
- Asma y EPOC - Diagnostico Diferencial y Manejo SESDocumento71 páginasAsma y EPOC - Diagnostico Diferencial y Manejo SESCami OrtizAún no hay calificaciones
- Investigación de Que Es El (EPOC) y Sus SíntomasDocumento1 páginaInvestigación de Que Es El (EPOC) y Sus SíntomasmanuelAún no hay calificaciones
- Abp Anatomia PosterDocumento1 páginaAbp Anatomia PosterYania HolguinAún no hay calificaciones
- EPOC 4°C NeumologíaDocumento24 páginasEPOC 4°C NeumologíaElizabeth Gonzalez FrancoAún no hay calificaciones
- Algoritmo de EPOCDocumento12 páginasAlgoritmo de EPOCLen VillegasAún no hay calificaciones
- Cuadro Comparativo Patologías-Sistema Respiratorio - EPOC PDFDocumento6 páginasCuadro Comparativo Patologías-Sistema Respiratorio - EPOC PDFJose R Haydar GongoraAún no hay calificaciones
- Exacerbaciones EpocDocumento23 páginasExacerbaciones EpocEMELYN YASMIN FIGUEROA HUANCAAún no hay calificaciones
- EPOCDocumento19 páginasEPOCAlexeySAgAún no hay calificaciones
- Clase 4. - Integración de AprendizajesDocumento33 páginasClase 4. - Integración de AprendizajesmanuelAún no hay calificaciones
- PDF NEUMOLOGI 2 EstudiosMyCDocumento77 páginasPDF NEUMOLOGI 2 EstudiosMyCCésar Augusto Gamarra SantamariaAún no hay calificaciones
- Epoc - Dr. Betulio ChacinDocumento26 páginasEpoc - Dr. Betulio ChacinJohan BrachoAún no hay calificaciones
- Cor PulmonaleDocumento7 páginasCor PulmonaleCarlos AlvarezAún no hay calificaciones
- Presentación de EPOCDocumento24 páginasPresentación de EPOCLea GutierrezAún no hay calificaciones
- EpocDocumento9 páginasEpocJacob MartinezAún no hay calificaciones
- Caso Clínico Hospital Coquimbo JFCDocumento32 páginasCaso Clínico Hospital Coquimbo JFCANYA ANDRIULAISAún no hay calificaciones
- Clase 5. - Alteraciones Respiratorias 202220Documento42 páginasClase 5. - Alteraciones Respiratorias 202220piaAún no hay calificaciones
- Enfermedad Pulmonar Obstructiva Cronica (EPOC)Documento20 páginasEnfermedad Pulmonar Obstructiva Cronica (EPOC)gam23_1031Aún no hay calificaciones
- Apunte EPOCDocumento6 páginasApunte EPOCDaniela Toledo LopezAún no hay calificaciones
- Tos CronicaDocumento11 páginasTos Cronicaleidy Paola Castiblanco CortesAún no hay calificaciones
- Clasificación EpocDocumento38 páginasClasificación EpocjejmnicAún no hay calificaciones
- Disnea y CianosisDocumento21 páginasDisnea y CianosisKarol Huaman FloresAún no hay calificaciones
- Caso Clinico Trastorno HemodinamicoDocumento3 páginasCaso Clinico Trastorno HemodinamicoKimberly AndujarAún no hay calificaciones
- Epoc 499211 Downloable 555540Documento3 páginasEpoc 499211 Downloable 555540Macarena Sabi Cancino BurgosAún no hay calificaciones
- CUADRO CQA Enfermedad Tromboembolitica PulmonarDocumento3 páginasCUADRO CQA Enfermedad Tromboembolitica PulmonarADRIANA DEL SOLAR VAZQUEZAún no hay calificaciones
- EPOCDocumento52 páginasEPOCAlexa OicatáAún no hay calificaciones
- Disnea AgudaDocumento6 páginasDisnea AgudadrmoisesmonteroAún no hay calificaciones
- Hipertensión PulmonarDocumento36 páginasHipertensión PulmonarResidenciaAún no hay calificaciones
- 3 Presentación DISNEA AGUDADocumento50 páginas3 Presentación DISNEA AGUDADaynaAún no hay calificaciones
- Diagnóstico y Tratamiento De: OR Ulmonale Rónico en El Segundo y Tercer NivelDocumento9 páginasDiagnóstico y Tratamiento De: OR Ulmonale Rónico en El Segundo y Tercer Nivelventa chevyAún no hay calificaciones
- AsmaDocumento4 páginasAsmaGabriel PLaoAún no hay calificaciones
- Neumología 16 A Edicion EPOCDocumento4 páginasNeumología 16 A Edicion EPOCmariaAún no hay calificaciones
- Fundamentos Teóricos 1Documento34 páginasFundamentos Teóricos 1feijooinfanteAún no hay calificaciones
- Cor Pulmonale CrónicoDocumento4 páginasCor Pulmonale CrónicoDEYMAR BRAYAN QUINO ARUQUIPAAún no hay calificaciones
- Epoc Estrada Ceron GuadalupeDocumento12 páginasEpoc Estrada Ceron GuadalupeRodritozAún no hay calificaciones
- 01 Ebook - Exacerbación de EpocDocumento14 páginas01 Ebook - Exacerbación de EpocPablo de Jesus Palacios PardoAún no hay calificaciones
- Asma EpocDocumento74 páginasAsma EpocManuel EspinozaAún no hay calificaciones
- Epoc Atina 2012Documento15 páginasEpoc Atina 2012zulemerlanoAún no hay calificaciones
- ASMA-Y-EPOCDocumento5 páginasASMA-Y-EPOCGONZALO RAMIRO CABRERA ILLANESAún no hay calificaciones
- Epoc GesDocumento11 páginasEpoc GesCarlos VarasAún no hay calificaciones
- Clase de Epoc Enarm 2019 2Documento69 páginasClase de Epoc Enarm 2019 2Hugo BorboaAún no hay calificaciones
- Tos Cronica NeumologiaDocumento41 páginasTos Cronica Neumologiaalex eduardo capquequi hilasacaAún no hay calificaciones
- Resumen EPOCDocumento6 páginasResumen EPOCBLANCA VALLEJOS CORDOVAAún no hay calificaciones
- Final NeumoDocumento44 páginasFinal Neumorodrigo almanzaAún no hay calificaciones
- HTP en Las Cardiopatías CongénitasDocumento4 páginasHTP en Las Cardiopatías Congénitascorazon mabelAún no hay calificaciones
- Palliative-Care DisneaDocumento6 páginasPalliative-Care DisneaJose LopezAún no hay calificaciones
- Thoraxjnl 2019 214484.fullDocumento8 páginasThoraxjnl 2019 214484.fullIrianaAún no hay calificaciones
- Asma EpocDocumento17 páginasAsma EpocLeonel MarroquinAún no hay calificaciones
- Epoc - Exposicion..Documento22 páginasEpoc - Exposicion..Zoila Villar ClementeAún no hay calificaciones
- Epoc TratamientoDocumento13 páginasEpoc Tratamientomondial200Aún no hay calificaciones
- Tromboembolismo Pulmonar Andrea-1Documento29 páginasTromboembolismo Pulmonar Andrea-1Miranda Álvarez CerezoAún no hay calificaciones
- Caso Clinico. Epoc y DepresiónDocumento2 páginasCaso Clinico. Epoc y DepresiónFERRER EPOCSITEPROAún no hay calificaciones
- Neumologia 2Documento88 páginasNeumologia 2drepitalamoAún no hay calificaciones
- EPOC DX y TtoDocumento14 páginasEPOC DX y TtoEmanuel PonceAún no hay calificaciones
- Semana 11, UCIDocumento4 páginasSemana 11, UCIpfam guanajuatoAún no hay calificaciones
- 01-Valor de La Ecografía de Extremidades Inferiores PDFDocumento6 páginas01-Valor de La Ecografía de Extremidades Inferiores PDFLaura MuñozAún no hay calificaciones
- Padrones Declarados: Exclusivo para Obras Por Contrato Exclusivo Aportación RURALDocumento1 páginaPadrones Declarados: Exclusivo para Obras Por Contrato Exclusivo Aportación RURALLaura MuñozAún no hay calificaciones
- Manejo INRDocumento2 páginasManejo INRLaura MuñozAún no hay calificaciones
- Algoritmo de Cetoacidosis DiabeticaDocumento3 páginasAlgoritmo de Cetoacidosis DiabeticaLaura MuñozAún no hay calificaciones
- Decisiones en Etica Clinica JPBeca Metodo DeliberativoDocumento14 páginasDecisiones en Etica Clinica JPBeca Metodo DeliberativoLaura MuñozAún no hay calificaciones
- Pautas para La Elaboración de Un InformeDocumento1 páginaPautas para La Elaboración de Un InformeLaura MuñozAún no hay calificaciones
- Guía de Laboratorio 6°año - Curvas Características de Elementos PasivosDocumento1 páginaGuía de Laboratorio 6°año - Curvas Características de Elementos PasivosLaura MuñozAún no hay calificaciones
- Taller1Est GraficosDocumento5 páginasTaller1Est GraficosOwen HigueraAún no hay calificaciones
- Farmacologia para Licenciados en Produccion de BioDocumento2 páginasFarmacologia para Licenciados en Produccion de BioPablo MontgAún no hay calificaciones
- Nuevos AntibioticosDocumento59 páginasNuevos AntibioticosClide Flores HuamanAún no hay calificaciones
- Intraventricular Antibiotics For Bacterial Meningitis in Neonates - En.esDocumento13 páginasIntraventricular Antibiotics For Bacterial Meningitis in Neonates - En.esAjax Estrada LopezAún no hay calificaciones
- Carta - Derechos - Afiliado PDFDocumento213 páginasCarta - Derechos - Afiliado PDFMikee DiazAún no hay calificaciones
- Marco ConceptualDocumento4 páginasMarco ConceptualPablo Gonzalez CisnerosAún no hay calificaciones
- Mitos Sobre El ResfrioDocumento2 páginasMitos Sobre El ResfrioCatalina VilchesAún no hay calificaciones
- DANTROLENEDocumento18 páginasDANTROLENEDR. MEDICAún no hay calificaciones
- Tesis: M.C. Enrique Villavicencio MendizábalDocumento78 páginasTesis: M.C. Enrique Villavicencio MendizábalLilian AzuAún no hay calificaciones
- Distrito 21D01 Identificación Del PacienteDocumento12 páginasDistrito 21D01 Identificación Del Pacientejuan perezAún no hay calificaciones
- Practica 1. PosologíaDocumento8 páginasPractica 1. PosologíaHugo Alberto LópezAún no hay calificaciones
- Semana 15 Clase 1Documento34 páginasSemana 15 Clase 1Nirvana UrcoAún no hay calificaciones
- Formato de Autorización Sanitaria de Farmacias y BoticasDocumento3 páginasFormato de Autorización Sanitaria de Farmacias y BoticasvavrinelAún no hay calificaciones
- Enfermedades GlomerularesDocumento19 páginasEnfermedades GlomerularesRuth NajeraAún no hay calificaciones
- Protocolo de EMO - TECKDocumento44 páginasProtocolo de EMO - TECKFiorella Gomez CajoAún no hay calificaciones
- Reporte Enviados 2023-07-04Documento387 páginasReporte Enviados 2023-07-04Paola Chavez DelgadoAún no hay calificaciones
- Ortesis Reumatologia 2017Documento41 páginasOrtesis Reumatologia 2017Antonella RAún no hay calificaciones
- Revista La Biblioteca - Número Especial. Buenos Aires, Otoño 2020Documento604 páginasRevista La Biblioteca - Número Especial. Buenos Aires, Otoño 2020Valentina Torres García100% (1)
- Ketan K. Dhatariya - The Joint British Diabetes Societies For Inpatient CareDocumento39 páginasKetan K. Dhatariya - The Joint British Diabetes Societies For Inpatient CareYvonne Ccopacondori AlvarezAún no hay calificaciones
- Complejo Corynebacterium DiphtheriaeDocumento6 páginasComplejo Corynebacterium DiphtheriaeSARAHI V. PEREZ LUISAún no hay calificaciones
- Glucanato de Calcio - VADEMECUMDocumento5 páginasGlucanato de Calcio - VADEMECUMCynthia TorresAún no hay calificaciones
- 13-Formato Recetario de Prescribción Medtos de Control y MonopolioDocumento1 página13-Formato Recetario de Prescribción Medtos de Control y MonopoliomarielaecheverriaAún no hay calificaciones
- Ultrasonido ObstétricoDocumento2 páginasUltrasonido ObstétricoErickAún no hay calificaciones
- Trasplante de PáncreasDocumento7 páginasTrasplante de PáncreasJosé Luis Navarro RomeroAún no hay calificaciones
- Libro Resumen Iijvc 2017Documento49 páginasLibro Resumen Iijvc 2017francisco ramos valenzuelaAún no hay calificaciones
- Microbiologia 171128164214Documento164 páginasMicrobiologia 171128164214Frank M. VillasanteAún no hay calificaciones