Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Enfermedad Hemolítica en El RN Viii Sesión
Cargado por
Nelida Fh0 calificaciones0% encontró este documento útil (0 votos)
43 vistas14 páginasennfermedad
Título original
ENFERMEDAD HEMOLÍTICA EN EL RN VIII SESIÓN
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoennfermedad
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
43 vistas14 páginasEnfermedad Hemolítica en El RN Viii Sesión
Cargado por
Nelida Fhennfermedad
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 14
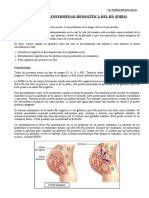
Eritroblastosis fetal; Eritroblastosis neonatal
La enfermedad hemolítica del recién nacido es una enfermedad en la que los
glóbulos rojos son destruidos por los anticuerpos de la madre. La hemólisis es la
degradación de los glóbulos rojos o eritrocitos.
La enfermedad se produce por la interacción entre los anticuerpos maternos
(anti-A o anti-B) con los eritrocitos A o B correspondientes al feto.
Los anticuerpos anti-A y anti-B se encuentran normalmente en el suero de
las madres del grupo O, A y B, pero la enfermedad hemolítica del recién
nacido está actualmente limitada a los niños de grupo A y B de las madres
de grupo O.
La razón fundamental es que los anticuerpos naturales anti-A y anti-B de
las madres de grupo O son una mezcla de IgM e IgG, y estos últimos
atraviesan la placenta.
En el grupo de las madres de grupo A o B son predominantemente IgM y
estas inmunoglobulinas no atraviesan la placenta. Los anticuerpos se
fijan a los antígenos A o B del eritrocito fetal, produciendo una prueba
de Coombs débilmente positiva o negativa; en la mayoría de los casos esto
puede deberse a múltiples factores, entre ellos:
a) Las sustancias A y B se encuentran sobre muchas superficies
epiteliales del organismo, absorbiendo anti-A o anti-B y reduciendo la
proporción disponible del anticuerpo para fijarse a los eritrocitos
b) Existe menor cantidad y mayor dispersión de sitios reactivos A y B
sobre los eritrocitos fetales comparados con los del adulto, por lo que se
unen menos anticuerpos anti-A y anti-B a los eritrocitos del feto por
célula, frecuentemente por debajo del nivel de sensibilidad de la prueba
de Coombs directo en tubo.
La principal manifestación de la enfermedad hemolítica del recién nacido
por sistema ABO es la ictericia, la cual inicia en las primeras 24 horas de
vida y es más leve que la observada en la enfermedad hemolítica del recién
nacido por Rh; raramente ocasiona kernicterus y muerte, sin embargo, hay
excepciones. Una proporción de 10 a 20 % de los recién nacidos con
incompatibilidad por sistema ABO presenta ictericia importante, pero es
probable que en todos los casos se produzca hemólisis de intensidad
variable según la cantidad de eritrocitos opsonizados.
La anemia suele ser leve o estar ausente, y la hepatoesplenomegalia es muy
rara.
Este trastorno se puede producir si la sangre de la madre es
incompatible con la de su feto.
El diagnóstico se basa en los análisis de sangre de la madre y, a veces, los
del padre.
A veces, a la madre se le administra inmunoglobulina durante el
embarazo para ayudar a prevenir este trastorno en el recién nacido.
El tratamiento puede consistir en transfusiones de sangre para el feto
antes del parto y para el recién nacido después del parto.
La enfermedad hemolítica del recién nacido puede dar lugar a niveles
elevados de bilirrubina en la sangre hiperbilirrubinemia, un recuento
bajo de glóbulos rojos anemia y, en muy pocos casos, en las formas más
graves, la muerte. La bilirrubina es un pigmento amarillo que se produce
durante la degradación normal de los glóbulos rojos sanguíneos.
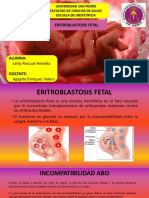
El factor Rh es una molécula en la superficie de los glóbulos rojos de algunas
personas. Una persona tiene sangre Rh positiva si sus glóbulos rojos tienen el
factor Rh. La sangre es Rh negativa si los glóbulos rojos de una persona no
tienen el factor Rh. La mayoría de las personas son Rh positivas.
Cuando un bebé tiene sangre Rh-positiva y la madre tiene sangre Rh-
negativa, los dos presentan Incompatibilidad de Rh. Como resultado, el
sistema inmunológico de una madre Rh-negativa puede reconocer los
glóbulos rojos del feto Rh-positivo como "extraños" y producir
anticuerpos contra el factor Rh de los glóbulos rojos del feto (este
proceso se denomina sensibilización al Rh). Los anticuerpos de la madre pueden
pasar de su sangre a la sangre del feto a través de la placenta antes del parto.
Los anticuerpos de la madre se adhieren a los glóbulos rojos del feto y
los destruyen (hemolizan). La rápida degradación de los glóbulos rojos
comienza mientras el feto está en el útero y continúa después del parto.
Una madre Rh negativa puede producir anticuerpos Rh si está expuesta a
glóbulos rojos Rh positivos. La forma más frecuente en que las mujeres se
exponen a la sangre Rh-positiva es cuando tienen un feto Rh-positivo. Durante
el parto, las madres están expuestas a la mayor cantidad de sangre del feto, por
lo que es el momento en que se produce la mayor sensibilización Rh. Sin
embargo, las madres también pueden estar expuestas antes en el embarazo; por
ejemplo, durante un aborto espontáneo o un aborto electivo, durante una prueba
de diagnóstico fetal (como una amniocentesis o una biopsia de
vellosidades coriónicas), si sufren una lesión en el abdomen o si la placenta
se separa demasiado pronto (desprendimiento de placenta).
Así, en la mayoría de los casos, la enfermedad hemolítica sucede a un feto cuya
madre fue sensibilizada durante un embarazo anterior. Sin embargo, con muy
poca frecuencia, una madre puede producir anticuerpos en las primeras fases del
embarazo y, después, estos anticuerpos afectan al propio feto en etapas
posteriores del embarazo.
Después del parto, los recién
nacidos que sufren enfermedad
hemolítica pueden estar hinchados,
pálidos o con una coloración
amarillenta (una condición
llamada ictericia) o pueden
presentar un hígado o un bazo
aumentados de tamaño, anemia o
acumulaciones de líquido en el
organismo.}
El diagnóstico de la enfermedad por incompatibilidad se realiza mediante un
buen control prenatal de la madre Rh (-), junto con la utilización de algunos
procedimientos diagnósticos complementarios que permitirán objetivar la
sensibilización materna.
La anamnesis materna es importante. La evaluación fetal debe ser
llevada a cabo precozmente, con el fin de poder identificar en forma
anticipada la presencia de una enfermedad hemolítica antenatal severa que
requiera de tratamiento in útero.
La ecografía y el Doppler son actualmente dos herramientas
fundamentales en el manejo del feto de madre Rh (-), ya que permiten
evaluar el estado de los órganos fetales principalmente involucrados en la
enfermedad y el grado de hemólisis a través de la medición de flujos de la
arteria cerebral media fetal, el cual en presencia de hemólisis importante se
verá aumentado (disminución del hematocrito fetal y hemodilución relativa).
Procedimientos complementarios de utilidad en la evaluación de la
madre Rh (-) son la amniocentesis y la cordocentesis. La primera, de
utilidad para medir indirectamente el grado de hemólisis por medio de la
cantidad de bilirrubina en el líquido amniótico, la que se correlaciona con el
grado de destrucción de eritrocitos dentro de la sangre fetal. La
cordocentesis tiene no sólo utilidad diagnóstica de enfermedad
hemolítica, sino que a través de ella es posible realizar el tratamiento
transfusional adecuado para corregir la anemia fetal. La detección de los
anticuerpos maternos es la base del diagnóstico de sensibilización, y por
consiguiente, de riesgo de enfermedad hemolítica perinatal.
Para este fin se utilizan métodos de aglutinación inmunológica de los
eritrocitos fetales con anticuerpos (test de Coombs directo) o se detectan a
partir del suero de la madre, la que se pone en contacto con sangre y que en
presencia de este suero se aglutina (test de Coombs indirecto).
Antes del parto, a veces transfusión de sangre para el feto
Después del parto, a veces más transfusiones
Tratamiento de la ictericia si está presente
Si al feto se le diagnostica anemia, se le puede realizar
una transfusión de sangre antes del nacimiento. Se le pueden
realizar transfusiones hasta que haya madurado y pueda nacer sin
peligro. Antes del parto, a la madre se le pueden administrar
corticoesteroides para contribuir a la maduración de los
pulmones del feto y prepararle para un parto prematuro en caso
necesario. Después del parto, el recién nacido puede necesitar más
transfusiones.
La anemia grave causada por la enfermedad hemolítica del recién nacido se
trata del mismo modo que cualquier otra anemia. Los médicos también
controlan la presencia de ictericia en el recién nacido. La aparición de
ictericia es probable porque la rápida descomposición de glóbulos rojos
produce una gran cantidad de bilirrubina. La bilirrubina es un pigmento
amarillo, por tanto, da un aspecto amarillento a la piel y la esclerótica del
recién nacido. Si el nivel de bilirrubina es demasiado alto, puede dañar al
bebé.
Los niveles elevados de bilirrubina en el recién nacido se pueden tratar
exponiéndole a la Fototerapia, en algunos casos, practicándole
una exanguinotransfusión. Los niveles muy altos de bilirrubina en la
sangre ocasionan daño cerebral (kernícterus, encefalopatía
bilirrubínica o ictericia nuclear), a menos que se tomen las medidas
mencionadas.
❈ Inyección de inmunoglobulina durante el embarazo y después del parto
Para evitar que las mujeres Rh-negativas desarrollen anticuerpos contra los
glóbulos rojos de su feto, se les administra una inyección de un
preparado de inmunoglobulina Rh0(D) cerca de las 28 semanas de
embarazo y de nuevo dentro de las 72 horas posteriores al parto. La
inmunoglobulina recubre rápidamente todos los glóbulos rojos fetales Rh-
positivos que han entrado en la circulación de la madre, por lo que no son
reconocidos como "extranjeros" por el sistema inmunológico materno y,
por lo tanto, no desencadenan la formación de anticuerpos anti-Rh. Este
tratamiento por lo general evita que se desarrolle la enfermedad hemolítica
del recién nacido.
También podría gustarte
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Texto guía para el diagnóstico y manejo del VIH en el embarazoDe EverandTexto guía para el diagnóstico y manejo del VIH en el embarazoAún no hay calificaciones
- Anemia Hemolítica Del Recién NacidoDocumento8 páginasAnemia Hemolítica Del Recién NacidoLucía Ramirez Veneros100% (1)
- Enfermedad Hemolitica Del Recien NacidoDocumento13 páginasEnfermedad Hemolitica Del Recien NacidoJesus CarreonAún no hay calificaciones
- Enfermedad Hemolítica Del Recién NacidoDocumento7 páginasEnfermedad Hemolítica Del Recién NacidoWilliamsAún no hay calificaciones
- Enfermedad Hemolítica Del Recién NacidoDocumento13 páginasEnfermedad Hemolítica Del Recién NacidoCaio Macedo OliveiraAún no hay calificaciones
- Incompatbilidad de RHDocumento4 páginasIncompatbilidad de RHRIVERA PACHECO JONATHAN ABNERAún no hay calificaciones
- Incompatibilidad RHDocumento10 páginasIncompatibilidad RHGhisbel FiorellaAún no hay calificaciones
- Eritroblastosis Fetal 2019Documento17 páginasEritroblastosis Fetal 2019Ashly Flores0% (1)
- H.CLINICA EHRN[1]Documento6 páginasH.CLINICA EHRN[1]CemsiAún no hay calificaciones
- Trabajo de Materno de Alteraciones Del Sistema HematopoyeticoDocumento25 páginasTrabajo de Materno de Alteraciones Del Sistema Hematopoyeticoastridelosa104Aún no hay calificaciones
- Incompatibilidad RHDocumento7 páginasIncompatibilidad RHJorgen SotoAún no hay calificaciones
- Isoinmunizacion-Materno Fetal TerminadoDocumento9 páginasIsoinmunizacion-Materno Fetal TerminadoELIAS ARRAZOLAAún no hay calificaciones
- Caso Clinico 1Documento11 páginasCaso Clinico 1Anahi Fernandez MonrealAún no hay calificaciones
- Eritroblastosis FetalDocumento21 páginasEritroblastosis FetalFabricio Apolo100% (1)
- Anticuerpos irregulares y enfermedad hemolítica del recién nacidoDocumento7 páginasAnticuerpos irregulares y enfermedad hemolítica del recién nacidoMarcos RosalesAún no hay calificaciones
- Incompatibilidad RHDocumento58 páginasIncompatibilidad RHLeonardo CofréAún no hay calificaciones
- Taller-Incompatibilidad RHDocumento3 páginasTaller-Incompatibilidad RHDiana Carolina Restrepo MejiaAún no hay calificaciones
- La Eritroblastosis FetalDocumento12 páginasLa Eritroblastosis Fetalfreu966Aún no hay calificaciones
- EHRNDocumento2 páginasEHRNsofia gonzalezAún no hay calificaciones
- Enfermedad hemolítica del recién nacido: causas, diagnóstico y tratamientoDocumento30 páginasEnfermedad hemolítica del recién nacido: causas, diagnóstico y tratamientoJuanita CepillinAún no hay calificaciones
- Capitulo Prevencion de Enf Hemolitica Perinatal, Manual Puc 2021Documento8 páginasCapitulo Prevencion de Enf Hemolitica Perinatal, Manual Puc 2021nevi loAún no hay calificaciones
- Eritroblastosis FetalDocumento4 páginasEritroblastosis FetalValeria MëstreAún no hay calificaciones
- Eritroblastosis FetalDocumento7 páginasEritroblastosis FetalLeydi Cruz0% (1)
- Enfermedad Hemolítica PerinatalDocumento8 páginasEnfermedad Hemolítica PerinatalFlorencia Villar LazAún no hay calificaciones
- Eritroblastocis Fetal (Rojas Muñoz Silvia)Documento19 páginasEritroblastocis Fetal (Rojas Muñoz Silvia)Silvia Beatriz Rojas MuñozAún no hay calificaciones
- 6 Clase - Tema Enfermedad Hemolitica en El RNDocumento4 páginas6 Clase - Tema Enfermedad Hemolitica en El RNEVA MARIA PEÑA VÁSQUEZ DE PEÑAAún no hay calificaciones
- Inmunizacion Materno FetalDocumento6 páginasInmunizacion Materno FetalCarlos ChavarriaAún no hay calificaciones
- Factor Rh incompatibilidadDocumento20 páginasFactor Rh incompatibilidadMaye BuitragoAún no hay calificaciones
- Eritroblastosis Fetal InformeDocumento5 páginasEritroblastosis Fetal InformeEmily RiveroAún no hay calificaciones
- Enfermedad Hemolítica PerinatalDocumento7 páginasEnfermedad Hemolítica PerinatalIvan Yesrael AJAún no hay calificaciones
- Isoinmunizacion Abo - RHDocumento74 páginasIsoinmunizacion Abo - RHJoseph André Correa Cruz100% (1)
- Informe de Isoinmunizacion TerminadaDocumento9 páginasInforme de Isoinmunizacion TerminadaVíctor CórdovaAún no hay calificaciones
- Ensayo Eritroblastosis Fetal BQDocumento5 páginasEnsayo Eritroblastosis Fetal BQValentina Camba VacacelaAún no hay calificaciones
- EHRN: Enfermedad hemolítica del recién nacidoDocumento11 páginasEHRN: Enfermedad hemolítica del recién nacidohervin manuel peñaloza jaimesAún no hay calificaciones
- RH y Abo TrabajoDocumento13 páginasRH y Abo TrabajoValentina CárdenasAún no hay calificaciones
- Eritroblastosis fetal: causas, diagnóstico y tratamientoDocumento5 páginasEritroblastosis fetal: causas, diagnóstico y tratamientoJessi TorresAún no hay calificaciones
- Eritroblastosis Fetal o Enfermedad HemoliticaDocumento19 páginasEritroblastosis Fetal o Enfermedad Hemoliticahenrry quisbertAún no hay calificaciones
- Eritroblastosis FetalDocumento5 páginasEritroblastosis FetalApolo188Aún no hay calificaciones
- ISOINMUNIZACION MATERNO FETALDocumento5 páginasISOINMUNIZACION MATERNO FETALJuan GuevaraAún no hay calificaciones
- Incompatibilidad RH IctericiaDocumento4 páginasIncompatibilidad RH IctericiaJaqueline LópezAún no hay calificaciones
- Incompatibilidad Rh materno-fetal: causas, diagnóstico y tratamientoDocumento109 páginasIncompatibilidad Rh materno-fetal: causas, diagnóstico y tratamientoHector NaranjoAún no hay calificaciones
- Enfermedad Hemolitica PerinatalDocumento5 páginasEnfermedad Hemolitica PerinatalFeñaFornerMuñozAún no hay calificaciones
- Alteraciones Del Sistema Hematopoyético.Documento9 páginasAlteraciones Del Sistema Hematopoyético.barbara II OrdosgoitteAún no hay calificaciones
- Eritroblastosis FetalDocumento8 páginasEritroblastosis FetalThais RodriguezAún no hay calificaciones
- Eritroblastosis EnsayoDocumento2 páginasEritroblastosis Ensayosantiago.abad.77Aún no hay calificaciones
- Eritroblastosis Fetal MicrobiologíaDocumento11 páginasEritroblastosis Fetal MicrobiologíaSAIDA ARELI RUIZ ACUÑAAún no hay calificaciones
- Isoinmunización Materizno-FetalDocumento38 páginasIsoinmunización Materizno-Fetalrodrigoch2009Aún no hay calificaciones
- Enfermedad Hemolitica en El Recien NacidoDocumento15 páginasEnfermedad Hemolitica en El Recien NacidoOscar De La Cruz Graus33% (3)
- Isoinmunizacion de Factor RH - Sánchez Martínez Patricio 7CM2Documento8 páginasIsoinmunizacion de Factor RH - Sánchez Martínez Patricio 7CM2sanchezmartinezpatricio0Aún no hay calificaciones
- Cuestionario 2 de Patologia Clinica y Trasfucional Imcompatibindad AboDocumento4 páginasCuestionario 2 de Patologia Clinica y Trasfucional Imcompatibindad Abomartin huallpaAún no hay calificaciones
- Ictericia neonatal por incompatibilidad sanguíneaDocumento4 páginasIctericia neonatal por incompatibilidad sanguíneaJesus ParragaAún no hay calificaciones
- Enfermedad Hemolitica PerinatalDocumento7 páginasEnfermedad Hemolitica PerinatalMateo GandolfAún no hay calificaciones
- Anemia Hemolítica Del Recién NacidoDocumento12 páginasAnemia Hemolítica Del Recién NacidoDaliz WendyAún no hay calificaciones
- Anemias: clasificación, causas y tratamientoDocumento42 páginasAnemias: clasificación, causas y tratamientoClaudiaPaterninaAún no hay calificaciones
- Incompatibilidad Con El Factor RHDocumento16 páginasIncompatibilidad Con El Factor RHEdgarAún no hay calificaciones
- Isoinmunizacion RHDocumento27 páginasIsoinmunizacion RHlaura ruizAún no hay calificaciones
- INTRODUCCIÓNDocumento2 páginasINTRODUCCIÓNAleKauaAún no hay calificaciones
- Incompatibilidad AboDocumento19 páginasIncompatibilidad AboAntony ChungAún no hay calificaciones
- 2da Parte de Patologia ObstetricaDocumento203 páginas2da Parte de Patologia ObstetricaRocio Dipas LujanAún no hay calificaciones
- Inyectoterapiaiyii 140730120211 Phpapp02Documento51 páginasInyectoterapiaiyii 140730120211 Phpapp02Nelida FhAún no hay calificaciones
- Semana 6 Examen Fisico 31 0Documento21 páginasSemana 6 Examen Fisico 31 0Nelida FhAún no hay calificaciones
- Clase 13 Necesidad de Eliminacion IntestinalDocumento18 páginasClase 13 Necesidad de Eliminacion IntestinalNelida FhAún no hay calificaciones
- FcoVig Profesionales de Salud 1Documento45 páginasFcoVig Profesionales de Salud 1Nelida FhAún no hay calificaciones
- El Embarazo y El PartoDocumento32 páginasEl Embarazo y El PartoRodriguez RicardoAún no hay calificaciones
- CLASE 4 Transporte de VictDocumento44 páginasCLASE 4 Transporte de VictNelida FhAún no hay calificaciones
- Clase 7 Participacion Comunitaria 1716 0Documento24 páginasClase 7 Participacion Comunitaria 1716 0Nelida FhAún no hay calificaciones
- 6 - Diabetes y SMDocumento40 páginas6 - Diabetes y SMNelida FhAún no hay calificaciones
- Patologias OralesDocumento15 páginasPatologias OralesNelida FhAún no hay calificaciones
- Sistema RespiratorioDocumento27 páginasSistema RespiratorioitzelAún no hay calificaciones
- Cito Toxicos 2Documento15 páginasCito Toxicos 2Nelida FhAún no hay calificaciones
- Antisepticos 2017Documento36 páginasAntisepticos 2017Nelida FhAún no hay calificaciones
- Clase 8 QX - DigestivasDocumento9 páginasClase 8 QX - DigestivasNelida FhAún no hay calificaciones
- Bio SeguridadDocumento36 páginasBio SeguridadCarolina Ubillus Suarez100% (1)
- Formulario de Adopción EditableDocumento2 páginasFormulario de Adopción EditableNelida FhAún no hay calificaciones
- Capitulo 06. Vendajes, Inmovilizacion y Traslado de PacientesDocumento20 páginasCapitulo 06. Vendajes, Inmovilizacion y Traslado de PacientesEduardo Zúñiga FloresAún no hay calificaciones
- Infecciones Urinarias y GestaciónDocumento8 páginasInfecciones Urinarias y GestaciónRudy PCAún no hay calificaciones
- La Sangre y Grupos Sanguineos Ix Sesión 18-11-2020Documento25 páginasLa Sangre y Grupos Sanguineos Ix Sesión 18-11-2020Nelida FhAún no hay calificaciones
- Asociación CulturalDocumento1 páginaAsociación CulturalNelida FhAún no hay calificaciones
- Accidente CerebroDocumento16 páginasAccidente CerebroNelida FhAún no hay calificaciones
- Revista NSB 043 PDFDocumento24 páginasRevista NSB 043 PDFANALIAún no hay calificaciones
- FanzineDocumento1 páginaFanzineNelida FhAún no hay calificaciones
- Historia de La InfluenzaDocumento6 páginasHistoria de La InfluenzaCanalMusical Y LetrasAún no hay calificaciones
- Tendido de CamaDocumento2 páginasTendido de CamaCanalMusical Y Letras100% (4)
- Los Jugos Lo Prefieren Con Azúcar o Sin AzúcarDocumento1 páginaLos Jugos Lo Prefieren Con Azúcar o Sin AzúcarNelida FhAún no hay calificaciones
- Declaracion Jurada de DomicilioDocumento1 páginaDeclaracion Jurada de Domicilioirving2286100% (4)
- Asociación CulturalDocumento1 páginaAsociación CulturalNelida FhAún no hay calificaciones
- q7f13dJx17Fa1aHT - Q6jpQYh2UkgnJ2xv-Lectura Fundamental 7Documento12 páginasq7f13dJx17Fa1aHT - Q6jpQYh2UkgnJ2xv-Lectura Fundamental 7lina mendozaAún no hay calificaciones
- Caso Clínico de BioéticaDocumento3 páginasCaso Clínico de BioéticaJeison Brayan Carranza BecerraAún no hay calificaciones
- Asterias rubens: cáncer de mama y queloideDocumento13 páginasAsterias rubens: cáncer de mama y queloideJuan Manuel Romo SantillanAún no hay calificaciones
- PROMAXDocumento2 páginasPROMAXNers BernalAún no hay calificaciones
- Informe pericial psicológico sobre imputabilidad de ludópataDocumento21 páginasInforme pericial psicológico sobre imputabilidad de ludópataAllison Luis BaezAún no hay calificaciones
- VOL1 N1 Version Completa PDFDocumento74 páginasVOL1 N1 Version Completa PDFRosales Cruzalegui K. MikaelAún no hay calificaciones
- Sueros Faciales CabineDocumento12 páginasSueros Faciales CabinealejandraAún no hay calificaciones
- Glicólisis FetalDocumento12 páginasGlicólisis FetalPreciado09Aún no hay calificaciones
- Guide PahtoDocumento1359 páginasGuide PahtoPaola MejiaAún no hay calificaciones
- Las hipercromías: tipos, causas y tratamientosDocumento44 páginasLas hipercromías: tipos, causas y tratamientospatrick fils-aimeAún no hay calificaciones
- Osteoporosis en El Adulto MayorDocumento26 páginasOsteoporosis en El Adulto MayorIdalia Hermosilla sarmientoAún no hay calificaciones
- Donación y Trasplante de Órganos y TejidosDocumento16 páginasDonación y Trasplante de Órganos y TejidosLincoln Mendieta HaroAún no hay calificaciones
- Aplicaciones Del OzonoDocumento27 páginasAplicaciones Del OzonoAldo Del CastilloAún no hay calificaciones
- Neurociencia en Psiquiatria Spanish EditionDocumento814 páginasNeurociencia en Psiquiatria Spanish Editionmonica100% (1)
- Trastorno de La Conducta Alimentaria en La InfanciaDocumento2 páginasTrastorno de La Conducta Alimentaria en La InfanciaRafaela VegaAún no hay calificaciones
- Caso Clinico 10 DigestivoDocumento3 páginasCaso Clinico 10 DigestivoMaríaJoséLupiáñezJiménezAún no hay calificaciones
- Presion Arterial Marco TeoricoDocumento6 páginasPresion Arterial Marco TeoricoKing CrowAún no hay calificaciones
- Pediatria Semana 1 Adaptacion A Vida ExtrauterinaDocumento6 páginasPediatria Semana 1 Adaptacion A Vida ExtrauterinaConsuelo RiveraAún no hay calificaciones
- Why We Get Sick Benjamin Bikman - 10.en - EsDocumento15 páginasWhy We Get Sick Benjamin Bikman - 10.en - EsAngel RuelasAún no hay calificaciones
- Zika y Chikungunya DIAPODocumento22 páginasZika y Chikungunya DIAPOJosmeri SolorzanoAún no hay calificaciones
- Universidad NORBERT WIENER Grupo 5Documento18 páginasUniversidad NORBERT WIENER Grupo 5Jonadith Ruiz ArancibiaAún no hay calificaciones
- Células Natural Killer (NK)Documento3 páginasCélulas Natural Killer (NK)Mayi KatAún no hay calificaciones
- MOTIVACI+ôN EN ODONTOPEDIATR+ìADocumento4 páginasMOTIVACI+ôN EN ODONTOPEDIATR+ìABárbara Meza LewisAún no hay calificaciones
- CLONORQUIASIS Y OPISTORQUIASISgSDDocumento35 páginasCLONORQUIASIS Y OPISTORQUIASISgSDOmr Rrz100% (1)
- Trichuris TrichiuraDocumento16 páginasTrichuris TrichiuraAlex Navarro ChistamaAún no hay calificaciones
- Trastornos en matemáticasDocumento10 páginasTrastornos en matemáticasGuidoPatricioCanalesFloresAún no hay calificaciones
- AntimicóticosDocumento89 páginasAntimicóticosdante_xviiAún no hay calificaciones
- Semiología SiquiátricaDocumento40 páginasSemiología SiquiátricaKary BueleAún no hay calificaciones
- Anatomía del diafragmaDocumento6 páginasAnatomía del diafragmacharit martinez ñomaAún no hay calificaciones
- Psoapi 2005 - 7Documento5 páginasPsoapi 2005 - 7Raúl Alejandro Rodriguez de LunaAún no hay calificaciones









![H.CLINICA EHRN[1]](https://imgv2-2-f.scribdassets.com/img/document/723838687/149x198/43b8f0d6cb/1713332293?v=1)