Documentos de Académico
Documentos de Profesional
Documentos de Cultura
2011 - Ictericia Neonatal
Cargado por
Andres SuarezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
2011 - Ictericia Neonatal
Cargado por
Andres SuarezCopyright:
Formatos disponibles
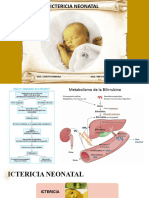
Ictericia Neonatal.
Menalled A.
1. Definición 2. Etiología
Ictericia es un concepto clínico que se aplica a la En todos los casos de hiperbilirrubinemia se en-
coloración amarillenta de piel y mucosas ocasio- cuentran causas fisiológicas transitorias en cada
nada por el depósito de bilirrubina, habitualmente uno de los pasos del metabolismo de la bilirrubina
se correlaciona con niveles séricos de bilirrubina y causas patológicas que requieren un plan de es-
mayores a 5mg/dL. tudios adecuado.
Ictericia fisiológica es una situación muy fre- 3. Fisiopatogenia.
cuente, se observa en el 60% de los recién na- Aumento de la producción:
cidos de término (RNT) y presenta las siguientes i) El recién nacido posee mayor masa eritrocitaria
características fundamentales: que el adulto.
Monosintomática. ii) Menor vida media del eritrocito, aproximada-
Inicio luego de las 24hs de vida, mente 60 días el RNT, y menor en el RNPT.
Fugaz, hasta el 2º o 7º día en el RNT y hasta el Deficiencia en la conjugación hepática:
10° día en el recién nacido pretérmino (RNPT. i) Inmadurez enzimática en los pasos hacia la con-
Leve, bilirrubinemia inferior a 12,9 mg/dL si re- jugación hepática.
cibe lactancia artificial o a 15 mg/dL si recibe Aumento de la circulación enterohepática
lactancia materna. i) Presencia de bilirrubina en el meconio, produc-
Aumento diario inferior a 5 mg/dL. to del metabolismo fetal de pequeñas cantida-
Predominio de bilirrubina indirecta, con bilirru- des de bilirrubina.
bina directa menor de 2 mg/dL o de 15% de la ii) Actividad del sistema enzimático betaglucuroni-
bilirrubina total. dasa intestinal que genera bilirrubina libre.
iii) Disminución del peristaltismo y escaso volumen
Ictericia patológica, se produce en el 6% de los de alimentación.
recién nacidos (RN) y reúne las siguientes carac- Disminución en la eliminación.
terísticas: Desaparición de la placenta como órgano depura-
Inicio antes de las 24 horas de vida. dor de la bilirrubina.
Polisintomática.
La bilirrubina aumente más de 5 mg/dL cada Mecanismos patológicos
24hs. Aumento de la producción
Sobrepase los límites definidos para ictericia Hemolísis:
fisiológica. Inmunológica: incompatibilidad del grupo sanguí-
La fracción directa es superior a 2 mg/dL o neo (ABO) o factor Rh. Otras isoinmunizaciones.
dura más de una semana en el RNT (excepto si Sangre extravasada: petequias, hematomas, he-
recibe lactancia materna, en cuyo caso puede morragias, sangre digerida (un ejemplo típico es
durar más de 3 semanas) o más de dos sema- la asociación con cefalohematoma frecuentemen-
nas en el (RNPT). te y menos frecuentemente con hemorragia supra-
rrenal).
Hiperbilirrubinemia: se refiere a una concentra- Genética: esferocitosis, hemoglobinopatías, galac-
ción bilirrubina plasmática superior a la normal y tosemia, inducida por drogas.
PEDIATRÍA PRÁCTICA
esperable para las horas de vida del neonato, ob- Infecciosas.
tenida mediante diferentes técnicas de laboratorio
biouímico. Hay dos tipos: Policitemia (aumento de la oferta).
Hiperbilirrubinemia precoz: bilirrubina total su- Hipoxia fetal crónica, transfusión feto-feto o mater-
perior a 7 mg/dL antes de las 24 horas de vida. no-fetal, transfusión placentaria.
Hiperbilirrubinemia prolongada: es toda aque-
lla que persiste más de 15 días. Circulación enterohepática aumentada.
Drogas (atropina- hexametonio).
Obstrucción mecánica: atresia, estenosis, este-
Reproducido con autorización de Ediciones Journal. Este criterio
forma parte del Libro “Criterios de diagnóstico y tratamiento 2º
nosis de píloro, enfermedad de Hirschsprung, ileo
Edición” del Hospital General de Niños Pedro de Elizalde. Edicio- meconial, ileo o hipoperistalsis (asociado frecuen-
nes Journal, en preparación. Sitio web www.journal.com.ar temente a sepsis, enterocolitis necrotizante, etc).
60 Diciembre 2011; Vol. 2 (1-2) 1-80
PEDIATRÍA PRÁCTICA
1. Deficiencia en la conjugación hepática. Kernicterus:
2. Captación hepática disminuida por bloqueo de Descripto en 1904 como la coloración amarillenta
los receptores por drogas. de los núcleos del tronco encefálico y del cerebelo
3. Conjugación hepática disminuida de origen ge- observada en recién nacidos fallecidos por eritro-
nética, como sindrome de Gilbert y sindrome blastosis grave. La bilirrubina atraviesa la barrera
de crigler-Najjar (deficiencia congénita de glu- hematoencefálica cuando se encuentra como bili-
coronil transferasa). rrubina libre (no unida a la albúmina) o no conjuga-
4. Inhibición enzimática por galactosemia precoz, da o cuando hay daño en la barrera hematoence-
hipotiroidismo, hipopituitarismo. fálica en el contexto clínico de infección, sepsis,
5. Inhibición de la glucoronil transferasa (fárma- prematurez, hipoxia o acidemia. A nivel neuronal
cos, S. De Lucey - Driscoll). interfiere con la fosforilación, el metabolismo de la
6. Transporte inadecuado fuera del hepatocito: glucosa, la respiración celular y la síntesis proteica,
Causa genética: sindrome de Dubin-Johhson, provocando pérdida neuronal que será reemplaza-
sindrome de Rotor. da por tejido glial. Afecta la neurotransmisión, en
Daño por trastornos metabólicos: galactosemia, especial del nervio auditivo que puede presentar
tirosinemia, hipermetioninemia, intolerancia a la afectación aislada sin otra manifestación neuroló-
fructuosa, deficiencia de alfa 1 antitripsina. gica. La toxicidad neurológica depende de la con-
7. Obstrucción tóxica por alimentación parenteral. centración de bilirrubina a nivel del tejido nervioso
8. Obstrucción al flujo biliar (predominio fracción y del tiempo de exposición a niveles altos.
directa). Por lo referido, deben realizarse de rutina a todos
9. Atresia de vías biliares, quiste del colédoco, fi- los pacientes que ingresan a una unidad neonatal
brosis quística, obstrucción extrínseca (bridas, por ictericia para recibir tratamiento, los potencia-
tumores, etc.), se caracterizan por presentar les evocados auditivos de tronco (PEAT) que per-
coluria, acolia y persistencia de la ictericia du- miten la detección precoz de la alteración auditiva
rante más de 3 semanas. y del sistema nervioso central del RN.
Se presentan dos cuadros clínicos diferentes:
4. Clínica. Encefalopatía bilirrubínica aguda:
La ictericia se observa en primer lugar en cara y Inicial (primeras 48hs): letargia, hipotonía y
luego progresa de forma caudal hacia el tronco y succión débil.
las extremidades. La progresión céfalocaudal pue- Intermedia (primera semana): estupor, irritabi-
de ser útil para la valoración del grado de ictericia, lidad e hipertonía, opistótonos, llanto agudo e
aunque la valoración es aproximada aún para al ob- hiperpirexia.
servador experimentado. Avanzada (luego de la primera semana): opis-
El tinte ictérico no sólo está presente en la piel y tótonos muy marcado, convulsiones, apneas,
conjuntivas, sino que también puede apreciarse en fiebre, coma y muerte.
el LCR, lágrimas y saliva, especialmente en los ca- Encefalopatía bilirrubínica crónica
sos patológicos. (Kernicterus).
Es conveniente valorar la presencia de coluria y Se caracteriza por hipotonía durante el primer
acolia, ya que son datos de gran valor diagnóstico año y luego anomalías extrapiramidales (ateto-
en la patología obstructiva. sis), pérdida auditiva neurosensorial, displasia
La presencia de hepatomegalia precoz es sugestiva del esmalte dentario y retardo mental.
de infección prenatal o de enfermedad hemolítica por
incompatibilidad Rh; cuando la hepatomegalia es dura 5. Diagnóstico:
y de aparición más tardía, hará pensar en la posibilidad Anamnesis:
de afectación hepática primitiva (hepatitis, atresia). Incompatibilidad de grupo sanguíneo, antece-
La esplenomegalia hará sospechar que actúa dentes de ictericia en anteriores embarazos.
como un foco hematopoyético extramedular o bien Factores pre o perinatales para infección intra o
que el RN padece una infección prenatal con mani- extrauterina.
festaciones clínicas. Antecedentes de parto traumático. Retraso
Por la frecuencia con que se presenta a partir del inadecuado del pinzamiento del cordón (por
tercer día de vida una hiperbilirrubinemia secun- ejemplo en el caso de un parto sin asistencia
daria a la reabsorción de hematomas, se deberán institucional).
buscar colecciones de sangre extravasada (cefa- Enfermedades maternas (toxoplasmosis, diabe-
lohematoma, hematoma suprarrenal). tes) y uso de fármacos.
Asimismo buscar microcefalia, onfalitis y demás Detectar factores de riesgo (Tabla1) los valores
signos de hipotiroidismo. para tratamiento se ubican en niveles más bajos.
Revista Pediátrica Elizalde 61
Ictericias patológicas de aparición
TABLA Nº1 Factores de riesgo. TABLA Nº2
precoz (antes de las 24 hs de vida)
ISOINMUNIZACIÓN INFECCIÓN
Alto:
(HEMOLÍTICA) INTRAUTERINA
Bilirrubina en la zona de alto riesgo del nomogra-
ma de Bhutani.
Ictericia precoz (primeras 24 hs de vida). Incompatibilidad Rh,
Incompatibilidad sanguínea. ABO
Enfermedad hemolítica (deficiencia de glucosa 6 Presencia de Infección mater-
fosfato dehidrogenasa u otra). Antecedentes anticuerpos anti A o na, sufrimiento
Prematurez. Anti B. Hermanos en fetal.
Hermano que requirió luminoterapia. LMT.
Cefalohematoma u otros hematomas.
Lactancia materna insatisfactoria con excesiva
pérdida de peso.
Hidrops fetalis.
Aspecto sépti-
Cuadro Hepatomegalia.
Medio: co, hepatoes-
Clínico Coluria e hipercolia
Bilirrubina en zona intermedia del nomograma de plenomegalia
Bhutani.
Edad gestacional de 37 y 38 semanas.
Hermano anterior ictérico. Mayores a 15mg/dL
Hijo de madre diabética. Valores de con predominio de Valores varia-
Sexo masculino. Bilirrubina bilirrubina indirecta bles, mixta.
Bajo:
Bilirrubina en la zona de bajo riesgo del nomo-
grama de Bhutani. Prueba de Coombs Cultivos, serolo-
Edad gestacional de 41 semanas o más. positiva. Anemia, gías, radiología,
Exámenes
Egreso institucional con más de 72 hs. reticulocitosis, fondo de ojo,
específicos
Alimentación por biberón. microesferocitosis, según corres-
hemoglobinuria. ponda.
Considerar siempre: Exámenes complementarios
Evaluación clínica y eventualmente laboratorio Clasificación sanguínea, grupo clásico y Rh.
cuando corresponda.
Bilirrubinemia fraccionada. Bilirrubina capilar.
Educación de los padres y seguimiento precoz Hemograma. Morfología de eritrocitos, plaque-
del recién nacido. Se les debe enseñar como tas, reticulocitos, eritroblastos, frotis de sangre
evaluar la progresión de la ictericia y acudir a periférica.
control si ésta llega a las piernas. Debiera ser
Otros análisis específicos según orientación
evaluado el RN entre los 7 y 10 días de vida
clínica (orina, urocultivo, transaminasas, LDH,
por el personal de salud. Aquellos niños que
glucemia, glucosuria, cuerpos reductores, TSH
se van de alta con cifras cercanas a la indica-
y eventualmente Torchs, VIH).
ción de fototerapia, deben controlarse a las 24
o 48 horas después de alta. Existen diversos dispositivos de medición trans-
cutánea cuyas determinaciones presentan una
PEDIATRÍA PRÁCTICA
Examen clínico detallado: diferencia de 2 a 3 mg/dL con respecto a los ni-
veles séricos cuando la bilirrubina no es mayor
Se debe evaluar: los 15 mg/dL; siempre que se sobrepase ese
Presencia de ictericia clínica, correlacionar nivel, será necesaria la realización de una deter-
con la determinación de laboratorio de bilirru- minación en sangre. Se debe medir colocando
bina directa y total y hematrocrito, inicialmente, el transductor en la zona esternal, para obtener
de acuerdo a la evaluación clínica y/o de la me- mejor correlación con el laboratorio.
dición transcutánea.
Dada la utilidad de estos dispositivos se han
Encuadre diagnóstico teniendo en cuenta el realizado curvas de valores de bilirrubina (en
tiempo de aparición de los síntomas y hallaz- mg/dL) obtenidos por medición transcutánea,
gos de laboratorio (Tablas 2, 3 y 4). para diferentes intervalos de edad (Figura 1).
62 Diciembre 2011; Vol. 2 (1-2) 1-80
PEDIATRÍA PRÁCTICA
TABLA Nº3 Ictericias patológicas de aparición entre el segundo y el séptimo día de vida
AUMENTO DE
HEMOLÍTICA NO
INFECCIOSA OTRAS CIRCULACIÓN EN-
ISOINMUNE
TEROHEPÁTICA
Familiares. Anoma- Diabetes, toxemia,
Obstrucciones intes-
Sepsis sospechada, lías morfológicas. Sme Lucey-Driscoll,
Antecedentes tinales congénitas,
infección localizada Déficit enzimático. Distres respiratorio,
ileo
Déficit de Vit E poliglobulia.
Cuadro clínico Aspecto séptico Esplenomegalia Específica Específica
Predominio Predominio
Valores de bilirrubina Mixta Mixta
bi indirecta bi indirecta
Anemia, frotis de
sangre periférica,
Cultivos, anemia, leu-
Exámenes determinación de
copenia, reactantes Según etiología Radiología
específicos hemoglobinas,
de fase aguda.
Vitamina E y enzimas
eritrocitarias
mente utilizada, de relativo bajo costo, no es in-
Percentilos 5, 50 y 95 para bilirrubina vasiva y presenta buenos resultados con mínimos
FIGURA Nº1 transcutánea de recién nacidos sanos riesgos. El principio fundamental de la fototerapia
con 35 o más semanas de gestación. radica en la conversión de la bilirrubina en fotoisó-
meros de configuración tal que son hidrosolubles
y de esta manera se facilita su excreción sin reque-
rir el paso hepático (conjugación). Es sumamente
efectiva con radiación de rayos con una longitud
de onda de 425 a 475 nanómetros, administrados
comúnmente con tubos fluorescentes, lámparas
halógenas, almohadillas con fibra óptica o diodos
emisores de luz (LEDs). La ictericia a predominio
de bilirrubina directa es una contraindicación abso-
SE TOMARON 9397 MUESTRAS EN 3984 RECIÉN NACIDOS. luta para esta modalidad terapéutica.
ADAPTADO DE MAISELS AND KRING, PEDIATRICS. 2006. 117:
La mayoría de los equipos modernos tienen tubos
1169-1174
fluorescentes de luz azul especial y 2 tubos fluores-
6. Criterio de internación. centes de luz blanca en los bordes.
Deberá internarse todo neonato que presente valo- Los spots de luz halógena son utilizados principal-
res de bilirrubina sérica que requieran tratamiento mente para la luminoterapia en prematuros, ya que
según se detalla en el siguiente ítem. el haz de luz se concentra en muy poca superficie.
La almohadilla de fibra óptica, tiene una irradiación
7. Tratamiento. mayor por unidad de piel, pero su poder terapéuti-
Existen diferentes modalidades de tratamiento co es menor dada la escasa superficie expuesta.
para el recién nacido ictérico, aunque solamente Debe asociarse a otra fuente de luminoterapia.
dos de ellas son ampliamente difundidas y utiliza- Los equipos basados en LEDs, presentan gran
das, la luminoterapia o fototerapia y la exsangui- efectividad ya que administran dosis de irradiación
notransfusión, otras se encuentran en proceso de mayores a las luminoterapias convencionales, con
investigación. la ventaja de no emitir calor.
Luminoterapia: La dosis se calcula como el producto de la irradia-
Es una herramienta tan indiscutida como amplia- ción sobre la superficie de piel expuesta al trata-
Revista Pediátrica Elizalde 63
miento y es de suma utilidad contar con equipos PESO DEL NEONATO ALICUOTA (mL)
para evaluar la irradiación en todas las unidades (gramos)
que cuenten con luminoterapia.
Mayor de 3000 20
Se considera luminoterapia intensiva cuando se
administra una dosis de 30 microWatts/nm/cm2
o superior, sobre la mayor superficie corporal po- 2000 - 3000 15
sible y luminoterapia convencional cuando la ra-
diación es administrada a una dosis entre 10 y 30 1000-2000 10
microWatts/nm/cm2 (se alcanza con luz blanca
fluorescente convencional). 850-1000 5
La luminoterapia intensiva se logra de los siguien- Menor de 850 1–3
tes modos:
Con luz azul especial, equipos basados en tecno- Las complicaciones que presenta son: disturbios
logía LED. electrolíticos, variaciones de la tensión arterial,
Utilizando más de un equipo (por ejemplo lumi- arritmias cardíacas, trombocitopenia, trombosis de
noterapia convencional más almohadilla de fibra la vena porta, enfermedad injerto contra huésped,
óptica). riesgo aumentado de enterocolitis necrotizante e
infección.
Disminuyendo la distancia hasta de la fuente de
luz al recién nacido, evaluando siempre el riesgo
Otros tratamientos:
de quemaduras (sobre todo con los equipos ha-
Metaloporfirinas: inhiben la producción de bilirru-
lógenos).
bina ya que la hem oxigenasa presenta mayor afini-
Aumentando la superficie de exposición con cor- dad por las metaloporfirinas que por el grupo hem.
tinas blancas o azules a los lados de los equipos. Poseen diferentes metales (estaño, zinc, cobalto,
El RN debe tener la mayor superficie corporal al manganeso) que determinan su potencia y efectos
descubierto, quedando sólo con el pañal y pro- secundarios, el más frecuente es la fotosensibiliza-
tección ocular, no debe utilizar gorro. Deben con- ción. Las metaloporfirinas constituyen una alterna-
trolarse los signos vitales, temperatura, hidrata- tiva terapéutica prometedora pero no están apro-
ción y alimentación satisfactoria. badas de forma unánime para su uso en el RN.
Los efectos indeseados más frecuentemente Fenobarbital: actúa como inductor enzimático,
encontrados son hipertermia, eritema, irritación favoreciendo a nivel del hepatocito la captación,
conjuntival por la protección ocular, deposicio- glucuronoconjugación y excreción de la bilirrubina.
nes desligadas, deshidratación, interferencia en Su acción tarda en iniciarse hasta 3 días. La dosis
la relación madre-hijo, así como daños por foto- usual es de 10 mg/kg/día y debe vigilarse la de-
oxidación de proteínas, y lípidos, particularmente presión neurológica.
en prematuros se ha descripto aumento de la ve- Clofibrato: es otro inductor enzimático, aumenta la
locidad del flujo cerebral. eliminación de bilirrubina a las 6 hs, disminuye el
nivel de bilirrubinemia, acorta la duración e intensi-
Exsanguinotransfusión dad de la ictericia y los requerimientos de lumino-
Es un procedimiento invasivo, más riesgoso que la terapia. Los efectos tóxicos descriptos en animales
fototerapia, que tiene indicaciones precisas, como han limitado su utilización.
ser el fracaso de la fototerapia, ritmo de ascenso Hemofiltración: se realiza con bilirrubin-oxidasa y
elevado, riesgo de encefalopatía por bilirrubina ma- se encuentra en fase experimental. Elimina el 90%
PEDIATRÍA PRÁCTICA
yor que el riesgo por el procedimiento. de la bilirrubina sérica en una sesión.
Realiza la remoción directa de la bilirrubina y de
anticuerpos circulantes y corrige la anemia. Se Indicaciones de tratamiento:
debe realizar un cambio de sangre del RN de a Para los RN de 35 semanas o más de gestación,
pequeñas cantidades hasta totalizar 2 veces la vo- de acuerdo a la siguiente tabla publicada por Bhu-
lemia del paciente. Durante todo el procedimiento tani et al.
debe monitorearse continuamente los signos vita- Se definen factores de riesgo como: enfermedad
les y el medio interno. Se calcula la volemia de un hemolítica, deficiencia de glucosa-6-fosfato-dehi-
recién nacido de término en 80 mL/kg y en pre- drogenasa, asfixia, letargia, inestabilidad térmica,
maturos hasta 95 mL/kg. Las alícuotas utilizadas sepsis, acidosis, albúmina menor de 3 g/dL.
varían de acuerdo al peso del neonato según la Fototerapia: según horas de vida, antecedentes y
siguiente tabla. edad gestacional. (Fig.2).
64 Diciembre 2011; Vol. 2 (1-2) 1-80
PEDIATRÍA PRÁCTICA
TABLA Nº4 Ictericias patológicas de aparición luego del octavo día de vida
PSEUDO ENDOCRINAS Y HEPATOPATÍAS
OBSTRUCTIVAS
OBSTRUCTIVAS METABÓLICAS CONGÉNITAS
Familiar.
Enf. hemolítica, Infección materna. Galactosemia. Enf.
HBsAg + CMV, rubeola, Sme Rotor, tesaurismo- Crigler-Najjar, Gil-
Antecedentes Uso de clorpro- Alagille, colestasis sis, hipotiroidismo bert, Dubin Johnson
macina, Nutrición recurrente familiar. congénito.
Parenteral
Fibrosis quística
Hepatoespleno- Hepatomegalia, acolia,
Cuadro clínico megalia, coluria, Especifica Específica
coluria.
hipocolia.
Incremento inter- Incremento constante
Valores mintente. Predomi- Predominio bi directa. Mixta Mixta
de bilirrubina nio bi Directa.
Cuerpos reductores Biopsia hepática.
Tripsina
Exámenes Ecografía. Exploración en orina, frotis de Determinación de
HbsAg
específicos quirúrgica. sangre periférica, coproporfirina I en
perfil tiroideo. orina
Especifico. Aporte Cirugía de KASAI, Aporte de vitaminas
Tratamientos de vitaminas liposo- Transplante hepático, Especifico liposolubles
lubles
Valores de Bilirrubina total sérica expresados en mg/dL
FIGURA Nº2
y eje de tiempo en horas de vida.
Modificado de Bhutani et al. American Academy or Pediatrics. Pediatrics 2004; 114: 297-316.
Revista Pediátrica Elizalde 65
Primer control a las 6 hs de tratamiento con lu- laboratorio a las 24 hs de finalizado el tratamiento.
minoterapia, luego según curva cada 24hs como Exsanguineotransfusión: según horas de vida,
máximo intervalo. Se suspende la luminoterapia antecedentes y edad gestacional, siempre que
con dos valores en descenso y una bilirrubina to- hayan recibido fototerapia intensiva previamente.
tal de 11-13 mg/dL. Se citará a control clínico y de (Fig. 3).
FIGURA Nº3 Valores de Bilirrubina total sérica expresados en mg/dL y eje de tiempo en horas de vida.
MODIFICADO DE BHUTANI ET AL. AMERICAN ACADEMY OR PEDIATRICS. PEDIATRICS 2004; 114 : 297-316.
Las indicaciones de tratamiento por fototerapia 8. Promoción y prevención
para RN de menos de 35 semanas según de acuer- Además de aplicar correctamente las medidas de
do a su peso al nacer, horas de vida y valores de prevención de las ictericias hemolíticas especial-
bilirrubina se detallan en la tabla 5. mente en la isoinmunización Rh, y de iniciar sin
demora el tratamiento se debe hacer énfasis en el
Luminoterapia. Indicaciones de trata- control que permita la oportuna acción terapéuti-
miento por fototerapia para RN de me-
TABLA Nº5 nos de 35 semanas de acuerdo a su ca, por tal motivo es de interés tras el alta de la
peso al nacer, horas de vida y valores internación conjunta que la valoración clínica de la
de bilirrubina (mg/dL)
PEDIATRÍA PRÁCTICA
ictericia sea llevada a cabo por un pediatra o neo-
natólogo experimentado.
Horas de vida Todos los RN dados de alta antes de las 48 horas
Peso al nacer 25– 48hs Más de 48 hs
0 – 24hs
de vida deben ser controlados por un pediatra en
2000 g-2690 g 10 12 15 el plazo máximo de 2 días y aquellos con bilirrubi-
1999 g-1500 g 8 10 12 na mayor de 5 mg/dL (y por debajo de indicación
1499 g-1000 g 6 7 8 de fototerapia) deben ser citados para control clí-
nico y de laboratorio en el plazo de 24 horas. Serán
Ictericia clínica nuevamente citados a controles posteriores hasta
Más de 1000 g 4 5
o más de 3 que se compruebe que no existe una tendencia as-
CONSIDERAR EXSANGUINOTRANSFUSIÓN CON EL cendente en las cifras de bilirrubina. Se debe reco-
VALOR DE LMT + 5MG/DL mendar, siempre que no exista hipogalactia (pérdi-
66 Diciembre 2011; Vol. 2 (1-2) 1-80
PEDIATRÍA PRÁCTICA
da de peso exagerada), aumentar la frecuencia de 9. Pronóstico y seguimiento al alta
las tomas (8-10 en 24 horas). Monitorear peso e En la actualidad, dadas las posibilidades de detección y
ictericia a diario de ser necesario. toma de conductas desde la etapa prenatal, tratamien-
Los RN con edades gestacionales de menores de to precoz, observación y control de recién nacidos de
37 semanas presentan mayor riesgo de incremen- manera ambulatoria hasta obtener valores que requie-
tos importantes de la bilirrubina que los de mayor ran tratamiento y por ende internación y la optimización
edad gestacional. de los sistemas de fototerapia, las tasas y el riesgo de
La recomendación de colocar al RN ictérico en un kernicterus han disminuído notablemente en las ultimas
lugar soleado o bien iluminado de la casa no es una décadas, mejorando el pronóstico de la patología.
opción científicamente aceptada, y no es aconse- En los casos que requirieron control ambulatorio so-
jable, como tampoco los suplementos de agua o lamente, se realizarán controles seriados cada 24 o
suero glucosado. 48 hs hasta la disminución clínica, por medición trans-
Para mejor comprensión y cumplimiento por parte cutánea o de laboratorio de los niveles séricos de bi-
de la familia, así como a efectos de tipo legal, se lirrubina.
escribirán en el informe de egreso de la internación En los casos que requirieron internación para trata-
conjunta los controles clínicos y de laboratorio re- miento (fototerapia en la amplia mayoría de los casos)
comendados, así como las pautas de alarma. se realizarán controles seriados cada 24-48hs (bili-
Una tercera parte de los RN sanos alimentados con rrubina sérica) para monitorizar la estabilidad de los
lactancia materna tendrán una ictericia persistente valores de egreso, lejos de los de riesgo, teniendo en
al cabo de dos semanas. Si no hay signos clínicos cuenta el denominado “rebote”. Asimismo se realiza-
de colestasis y la exploración física es normal, se rán potenciales evocados auditivos de tronco (PEAT)
recomienda observación. Si persiste más de tres para control a todos los pacientes externados. En to-
semanas convendría determinar una bilirrubina sé- dos los casos se deberá concientizar a los padres la
rica total y directa, y eventual urocultivo. importancia de los controles y las pautas de alarma.
Bibliografía
1. Bhutani VK, Johnson L, Karen R. Diagnóstico y tra- 6. Martínez JC. Prevención del Kernicterus. Mane-
tamiento de la hiperbilirrubinemia en el R.N. a térmi- jo adecuado de la ictericia neonatal. Proneo 2007.
no para una primera semana más segura. Clín Pediá- Séptimo ciclo. Módulo 2: 163 - 213.
tr Norteam. 2004, 4: 791 – 808. 7. Martínez JC. El real problema del recién nacido icté-
2. Comité de Estudios Feto Neonatales. Arch Arg rico. Nuevas guías de la Academia Estadounidense
Pediatr. 2000; 98: 250-252. de Pediatría. Arch Arg Pediatr 2005; 103: 524-532.
3. Fundación Carlos Gianantonio. Manejo del recién na- 8. Rodríguez Mígueles Aloy J. Ictericia neonatal.
cido con hiperbilirrubinemia. Proneo 2001; 4:141-193. Asociación Española de Pediatría. Protocolos ac-
4. Kaplan M, Hammerman C. Comprensión y pre- tualizados al año 2008.
vención de la hiperbilirrubinemia neonatal severa. 9. Maisels J, Kring E. Recomendaciones para el
Es la neurotoxicidad por bilirrubina realmente un manejo del recién nacido sano de término con hi-
problema en el mundo de desarrollo. Clín Perinatol. perbilirrubinemia. Transcutaneous bilirubin levels
2004, 31: 555 – 575. in the first 96 hours in a normal newborn popula-
5. Jeffrey Maisels. Ictericia Neonatal. Pediatr in Rev tion of ⭓ 35 weeks’ gestation. Pediatrics. 2006;
en español. 2007; 28: 83-93. 117: 1169-73.
Revista Pediátrica Elizalde 67
También podría gustarte
- Diabetes: Como Evitarla Si No La Quiere Y Revertirla Si Ya La TieneDe EverandDiabetes: Como Evitarla Si No La Quiere Y Revertirla Si Ya La TieneCalificación: 5 de 5 estrellas5/5 (11)
- Fármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1De EverandFármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Calificación: 5 de 5 estrellas5/5 (4)
- Hiperbilirrubinemia NeonatalDocumento20 páginasHiperbilirrubinemia NeonatalTANNIA YULISSA TAZA LUNAAún no hay calificaciones
- ROTAFOLIODocumento5 páginasROTAFOLIOSheika Nunja Melgarejo80% (5)
- Ictericia NeonatalDocumento18 páginasIctericia NeonatalAle MantiAún no hay calificaciones
- Ictericia Neonatal TeoriaDocumento26 páginasIctericia Neonatal TeoriaGladys Victoria100% (1)
- Hiperbilirrubinemia NeonatalDocumento39 páginasHiperbilirrubinemia NeonatalLeavy GuizarAún no hay calificaciones
- AnticonceptivosDocumento13 páginasAnticonceptivosMaria Paula Celis ReyesAún no hay calificaciones
- Ictericia NeonatalDocumento37 páginasIctericia NeonatalGiorjhian Lomas Arenas100% (2)
- CLASE 03 Hormonas, Factores de Crecimiento y ReproduccionDocumento139 páginasCLASE 03 Hormonas, Factores de Crecimiento y ReproduccionCARLOS JUNIOR ACARO CAUCHAAún no hay calificaciones
- GUIA CLINICA: Ictericia NeonatalDocumento17 páginasGUIA CLINICA: Ictericia NeonatalAlex Omhar50% (2)
- Absorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleDe EverandAbsorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleAún no hay calificaciones
- Hiperbilirrubinemia NeonatalDocumento66 páginasHiperbilirrubinemia NeonatalNathyGHerCasAún no hay calificaciones
- Ictericia NeonatalDocumento33 páginasIctericia NeonatalLiz Katherine Chininin YamoAún no hay calificaciones
- Gonzalez - ICTERICIA NEONATALDocumento17 páginasGonzalez - ICTERICIA NEONATALAndres GonzalezAún no hay calificaciones
- HIPERBILIRRUBINEMIASDocumento29 páginasHIPERBILIRRUBINEMIASTANIA PINTO BUSTAMANTEAún no hay calificaciones
- Ictericia Neonatal SeminarioDocumento26 páginasIctericia Neonatal SeminarioSamanta Villaroel100% (1)
- Hiperbilirrubinemia en El RN 2019Documento39 páginasHiperbilirrubinemia en El RN 2019KalbornozQuintulAún no hay calificaciones
- 11 Ictericia Neonatal YajairaDocumento5 páginas11 Ictericia Neonatal YajairaStephany BqAún no hay calificaciones
- Ictericia NeonatalDocumento31 páginasIctericia NeonatalMariangélica Álvarez SuárezAún no hay calificaciones
- Ictericia NeonatalDocumento8 páginasIctericia NeonatalFlórian JeffersonAún no hay calificaciones
- Ictericia NeonatalDocumento7 páginasIctericia NeonatalJosé Carlos CoutinhoAún no hay calificaciones
- Ictericia NeonatalDocumento6 páginasIctericia NeonatalVicente Parada AguirreAún no hay calificaciones
- Ictericia NeonatalDocumento9 páginasIctericia NeonatalconimedinasAún no hay calificaciones
- Hiperbilirrubinemia, Atresia de Vías Biliares y Exanguinotransfusión en El Neonato.Documento46 páginasHiperbilirrubinemia, Atresia de Vías Biliares y Exanguinotransfusión en El Neonato.didier fernando Fajardo barreraAún no hay calificaciones
- Ictericia Neonatal 2022Documento32 páginasIctericia Neonatal 2022Carol Josean Calles FernandezAún no hay calificaciones
- Ictericia NeonatalDocumento11 páginasIctericia NeonatalLIRYS YULEXI FEIJOO ROJASAún no hay calificaciones
- Hiperbilirrubinemia en El Recien NacidoDocumento10 páginasHiperbilirrubinemia en El Recien NacidoyolpaAún no hay calificaciones
- Sesión Clase-Neolm-Sem-10-TeoríaDocumento43 páginasSesión Clase-Neolm-Sem-10-Teoríaangiebullon16Aún no hay calificaciones
- SX IctericoDocumento52 páginasSX IctericoCarlos ParraAún no hay calificaciones
- Ictericia Neonatal SBR Umf 223 2023Documento16 páginasIctericia Neonatal SBR Umf 223 2023Salvador BonifacioAún no hay calificaciones
- Ictericia NeonatalDocumento23 páginasIctericia NeonatalFranco Chávez QuiñonesAún no hay calificaciones
- Caso Clinico Ictericia Neonatal.Documento55 páginasCaso Clinico Ictericia Neonatal.YENY PAOLA PEREZ ALVAREZAún no hay calificaciones
- Grupo 5 - Ictericia Fisiologica y Ehrn - 8C - PresentaciónDocumento31 páginasGrupo 5 - Ictericia Fisiologica y Ehrn - 8C - PresentaciónleyvaproenzaAún no hay calificaciones
- Hiperbilirrubinemia NeonatalDocumento37 páginasHiperbilirrubinemia NeonatalVanesa Alfaro TasaycoAún no hay calificaciones
- Exposiciones Segunda SemanaDocumento28 páginasExposiciones Segunda Semanajhean piersAún no hay calificaciones
- Ictericia Neonatal TRATAMIENTODocumento57 páginasIctericia Neonatal TRATAMIENTOKatherine SancheZ100% (1)
- HiperbilirrubinemiaDocumento39 páginasHiperbilirrubinemiaCatherine Vásquez DuqueAún no hay calificaciones
- Ictericia e HiperbilirrubinemiaDocumento14 páginasIctericia e HiperbilirrubinemiaXime MtzAún no hay calificaciones
- Copia de DAN IctericiaDocumento37 páginasCopia de DAN IctericiaDaniela CarrielAún no hay calificaciones
- Hiperbilirrubinemia 2 Neonatal (Final)Documento39 páginasHiperbilirrubinemia 2 Neonatal (Final)vidalAún no hay calificaciones
- Ictericia NeonatalDocumento19 páginasIctericia NeonatalOriannys TeranAún no hay calificaciones
- Guia de Neonatoligia. Pediatria IIIDocumento9 páginasGuia de Neonatoligia. Pediatria IIIgenesisAún no hay calificaciones
- Ictericia NeonatalDocumento9 páginasIctericia NeonatalXimena F.VargasAún no hay calificaciones
- Patologías Pediatricas FinalDocumento238 páginasPatologías Pediatricas FinalKari LeonAún no hay calificaciones
- 3) Ictericia NeonatalDocumento10 páginas3) Ictericia NeonatalDaniel Rico FuentesAún no hay calificaciones
- Ictericia NeonatalDocumento25 páginasIctericia NeonatalAngel HernandezAún no hay calificaciones
- Ictericia Neonatal - 1parteDocumento23 páginasIctericia Neonatal - 1parteTeresaRossanaMoscolZarateAún no hay calificaciones
- ICTERICIA y ENDocumento52 páginasICTERICIA y ENSergio Andrés Ducon MalaverAún no hay calificaciones
- Ictericia NeonataLDocumento45 páginasIctericia NeonataLCarlosOrellanaAún no hay calificaciones
- Clase 03. Ictericia NeonatalDocumento26 páginasClase 03. Ictericia NeonatalricardoAún no hay calificaciones
- ICTERICIA NEONATAL 2 RotacionDocumento31 páginasICTERICIA NEONATAL 2 RotacionAdda OliveroAún no hay calificaciones
- Ictericias Del RNDocumento34 páginasIctericias Del RNAndrew GonzalezAún no hay calificaciones
- Ictericia NeonatalDocumento42 páginasIctericia NeonatalCarla Paola RossAún no hay calificaciones
- ICTERICIA NEONATAL - Resumen BlueMedDocumento7 páginasICTERICIA NEONATAL - Resumen BlueMedMauro Tasayco100% (2)
- Ictericia NeonatalDocumento2 páginasIctericia NeonatalkalidAún no hay calificaciones
- Ictericia NeonatalDocumento45 páginasIctericia NeonatalAndrea Piña JimenezAún no hay calificaciones
- HiperbilirrubinemiaDocumento27 páginasHiperbilirrubinemiaZeltzin EspinalAún no hay calificaciones
- Ictericia NeonatalDocumento8 páginasIctericia Neonatalkevin caeroAún no hay calificaciones
- Inctericia PROCESO DE ENFERMERIA NEONATALDocumento10 páginasInctericia PROCESO DE ENFERMERIA NEONATALVictoria ChoqueAún no hay calificaciones
- Ictericia Neonatal 2Documento29 páginasIctericia Neonatal 2DARLIN CAMILA ENRRIQUEZ TERRAZASAún no hay calificaciones
- Ictericia NeonatalDocumento59 páginasIctericia NeonatalAndré OliveiraAún no hay calificaciones
- Ictericia NeonatalDocumento8 páginasIctericia NeonatalGenesis MontesAún no hay calificaciones
- La Fecund Id Ad y El Control de NatalidadDocumento16 páginasLa Fecund Id Ad y El Control de NatalidadJose Guadalupe Chavez VelezAún no hay calificaciones
- Fecundación Desarrollo Embrionario y Fetal SIN ACTIVIDADESDocumento24 páginasFecundación Desarrollo Embrionario y Fetal SIN ACTIVIDADESAndres Ospina RuizAún no hay calificaciones
- Maniobras de LeopoldDocumento25 páginasManiobras de LeopoldKaren AcuñaAún no hay calificaciones
- Orientaciones para El Abordaje de La ViolenciaDocumento18 páginasOrientaciones para El Abordaje de La ViolenciaVravinski TeresaAún no hay calificaciones
- Anamnesis TIA KATYDocumento6 páginasAnamnesis TIA KATYKesia Muñoz veraAún no hay calificaciones
- Qué Es El Desarrollo Embrionario ResumenDocumento2 páginasQué Es El Desarrollo Embrionario ResumenAngi SalgueroAún no hay calificaciones
- Documento Técnico 3Documento15 páginasDocumento Técnico 3Milton Martinez BatistaAún no hay calificaciones
- Spanish Pregnancy Test Record 07-13Documento1 páginaSpanish Pregnancy Test Record 07-13raul mendezAún no hay calificaciones
- Presentación IRIS SEPTIEMBREDocumento13 páginasPresentación IRIS SEPTIEMBREJuancho MendezAún no hay calificaciones
- Etapas Del Desarrollo Del EmbriónDocumento3 páginasEtapas Del Desarrollo Del EmbriónInternet Prados 1 GtAún no hay calificaciones
- Derechos Laborales de La Mujer Embarazada Contemplados en El Código Del TrabajoDocumento6 páginasDerechos Laborales de La Mujer Embarazada Contemplados en El Código Del TrabajoAlejandro ViverosAún no hay calificaciones
- Defectos Del Crecimiento FetalDocumento9 páginasDefectos Del Crecimiento FetalFanny Consanchilon HoyosAún no hay calificaciones
- 39649779-1012918310 - 25052021 190240Documento254 páginas39649779-1012918310 - 25052021 190240JUAN SEBASTIAN SOTO MORENOAún no hay calificaciones
- Copia de Analisis GinecoDocumento93 páginasCopia de Analisis GinecoKarenHernandezAún no hay calificaciones
- 5102 Enfermería Materno-InfantilDocumento2 páginas5102 Enfermería Materno-InfantilHablemos De ProductoAún no hay calificaciones
- Enam 2021 - Simulacro Dominical - Parte B - 13 Febrero - Con ClavesDocumento22 páginasEnam 2021 - Simulacro Dominical - Parte B - 13 Febrero - Con ClavesAbraham BCAún no hay calificaciones
- Obesidade Como Fator de Pré-EclampsiaDocumento118 páginasObesidade Como Fator de Pré-EclampsiaViviane BarbosaAún no hay calificaciones
- Cuestionario de Quimica ClinicaDocumento3 páginasCuestionario de Quimica ClinicaDignora Maldonado DíazAún no hay calificaciones
- Anemia en El EmbarazoDocumento12 páginasAnemia en El EmbarazoProvisión MarianitasAún no hay calificaciones
- Restriccion Del Crecimiento IntrauterinoDocumento23 páginasRestriccion Del Crecimiento IntrauterinoCamilo EscobarAún no hay calificaciones
- Guia Salud Sexual Adulto Masculino P2Documento28 páginasGuia Salud Sexual Adulto Masculino P2Vendedor RodriguezAún no hay calificaciones
- Cultura en La FamiliaDocumento2 páginasCultura en La FamiliaRusber Dominguez MartinezAún no hay calificaciones
- His Anemia 2021 - 2Documento37 páginasHis Anemia 2021 - 2Yoela Natali Rubio JimenezAún no hay calificaciones
- Album de Embarazo, Parto y AbortoDocumento15 páginasAlbum de Embarazo, Parto y Abortoyamileth palomo100% (2)
- Nivel de PsicoprofilaxisDocumento67 páginasNivel de PsicoprofilaxisMari MoralesAún no hay calificaciones
- 00 - Nutricion Importancia de La NutricionDocumento8 páginas00 - Nutricion Importancia de La NutricionAlvaro Gustavo Fernández AngaritaAún no hay calificaciones
- BregmaDocumento18 páginasBregmabetzabeth huaman estrada100% (2)