Documentos de Académico
Documentos de Profesional
Documentos de Cultura
4 - Complicaciones Maternas en El Embarazo
Cargado por
Lara RuizTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
4 - Complicaciones Maternas en El Embarazo
Cargado por
Lara RuizCopyright:
Formatos disponibles
1 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
4 Complicaciones maternas en el embarazo
Orientación REM
Considerar la lectura del Consenso de diabetes, recopilación, actualización y recomendaciones para el diagnóstico y tratamiento de diabetes ges-
tacional de las sociedades científicas. También para el tema de hipertensión en el embarazo, tener en cuenta la Guía para el diagnóstico y trata-
miento de la hipertensión en el embarazo. Ministerio de Salud de la Nación, 2010.
Edad mayor de 35 años.
1. Diabetes gestacional Obesidad (IMC > 30 kg/m2).
Antecedentes obstétricos: macrosomía, abortos de repetición,
Es la endocrinopatía más frecuente durante el embarazo. La muerte fetal anteparto, malformaciones con alta asociación a
prevalencia de la diabetes gestacional (DG) a nivel mundial oscila la DM.
entre el 1 y el 14% según la población analizada. Esta cifra sigue Antecedentes personales de DMG y/u otras alteraciones en el
aumentando y este problema se asocia a resultados maternos y metabolismo de los hidratos de carbono.
neonatales adversos. Historia de DM en algún familiar de primer grado.
Si el resultado del screening fuera negativo, se ha de realizar
1.1. Etiopatiogenia de nuevo entre la semana 24 y 28 de gestación.
(REM MSAL 2016, P694)
En la base etiopatiogénica de la diabetes gestacional parece (REM MSAL 2020, P2506)
existir antes del embarazo una cierta insulinorresistencia inespe- (REM MSAL 2020, P2512)
cífica a la que se añade, a partir de la semana 22-24, una resis- Si bien algunas sociedades aceptan el uso de la prueba de O'-
tencia propia de la gestación condicionada por el estado hormo- Sullivan con 50 g de glucosa como tamizaje de la diabetes gesta-
nal del embarazo (incremento del lactógeno placentario, del cor- cional, se ha demostrado que esta prueba tiene una menor rela-
tisol etc.). El lactógeno placentario es una hormona sintetizada ción sensibilidad/especificidad que la prueba con 75 g de glucosa.
por el sincitotrofoblasto cuya función es asegurar la disponibili-
dad de nutrientes al feto para su correcto desarrollo, mediante
una acción catabólica en el metabolismo materno (lipólisis, resis- 1.2.1. Criterios diagnósticos de diabetes gestacional
tencia a la insulina) y anabólica en el metabolismo fetal.
A la insulinorresistencia se suma una inadecuada repuesta La glucemia plasmática en ayunas entre 92 mg/dL (5,1
pancreática compensadora, que explica el desarrollo de la mmol/L) y 125 mg/dL (6,9 mmol/L) y/ó uno o más valores igua-
diabetes. les o superiores a los siguientes puntos de corte en una PTOG con
75 gramos de glucosa:
1.2. Diagnóstico Ayunas: 92 mg/dL (5,1 mmol/L).
60 minutos: 180 mg/dl (10 mmol/L).
Incluye el screening para diabetes gestacional y el diagnóstico 120 minutos: 153 mg/dL (8,5 mmol/L).
definitivo. Como dice su nombre al ser screening va a ser imple-
mentado unicamente en pacientes asintomaticas que no tengan (REM CABA 2016, P368)
diagnóstico previo de diabetes o perfil glucemico preconcepcio- (REM MSAL 2016, P662)
nal alterado.
No es imprescindible realizar las tres determinaciones, sino
Se recomienda el cribado (screening) universal, es decir, la rea- que es suficiente la determinación en ayunas y a los 120 minu-
lización de la P75 a todas las embarazadas entre las 24 y 28 tos. Como ya se mencionó, se considerará diabética gestacio-
semanas, aun cuando no presenten factores de riesgo nal a toda paciente con glucemias en ayunas ≥ 92 mg/dL y/o
con uno o más valores patológicos en una prueba de sobrecar-
ga con 75 gramos de glucosa.
Se recomienda que aquellas pacientes que en su primer control
(especialmente cuando este fue anterior a las 20 semanas) pre-
senten glucemias en ayunas ≥ 126 mg/dL, valores de glucemia al En aquellas pacientes que presenten múltiples factores de
acecho ≥ 200 mg/dL y/o valores de hemoglobina glicosilada riesgo, particularmente el antecedente de DG en embarazos pre-
(HbA1c) ≥ 6,5 % (HbA1c todavia no estandarizada para diagnosti- vios, antecedentes familiares de diabetes, obesidad preconcepcio-
co) sean consideradas y tratadas como diabéticas pregestacionales. nal y edad materna avanzada, se sugiere iniciar el screening de
En pacientes con algún factor de riesgo de los que se enuncian diabetes más precozmente, incluso primer trimestre. En este ca-
a continuación, se ha de realizar el screening antes de las 24 se- so, y de ser este resultado normal, se sugiere repetir la PTOG 75,
manas de la gestación: al menos una vez, entre las 24 y 28 semanas.
4/11/2023 © Editorial Médica Panamericana
2 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
(REM UBA 2019, P1755) ro, siendo de segunda línea los bloqueantes calcios. Evitar
(REM MSAL 2021, P2810) los β-miméticos por su efecto hiperglucemiante.
Infecciones urinarias.
Candidiasis vaginal.
1.2.2. ¿En qué consiste la PTGO 75? Incremento de la tasa de cesáreas por distocias y aumento
de riesgo de pérdida de bienestar fetal.
Las glucemias plasmáticas en ayunas deberán medirse con al Mayor riesgo de hemorragia postparto.
menos 8 horas de ayuno. La prueba de tolerancia con 75 gramos Se considera un factor de riesgo para el desarrollo a largo
de glucosa deberá realizarse con, al menos, 8 horas de ayuno to- plazo de DM tipo 2 y de síndrome metabólico. Por ello, a
tal y luego de 3 días, como mínimo, de dieta sin restricción de hi- todas las pacientes con diabetes gestacional se les realiza,
dratos de carbono. La restricción en el contenido de hidratos de a las 6 semanas tras el parto, la PTOG con 75 g de glucosa.
carbono de la dieta el día previo a la realización de la prueba alte-
ra los resultados. Fetales:
Luego de la obtención de una muestra de sangre en ayunas, la pa- Malformaciones, especialmente en el caso de la diabetes
ciente deberá ingerir 75 gramos de glucosa anhidra disuelta en pregestacional, con mal control glucémico (existe una re-
375 cm3 de agua, en un lapso de 5 minutos. La solución se puede lación directa entre la hemoglobina glicosilada y el riesgo
acidular. Luego de ingerir la glucosa deberá permanecer en repo- de malformaciones), como es el síndrome de regresión
so, no fumar ni ingerir sólidos ni líquidos durante los siguientes caudal, que se trata de una afectacion rara, siendo más fre-
120 minutos, tras lo cual se realizará la segunda extracción. cuentes las cardiopatías, las malformaciones del sistema
Otra prueba que se realiza en algunos países, pero no en Ar- nervioso central (SNC), las intestinales (p. ej. colon iz-
gentina, es una prueba de tolerancia a la glucosa de 3 horas, en la quierdo hipoplásico) o las renales (p. ej. agenesia renal).
que se ingieren 100 g de glucosa y se considera positiva cuando 2 Visceromegalias: como la hepatomegalia, lo que explica
de los 4 valores son positivos, siendo los valores normales: basal: que la circunferencia abdominal fetal se encuentre aumen-
≤ 105 mg/dL. A la hora: ≤ 190 mg/dL. A las 2 horas: ≤ 165 mg/dL. tada.
A las 3 horas: ≤ 145 mg/dL. Miocardiopatía hipertrófica: típicamente del tabique inter-
Lo valores se han actualizado de acuerdo con el consenso de ventricular. Suele desaparecer en los primeros 6 meses de
2016 de la Asociación Latinoamericana de Diabetes: vida posnatal.
Polihidramnios.
Glucemia plasmática en ayunas entre 100 y 125 mg/dL en dos Retraso en la maduración pulmonar, lo que condiciona un
determinaciones durante el curso de la misma semana y/o mayor riesgo de síndrome de dificultad respiratoria. Esto
Glucemia plasmática 2 horas posingesta de 75 g de glucosa es secundario a la hiperglucemia fetal prolongada. (REM
anhidra ≥ 140 mg/dL. UBA 2018, P1369) (REM MSAL 2020, P2440)
Alteraciones del crecimiento:
No todas las instituciones aceptan estos valores pero es impor- Restricción del crecimiento intrauterino (RCIU): en el
tante tenerlos en cuenta. Por lo tanto en la actualidad dependien- caso de que exista vasculopatía placentaria.Fig. 4-1
do la instutición tenemos dos formas de diagnosticar diabetes Macrosomía: y con ello, sus complicaciones asociadas,
gestacional. (REM MSAL 2021, P2650). que son especialmente importantes en los neonatos de
madres diabéticas, en los que se produce a expensas de
una circunferencia abdominal elevada, lo que condiciona
1.3. Complicaciones mayor riesgo de distocia de hombros, parálisis braquial,
partos instrumentales y complicaciones maternas como
Maternas: los desgarros o la hemorragia puerperal (Fig. 4-2).
Desarrollo o empeoramiento de complicaciones relaciona- Alteraciones metabólicas en los recién nacidos: hipocalce-
das con la diabetes en el caso de DMP: retinopatía, nefropa- mia, hipoglucemia, policitemia e hiperbilirrubinemia. La
tía, etc. policitemia aumenta el riesgo trombótico (la trombosis de
Enfermedades hipertensivas de la gestación. La DM tipo 1 se la vena renal es la más típica). A largo plazo, mayor riesgo
considera un alto factor de riesgo para el desarrollo de una de obesidad, alteración en el metabolismo de los hidratos
preeclampsia a lo largo de la gestación. Por ello, en estas de carbono y de síndrome metabólico en la edad adulta.
pacientes puede valorarse la prevención mediante la toma
de ácido acetilsalicílico (AAS) 100 mg diarios, comenzando Medidas preconcepcionales en las pacientes con DM pre-
siempre antes de la semana 16. gestacional:
Hiperglucemia: en ocasiones debido al empleo de corticoi- Se ha de recomendar alcanzar una hemoglobina glicosilada
des para maduración pulmonar o de β-miméticos para to- (Hb A1c) preconcepcional < 6 %. La Hb A1c informa del
cólisis. metabolismo de los hidratos de carbono en los 2 últimos
Amenaza de parto prematuro, sobre todo en los casos de meses.
desarrollo de polihidramnios. Tal y como hemos visto, los En las pacientes con insulinorresistencia o DM tipo 2 en
β-miméticos pueden producir descompensación metabólica tratamiento con hipoglucemiantes orales, estos se suspen-
en estas pacientes; por ello, el Atosiban, antagonista com- den, a excepción de la metformina, que se puede mantener
petitivo del receptor de ocitocina, se considera el fármaco de con consentimiento previo de la paciente, sobre todo si
elección en el tratamiento de la amenaza de parto prematu- existen antecedentes de abortos a repetición. En los casos
4/11/2023 © Editorial Médica Panamericana
3 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Hiperglucemia materna a fin de reducir las hiperglucemias, pero nunca debe ser infe-
rior a 1700 kcal/ día.
Hiperglucemia fetal Control metabólico: han de realizarse controles glucémicos
preprandiales y posprandriales diarios, así como controles
de cetonuria. Los objetivos son los siguientes:
Hiperinsulinemia fetal
1. Glucemia en ayunas 70-90 mg/dL
2. Glucemia posprandial 120 min. <120 mg/dL
Embrión Feto Neonato
3. Cetonuria negativa
4. Hemoglobina glicosilada A1c < 6,5%
5. Fructosamina < 280 μmol/L
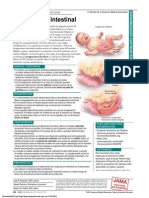
Aborto Malformaciones: Hipocalcemia Hipoglucemia
cardíacas, SNC 6. Sin hipoglucemias ≤ 60 mg/dL
Poliglobulia 7. Ganancia ponderal adecuada
CIR Macrosomía Polihidramnios Distrés
Exámenes complementarios en la embarazada:
respiratorio
Evaluación cardiológica a pacientes con diabetes pregesta-
Distocia de hombros
Parálisis braquial cional.
ECG en 3.° trimestre a pacientes con DG y pregestacional.
Parto Prolapso Hiperbilirrubinemia Trombosis Fondo de ojo en pacientes con diabetes pregestacional o hi-
prematuro de cordón Ictericia (ej. vena renal)
pertensión.
Fig. 4-1 | Complicaciones fetales de la diabetes. RCIU: restricción del creci- Ecografía renal bilateral en pacientes con diabetes preges-
miento intrauterino
tacional.
La DG no es por sí misma una indicación de Doppler. El es-
necesarios, se comienza la insulinoterapia. REM CABA tudio está indicado en toda diabética que presente hiperten-
2017, P444 sión, restricción del crecimiento intrauterino y/u oligoam-
También se suspenderá el tratamiento con hipolipemiantes, nios.
inhibidores de la enzima convertidora de angiotensina
(IECA) o antagonistas de los receptores de angiotensina II
(ARA-II) en aquellas pacientes con dislipemia o hiperten- 1.4. Control de salud fetal: evaluación del
sión arterial (HTA) asociada. crecimento, la vitalidad y la madurez fetal.
Suplementos adicionales: la dosis recomendada de ácido fó-
lico es de 4 mg/día. Control del crecimiento fetal:
Medidas higiénico-dietéticas generales: no se recomienda el
descenso de peso durante el embarazo; muy por el contrario, Se entiende por recién nacido macrosómico aquel con un pe-
este debe evitarse a fin de minimizar potenciales efectos ad- so mayor o igual a 4000 gramos, o bien aquel con un peso su-
versos sobre el feto. Una dieta normocalórica compuesta por perior al percentil 90 para una determinada edad gestacional.
un 50 % de hidratos de carbono, 20 % de proteínas y 30 % de
grasas, preferiblemente monoinsaturadas, y ejercicio físico
A partir del diagnóstico de diabetes gestacional se sugiere 1
moderado diario. En pacientes obesas (IMC ≥ 30) puede redu-
ecografía mensual para valorar crecimiento (con percentil de
cirse el valor calorico total (VCT) hasta el 30% (25 kcal/kg/día)
circunferencia abdominal) y valoración de líquido amniótico
(percentilado). En pacientes con diagnóstico durante el emba-
razo de diabetes pregestacional se sugiere realizar un ecocar‐
diograma fetal a partir de las 20 semanas de edad gestacional
para descartar malformaciones cardíacas y/o miocardiopatía
hipertrófica. (REM CABA 2017, P433)
Frecuencia de las consultas en pacientes ambulatorias
En la primera consulta se debe establecer el riesgo materno-
feto-neonatal. Para ello se sugiere considerar si la paciente
presenta hiperglucemia solo posprandial o también en ayunas,
si existen antecedentes desfavorables (fetos muertos, mortali-
dad neonatal, macrosomía, distocias del parto, etc.) y si existen
otras complicaciones asociadas, como hipertensión previa, ti-
roideopatías, etc.
En función de estos datos determinaremos la frecuencia de las
consultas en forma individual.
Fig. 4-2 | Recién nacido macrosómico hijo de madre diabética con parálisis
braquial por distocia de hombros en el parto.
4/11/2023 © Editorial Médica Panamericana
4 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
No obstante, se sugiere a modo de orientación:
1.5. Parto y lactancia
1. Paciente con normoglucemia en ayunas en tratamiento solo
con dieta, sin signos de compromiso fetal ni patologías co-
La diabetes gestacional no constituye en sí misma una indica-
nocidas: cada 15 días desde el diagnóstico hasta la semana
ción de cesárea. Por lo tanto, la vía de parto dependerá de las
36 y luego, semanal. (REM CABA 2018, P1234)
condiciones obstétricas.
2. Paciente con normoglucemia en ayunas en tratamiento con
insulina, pacientes con hiperglucemia en ayunas o con dia-
betes pregestacional: quincenal hasta semana 32 y luego se- En las pacientes diabéticas se sugiere la realización de una
manal hasta la finalización del embarazo. ecografía alrededor de las 38 semanas para estimación del peso
fetal. En la paciente embarazada con diabetes pregestacional o
En la primera consulta se deberá incluir una anamnesis gestacional que requirió tratamiento con insulina, se recomienda
completa (incluyendo hábitos alimentarios, tóxicos, etc.), la terminación entre las 38 y las 39 semanas cumplidas. La con-
examen mamario, control cervical, IMC preconcepcional y ac- ducta expectante en estas pacientes más allá de esta edad gesta-
tual, y ganancia ponderal hasta la fecha. En cada consulta de- cional, no ha demostrado hasta la fecha diferencias significativas
berá realizarse examen físico que incluya tensión arterial, pe- en la tasa de cesáreas, pero sí se asoció con un aumento de la tasa
so, valoración de edemas, altura uterina, latidos y movimien- de macrosomía fetal. En la paciente en tratamiento solo con dieta
tos fetales. se sugiere conducta expectante hasta las 40 semanas, siempre
que la circunferencia abdominal fetal no supere el percentil 90, la
Valoracion de la vitalidad fetal: vitalidad fetal se encuentre conservada y no medien otras com-
plicaciones agregadas. (REM CABA 2018, P1233)
Control diario de movimientos fetales desde semana 36 y
monitoreo fetal anteparto: representa la primera línea de con- Vía del parto: Se recomienda la realización de una cesárea en
trol de la vitalidad fetal en pacientes con DG. El siguiente es- las gestantes diabéticas con un peso fetal estimado > 4500 g.
quema es orientativo, ya que el momento de inicio y la fre- En el resto de los casos la indicación de una cesárea será la
cuencia deben establecerse en forma individual: misma que en una paciente no diabética. En las pacientes con
retinopatía proliferativa se intentará abreviar el período ex-
1. Paciente con normoglucemia en ayunas, en tratamiento so- pulsivo.
lo con dieta, crecimiento fetal adecuado, sin complicaciones Está indicada la lactancia materna.
agregadas ni antecedentes obstétricos desfavorables: iniciar
en la semana 38-40 con frecuencia semanal. (REM CABA 2015, P221)
2. Paciente con normoglucemia en ayunas, en tratamiento con
insulina o malos antecedentes obstétricos: inicio en semana
34-36 con una frecuencia bisemanal, separados por lapsos 1.5.1. Reclasificación posparto
equidistantes.
3. Pacientes con hiperglucemia en ayunas: inicio en semana 32 Se realizará a partir de la sexta semana después del parto me-
con una frecuencia bisemanal, separados por lapsos equi- diante PTGO con 75 g de glucosa . Las pacientes se reclasifican de
distantes. acuerdo con el siguiente esquema:
(REM CABA 2017, P445) 1. Diabetes mellitus: valor ≥ 200 mg/dL a las 2 h.
Recordar que se considera ideal una glucemia en valores en- 2. Alteración de la tolerancia a la glucosa: 140 a 199 mg/dL a las
tre 80 y 120 mg/dL al momento del monitoreo, por esto se su- 2 h.
giere medir la glucemia capilar (digital) antes del mismo. 3. Metabolismo de la glucosa normal: < 140 mg/dL a las 2 h.
Evaluar madurez fetal: Se sugiere su realización en toda (REM CABA 2014, P170)
paciente diabética en la que existan dudas sobre la edad (REM CABA 2017, P434)
gestacional (por ej., FUM incierta y ecografía tardía), para
evaluar el momento de
Aproximadamente el 50% de las pacientes con diabetes duran-
terminación. Su realización requiere disponer de las condi-
te el embarazo desarrollarán diabetes dentro de los siguientes
ciones para realizar una amniocentesis bajo control ecográ-
5 a 10 años. Por lo tanto, debe recomendarse a las pacientes
fico y del personal entrenado para realizar el test de
con pruebas normales en el puerperio que implementen modi-
Clements.
ficaciones en sus hábitos higiénico-dietéticos y control meta-
bólico anual.
Indicaciones de insulinoterapia en la diabetes gestacional:
cuando no existe un buen control glucémico a pesar del ejerci-
cio y la dieta, en los casos de macrosomía y/o polihidramnios.
2. Hipertensión en el embarazo
El término hipertensión en el embarazo (o estado hipertensivo
del embarazo) describe un amplio espectro de condiciones cuyo
4/11/2023 © Editorial Médica Panamericana
5 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
rango fluctúa entre elevaciones leves de la tensión arterial a hi-
pertensión severa con daño de órgano blanco y grave morbilidad
materno-fetal.
2.1. Epidemiología, etiopatiogenia y factores de
riesgo
Los trastornos hipertensivos complican alrededor del
10 % de los embarazos. Sus formas graves, la preeclampsia y
la eclampsia, representan alrededor del 4,4 % de todos los
nacimientos. La preeclampsia (PE) complica el 3-14 % de to-
dos los embarazos, el 30% de las gestaciones múltiples, el
30% de los embarazos en mujeres diabéticas, y el 20% de las
gestaciones en las mujeres con hipertensión crónica. Sin
embargo, dos tercios de todos los casos ocurren en embara- Fig. 4-3 | Doppler de las arterias uterinas en el estudio de la preeclampsia.
zadas que, fuera de este desorden, son nulíparas sin otras
complicaciones aparentes. La preeclampsia-eclampsia es riesgo de preeclampsia y RCIU precoz hasta la semana 36.
una de las principales causas de morbimortalidad materna y (REM MSAL 2017, P719)
perinatal mundial.
Actualmente se considera una enfermedad multisistémica
y multietiológica. Existe un defecto en la invasión trofoblás- 2.3. Clasificación
tica de las arterias espirales (ramas de las arterias uterinas)
encargadas de la vascularización de la placenta. Estas arte- Tabla 4-2
rias, a lo largo del primer trimestre, han de pasar de ser va-
sos con un alto índice de resistencia a ser de baja resistencia, HTA crónica: es la hipertensión que está presente antes de la
disminuyendo el grosor de su capa muscular e incrementan- gestación o que se diagnóstica antes de la semana 20. El estu-
do el aporte sanguíneo a la unidad fetoplacentaria. dio que mejor permite distinguir esta forma de hipertensión
Se intenta realizar un screening de pacientes con riesgo de de la gestacional es el fondo de ojo. (REM MSAL 2017, P767)
preeclampsia integrando las siguientes variables: (REM MSAL 2020, P2516)
Enfermedad hipertensiva gestacional (EHG) o hipertensión
Factores de riesgo epidemiológicos y clínicos (REM CABA inducida por la gestación:
2012, P2044) Tabla 4-1 Hipertensión gestacional: Detección de valores de tensión
Factores angiogénicos: mayor riesgo de preeclampsia y arterial iguales o mayores de 140/90 mm Hg en dos tomas
sus complicaciones si: separadas por 6 h, descubierta por primera vez después de
Aumento de factores antiangiogénicos: s-Flt1 (soluble las 20 semanas de gestación. El diagnóstico de hipertensión
fms-like tyrosine kinase 1). gestacional o inducida por el embarazo es confirmado si la
Disminución de factores proangiogénicos: PlGF (placen- TA ha retornado a valores normales dentro de las 12 sema-
tal growth factor). nas del posparto.
Índice de pulsatilidad (resistencia al flujo sanguíneo) au- Preeclampsia: desorden multisistémico que se manifiesta,
mentado en las arterias uterinas (Fig. 4-3). en general, a partir de las 20 semanas de gestación, ante la
detección de valores de TA iguales o mayores de 140/90
mm Hg asociados a la presencia de proteinuria o RCIU, pla-
2.2. Prevención quetopenia, alteracion de la funcion hepatico o renal . Ex-
cepcionalmente puede manifestarse antes de las 20 sema-
Se realiza con AAS en dosis bajas (150 mg) de forma diaria nas en pacientes con enfermedad trofoblástica gestacional o
en administración nocturna, instaurado antes de la semana síndrome antifosfolípido.
16 para favorecer la invasión trofoblástica y disminuir el
1. Preeclampsia sin criterios de severidad: detección de valores
de tensión arterial iguales o mayores de 140/90 mm Hg, en
Tabla 4-1. Factores de riesgo de la preeclampsia
dos ocasiones separadas por al menos cuatro horas, con pro-
Diabetes mellitus pregestacional
teinuria igual o superior a 300 mg/24 h.
Hipertensión arterial crónica 2. Preeclampsia con criterios de severidad: detección de cifras
Preeclampsia en embarazo anterior tensionales iguales o mayores de 160/110 mm Hg o aun con
Patología renal crónica valores tensionales menores, pero asociados a uno o más
Trombofilias (p. ej., síndrome antifosfolípido) eventos clínicos o de laboratorio (indicativos de daño endote-
Antecedentes personales de preeclampsia o restriccion de crecimiento lial en órgano blanco)
intrauterino (RCIU)
Obesidad (IMC > 35) Preeclampsia sobreimpuesta a HTA crónica: aparición de
Nuliparidad
proteinuria luego de las 20 semanas, brusco aumento de valo-
4/11/2023 © Editorial Médica Panamericana
6 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Tabla 4-2. Clasificación de la enfermedad hipertensiva del embarazo
Debut de la Proteinuria de 24
Enfermedad Otros signos o síntomas
HTA horas (> 3 g)
HTA crónica < 20 Sí/No
semanas
Enfermedad hipertensiva de HTA > 20 No
la gestación gestacional semanas
o
HTA inducida por la Preeclampsia > 20 Sí Puede ser leve o grave--> NO HAY MODERADA
gestación semanas
Preeclampsia sobreañadida a hipertensión < 20 Sí Empeoramiento de la HTA y/o de la proteinuria
crónica semanas Daño orgánico
Síndrome HELLP > 20 Sí Hemólisis (LDH > 600 UI/L)
semanas Elevación de las enzimas hepáticas GOT y/o GPT > 72 UI/L
Plaquetopenia (< 100 000/L)
Síndrome HELLP incompleto si falta alguno de los 3 criterios, pero la
conducta obstetrica no cambia.
Eclampsia > 20 Sí Convulsiones tonicoclónicas
semanas
HTA: hipertensión arterial.
res basales conocidos de proteinuria previos, agravamiento de cho, náuseas o vómitos.
cifras de TA y/o aparición de síndrome HELLP y/o síntomas Edema agudo de pulmón o cianosis.
neurosensoriales en una mujer diagnosticada previamente Alteraciones de laboratorio que sugieren el desarrollo inmi-
como hipertensa. La preeclampsia sobreimpuesta empeora nente de síndrome HELLP:
significativamente el pronóstico materno-fetal en mujeres Hemólisis: LDH > 600 UI/L, esquistocitos en frotis de
con hipertensión crónica. sangre periférica, haptoglobina < 0,3 g/L.
Eclampsia: Desarrollo de convulsiones tonicoclónicas ge- Elevación de enzimas hepáticas: GOT y/o GPT > 62 UI/L.
neralizadas y/o de coma inexplicado en la 2.a mitad del Trombocitopenia: plaquetas < 100 000/µL. (REM MSAL
embarazo, durante el parto o el puerperio, no atribuible a 2014, P550)
otras patologías. Alteraciones renales:
Síndrome HELLP: Grave complicación caracterizada por la Proteinuria de 24 horas ≥ 2 g/dL.
presencia de hemólisis, disfunción hepática y trombocito- Oliguria: < 500 mL en 24 horas.
penia en una progresión evolutiva de cuadros graves de hi- Insuficiencia renal (creatinina sérica > 1,2 mg/dL y/o urea
pertensión > 40 mg/dL).
en el embarazo. RCIU/oligoamnios
(REM MSAL 2020, P2436)
La preeclampsia debuta después de la semana 20 de gesta-
ción, excepto en algunos casos como: gestación múltiple, en-
fermedad trofoblástica o hidropesía fetal. Recuerde que no existe la preeclampsia moderada, o es
leve o es grave.
En pacientes con criterios de gravedad se debe iniciar la
prevención de la eclampsia mediante sulfato de magnesio.
2.4. Criterios de gravedad
La aparición de uno o más de los siguientes criterios se
considera signo de alarma e indica la necesidad de internar a 2.4.1. Preeclampsia sobreañadida a una
la paciente y tratarla con sulfato de magnesio para prevenir hipertensión crónica
la eclampsia:
Empeoramiento brusco de la tensión arterial, aparición de
HTA grave: PAS ≥ 160 mm Hg y/o PAD ≥ 110 mm Hg en dos signos de afectación orgánica o de proteinuria o aumento im-
ocasiones separadas 6 horas y con la paciente en reposo. portante de la misma en una paciente con HTA crónica. Debe
Pródromos de eclampsia: cefalea intensa, estupor, hiperre- presumirse preeclampsia sobreimpuesta con los siguientes in-
flexia patelar, alteraciones visuales (cefalea frontal, fotop- dicadores:
sias, escotomas), epigastralgia, dolor en hipocondrio dere-
4/11/2023 © Editorial Médica Panamericana
7 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Proteinuria (definida como la eliminación de 0,3 g o más en Aumento de la tasa de cesáreas
el nivel de proteínas en orina de 24 horas) de reciente apa- Eclampsia y síndrome HELLP
rición en mujeres con hipertensión y sin proteinuria al ini-
cio de la gestación (antes de la semana 20). Fetales
Aumento brusco de la proteinuria en mujeres con hiperten-
sión y proteinuria basal antes de la semana 20 de gestación. Crecimiento intrauterino restringido
Aumento brusco de la TA en mujeres hipertensas previa- Muerte fetal intraútero
mente y bien controladas. Abruptio placentae o desprendiemiento de placenta nor-
Aumento de la TGO y TGP sobre los valores normales. moinserta
Trombocitopenia (recuento de plaquetas < 100,000/μL). Riesgo de pérdida del bienestar fetal
Presencia de síntomas neurosensoriales: cefalea persistente, Muerte fetal intraútero
visión borrosa, escotomas centellantes. Prematuridad iatrogénica
Dolor persistente en epigastrio / hipocondrio derecho, náu-
seas, vómitos.
Hiperreflexia patelar. 2.6. Manejo obstétrico
Incluye medidas generales y tratamiento médico.
2.4.2. Eclampsia
Se recomienda hospitalización de aquellas embarazadas que
Es la aparición de convulsiones tonicoclónicas en una pa-
presenten preeclampsia, en cualquiera de sus formas, ya que
ciente con preeclampsia.
la presencia de proteinuria mayor de 300 mg/24 h, implica en-
fermedad avanzada y el inicio de una fase inestable en la que la
salud del feto y de la madre puede deteriorarse de forma im-
2.4.3. Síndrome HELLP predecible
Forma de preeclampsia grave que se diagnostica cuando
aparece:
2.6.1. Medidas generales
H: Hemólisis: LDH > 600 UI/L, hiperbilirrubinemia, pre-
sencia de esquistocitos en sangre periférica o disminución Dieta normosódica: es un error retirar la sal de la dieta. Solo
de la haptoglobina (< 0,3 g/L). corresponde continuar dieta hiposódica si fue indicada pre-
EL: Elevación de enzimas Hepáticas (liver enzimes): GOT o viamente en hipertensas crónicas.
GPT > 72 UI/L. Reposo relativo.
LP: Low Platelets (trombocitopenia): < 100 000 plaquetas/- Control de tensión y de diuresis.
μL. Cribado de aparición de síntomas de gravedad como la epi-
gastralgia.
En caso de plaquetopenia < 50 000/μL se debe indicar cesá- Controles de laboratorio con perfil hepático, hemograma y
rea bajo anestesia general ya que está contraindicada la aneste- coagulación con una periodicidad determinada según la
sia epidural por la coagulopatía y la plaquetopenia. gravedad del cuadro.
(REM CABA 2018, P1227) Control de bienestar fetal: movimientos fetales percibidos,
(REM MSAL 2014, P550) ecografía y registro cardiotocográfico (RCTG), según la gra-
(REM UBA 2018, P1368) vedad del cuadro y la edad gestacional.
(REM MSAL 2020, P2436)
(REM MSAL 2014, P546)
(REM CABA 2018, P1243)
Se denomina HELLP incompleto cuando no se cumplen los
(REM MSAL 2021, P2798)
tres criterios.
2.6.2. Tratamiento médico
2.5. Complicaciones maternas y fetales de la
enfermedad hipertensiva del embarazo La preeclampsia es una enfermedad específica de la gesta-
ción en la que el problema reside en la placenta, por ello, el úni‐
Maternas
co tratamiento definitivo es la finalización de la gestación.
Coagulación intravascular diseminada
Edema agudo de pulmón Criterios de internación: se recomienda internación/obser-
Accidente cerebrovascular vación (ambulatoria o diurna) en toda paciente embarazada con
Tromboembolismo pulmonar HTA gestacional y TAD entre 90 y 99 mm Hg para control es-
Insuficiencia renal aguda tricto de TA.
Infarto o rotura hepática
4/11/2023 © Editorial Médica Panamericana
8 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Tensión arterial sistólica > 160 mm Hg, tensión arterial Efectos secundarios: exantema similar al lupus que desa-
diastólica > 110 mm Hg. parece al finalizar el tratamiento, taquicardia, cefalea,
Presencia de síntomas neurosensoriales. náuseas y vómitos.
Preeclampsia. Contraindicaciones: taquicardia o enfermedad coronaria.
HTA crónica + preeclampsia sobreimpuesta.
RCIU/oligoamnios. (REM UBA 2018, P1341) (REM CABA 2014, P171) (REM CABA
HTA Gestacional con TAD > 99 mm Hg. 2017, P431) (REM CABA 2013, P48) (REM OTR 2019, P1833)
HTA crónica con mal control ambulatorio. (REM MSAL 2018, P2276) (REM CABA 2016, P353)
Alteraciones específicas del laboratorio.
Incumplimiento al tratamiento
El único tratamiento definitivo es la finalización de la ges-
tación.
(REM MSAL 2017, P703)
La α-metildopa y el nifedipina son tratamientos para admi-
nistración oral únicamente.
El atenolol, los IECA y los ARA-II están contraindicados du-
2.6.2.1. Tratamiento hipotensor
rante la gestación. por su asociación con RCIU, oligoam-
nios, muerte fetal intrauterina y alteración de función renal
La medicación antihipertensiva reduce el riesgo de progresión del neonato
a hipertensión grave, pero no reduce la incidencia de preeclam- Los diuréticos tampoco están indicados como tratamiento
psia ni mejora los resultados perinatales hipotensor durante el embarazo. Presentan efectos secun-
darios fetales y maternos, entre los que destaca la dismi-
nución del flujo uteroplacentario, por ello, solo se utiliza la
α-metildopa:
furosemida en caso de edema agudo de pulmón, oliguria
Mecanismo de acción: simpaticolítico, inhibe la produc-
grave, insuficiencia cardíaca o edema cerebral.
ción de noradrenalina.
Vía de administración: solo oral.
Efectos secundarios: el más frecuente es la somnolencia.
Contraindicaciones: escasas, como el feocromocitoma o la 2.6.2.2. Sulfato de magnesio
hepatitis aguda.
Datos importantes: inicio de acción lento (> 6 horas desde
Existe suficiente evidencia para avalar el uso del sulfato de
la toma), por ello, se reserva para preeclampsias leves de
magnesio como droga de primera línea para la prevención de
manejo ambulatorio.
las convulsiones eclámpticas en mujeres durante el embarazo,
parto o puerperio con preeclampsia grave. No debe ser utili-
(REM CABA 2010, P2175)
zado como droga antihipertensiva, y siempre debe asociarse a
aquellas recomendadas para tal fin.
Labetalol:
Mecanismo de acción: bloqueo de los receptores α-adre-
nérgicos en las arteriolas periféricas y bloqueo de los re- Su administración es en bolo intravenoso seguido de perfu-
ceptores β-adrenérgicos: inhibe el reflejo cardíaco a la va- sión continua. El tratamiento se ha de mantener hasta pasadas
sodilatación periférica. 24-48 horas del parto. Su principal inconveniente es el estre-
Vía de administración: oral e intravenosa. cho margen terapéutico, por lo que es importante durante su
Efectos secundarios: bradicardia fetal. administración realizar los siguientes controles:
Contraindicaciones: asma, frecuencia cardíaca materna <
60 lpm, bloqueo auriculoventricular (BAV) de segundo o Frecuencia respiratoria (> 14 rpm).
tercer grado. Presencia de reflejo rotuliano.
Datos importantes: suele ser de elección. Diuresis horaria (> 30 mL/h).
Nifedipina: Saturación de oxígeno mediante pulsioximetría.
Mecanismo de acción: antagonista del calcio.
Vía de administración: solo oral. No se recomienda la vía ESQUEMA ENDOVENOSO:
sublingual. Es el universalmente recomendado Ataque: Comenzar con 5
Efectos secundarios: rubor y cefalea. Hay que tener espe- g de Sulfato de Magnesio (4 ampollas de 5 ml ó 2 ampollas de
cial cuidado con la administración conjunta con el sulfato 10 ml al 25%) en 10 cc Dextrosa 5%, en bolo endovenoso lento,
de magnesio. a pasar en10-15 minutos.
Contraindicaciones: insuficiencia hepática grave. Mantenimiento: Continuar con un goteo de 20 g de sulfato
Datos importantes: útil en los casos de amenaza de parto de magnesio (16 ampollas de 5 ml u 8 ampollas de 10 ml al
prematuro por su efecto tocolítico. 25%) en 500cc Sol Dextrosa al 5% o Ringer, a 7 gotas/minuto o
Hidralazina: 21 microgotas/minuto, si bien, por razones de seguridad, se re-
Mecanismo de acción: vasodilatador arterial directo. comienda uso de bomba de infusión continua, a 21 micro gotas
Vía de administración: oral e intravenosa. por minuto (1 gramo / hora) Duración del tratamiento: 24 hs,
en el embarazo o puerperio.
4/11/2023 © Editorial Médica Panamericana
9 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
ESQUEMA INTRAMUSCULAR: Debido a que la inyección de (REM CABA 2015, P222)
Sulfato de Magnesio por vía intramuscular resulta muy doloro- (REM MSAL 2020, P2515)
sa, sólo se utilizará en casos donde no exista la posibilidad de
colocar una venoclisis en caso de recibir a una paciente emba-
razada o puérpera con signos-sintomatología de irritación 2.9. Puerperio
neurosensorial, en episodio convulsivo o postconvulsivo, en ni-
vel de atención primaria, para administrar bolo de sulfato de
Debe establecerse una estricta vigilancia de todas las pacien-
magnesio y dosis de mantenimiento, mientras se logre el tras-
tes hipertensas en el período postparto, ya que el agravamien-
lado urgente a nivel de mayor complejidad. La dosis intramus-
to y las complicaciones, como eclampsia, preeclampsia so-
cular es de 10 gramos, a ser aplicada 5 gramos en cada región
breimpuesta,
glútea.
Sindrome HELLP o inestabilidad de las cifras tensionales son
En los casos de sospecha de intoxicación o ante la presencia
frecuentes en este período.
de factores que puedan favorecer la misma, como patología re-
nal de base, se puede solicitar una magnesemia, cuyos valores
normales se encuentran entre 4,2 y 8,4 mg/dL. En caso de in- En caso de hemorragia puerperal está contraindicado el uso
toxicación se administra gluconato cálcico. de ergotamínicos por su acción vasoconstrictora.
(REM UBA 2017, P973) La preeeclampsia es un factor de riesgo protrombótico, por
(REM CABA 2012, P2043) ello, en pacientes con cesárea o parto vaginal y otro factor
(REM MSAL 2021, P2647) de riesgo se ha de instaurar profilaxis con heparina de bajo
(REM MSAL 2022, P2888) peso molecular.
(REM MSAL 2022, P2865) No se deben retirar de forma brusca los fármacos tras el
parto, sino de manera paulatina según el control de la ten-
sión arterial y los parámetros de laboratorio.
2.7. Manejo de la eclampsia Los estados hipertensivos también son patología del puer-
perio. Un 15 % de las eclampsias debutan en el puerperio.
Se ha de informar a la paciente de que existe riesgo de reci-
El sulfato de magnesio es el anticonvulsivo de elección para las
diva en futuras gestaciones y que depende más de la edad
pacientes con eclampsia
gestacional al debut del cuadro que de la gravedad del
mismo.
1. Como en cualquier crisis convulsiva, lo primero será evitar
el traumatismo colocando a la paciente en posición de se-
guridad y asegurar la vía aérea para administrar oxígeno. 3. Hepatopatías
2. Se canalizará una vía periférica para la administración in-
travenosa de sulfato de magnesio. También se pueden utili- Dentro de las hepatopatías se incluyen la colestasis intrahe-
zar benzodiacepinas o fenitoína. pática gestacional (CIH) y el hígado graso del embarazo.
3. Tras la estabilización de la paciente, se finalizará la gesta-
ción de forma urgente.
3.1. Colestasis intrahepática gestacional
(REM CABA 2015, P223)
La CIG presenta una recurrencia alta en los siguientes emba-
razos y se relaciona con aumento de la morbimortalidad peri-
2.8. Finalización de la gestación natal dada por el parto pretérmino, el sufrimiento fetal, el lí-
quido amniótico meconial, la muerte intraútero y la dificultad
Indicaciones para la interrupción de la gestación: respiratoria. Es la hepatopatía relacionada con la gestación más
frecuente. Es reversible, no obstructiva y se presenta en general
Cifras hipertensivas refractarias al tratamiento. a partir de las 20 semanas y hasta el término de la gestación,
Alteración de la vitalidad fetal (indicado por monitoreo fetal para desaparecer de forma espontánea tras el parto. Es más
sin estrés no reactivo, índice de pulsatilidad de la arteria frecuente en gestaciones múltiples, pacientes añosas, multípa-
uterina reverso en el Doppler). (REM CABA 2011, P2119) ras, con antecedentes de colestasis intrahepática durante la to-
Restricción grave del crecimiento intrauterino/oligoamnios ma de anticonceptivos orales y en pacientes procedentes de pa-
grave. íses del sur de América.
Eclampsia. La fisiopatología tiene que ver con el mecanismo de trans-
Desprendimiento prematuro de placenta. porte y excreción de los ácidos biliares a nivel del hepatocito,
Impacto en órgano blanco. su flujo hepatobiliar y su recirculación enterohepática.
Clínica. Se caracteriza por un intenso prurito palmoplantar
Para la vía del parto, se prefiere la vía vaginal a la cesárea, a predominio nocturno, que puede imposibilitar el descanso.
aunque vendrá condicionado por las semanas de gestación, la No existen lesiones asociadas en la piel, excepto las de rascado
exploración del cérvix, las condiciones maternas, etc. No existe por el intenso prurito. Menos del 20 % de las pacientes presen-
contraindicación para el uso de prostaglandinas para la madu- tan ictericia. Se trata de la segunda causa de ictericia en la ges-
ración cervical. tación tras las hepatitis virales.
4/11/2023 © Editorial Médica Panamericana
10 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Diagnóstico. Se basa en la sospecha clínica y por las pruebas
Pruebas de bienestar fetal: NO existe ninguna prueba que
de laboratorio:
nos pueda predecir qué fetos presentan mayor riesgo de muer-
te anteparto ya que se trata de un evento agudo sobre la pla-
Elevación de las enzimas hepáticas (GOT, GPT y GGT).
centa y no de un daño crónico, de ahí la falta de utilidad del dop-
Elevación de los ácidos biliares (>10 μmol/L): es la altera-
pler de la arteria umbilical. Se recomienda la realización de mo-
ción de laboratorio más sensible.
nitoreo cada 1 o 2 semanas.
Aumento de la fosfatasa alcalina hasta 10 veces su valor (la
fosfatasa alcalina aumenta en condiciones normales x 2-4).
Puede existir una prolongación del tiempo de protrombina. Seguimiento y conducta
Alto riesgo: embarazo menor de 34 semanas: si mejora con el
De acuerdo al riesgo perinatal y según los parámetros bioquí-
tratamiento se otorga el alta y seguimiento ambulatorio. Sino
micos se ha clasificado la colestasis intrahepática gestacional
mejora se aumenta la dosis del AUDC (dosis máxima). Si sigue
en de bajo, moderado y alto riesgo
sin mejorar recomendamos evaluar maduración pulmonar y la
interrupción del embarazo. Cuando es mayor de 34 semanas,
Bajo riesgo cuando los ácidos biliares se encuentran entre 10 con mejoría clínica y de laboratorio, se indica control hasta la
y 19 micromoles/litro, con enzimas hepáticas normales. semana 37. En caso de no mejorar, maduración fetal e inte-
Moderado riesgo con ácidos biliares de 20 a 39 micromo- rrupción.
les/litro y/o enzimas hepáticas aumentadas, pero no más Moderado riesgo: menor de 28 semanas: tratamiento ambu-
del doble. latorio y control semanal. Entre 28 y 34 semanas: internación
Alto riesgo con ácidos biliares mayor de 40 micromoles/litro de la paciente, si responde al tratamiento se otorga el alta. Si-
y/o enzimas hepáticas mayores al doble y/o sin respuesta al no responde al tratamiento se aumenta la dosis de AUDC, si
tratamiento médico. sigue sin mejorar se evalúa realizar maduración pulmonar e
interrupción del embarazo. En embarazo mayor de 34 sema-
Pronóstico nas con buena respuesta al tratamiento: seguir control ambu-
latorio hasta las 37 semanas. Si no responde al tratamiento
Materno: incremento del riesgo de hemorragia posparto evaluar maduración e interrupción.
por aumento del tiempo de protrombina. Bajo riesgo: tratamiento ambulatorio e internación a las 37-
Fetal: las complicaciones fetales se han relacionado con el 38 semanas. No hay estudios controlados o consenso acerca
aumento de los ácidos biliares, que produce: del momento más oportuno de interrupción, pero dado que el
Parto prematuro: por aumento de la contractilidad 90% de muertes fetales ocurren después de las 37 semanas,
uterina. muchos autores interrumpen a esa edad gestacional. (REM
Meconio: por aumento de la contractilidad intestinal. MSAL 2021, P2653)
Hipoxia aguda y mayor riesgo de mortalidad intraparto y
anteparto: por la vasocontricción que producen los ácidos Indicaciones de la amniocentesis
biliares en las vellosidades coriales.
1. Para determinar maduración pulmonar, en caso de edad ges-
Manejo obstétrico tacional incierta.
2. Para la toma de decisión en relación con la interrupción, am-
1. Bajo riesgo: tratamiento ambulatorio. Control bioquímico niocentesis para evaluar madurez pulmonar fetal y presencia
semanal hasta normalización y luego cada 2 semanas. o no de meconio.
2. Moderado riesgo: menor de 28 semanas: tratamiento am-
bulatorio con control bioquímico semanal hasta normaliza- La amniocentesis permite tomar una conducta. Cuando el lí-
ción de laboratorio y luego cada 2 semanas. Mayor de 28 se- quido es meconial se indica finalización del embarazo.
manas: internación y tratamiento con control bioquímico Recurrencia: riesgo alto con la toma de anticonceptivos hor-
cada 72 hroras hasta normalización y luego semanal. monales orales y en futuras gestaciones. La CIG se ha relacionado
3. Alto riesgo: internación en todos los casos, tratamiento y con los valores elevados de estrógenos y con la toma de anticon-
seguimiento según edad gestacional ceptivos orales. Por lo tanto, se deberá sugerir la utilización de
métodos no hormonales como anticonceptivo, aunque para la
El tratamiento farmacológico incluye: OMS es criterio 2 de elegibilidad.
Ácido ursodesoxicólico: para disminuir los ácidos biliares,
las enzimas hepáticas y la bilirrubina. 3.2. Hígado graso del embarazo
Antihistamínicos para el prurito, como la dexclorfenirami-
na. También es conocido como degeneración hepática aguda o
Vitamina K para la corrección del tiempo de protombina. atrofia aguda amarilla. Su base histopatológica consiste en una
infiltración grasa fundamentalmente a nivel de los hepatocitos,
lo que provoca un fallo hepático. Sin embargo, también puede
afectar a otros órganos como páncreas, cerebro o riñón. Es una
patología extremadamente rara, que debuta en el tercer trimestre
4/11/2023 © Editorial Médica Panamericana
11 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
y obliga a realizar un diagnóstico diferencial con otras hepatopa-
tías como el síndrome HELLP o las hepatitis.
Clínica: La gestante puede debutar con náuseas y vómitos,
malestar general, anorexia, dolor epigástrico o en el hipocon-
drio derecho, y posteriormente presentar ictericia, alteración
del nivel de consciencia, convulsiones e incluso finalmente la
muerte. (REM MSAL 2022, P2883)
Pruebas de laboratorio: Aumento de las enzimas hepáticas,
sobre todo la GOT, hiperbilirrubinemia, alteraciones de la coa-
gulación, aumento de la creatinina, hiperuricemia, hiperamo-
niemia, hipoglucemia.
Pronóstico: Se asocia con una alta tasa de mortalidad ma-
terna y fetal. Entre las principales causas de muerte materna se
encuentran la coagulación intravascular diseminada, las hemo-
rragias y el fallo renal.
Manejo obstétrico:Finalización de la gestación en el mo- Fig. 4-4 | Primípara de una gestación gemelar bicorial-biamniótica que de-
mento del diagnóstico e ingreso en una UCI para tratamiento butó con una PUPPE en la semana 34,5. Precisó tratamiento con corticoides
orales (prednisona).
de cada una de las alteraciones del laboratorio, ya que no existe
un tratamiento específico de esta patología. La recuperación es
completa en las pacientes que sobreviven y la tasa de recidiva,
aunque es difícil de conocer dada la rareza de esta patología, se 5.1. Screening
estima que es muy baja.
(REM MSAL 2014, P503) Se recomienda el screening en todas las gestantes con las
pruebas de laboratorio del primer trimestre mediante la deter-
minación de la TSH. Si los valores están aumentados, se solicita
T4 libre. Durante el embarazo los puntos de corte de la TSH son
4. Dermopatías: erupción polimorfa del inferiores, ya que la subunidad α de la HCG presenta gran simi-
embarazo litud con la TSH y, por tanto, estimula la producción tiroidea.
Los puntos de corte son los siguientes:
Se conoce también con los siguientes nombres: pápulas y
placas pruriginosas del embarazo (PUPPE), eritema tóxico del Primer trimestre: 0,1-2,5 mUI/L.
embarazo o rash toxémico del embarazo. Es la dermatosis es- Segundo trimestre: 0,2-3 mUI/L.
pecífica de la gestación más frecuente, con una incidencia Tercer trimestre: 0,3-3 mUI/L.
aproximada del 0,5 % (más en gestaciones múltiples y en pri-
migestas). (REM UBA 2017, P971)
Clínica. Aparición en el tercer trimestre de placas y pápulas Las causas más frecuentes de hipertiroidismo gestacional
urticariformes muy pruriginosas a nivel del abdomen, a lo lar- son la enfermedad de Graves y el hipertiroidismo gestacional.
go de las estrías, desde donde puede extenderse a muslos, sur- El más frecuente es el hipertiroidismo gestacional, que se pue-
cos submamarios, nalgas y porción superior de los brazos, res- de presentar en hasta un 3% de las gestaciones, es un hiperti-
petando el ombligo, rostro y mucosas. Pueden existir pequeñas roidismo transitorio limitado a la primera parte de la gestación,
vesículas, pero nunca ampollas (Fig. 4-4). Desaparecen rápida- que se caracteriza por la ausencia de anticuerpos antitiroideos.
mente tras el parto y el riesgo de recurrencia en futuras gesta- Es más frecuentes en gestaciones múltiples o en la enfermedad
ciones o con la toma de anticonceptivos es bajo. trofoblástica gestacional. La enfermedad de Graves sería la se-
Diagnóstico. Se basa en la clínica. Si se realiza biopsia de la gunda causa más frecuente de hipertiroidismo durante la ges-
lesión, la anatomía patológica se caracteriza por la ausencia de tación y la causa más frecuente de hipertiroidismo autoinmu-
depósitos de complemento. No son necesarios controles fetales nitario.
específicos ya que no produce afectación fetal.
Tratamiento. Antihistamínicos y corticoides tópicos u orales.
5.2. Hipotiroidismo gestacional
5. Tiroides y embarazo La presencia de hipotiroidismo durante la gestación se ha
asociado con peores resultados obstétricos: preeclampsia,
Durante la gestación se incrementa en un 50 % la produc- RCIU, desprendimiento de placenta, alteraciones del desarrollo
ción de hormonas tiroideas, por lo que en pacientes que pre- neurológico, menor puntación en el test de Apgar. Esta morbi-
senten previamente una reserva reducida o en los casos en que lidad es más acentuada en pacientes con hipotiroidismo clínico
exista un consumo deficiente de yodo durante la gestación o en pacientes con hipotiroidismo subclínico con anticuerpos
puede aparecer un hipotiroidismo gestacional. positivos. Debido a la falta de efectos secundarios relevantes y
al beneficio potencial de la levotiroxina, se recomienda su uso
tanto en el tratamiento del hipotiroidismo clínico como del
subclínico.
4/11/2023 © Editorial Médica Panamericana
12 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
Pruebas de laboratorio: Hemoconcentración, diminución de
Solicitar TSH a todas las pacientes con las pruebas de la-
los electrolitos (sodio, potasio y cloro), posible elevación de las
boratorio del primer trimestre.
enzimas hepáticas y la bilirrubina, alcalosis metabólica en
Punto de corte de TSH para considerar hipotiroidismo en la
principio que deriva en una acidosis metabólica por la deshi-
gestación: en el primer y tercer trimestre > 2,5 mUI/L y en el
dratación y la inanición y alteraciones del perfil tiroideo con
segundo trimestre > 3 mUI/L.
aumento de la TSH y de la T4.
El hipotiroidismo se relaciona con peores resultados obsté-
Tratamiento
tricos, peor desarrollo neurológico.
Tratamiento con levotiroxina del hipotiroidismo clínico y
Medidas higiénico-dietéticas para la emesis: complejos
subclínico.
multivitamínicos periconcepcionales, comidas frecuentes y
poco copiosas y alimentos fríos y sólidos. Evitar las grasas y
los picantes.
6. Hiperemesis gravídica Tratamientos de la emesis gravídica:
Doxilamina + piridoxina (vitamina B6) por vía oral: es el
La hiperemesis constituye la forma más grave de emesis gra- fármaco de primera elección en el primer trimestre de la
vídica. Se denomina emesis gravídica a la aparición de náuseas y gestación. Su principal efecto secundario es la somnolen-
vómitos esporádicos durante la gestación en ausencia de patolo- cia.
gía subyacente. Afecta hasta a un 80 % de las gestantes, suele ser Metoclopramida por vía oral: se puede asociar al anterior
de predominio matutino y aparece durante el primer trimestre de en los casos refractarios.
la gestación. La hiperemesis supone la aparición de vómitos inco-
ercibles que provocan pérdida de peso y/o deshidratación en la Manejo de las gestantes con hiperemesis gravídica
gestante. Su incidencia es inferior al 1 %. Ante pacientes refractarias al tratamiento oral y con cuadros
Etiología: El estado hormonal (aumento de los estrógenos y de de numerosos vómitos que les imposibilitan una adecuada ali-
la gonadotrofina corionica humana [HCG]) puede ser uno de los mentación, se deberá realizar el ingreso hospitalario con sue-
factores más importantes. Ello explicaría el aumento de esta pa- roterapia de mantenimiento y tratamiento farmacológico: me-
tología en las gestaciones múltiples o en la enfermedad trofo- toclopramida IV, u ondansetrón IV, que puede alternarse con el
blástica. Otros factores de riesgo que también se han señalado son anterior. En casos excepcionales, puede ser incluso necesario
la obesidad (mayor nivel de estrógenos circulantes), la nulipari- indicar alimentación parenteral.
dad, antecedentes familiares, etc. (REM CABA 2019, P2040)
Diagnóstico: Es fundamentalmente clínico, por la presencia de
vómitos incoercibles que impiden la alimentación correcta de la
paciente provocando pérdida de peso y deshidratación.
Recapitulando
La diabetes gestacional (DG) es la endocrinopatía más frecuente durante la gestación.
El screening de diabetes gestacional se realiza mediante la prueba de tolerencia oral a la administracion de 75 gs de glucosa (PTGO
75) en la semanas 24-28, y en caso de factores de riesgo se debe realizar antes de las 24 semanas.
Se considerará diabética gestacional a toda paciente con glucemias en ayunas ≥ 92 mg/dL y/o con uno o más valores patológicos
en una prueba de sobrecarga con 75 gramos de glucosa o ≥ 100 mg/dL con valores ≥ 140 mg/dL en una prueba de sobrecarga con
75 gramos de glucosa a los 120m minutos.
La DG aumenta tanto las complicaciones maternas (preeclampsia, aumento de la tasa de cesáreas, etc.) como fetales (macrosomía,
polihidramnios, etc.).
En pacientes con diabetes mellitus pregestacional, a > nivel de Hb glicosilada > riesgo de malformaciones fetales, las más frecuen-
tes son las cardiopatías, del SNC, las intestinales y/o las renales.
El tratamiento de elección es la insulina. Los hipoglucemiantes orales se encuentran contraindicados, a excepción de la metformina
que se puede usar bajo indicaciones muy determinadas y con consentimiento de la paciente.
Se recomienda la realización de una cesárea en pacientes diabéticas ante pesos fetales estimados > 4500 g.
La enfermedad hipertensiva de la gestación (EHG) y sus complicaciones constituyen la primera causa de muerte materna en los paí-
ses occidentales. En su prevención se puede usar AAS 100 mg/día, iniciando el tratamiento antes de la semana 16.
Se define preeclampsia a la aparición de hipertensión arterial (TAS ≥ 140 mm Hg y/o TAD ≥ 90 mm Hg) y proteinuria (> 300 mg en
orina de 24 horas) o RCIU/oligoamnios, alteraciones endoteliales a partir de la semana 20.
Algunas de las complicaciones más frecuentes de la EHG son el desprendimiento de placenta normoinserta (abruptio) y la restric-
ción del crecimiento intrauterino (RCIU).
El objetivo del tratamiento hipotensor es mantener la TA por debajo de 160/100 mm Hg pero por encima de 140/90 mm Hg.
El sulfato de magnesio debe ser utilizado como droga de primera línea para la prevención de las convulsiones eclámpticas en muje-
res durante el embarazo, parto o puerperio con preeclampsia grave, no debe ser utilizado como droga antihipertensiva, y siempre de-
be asociarse a aquellas recomendadas para tal fin.
4/11/2023 © Editorial Médica Panamericana
13 de 13 Paula Andrea Citoler | Complicaciones maternas en el embarazo
El síndrome HELLP consta de Hemólisis, ELevación de enzimas hepáticas (Liver) y Plaquetopenia.
Debe establecerse una estricta vigilancia de todas las pacientes hipertensas en el período posparto, ya que el agravamiento y las
complicaciones, como eclampsia, preeclampsia sobreimpuesta,
síndrome HELLP o inestabilidad de las cifras tensionales son frecuentes en este período.
La colestasis intrahepática (CIH) es la hepatopatía relacionada con la gestación más frecuente y la segunda causa de ictericia en la
gestación tras las hepatitis virales.
El cuadro típico de la CIH es una gestante en el tercer trimestre de la gestación con intenso prurito palmoplantar que empeora por
las noches y con ausencia de lesiones en piel, excluyendo las de rascado.
La alteración de laboratorio más sensible en la CIH es la elevación de los ácidos biliares.
El hígado graso es una entidad extremadamente rara pero que se asocia con una alta tasa de mortalidad materna y fetal. En las
pruebas de laboratorio se pueden destacar hiperuricemia, hiperamoniemia y hemoglobina.
Se recomienda el screening de la patología tiroidea en la gestación mediante la determinación del nivel de TSH en todas las pacientes
en el primer trimestre de la gestación.
La hiperémesis gravídica es la aparición de vómitos incoercibles que provocan pérdida de peso y/o deshidratación de la gestante. Es
más frecuente en gestaciones múltiples o en la enfermedad trofoblástica.
4/11/2023 © Editorial Médica Panamericana
También podría gustarte
- Decálogos y algoritmos en ginecología y obstetriciaDe EverandDecálogos y algoritmos en ginecología y obstetriciaAún no hay calificaciones
- Control PrenatalDocumento9 páginasControl PrenatalSergio MolinaAún no hay calificaciones
- Qué Es La CetosisDocumento6 páginasQué Es La CetosisJulio AlvesAún no hay calificaciones
- REF30 - DesensibilizacionPNCDocumento4 páginasREF30 - DesensibilizacionPNCPablo AndreAún no hay calificaciones
- 01 CistitisDocumento45 páginas01 CistitisClaudia Carolina100% (1)
- GlomerulonefritisDocumento59 páginasGlomerulonefritismaria100% (1)
- Monitorización de La CalidadDocumento27 páginasMonitorización de La CalidadYenny María Sánchez Petit100% (1)
- Taller Empoderamiento SocialDocumento13 páginasTaller Empoderamiento Socialalex100% (1)
- Hipertensión Pulmonar Neonatal Persistente Melissa GeaDocumento35 páginasHipertensión Pulmonar Neonatal Persistente Melissa GeaMelissa GeaAún no hay calificaciones
- Kinesiología NeonatalDocumento25 páginasKinesiología NeonatalRosana Sanchez100% (1)
- SemiologiaDocumento26 páginasSemiologiaMichelle Hernandez100% (1)
- Apego Inmediato Del Recien NacidoDocumento2 páginasApego Inmediato Del Recien NacidoLeonardoQuero0% (1)
- Adaptaciones Maternas Al Embarazo - Cambios Cardiovasculares y Hemodinámicos - UpToDateDocumento22 páginasAdaptaciones Maternas Al Embarazo - Cambios Cardiovasculares y Hemodinámicos - UpToDateAndreaCostales100% (1)
- Boletin ConamedDocumento16 páginasBoletin ConamedJavier Ulises Santos NavaAún no hay calificaciones
- Diagnostico Del EmbarazoDocumento45 páginasDiagnostico Del EmbarazoDanemi RoblesAún no hay calificaciones
- Adaptaciones Metabo Ülicas en La Gestacio Ün NormalDocumento12 páginasAdaptaciones Metabo Ülicas en La Gestacio Ün NormalInternational Medical PublisherAún no hay calificaciones
- Emesis e Hiperemesis GravídicaDocumento3 páginasEmesis e Hiperemesis GravídicaSara Gil100% (1)
- Factores SocialesDocumento9 páginasFactores SocialesMiguel TrinidadAún no hay calificaciones
- Enfermedad Del TrofoblastoDocumento7 páginasEnfermedad Del TrofoblastoKenia LopezAún no hay calificaciones
- 4 Sem - Teorias Del Inicio y Mantenimiento Del Parto PDFDocumento16 páginas4 Sem - Teorias Del Inicio y Mantenimiento Del Parto PDFDINA MERCEDES CAMPOSANO SALAZARAún no hay calificaciones
- Mortalidad MaternaDocumento5 páginasMortalidad MaternaEvelyn Sofia Acuña SolisAún no hay calificaciones
- Enfermedades Del TrofoblastoDocumento4 páginasEnfermedades Del Trofoblastoerlita gonzalesAún no hay calificaciones
- CSP DescargableDocumento30 páginasCSP DescargableClarissa GonzalezAún no hay calificaciones
- Vardon2015 PDFDocumento17 páginasVardon2015 PDFLuciani Magdalena Palacios GarcíaAún no hay calificaciones
- Tema 10 Embarazo GemelarDocumento10 páginasTema 10 Embarazo GemelarBRAYAN FRANCO MORALES LEDEZMAAún no hay calificaciones
- 24 Mortalidad Materna-InterioresDocumento128 páginas24 Mortalidad Materna-InterioresfelipeAún no hay calificaciones
- Caso Clinico de IsabelDocumento22 páginasCaso Clinico de IsabelAnonymous TLbIjcqwyeAún no hay calificaciones
- Enfermedades Renales y EmbarazoDocumento8 páginasEnfermedades Renales y EmbarazohagopAún no hay calificaciones
- Guia Del Estudiante Partos 2019Documento57 páginasGuia Del Estudiante Partos 2019María Francesca Betancourt BetancourtAún no hay calificaciones
- Hellp y EclampsiaDocumento67 páginasHellp y EclampsiaSantos SotoAún no hay calificaciones
- Riñón EmbarazoDocumento21 páginasRiñón EmbarazoEdwin Gustavo Sandoval TorresAún no hay calificaciones
- Caso Clinico IVUDocumento4 páginasCaso Clinico IVUJoel BurgosAún no hay calificaciones
- Caso Clinico Anemia en El EmbarazoDocumento29 páginasCaso Clinico Anemia en El Embarazofernando olmos paredes100% (1)
- Biomarcadores de Tamizaje para PreeclampsiaDocumento25 páginasBiomarcadores de Tamizaje para PreeclampsiaJhon Jader Nuñez EnriquezAún no hay calificaciones
- Normativa Atención Parto Vertical.27Documento22 páginasNormativa Atención Parto Vertical.27Santiago TomasAún no hay calificaciones
- Tesis Morbilidad Materna en Primigestas AdolescentesDocumento55 páginasTesis Morbilidad Materna en Primigestas AdolescentesRicardo Machaca CayoAún no hay calificaciones
- Volumen 4 Complicaciones NeonatalesDocumento304 páginasVolumen 4 Complicaciones NeonatalesIvin Gisela CarbajalAún no hay calificaciones
- Sindrome Nefrotico Nefritico y Embarazo Dra Astrid Ojeda Vial - Archivo 1Documento39 páginasSindrome Nefrotico Nefritico y Embarazo Dra Astrid Ojeda Vial - Archivo 1Armelid MoraAún no hay calificaciones
- Induccion y Conduccion Trabajo de Parto DR Oscar EspinalDocumento9 páginasInduccion y Conduccion Trabajo de Parto DR Oscar EspinalDaniel Hidrovo100% (1)
- Primer Período Del Trabajo de PartoDocumento2 páginasPrimer Período Del Trabajo de Partopandurria100% (1)
- Charla Importancia Del Control Prenatal LisDocumento9 páginasCharla Importancia Del Control Prenatal LisJANETH LISBETH CHALA DELGADOAún no hay calificaciones
- ECLAMPSIADocumento20 páginasECLAMPSIAEverson EnriquezAún no hay calificaciones
- Factores Que Regulan El Crecimiento y DesarrolloDocumento17 páginasFactores Que Regulan El Crecimiento y DesarrolloJc CastroAún no hay calificaciones
- CervicovaginitisDocumento43 páginasCervicovaginitisAJGMAún no hay calificaciones
- Clase Diagnostico de Embarazo 2021Documento41 páginasClase Diagnostico de Embarazo 2021Luis MéndezAún no hay calificaciones
- Auscultacion de LF en El Trabajo de PartoDocumento108 páginasAuscultacion de LF en El Trabajo de PartomariaAún no hay calificaciones
- Atención Del Trabajo de Parto Eutócico y Parto DistócicoDocumento13 páginasAtención Del Trabajo de Parto Eutócico y Parto DistócicoAeerolito ZamoraAún no hay calificaciones
- CORIOCARCINOMADocumento3 páginasCORIOCARCINOMAPhilip SalcedoAún no hay calificaciones
- Seminario Control Prenatal Embarazada Definitivo Go Go1Documento46 páginasSeminario Control Prenatal Embarazada Definitivo Go Go1Veranis MendozaAún no hay calificaciones
- Cambios en El EmbarazoDocumento11 páginasCambios en El Embarazodiana gonzalezAún no hay calificaciones
- Manual Lactancia Materna. - GustavoDocumento35 páginasManual Lactancia Materna. - GustavoGustavo LópezAún no hay calificaciones
- Características de La Medicina FamiliarDocumento14 páginasCaracterísticas de La Medicina FamiliarMaria Vazquez DiazAún no hay calificaciones
- PDF Pat 020812Documento1 páginaPDF Pat 020812Christian VargasAún no hay calificaciones
- Control PrenatalDocumento37 páginasControl PrenatalGaby VillatoroAún no hay calificaciones
- Diagnostico y Tratamiento Inicial de Las Emergencias ObstétricasDocumento13 páginasDiagnostico y Tratamiento Inicial de Las Emergencias ObstétricasSara Pérez SantoyoAún no hay calificaciones
- Primer Consenso Colombiano de Vaginitis Infecciosa y Vaginonis PDFDocumento17 páginasPrimer Consenso Colombiano de Vaginitis Infecciosa y Vaginonis PDFCristian CamachoAún no hay calificaciones
- Aparato Respiratorio de La GestanteDocumento9 páginasAparato Respiratorio de La GestanteAriana Burga AraujoAún no hay calificaciones
- EpilepsiaDocumento49 páginasEpilepsiaShayo LizzyAún no hay calificaciones
- Diabetes y El EmbrazoDocumento11 páginasDiabetes y El EmbrazoSoy PatoAún no hay calificaciones
- Diabetes GestacionalDocumento14 páginasDiabetes GestacionalBelen LopezAún no hay calificaciones
- Ecoe 1972Documento45 páginasEcoe 1972Lara RuizAún no hay calificaciones
- CHOICE 8 - Primera Semana Mayo - Revisión Del IntentoDocumento8 páginasCHOICE 8 - Primera Semana Mayo - Revisión Del IntentoLara RuizAún no hay calificaciones
- 8 - Infecciones Congénitas y Perinatales. Prevención y Tratamiento.Documento20 páginas8 - Infecciones Congénitas y Perinatales. Prevención y Tratamiento.Lara RuizAún no hay calificaciones
- Art RitisDocumento3 páginasArt RitisLara RuizAún no hay calificaciones
- TEC en PediatriaDocumento21 páginasTEC en PediatriaLara RuizAún no hay calificaciones
- Enfermedades de Transmisión Sexual PDFDocumento68 páginasEnfermedades de Transmisión Sexual PDFBrando RomeroAún no hay calificaciones
- Virus SincicialDocumento20 páginasVirus SincicialEstefanía Rivas BalbontínAún no hay calificaciones
- INFOGRAFIA TdahDocumento1 páginaINFOGRAFIA TdahGuillermo SanchezAún no hay calificaciones
- Charla Educativa Del Cáncer Cervico-Uterino..Documento13 páginasCharla Educativa Del Cáncer Cervico-Uterino..Lucia TorresAún no hay calificaciones
- El Embarazo Produce Diarrea - Buscar Con GoogleDocumento1 páginaEl Embarazo Produce Diarrea - Buscar Con GoogleJavier PizarroAún no hay calificaciones
- Casos ClinicosDocumento5 páginasCasos ClinicosDiego Franccesco Muñoz ColacciAún no hay calificaciones
- BronquiolitisDocumento7 páginasBronquiolitisLuis BlandonAún no hay calificaciones
- Secuencia de Intubación RapidaDocumento9 páginasSecuencia de Intubación RapidaDiana Janeth García ZamoraAún no hay calificaciones
- Neoplasias 1 Odontologia PDFDocumento40 páginasNeoplasias 1 Odontologia PDFMarcela HernándezAún no hay calificaciones
- Dieta DR NowzaradanDocumento2 páginasDieta DR NowzaradanElina Galindo77% (13)
- DeLaTorreBazarte Sergio M3S1AI2Documento6 páginasDeLaTorreBazarte Sergio M3S1AI2juanAún no hay calificaciones
- Calendario CefaleasDocumento1 páginaCalendario CefaleasUndo TadéAún no hay calificaciones
- Mini Book Conceptos Del Dolor Por Kines NotesDocumento9 páginasMini Book Conceptos Del Dolor Por Kines Notesgeraldine lealAún no hay calificaciones
- Valoracion Del Riesgo de Cancer de Seno y Probabilidad de Mutaciones en Genes BRCA 1 2Documento5 páginasValoracion Del Riesgo de Cancer de Seno y Probabilidad de Mutaciones en Genes BRCA 1 2Barbara LaceratiAún no hay calificaciones
- Investigación Cirugía Zacapa.Documento51 páginasInvestigación Cirugía Zacapa.Jose Daniel Paiz MattaAún no hay calificaciones
- Oncologia UrologicaDocumento84 páginasOncologia UrologicaAlberto PitaAún no hay calificaciones
- Principios Generales de La PsicofarmacologíaDocumento23 páginasPrincipios Generales de La Psicofarmacologíacolocha ValdezAún no hay calificaciones
- Micosis Fungoides en NinosDocumento7 páginasMicosis Fungoides en NinosJohannes Bazán ÁlvarezAún no hay calificaciones
- Formato de Historia ClínicaDocumento9 páginasFormato de Historia ClínicaBrayhanAún no hay calificaciones
- Nutrición Hígado Graso NOAlcohólicoDocumento7 páginasNutrición Hígado Graso NOAlcohólicoAngélica SevillaAún no hay calificaciones
- Formato-Para-Verificacin-De-Condiciones-De-Riesgo-Y-Necesidades-Del-Paciente-Al-Ingreso-V-004-151423 - 2023-08-31T003301.373Documento5 páginasFormato-Para-Verificacin-De-Condiciones-De-Riesgo-Y-Necesidades-Del-Paciente-Al-Ingreso-V-004-151423 - 2023-08-31T003301.373Ana Maria GarciaAún no hay calificaciones
- Informe de Educación FísicaDocumento4 páginasInforme de Educación FísicaRoberto MuñozAún no hay calificaciones
- Cie X Clasificacion Internacional Enfermedades 114 122Documento9 páginasCie X Clasificacion Internacional Enfermedades 114 122lexycooke888Aún no hay calificaciones
- AbortoDocumento36 páginasAbortoRafael BriceñoAún no hay calificaciones
- Diabetes Tipo 1Documento25 páginasDiabetes Tipo 1ema emanuAún no hay calificaciones
- Secme-32612 1Documento41 páginasSecme-32612 1SECRETARIA DE SALUD SYDSRAún no hay calificaciones
- Cuestionario 3Documento6 páginasCuestionario 3Itatí Narvaez ChacónAún no hay calificaciones
- 4 Clase Fisiopatología USTDocumento84 páginas4 Clase Fisiopatología USTGabriel tAún no hay calificaciones
- 02-Infecciones OportunistasDocumento53 páginas02-Infecciones Oportunistaslilipeh05Aún no hay calificaciones
- Presentación Marca Personal Formas Acuarela Elegante CremaDocumento11 páginasPresentación Marca Personal Formas Acuarela Elegante CremaFiorella Antuaneth Quispe YatacoAún no hay calificaciones
- Los 12 chakras: Desbloquea tus dones espiritualesDe EverandLos 12 chakras: Desbloquea tus dones espiritualesCalificación: 4 de 5 estrellas4/5 (14)
- Código Mujer: Womancode: Optimiza tu ciclo, aumenta tu fertilidad, potencia tu deseo sexual y conviértete en una fuente de energíaDe EverandCódigo Mujer: Womancode: Optimiza tu ciclo, aumenta tu fertilidad, potencia tu deseo sexual y conviértete en una fuente de energíaCalificación: 5 de 5 estrellas5/5 (2)
- Batidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoDe EverandBatidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoCalificación: 5 de 5 estrellas5/5 (2)
- Entrenamiento Científico con pesas: Fitness InteligenteDe EverandEntrenamiento Científico con pesas: Fitness InteligenteCalificación: 5 de 5 estrellas5/5 (3)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- La Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)De EverandLa Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)Calificación: 5 de 5 estrellas5/5 (4)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Neurocuántica: La nueva frontera de la neurocienciaDe EverandNeurocuántica: La nueva frontera de la neurocienciaCalificación: 5 de 5 estrellas5/5 (1)
- 7 Pasos Para Superar Una Crisis: Cómo atravesar un duelo o una pérdida y salir fortalecidoDe Everand7 Pasos Para Superar Una Crisis: Cómo atravesar un duelo o una pérdida y salir fortalecidoCalificación: 5 de 5 estrellas5/5 (5)
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Cómo Entender y Descifrar a los Hombres: Descubre Cómo Leer la Mente de los Hombres y Obtén la Relación que Siempre has QueridoDe EverandCómo Entender y Descifrar a los Hombres: Descubre Cómo Leer la Mente de los Hombres y Obtén la Relación que Siempre has QueridoCalificación: 4.5 de 5 estrellas4.5/5 (17)
- Exfoliantes corporales: La guía definitiva de cómo hacer sus propios exfoliantes naturales para el cuerpo, con recetas sencillas y ecológicasDe EverandExfoliantes corporales: La guía definitiva de cómo hacer sus propios exfoliantes naturales para el cuerpo, con recetas sencillas y ecológicasCalificación: 5 de 5 estrellas5/5 (1)
- La curación espontánea de las creencias: Cómo librarse de los falsos límitesDe EverandLa curación espontánea de las creencias: Cómo librarse de los falsos límitesCalificación: 4.5 de 5 estrellas4.5/5 (22)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Mega Gluteos : Entrenamiento Científico de GlúteosDe EverandMega Gluteos : Entrenamiento Científico de GlúteosCalificación: 5 de 5 estrellas5/5 (1)
- Cardiología y enfermedades cardiovascularesDe EverandCardiología y enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Altas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.De EverandAltas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.Calificación: 5 de 5 estrellas5/5 (4)
- Fundamentos y prácticas de comunicación no violenta: El primer manual práctico de comunicación no violenta (CNV) en españolDe EverandFundamentos y prácticas de comunicación no violenta: El primer manual práctico de comunicación no violenta (CNV) en españolCalificación: 3.5 de 5 estrellas3.5/5 (13)
- Joven a cualquier edad. El método definitivo para una vida larga, saludable y felizDe EverandJoven a cualquier edad. El método definitivo para una vida larga, saludable y felizAún no hay calificaciones
- Un intestino feliz. Cómo la microbiota mejora tu salud mental y te ayuda a manejar las emocionesDe EverandUn intestino feliz. Cómo la microbiota mejora tu salud mental y te ayuda a manejar las emocionesCalificación: 5 de 5 estrellas5/5 (4)
- Ikigai: Los secretos orientales para la longevidad explicados con el cine y la cultura popDe EverandIkigai: Los secretos orientales para la longevidad explicados con el cine y la cultura popCalificación: 4 de 5 estrellas4/5 (5)
- Las Cinco Leyes Biológicas De La Naturaleza: La Nueva Medicina (Color Edition) SpanishDe EverandLas Cinco Leyes Biológicas De La Naturaleza: La Nueva Medicina (Color Edition) SpanishCalificación: 4.5 de 5 estrellas4.5/5 (3)
- Curación a través de Un Curso de MilagrosDe EverandCuración a través de Un Curso de MilagrosCalificación: 4.5 de 5 estrellas4.5/5 (4)
- Dejar ir. El camino a la liberaciónDe EverandDejar ir. El camino a la liberaciónCalificación: 4.5 de 5 estrellas4.5/5 (22)