Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ciclo Menstrual
Cargado por
Honman Barrios0 calificaciones0% encontró este documento útil (0 votos)
8 vistas8 páginasEl documento describe el ciclo menstrual femenino, incluyendo las fases folicular y lútea, y los cambios en los ovarios y el útero durante cada fase. Explica que el hipotálamo, hipófisis, ovarios y útero trabajan juntos para regular el ciclo a través del eje hipotálamo-hipófisis-ovario. También describe los procesos de ovulación, formación del cuerpo lúteo, y menstruación si no ocurre la fertilización.
Descripción original:
Título original
CICLO MENSTRUAL
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe el ciclo menstrual femenino, incluyendo las fases folicular y lútea, y los cambios en los ovarios y el útero durante cada fase. Explica que el hipotálamo, hipófisis, ovarios y útero trabajan juntos para regular el ciclo a través del eje hipotálamo-hipófisis-ovario. También describe los procesos de ovulación, formación del cuerpo lúteo, y menstruación si no ocurre la fertilización.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
8 vistas8 páginasCiclo Menstrual
Cargado por
Honman BarriosEl documento describe el ciclo menstrual femenino, incluyendo las fases folicular y lútea, y los cambios en los ovarios y el útero durante cada fase. Explica que el hipotálamo, hipófisis, ovarios y útero trabajan juntos para regular el ciclo a través del eje hipotálamo-hipófisis-ovario. También describe los procesos de ovulación, formación del cuerpo lúteo, y menstruación si no ocurre la fertilización.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 8
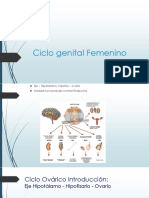
CICLO MENSTRUAL
El hipotálamo, la hipófisis, los ovarios y el útero participan en forma integral en
el mantenimiento del ciclo menstrual, que se divide en 2 etapas de 14 d: las fases
folicular y lútea, donde se presentan cambios en el ovario durante todo el ciclo, y las
fases proliferativa y secretora, que describen los cambios concomitantes en el
endometrio durante el mismo periodo.
La regulación del ciclo menstrual se realiza por el eje hipotálamo-hipófisis-
ovario, si bien el hipotálamo puede ser influenciado por centros cerebrales superiores.
Durante la fase folicular, la secreción de FSH por la hipófisis ocasiona el
desarrollo de un folículo ovárico primario, el cual produce estrógenos que causan la
proliferación del revestimiento uterino. A la mitad del ciclo, alrededor del día 14, hay
secreción máxima de LH en respuesta a la precedente de estrógenos, que estimula la
ovulación, expulsión del óvulo desde el folículo.
Cuando el tenor de estrógenos y de hormona folículo estimulante en sangre
rebasa determinado límite, se produce por retroalimentación la acción sobre el
hipotálamo de estimulación de la liberación de hormona luteinizante e inhibición de la
foliculoestimulante.
Estas 2 hormonas participan conjuntamente en el mecanismo de la ruptura
folicular y puesta ovular (ovulación), que ocurre 14 días antes de la próxima
menstruación (en ciclos de 28 días). En la ruptura folicular influyen la disminución del
riego sanguíneo en la zona más superficial del folículo, junto con la vasoconstricción
producida por las prostaglandinas, para formar el estigma, a través del cual se produce
la ovulación.
La hormona luteinizante estimula la transformación luteínica del folículo, desde
antes de romperse y más intensamente después de roto, para convertirlo en cuerpo
amarillo, el cual produce progesterona y estrógenos.
Estas 2 hormonas inhibirán por retroalimentación el hipotálamo posterior para
frenar la liberación de las gonadotropinas, folículo estimulante y luteinizante. En esta
inhibición participan, por otra vía, las propias gonadotropinas, por lo que la acción
luteinizante y la función del cuerpo amarillo declinarán hasta llegar por disminución
progresiva a la deprivación hormonal estrógenos-progesterona, que desencadena el
mecanismo complejo de la menstruación y estimula la secreción de hormona folículo
estimulante, que iniciará el crecimiento de los nuevos folículos para el ciclo siguiente o
consecutivo.
Después de la ovulación se inicia la fase lútea. Los residuos del folículo en el
ovario se desarrollan para formar el cuerpo amarillo, que es el encargado de la secreción
de progesterona, la cual mantiene al revestimiento endometrial preparado para recibir un
óvulo fecundado. Si no ocurre la fecundación, el cuerpo amarillo se degenera y la
concentración de progesterona se reduce. Sin progesterona, el revestimiento endometrial
se descama durante lo que se conoce como menstruación.
RESERVA OVÁRICA
I.P.G HONMAN BARRIOS UNEFM 1
La reserva ovárica corresponde al número de folículos con los que cuenta una
mujer. Al nacer, cada mujer cuenta con un número fijo de óvulos, los cuales se van
perdiendo con el paso de los años (atresia). A mayor edad, es menor la probabilidad de
tener óvulos de buena calidad. La fertilidad en una mujer entre los 38-40 años es menor
que a los 25-30 años. La atresia ovocitaria es un proceso continuo que no se detiene con
el uso de anovulatorios (ACO) ni con el embarazo o lactancia.
ATRESIA OVOCITARIA
En la vida intrauterina, el feto tiene una reserva de 7 millones de ovocitos. Al
nacer se produce la mayor pérdida de estos por apoptosis, decayendo la reserva a 2
millones de ovocitos. Ya en la menarquia hay 400.000 ovocitos y finalmente en la
menopausia quedan 500 ovocitos.
CICLO OVÁRICO
El ciclo ovárico consta de dos fases (folicular y lútea) separadas por la
ovulación:
● La fase folicular/estrogénica es de duración variable y es en que se
selecciona el folículo dominante.
● La fase lútea/progestativa corresponde al periodo en que aparece el cuerpo
lúteo. Es estable y dura 14 días. Por ejemplo, en un ciclo de 30 días la fase folicular será
de 16; en un ciclo de 34 días la fase folicular será de 20.
● Según el tipo de endometrio (basado en la histología) se puede denominar fase
proliferativa y secretora. En la fase folicular el endometrio es proliferativo, mientras que
en la fase lútea el endometrio es secretor.
● Según la temperatura corporal se puede denominar fase hipotérmica o
hipertérmica. En la fase lútea (hipertérmica) la temperatura promedio de la mujer es
0,5°C mayor que en la fase folicular.
FASE FOLICULAR
La ausencia de estrógenos y progesterona durante la fase lútea del ciclo anterior
produce un incremento gradual de FSH. A su vez, la FSH estimula el crecimiento de
casi 5 a 15 folículos ováricos primordiales, que inician la fase folicular nuevamente. De
estos folículos primordiales, uno se convierte en folículo dominante, que se desarrolla y
madura hasta la ovulación. El folículo dominante en desarrollo, destinado a ovular,
produce estrógenos que aumentan la maduración del folículo y la producción de
receptores de FSH y LH en una forma autocrina.
Con el crecimiento y diferenciación del folículo aparece una cavidad en el centro
del mismo, denominada antro, que está rellena de líquido y rodeada por la capa
granulosa, constituida por varias hileras de células esféricas o cúbicas (folículo antral o
folículo de De Graaf). En una posición excéntrica de la cavidad existe una masa
denominada disco oóforo, en cuyo centro se halla el ovocito, rodeado completamente de
la membrana pelúcida, y una capa de célula de la granulosa, denominada corona radiata.
Por fuera de la capa granulosa se encuentra la teca, constituida por células conjuntivas.
I.P.G HONMAN BARRIOS UNEFM 2
Los estrógenos, a su vez, inducen la proliferación de las células de la granulosa y
de receptores de FSH. La maduración del folículo depende, por lo tanto, de los
receptores de FSH y LH. El líquido folicular proporciona nutrientes al ovocito y a las
células de la granulosa. La concentración en el líquido folicular de hormonas varía a lo
largo del ciclo. Al final de la fase proliferativa, los folículos grandes, mayores de 10
mm, contienen cantidades elevadas de estrógenos y progesterona, mientras que la
concentración de andrógenos es baja; en los folículos pequeños, en cambio, la relación
andrógenos/estrógenos es más elevada.
La inhibina, se produce en las células de la granulosa y de la teca, y se han
distinguido dos tipos de inhibina: A y B. La inhibina A, en la segunda mitad de la fase
folicular, induce un significativo descenso de la FSH, pero no de la LH. Se supone que
las inhibinas A y B desempeñan un importante papel en el reclutamiento, selección,
maduración y ovulación del folículo dominante, restringiendo el número de folículos
que experimenta maduración. Se supone que otros factores podrían influir sobre la
proliferación y la maduración de las células de la granulosa, como la activina, el factor
de crecimiento tipo insulina (IGF-1), el TGF-p, el EGF y, probablemente, otros.
OVULACIÓN
Hacia el final de la fase folicular, la concentración de estrógenos, en un
momento dado, aumenta hasta alcanzar una cifra crítica que desencadena la secreción
súbita de LH por la hipófisis anterior. Esta secreción súbita de LH desencadena el
reinicio de la meiosis en el ovocito e induce la producción de progesterona y
prostaglandinas dentro del folículo, que a su vez se encargan de la rotura de la pared
folicular con la liberación del óvulo maduro u ovulación resultante.El óvulo, por lo
general, ingresa a la trompa de Falopio adyacente y se dirige hacia el útero por impulso
de su revestimiento ciliar, proceso que requiere de 3 a 4 d. La fecundación del óvulo
debe ocurrir en las 24 h que siguen a la ovulación, pues de lo contrario se degenera.
FASE LÚTEA
Después de la ovulación se presenta la fase lútea. Las células de la granulosa y la
teca interna que revisten la pared del folículo forman el cuerpo amarillo a partir de la
estimulación de la LH, que sintetiza estrógenos y cantidades significativas de
progesterona, los cuales ocasionan que el endometrio se vuelva más glandular y secretor
a fin de prepararse para la implantación de un óvulo fecundado. Si ocurre la
fecundación, el trofoblasto en desarrollo sintetiza gonadotropina coriónica humana
(hCG), una glucoproteína muy similar a la LH, que mantiene el cuerpo amarillo, de
manera que pueda continuar la producción de estrógenos y progesterona para respaldar
al endometrio. Esto continúa hasta que la placenta desarrolla su propia función sintética
a las 8 a 10 sem de gestación.
Si no ocurre la fecundación, con su aumento concomitante de hCG, el cuerpo
amarillo se degenera, la concentración de progesterona decae y no se mantiene el
endometrio, dando paso a la menstruación.
TRANSICIÓN LÚTEA FOLICULAR
I.P.G HONMAN BARRIOS UNEFM 3
La involución del cuerpo lúteo resulta en un nadir de los niveles circulantes de
estradiol, progesterona e inhibina, producidos por la luteolisis. Este fenómeno se
produce 64 horas previas a la disrupción endometrial. La disminución de la inhibina
elimina la retroalimentación negativa sobre la FSH a nivel hipofisiario. Además, la
disminución de los niveles de estradiol y progesterona aumentan la frecuencia de la
secreción pulsátil de GnRh, activando nuevamente la acción de la hipófisis, que
aumenta nuevamente el nivel de FSH e inicia un nuevo reclutamiento de folículos. Este
aumento en la secreción de FSH es fundamental para el rescate de la atresia de los
folículos que se encuentran alrededor del día 60 de desarrollo (preantrales en adelante).
Así, se reinicia un nuevo ciclo con la selección de un nuevo folículo dominante.
CICLO ENDOMETRIAL
A medida que incrementa la concentración de estrógenos aumenta el grosor del
endometrio, alcanzando el grosor máximo al momento de la ovulación. El endometrio
no crece más en la fase lútea, sin embargo, en esta fase se produce la maduración
endometrial, estimulando la secreción y formación de glándulas endometriales que le
dan las características necesarias para que pueda desarrollarse un embarazo.
Si no hay embarazo, se produce una descamación coordinada del endometrio,
produciéndose la menstruación. En pacientes con sangrados uterinos anormales la
descamación ocurre de manera descoordinada. Con la menstruación se recambia todo el
endometrio, excepto la lámina basal.
Aproximadamente en la mitad del ciclo, es decir, hacia el día 14, tiene lugar la
ovulación en el ovario. Este momento divide el ciclo en dos períodos. El período
anterior a la ovulación, comprendido entre los días 4 y 14 del ciclo, se corresponde en el
ovario con la producción de estrógenos. Este período en el endometrio se llama fase
proliferativa. El segundo período empieza después de la ovulación y termina con el
comienzo de la regla. Coincide en el ovario con la producción de estrógenos y
progesterona. Este período en el endometrio se llama fase secretora y tiene una duración
aproximada de 14 días. Entre los días 1 y 3 del ciclo tiene lugar la fase hemorrágica o
menstruación.
Fase proliferativa
Inmediatamente después de la menstruación, el endometrio tiene un espesor que
oscila entre 1 y 2 mm. Las glándulas endometriales son entonces tubulares y rectilíneas.
Al aumentar el espesor del endometrio, las glándulas aumentan su longitud, y ya al final
de la fase proliferativa, es decir, en las proximidades del día 14 del ciclo, las glándulas
son discretamente más largas que el espesor del endometrio y, por ello, muestran
algunos pliegues o zigzagueos. Al final de la fase proliferativa se observa, igualmente,
cierta dilatación de las luces glandulares.
El epitelio que reviste las glándulas es de tipo cilíndrico. Inmediatamente
después de la regla es cilíndrico bajo, casi cúbico, con núcleos redondos situados en el
centro de las células. Entre los días 7 y 1 0 del ciclo comienzan a aparecer numerosas
mitosis en las células epiteliales.
I.P.G HONMAN BARRIOS UNEFM 4
A partir del día 7 del ciclo los núcleos se sitúan en distintos niveles y dan la
impresión de seudoestratificación. Se observan en esta fase proliferativa abundantes
células ciliadas, que aumentan progresivamente durante la fase proliferativa y alcanzan
su máximo hacia la mitad del ciclo, para descender después en la fase secretora.
Fase secretora
Las glándulas continúan acentuando su crecimiento y se vuelven cada vez más
tortuosas, de forma que, al final de esta fase, en un corte longitudinal, semejan los
dientes de una sierra . Frecuentemente se observa cierta diferencia entre la zona
terminal, próxima a la superficie de la glándula, que es más bien rectilínea, y la zona
tortuosa del resto de la o glándula. En las zonas del endometrio, próximas a la capa
muscular o miometrio, las modificaciones glandulares descritas son menos intensas.
MENSTRUACIÓN
Corresponde a la descamación generalizada del endometrio (sin considerar la
capa basal). Dura en promedio 3-5 días (considerándose normal entre 2-7 días). Se
pierden en promedio 30 ml de sangre (se considera normal <80 ml) y suele ir precedida
de síntomas premenstruales, la mayoría asociada a dolor pélvico cíclico (dismenorrea)
producto de contracciones uterinas. Si el dolor es cíclico, es signo de indemnidad del eje
hipotálamo-hipofisiario-gonadal. Los ovarios no se alternan para ovular.
ANOMALÍAS DEL CICLO MENSTRUAL
Las características del ciclo menstrual cambian de una mujer a otra y sus
variaciones normales incluyen una duración de entre 21 y 35 d, la pérdida sanguínea
hasta por 7 d, así como cólicos leves a moderados, a menudo aliviados con
medicamentos de venta libre. Asimismo, unas cuantas mujeres también pueden
presentar goteo sanguíneo o ligera hemorragia a mitad del ciclo debido a una leve
declinación de la concentración de estrógenos que precede a la ovulación.
DISMENORREA
Se define como la presencia de dolor y cólicos durante la menstruación que
interfieren con las actividades normales y requieren medicamentos de venta libre o
prescritos. El dolor leve durante la menstruación es normal; 50% de las mujeres que
menstrúan sufre dismenorrea y 10% se incapacita durante 1 a 3 d cada mes.
La dismenorrea se clasifica como primaria o secundaria. La primaria
corresponde a un dolor menstrual idiopático sin alteración patológica identificable, que
a menudo se presenta con el inicio de los ciclos menstruales ovulatorios, el tratamiento
ideal de la dismenorrea primaria es con fármacos antiinflamatorios no esteroides
(AINE). Los más usados incluyen ácido acetilsalicílico, ibuprofeno, ketoprofeno y
naproxeno, todos disponibles sin prescripción. Las píldoras anticonceptivas orales
(ACO) son el segundo recurso terapéutico para las mujeres que no logran un alivio
adecuado del dolor; El mecanismo del alivio es secundario al cese de la ovulación, o por
disminución de la proliferación endometrial que lleva a una menor producción de
I.P.G HONMAN BARRIOS UNEFM 5
prostaglandinas. Las opciones no médicas de tratamiento de la dismenorrea primaria
incluyen el uso de cojinetes y parches calientes en la parte baja del abdomen, ejercicio,
masaje. Por otro lado, la dismenorrea secundaria corresponde a la menstruación
dolorosa por una alteración patológica subyacente (endometriosis, fibromas,
adenomiosis, enfermedad pélvica inflamatoria [EPI], estenosis cervical).
SÍNDROME PREMENSTRUAL Y EL TRASTORNO DISFÓRICO
PREMENSTRUAL
El síndrome premenstrual (SPM) y su variante más grave, el trastorno disfórico
premenstrual (TDPM), se caracterizan por un conjunto de cambios físicos o
conductuales que se presentan en la segunda mitad del ciclo menstrual y pueden incluir
cefalea, aumento de peso, distensión abdominal, hipersensibilidad mamaria,
fluctuaciones de talante, inquietud,virritabilidad, ansiedad, depresión, fatiga y una
sensación de inestabilidad emocional. Para cumplir los criterios de diagnóstico, estos
síntomas deben presentarse en las 2 semanas previas a la menstruación y resolverse
después de su inicio. De manera similar debe haber un intervalo de al menos 7 días sin
síntomas en la primera mitad del ciclo menstrual. Los síntomas deben presentarse en al
menos dos ciclos consecutivos para hacer el diagnóstico.
TRATAMIENTO
Se ha mostrado una clara eficacia de los inhibidores selectivos de la recaptación
de serotonina (ISRS) para el tratamiento tanto de los síntomas físicos como de talante de
estas afecciones. La fluoxetina fue aprobada por la FDA estadounidense para el
tratamiento de la TDPM. Otros fármacos de esta categoría, incluidos el citalopram, la
paroxetina y la sertralina, también han mostrado eficacia. Los ISRS constituyen el
primer recurso de tratamiento del TDPM y se pueden administrar a diario o limitarse a
las primeras 2 semanas del ciclo. Diversos estudios más antiguos mostraron que los
anticonceptivos orales no tienen mayor eficacia que el placebo para tratar el SPM y el
TDPM. El anticonceptivo de etinilestradiol a dosis baja y drospirenona (una
espironolactona con actividad antimineralocorticoide y antiandrogénica) como su
progestágeno, fue aprobado por la FDA para tratar el TDPM, pero no está indicado para
el de SPM. Hay alguna sugerencia de que el ejercicio y las técnicas de relajación pueden
mejorar los síntomas del SPM y el trastorno disfórico premenstrual.
HEMORRAGIA UTERINA ANORMAL
El ciclo menstrual normal consta de una hemorragia menstrual casi cada 28 d
(rango normal de 21 a 35), que dura 3 a 5 d con una pérdida sanguínea de 30 a 50 mL.
La HUA se refiere a cualquier desviación respecto de la norma en el ciclo menstrual, o
la pérdida sanguínea percibida por la paciente como anormal. La HUA también se puede
referir a aquella que se presenta fuera de lo habitual (entre periodos, como el goteo
poscoital o en la posmenopausia).
PATRONES DE HEMORRAGIA UTERINA ANORMAL
SANGRADO MENSTRUAL ABUNDANTE
I.P.G HONMAN BARRIOS UNEFM 6
Las pacientes con SMA (antes menorragia) presentan ciclos menstruales en forma
regular, pero con pérdida sanguínea excesiva por su duración (> 7 días) o por su
volumen (> 80 mL/ciclo).
SANGRADO INTERMENSTRUAL
El SIM se caracteriza por una pérdida sanguínea que se presenta entre periodos
menstruales regulares (antes llamada metrorragia), que suele ser de volumen menor o
equivalente al de la menstruación normal. Sus causas primarias incluyen lesiones
cervicales (pólipos, ectropión y carcinoma), así como pólipos y carcinoma
endometriales. El sangrado irregular cuantioso (antes menometrorragia) es aquel
excesivo (> 80 mL) o prolongado a intervalos irregulares, cuyas causas usuales incluyen
fibromas uterinos, adenomiosis, pólipos endometriales, NIE y cáncer endometrial. Las
afecciones tiroideas pueden causar aumento o disminución del flujo.
OTROS PATRONES DE HEMORRAGIA UTERINA ANORMAL
CICLOS MENSTRUALES POCO FRECUENTES
Las pacientes con periodos mayores de 35 d de intervalo se describen como con
menstruación infrecuente (oligomenorrea). Se dice que aquellas sin periodo menstrual
en 3 a 6 meses sufren amenorrea. Las causas incluyen una alteración del eje hipotálamo-
hipófisis-gónada o enfermedades sistémicas, como la hiperprolactinemia y las
afecciones tiroideas. Las causas más frecuentes de oligomenorrea son el síndrome de
ovarios poliquísticos (SOP), la anovulación crónica y el embarazo.
CICLOS MENSTRUALES LEVES
Las pacientes con disminución del volumen menstrual (antes hipomenorrea)
presentan menstruaciones en forma regular, pero con una cantidad desusadamente
escasa, por lo general a causa del hipogonadismo hipogonadotrópico, que ocurre a
menudo en pacientes con anorexia y atletas. También puede presentarse un endometrio
atrófico en el caso del síndrome de Asherman (sinequias intrauterinas), malformaciones
congénitas, infecciones y traumatismos intrauterinos.
CICLOS MENSTRUALES REGULARES CON AUMENTO DE LA
FRECUENCIA
Los periodos regulares frecuentes (antes polimenorrea) se refieren a periodos
regulares que se presentar con menos de 21 d de intervalo. Los ciclos menstruales
frecuentes se pueden confundir con SIM. No obstante, si todas las crisis de sangrado son
similares en cantidad y con intervalos menores de 21 d, deben considerarse como ciclos
menstruales frecuentes, por lo general producto de anovulación.
I.P.G HONMAN BARRIOS UNEFM 7
J. González-Merlo, Ginecología 9.A Edición, 2014. Producción Hormonal
Del Ciclo Genital Femenino. Ciclo Ovárico Y Endometrial Pag.22
Tamara L. Callahan, Internado Rotatorio Ginecología Y Obstetricia 7.A
Edición, 2019. Tema 20: La Pubertad, El Ciclo Menstrual Y La Menopausia Pag.
574.
Tamara L. Callahan, Internado Rotatorio Ginecología Y Obstetricia 7.A
Edición, 2019. Tema 22: Anomalías del ciclo menstrual Pag. 630.
I.P.G HONMAN BARRIOS UNEFM 8
También podría gustarte
- 1) Ciclo MenstrualDocumento11 páginas1) Ciclo MenstrualSEBASTIAN FELIPE PERALTA GONZALEZAún no hay calificaciones
- Resumen FSHDocumento38 páginasResumen FSHRo JoseAún no hay calificaciones
- Ciclo Genital FemeninoDocumento64 páginasCiclo Genital FemeninoRuben de JesusAún no hay calificaciones
- Ciclo SexualDocumento3 páginasCiclo Sexualsponjita28Aún no hay calificaciones
- Tema 1. Fisiología Del Ciclo Menstrual NormalDocumento8 páginasTema 1. Fisiología Del Ciclo Menstrual NormalcarmenAún no hay calificaciones
- Alteraciones Del Ciclo Mestrual Corregido ALIZONDocumento31 páginasAlteraciones Del Ciclo Mestrual Corregido ALIZONMiguel Roque-Tuero100% (1)
- Ciclo Menstrual Normal y El Control de La OvulaciónDocumento11 páginasCiclo Menstrual Normal y El Control de La Ovulación211097salAún no hay calificaciones
- Ciclo Menstrual PauliDocumento53 páginasCiclo Menstrual PauliPaulina Becerra PomeriAún no hay calificaciones
- Fecundacinsegmentacineimplantacin 121206152556 Phpapp02Documento55 páginasFecundacinsegmentacineimplantacin 121206152556 Phpapp02María Esperanza Carrizo GarcíaAún no hay calificaciones
- Trastornos de La ReproducciónDocumento8 páginasTrastornos de La ReproducciónPaulina LemusAún no hay calificaciones
- Ciclo OvulatorioDocumento10 páginasCiclo OvulatorioKysbeth OchoaAún no hay calificaciones
- Cuidado de Enfermería A La Mujer en El Ciclo ReproductivoDocumento7 páginasCuidado de Enfermería A La Mujer en El Ciclo ReproductivoMaria Alejandra Rivera Tejada0% (1)
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualCarlos PernaleteAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento15 páginasEje Hipotalamo Hipofisis OvarioNatalia AlmeidaAún no hay calificaciones
- Ciclo Menstrual y Sus TrastornosDocumento19 páginasCiclo Menstrual y Sus TrastornosGustavo Enrique Carrasco Perez100% (1)
- Obstetric I ADocumento81 páginasObstetric I AAlfredoAún no hay calificaciones
- Ciclo Menstrual, Ciclo Ovarico, Ciclo EndometrialDocumento9 páginasCiclo Menstrual, Ciclo Ovarico, Ciclo EndometrialAngi LopezAún no hay calificaciones
- Resumen Fisiologia1Documento124 páginasResumen Fisiologia1Mar MaryAún no hay calificaciones
- 5tema EmbriologiaDocumento12 páginas5tema EmbriologiaSämael GabrielAún no hay calificaciones
- Ciclo Reproductor FemeninoDocumento9 páginasCiclo Reproductor FemeninoTefy Tullume100% (1)
- Fisiología Femenina Antes Del Embarazo y Hormonas FemeninasDocumento10 páginasFisiología Femenina Antes Del Embarazo y Hormonas Femeninasnicolas100% (2)
- Endroquinologia Del Ciclo EstralDocumento18 páginasEndroquinologia Del Ciclo EstralVenezuelaGanadera.com100% (2)
- Eje Hipotalamo Ovario EndometrioDocumento32 páginasEje Hipotalamo Ovario EndometrioChayane SuárezAún no hay calificaciones
- Ciclo Sexual Femenino UPAO SEMINARIODocumento36 páginasCiclo Sexual Femenino UPAO SEMINARIODianaAyalaChungaAún no hay calificaciones
- Ciclo Menstrual y Su Control HormonalDocumento5 páginasCiclo Menstrual y Su Control Hormonalgabvilchis25Aún no hay calificaciones
- Cinetica Folicular de La VacaDocumento14 páginasCinetica Folicular de La VacaVale OyolaAún no hay calificaciones
- Eje Hipotalamo Hipofisis Ovario.Documento5 páginasEje Hipotalamo Hipofisis Ovario.David Javier Luna MuñozAún no hay calificaciones
- 02FisReprGonada Femenina2018 v2Documento86 páginas02FisReprGonada Femenina2018 v2Vicente Fasce OlmosAún no hay calificaciones
- Ciclo OvaricoDocumento13 páginasCiclo OvaricoEscarla FructuosoAún no hay calificaciones
- 02FisReprGonada Femenina2018Documento82 páginas02FisReprGonada Femenina2018Vicente Fasce OlmosAún no hay calificaciones
- 9 Enfermería Ciclo Menstrual Embarazo PartoDocumento9 páginas9 Enfermería Ciclo Menstrual Embarazo PartoLesly Marie BatistaAún no hay calificaciones
- Ciclo Ovarico y FecundacionDocumento4 páginasCiclo Ovarico y Fecundacionnahideli sarahi ochoa barajasAún no hay calificaciones
- Apunte GinecologiaDocumento115 páginasApunte GinecologiaBraian NavarroAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento8 páginasCiclo Sexual FemeninoIngrid Daniela Campos LeañoAún no hay calificaciones
- Ciclo MenstrualDocumento9 páginasCiclo Menstrualgenesis ruizAún no hay calificaciones
- Ciclo OvaricoDocumento3 páginasCiclo Ovaricojoseticona158Aún no hay calificaciones
- Fisiologia Del Aparato Reproductor FemeninoDocumento10 páginasFisiologia Del Aparato Reproductor Femeninonatalia201812Aún no hay calificaciones
- Fisiologia Reproductiva Guia 2Documento6 páginasFisiologia Reproductiva Guia 2Jeymi yasarela López cascoAún no hay calificaciones
- Ciclo MenstrualDocumento44 páginasCiclo MenstrualJefferson LopezAún no hay calificaciones
- Bolilla 3 - MBMDocumento5 páginasBolilla 3 - MBMMimi & JuliAún no hay calificaciones
- Ciclo OvaricoDocumento24 páginasCiclo OvaricoMARLITH HUILLCA MOINAAún no hay calificaciones
- Embrio M1.4Documento15 páginasEmbrio M1.4Hector Efrain Garcia ChavezAún no hay calificaciones
- Ciclo Sexual ResumenDocumento3 páginasCiclo Sexual Resumenac_navarrorAún no hay calificaciones
- Fisiología Femenina Antes Del Embarazo, Hormonas Femeninas y Ciclo MenstrualDocumento6 páginasFisiología Femenina Antes Del Embarazo, Hormonas Femeninas y Ciclo Menstrualjeffer665Aún no hay calificaciones
- Ciclo OváricoDocumento4 páginasCiclo OváricoPerla Magali Madrigal RuizAún no hay calificaciones
- Norma Tecnica MujerDocumento9 páginasNorma Tecnica Mujerkarina cabanillasAún no hay calificaciones
- Exposición Recuperación ParcialDocumento18 páginasExposición Recuperación Parcialluis AlexanderAún no hay calificaciones
- Ciclo MenstrualDocumento2 páginasCiclo MenstrualDaniela SalvadorAún no hay calificaciones
- Guía Ginecología y Obstetricia FinalDocumento75 páginasGuía Ginecología y Obstetricia FinalRafael avendañoAún no hay calificaciones
- Fisiologia Femenina Antes Del Embarazo y Hormonas Femeninas 1 98911 Downloable 1187176Documento6 páginasFisiologia Femenina Antes Del Embarazo y Hormonas Femeninas 1 98911 Downloable 1187176Mayumi nayeli Gomez RoaAún no hay calificaciones
- Resumen Guyton y Hall CAPITULO 81Documento11 páginasResumen Guyton y Hall CAPITULO 81Daniel Jaramillo AponteAún no hay calificaciones
- Ciclo SexualDocumento40 páginasCiclo Sexualjoanvllll00Aún no hay calificaciones
- Eje Hipotálamo Hipófisis TestículoDocumento31 páginasEje Hipotálamo Hipófisis TestículoChristian Ballena Rojas0% (1)
- Ciclo Ovarico PDFDocumento64 páginasCiclo Ovarico PDFjudithdp15Aún no hay calificaciones
- Resumen Gineco UntDocumento93 páginasResumen Gineco UntNavarro CristhianAún no hay calificaciones
- Ciclo Sexual Femenino 1221175409619246 9 PPT Share)Documento28 páginasCiclo Sexual Femenino 1221175409619246 9 PPT Share)DANIEL ALEJANDROAún no hay calificaciones
- Ciclo Ovarico PDFDocumento64 páginasCiclo Ovarico PDFVanessa VerjelAún no hay calificaciones
- Diagnostico y Tratamiento de Los Principales Problemas Reproductivos en Los BovinosDocumento16 páginasDiagnostico y Tratamiento de Los Principales Problemas Reproductivos en Los BovinostiburonpirataAún no hay calificaciones
- Embarazo, parto y lactancia del bebéDe EverandEmbarazo, parto y lactancia del bebéAún no hay calificaciones
- Hernias y EventracionesDocumento14 páginasHernias y EventracionesHonman BarriosAún no hay calificaciones
- Shock Septico e Hipovolemico 2Documento21 páginasShock Septico e Hipovolemico 2Honman BarriosAún no hay calificaciones
- Diabetes GestacionalDocumento8 páginasDiabetes GestacionalHonman BarriosAún no hay calificaciones
- Climaterio y MenopausiaDocumento25 páginasClimaterio y MenopausiaHonman BarriosAún no hay calificaciones
- Diverticulo MeckelDocumento20 páginasDiverticulo MeckelHonman BarriosAún no hay calificaciones
- DematopatiasDocumento17 páginasDematopatiasHonman BarriosAún no hay calificaciones
- Diarreas Agudas FinalDocumento3 páginasDiarreas Agudas FinalHonman BarriosAún no hay calificaciones
- Ictericia NeonatalDocumento4 páginasIctericia NeonatalHonman BarriosAún no hay calificaciones
- SEPSIS NEONATAL PautasDocumento7 páginasSEPSIS NEONATAL PautasHonman BarriosAún no hay calificaciones
- Sindrome Piramidal y ExtrapiramidalDocumento40 páginasSindrome Piramidal y ExtrapiramidalHonman BarriosAún no hay calificaciones
- Sepsis NeonatalDocumento22 páginasSepsis NeonatalHonman BarriosAún no hay calificaciones
- Fármacos Anti-Bacterianos: Macrólidos y Otros FármacosDocumento5 páginasFármacos Anti-Bacterianos: Macrólidos y Otros FármacosHonman BarriosAún no hay calificaciones
- Fármacos AntianémicosDocumento11 páginasFármacos AntianémicosHonman BarriosAún no hay calificaciones
- SepsiDocumento12 páginasSepsiHonman BarriosAún no hay calificaciones
- Patologías Quirúrgicas Más Frecuentes en El NeonatoDocumento5 páginasPatologías Quirúrgicas Más Frecuentes en El NeonatoHonman BarriosAún no hay calificaciones
- Metodos AnticonceptivosDocumento9 páginasMetodos AnticonceptivosFabiola Yucra cordovaAún no hay calificaciones
- Pene HumanoDocumento28 páginasPene HumanoPatricia Ovando0% (1)
- Manual de Andrología 28.7. 2021Documento163 páginasManual de Andrología 28.7. 2021ELIANIS REYESAún no hay calificaciones
- Taller Sist ReproductorDocumento4 páginasTaller Sist ReproductorKatherine ArangoAún no hay calificaciones
- Organo Reproductor MasculinoDocumento3 páginasOrgano Reproductor MasculinoPablo Pietro Correa das DoresAún no hay calificaciones
- Aparato - Reproductor 2201Documento70 páginasAparato - Reproductor 2201Jaqueline BenitezAún no hay calificaciones
- Cambios Corporales en El Adolescente PDFDocumento11 páginasCambios Corporales en El Adolescente PDFAndres EspinosaAún no hay calificaciones
- AmenorreaDocumento17 páginasAmenorreaNinfa Damaris Franco MaciasAún no hay calificaciones
- Hormonas y SexualidadDocumento12 páginasHormonas y SexualidadMaka Gomez IbarraAún no hay calificaciones
- Uretra PDFDocumento16 páginasUretra PDFVere Williams100% (1)
- Inseminacion Artificial EquinosDocumento38 páginasInseminacion Artificial EquinosStiben BejaranoAún no hay calificaciones
- SEMINARIO EJE HHGNDocumento29 páginasSEMINARIO EJE HHGNLUIGY SANTIAGO WILCHES GALINDOAún no hay calificaciones
- Órganos Genitales MasculinosDocumento6 páginasÓrganos Genitales MasculinosCristyAún no hay calificaciones
- Fisiologia y Anatomia UtrDocumento3 páginasFisiologia y Anatomia UtrjoseAún no hay calificaciones
- Guia 2do MedioDocumento2 páginasGuia 2do MedioHéctor Morales PonceAún no hay calificaciones
- Sistema Repro Feme 10Documento10 páginasSistema Repro Feme 10Arturo RiosAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento15 páginasAparato Reproductor MasculinoyuriAún no hay calificaciones
- Clasificación de Métodos AnticonceptivosDocumento3 páginasClasificación de Métodos AnticonceptivosErmelanda Garcia GarciaAún no hay calificaciones
- Prueba Ciencias Naturales 7 Periodo MenstrualDocumento5 páginasPrueba Ciencias Naturales 7 Periodo Menstrualcarla oliva100% (2)
- Adivinanzas GersonDocumento3 páginasAdivinanzas GersonelizabethAún no hay calificaciones
- Fertilidad e Infertilidad MasculinaDocumento35 páginasFertilidad e Infertilidad MasculinaAlberto IrigoyenAún no hay calificaciones
- Cambios en La PubertadDocumento23 páginasCambios en La PubertadMaria Virginia Vílchez Arrieta100% (5)
- Casos Clínicos Diferenciación Sexual Dario Lopez MaloDocumento2 páginasCasos Clínicos Diferenciación Sexual Dario Lopez MaloPepe el castorAún no hay calificaciones
- Flujo VaginalDocumento45 páginasFlujo Vaginalmary melean100% (1)
- Clase 3 - Patología de Vagina 2022Documento10 páginasClase 3 - Patología de Vagina 2022Adonis AlvarezAún no hay calificaciones
- Grupo 1 - Historia ClinicaDocumento22 páginasGrupo 1 - Historia ClinicaDaless HerreríaAún no hay calificaciones
- 2 Anatomía Vagina, Vulva y PerineDocumento19 páginas2 Anatomía Vagina, Vulva y PerinelilisabelapachecoAún no hay calificaciones
- InfertilidadDocumento12 páginasInfertilidadsarabisimonaAún no hay calificaciones
- Hermafrodita en La MitologíaDocumento2 páginasHermafrodita en La MitologíaOrtencia CarvajalAún no hay calificaciones
- Titán en La CamaDocumento64 páginasTitán en La CamaJose Luis Rojas QuirozAún no hay calificaciones