0% encontró este documento útil (0 votos)
47 vistas10 páginasTipos y diagnóstico de derrame pleural
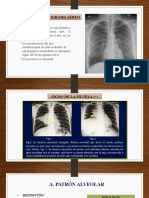
Un derrame pleural ocurre cuando hay exceso de líquido en el espacio pleural entre el pulmón y la pared torácica. Puede ser causado por una variedad de afecciones, incluyendo insuficiencia cardíaca, neumonía, cáncer y embolia pulmonar. La evaluación incluye exámenes de rayos X, ecografía y análisis del líquido pleural para determinar si es un trasudado o exudado y guiar el diagnóstico y tratamiento.
Cargado por
Shelby Patricia Roa NiñoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
47 vistas10 páginasTipos y diagnóstico de derrame pleural
Un derrame pleural ocurre cuando hay exceso de líquido en el espacio pleural entre el pulmón y la pared torácica. Puede ser causado por una variedad de afecciones, incluyendo insuficiencia cardíaca, neumonía, cáncer y embolia pulmonar. La evaluación incluye exámenes de rayos X, ecografía y análisis del líquido pleural para determinar si es un trasudado o exudado y guiar el diagnóstico y tratamiento.
Cargado por
Shelby Patricia Roa NiñoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd