Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Asma: causas, síntomas y tratamiento
Cargado por
Andrea Martínez Ibarra0 calificaciones0% encontró este documento útil (0 votos)
6 vistas6 páginasEl documento describe la fisiopatología, causas, manifestaciones clínicas, diagnóstico y objetivos del tratamiento del asma. El asma es una enfermedad inflamatoria crónica de las vías respiratorias causada por factores genéticos y ambientales que se manifiesta con episodios de obstrucción reversible de las vías aéreas. El diagnóstico se basa en los síntomas y pruebas funcionales pulmonares. El objetivo del tratamiento es controlar la inflamación subyacente y mantener el control de los sínt
Descripción original:
Título original
Asma documento
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe la fisiopatología, causas, manifestaciones clínicas, diagnóstico y objetivos del tratamiento del asma. El asma es una enfermedad inflamatoria crónica de las vías respiratorias causada por factores genéticos y ambientales que se manifiesta con episodios de obstrucción reversible de las vías aéreas. El diagnóstico se basa en los síntomas y pruebas funcionales pulmonares. El objetivo del tratamiento es controlar la inflamación subyacente y mantener el control de los sínt
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
6 vistas6 páginasAsma: causas, síntomas y tratamiento
Cargado por
Andrea Martínez IbarraEl documento describe la fisiopatología, causas, manifestaciones clínicas, diagnóstico y objetivos del tratamiento del asma. El asma es una enfermedad inflamatoria crónica de las vías respiratorias causada por factores genéticos y ambientales que se manifiesta con episodios de obstrucción reversible de las vías aéreas. El diagnóstico se basa en los síntomas y pruebas funcionales pulmonares. El objetivo del tratamiento es controlar la inflamación subyacente y mantener el control de los sínt
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 6
Asma
El asma es una enfermedad inflamatoria crónica de las vías respiratorias en
cuya patogenia intervienen diversas células y mediadores de la inflamación,
condicionada en parte por factores genéticos y que cursa con episodios
recurrentes de hiperrespuesta bronquial y una obstrucción variable al flujo
aéreo, total o parcialmente reversible, ya sea por la acción medicamentosa o
espontáneamente.
FISIOPATOLOGIA
1. Inmunológica: relacionada mayoritariamente con una alteración del
equilibrio entre linfocitos Th1 (LTh1) y Th2 (LTh2). Este disbalance
ocasionaría una respuesta inadecuada a infecciones virales los primeros años
de vida. Es un mecanismo fundamental en el asma alérgico, traduciéndose en
una inflamación de la vía aérea mediada por la IgE. La fase inflamatoria
precoz consistiría en que las células presentadoras de antígeno presentarían el
mismo a los LTh2, que en su proceso de activación secretarían diversas
interleucinas (IL-4, IL-5 e IL-13). Activarían los linfocitos B que secretarían
IgE específica que se uniría a receptores mastocitarios, de eosinófilos y
basófilos, sensibilizando al paciente. En una exposición ulterior, el alérgeno se
uniría a la IgE presente en las células efectoras, liberando distintos mediadores
(histamina, prostaglandinas, leucotrienos, etc.), que contribuirían a la
inflamación y sintomatología. La fase inflamatoria tardía consistiría en el
reclutamiento en zonas de exposición alergénica de células inflamatorias
(eosinófilos, basófilos, LTh, entre otras). En lactantes con sibilancias virales,
la inflamación sería mayoritariamente neutrofílica(2).
2. Desarrollo pulmonar inadecuado: una maduración pulmonar inadecuada en
época fetal, o una reestructuración o remodelado secundario a IR víricas
graves, pudieran ser la causa de sibilancias recurrentes no atópicas.
Sea cual fuere la predisposición y mecanismo implicado, se traduciría en un
estrechamiento de las vías aéreas a través de distintos procesos(14):
• Constricción del músculo liso bronquial.
• Engrosamiento inflamatorio de la mucosa bronquial. Se puede producir un
remodelamiento bronquial donde destaca el papel de los fibroblastos.
• Hipersecreción de células mucosas y descamación del epitelio bronquial
FENOTIPOS
Los niños con sibilancias recurrentes se pueden fenotipar
epidemiológicamente o desde un punto de vista sintomático. A pesar de estos
fenotipos, carecemos de certezas que indiquen una relación concluyente entre
factores de riesgo y el ulterior desarrollo de asma en la edad adulta.
Los fenotipos se han definido para identificar las características y factores de
riesgo asociados a los niños con sibilancias recurrentes, sin embargo la
relación entre los factores de riesgo y el posterior desarrollo de asma no es
concluyente. Tampoco existe evidencia que la presentación fenotípica sea
estable en el tiempo o que un tratamiento sea más efectivo para un
determinado fenotipo(4). Epidemiológicamente, según el Tucson Children´s
Respiratory Study (TCRS), existirían 4 fenotipos:
FACTORES DE RIESGO
El asma es una de las enfermedades crónicas más prevalentes en Pediatría.
Diversos factores de riesgo se han asociado a su desarrollo, siendo: la atopia,
la función pulmonar disminuida y las infecciones respiratorias, los más
comúnmente relacionados.
CAUSAS
Si bien se han asociado muy distintos factores al mayor riesgo de padecer
asma, muchas veces es difícil encontrar una única causa directa.
La probabilidad de padecer asma es mayor si otros miembros de la familia
también son asmáticos, en particular los familiares más cercanos, como los
padres o hermanos.
El asma es más frecuente en personas que sufren otras alergias, como eccemas
o rinitis (fiebre del heno).
La urbanización se ha asociado a un aumento de la prevalencia del asma,
probablemente debido a varios factores que guardan relación con el estilo de
vida.
Determinados acontecimientos ocurridos en etapas tempranas de la vida
pueden afectar a los pulmones en desarrollo y aumentar el riesgo de padecer
asma. Entre estos factores cabe mencionar la insuficiencia ponderal del recién
nacido, la prematuridad, la exposición al humo de tabaco y otras fuentes de
contaminación del aire, así como las infecciones respiratorias víricas.
También se cree que la exposición a una serie de alérgenos y sustancias
irritantes del medio ambiente puede aumentar el riesgo de padecer asma, como
la contaminación del aire en espacios cerrados y en el exterior, los ácaros del
polvo doméstico, los mohos y la exposición en el trabajo a sustancias
químicas, humos o polvo.
Los niños y adultos con sobrepeso u obesos corren un mayor riesgo de
padecer asma.
MANIFESTACIONES CLINICAS
Las personas pueden sufrir:
Tos: con flema, seca, crónica, durante el ejercicio, por la noche, intensa o leve
Respiratorios: respiración difícil, sibilancias, dificultad para respirar por la
noche, infecciones respiratorias frecuentes, respiración corta, respiración por
la boca o respiración rápida
También comunes: opresión en el pecho, ansiedad, despertar temprano,
frecuencia cardíaca rápida o irritación de garganta
DIAGNOSTICO
El diagnóstico del asma es fundamentalmente clínico, pero en niños capaces
de colaborar, generalmente a partir de los cinco años, se debe realizar una
espirometría forzada con prueba de broncodilatación, para conocer el grado de
obstrucción y su reversibilidad, características del asma que confirmarán el
diagnóstico8. Fuera de las crisis, estás pruebas son con frecuencia normales.
En este caso se precisan pruebas funcionales adicionales, como los test de
variabilidad o de ejercicio. Si persisten las dudas diagnósticas, en el asma
grave o mal controlada, se realizarán otras pruebas a nivel hospitalario.
El óxido nítrico exhalado (FeNO) es un marcador de inflamación eosinofílica
útil en el diagnóstico y seguimiento del asma, especialmente en el asma
atópica, persistente o mal controlada. Su medición está disponible en atención
hospitalaria pero no es un método habitual en Atención Primaria (AP). Esta
determinación no supera a la monitorización de los síntomas y las pruebas de
función pulmonar en el control del asma
DIAGNOSTICO DIFERENCIAL
Todos los modelos propuestos pretenden contribuir a ayudar a los clínicos a la
hora de determinar la probabilidad de que un niño con sibilancias tenga
posteriormente asma, y coinciden en la importancia de la alergia personal y
familiar como principal factor de riesgo de inicio y persistencia de la
enfermedad más allá de los primeros años. Estos modelos son aplicables a
menores de tres años con episodios recurrentes de sibilancias, si bien están
todos limitados por su baja sensibilidad respecto a la probabilidad de
desarrollar asma en la edad escolar10. Uno de los más referenciados es el
Índice Predictivo de Asma (IPA) posteriormente modificado (IPAm) cuyos
criterios se describen en la Tabla 2.
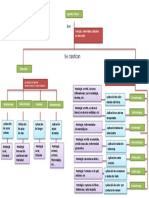
¿Cuáles son los criterios para definir la gravedad del asma?
Tras el diagnóstico o sospecha de asma, se recomienda valorar la gravedad de
la enfermedad de acuerdo con los síntomas, la función pulmonar y el uso de
mediación broncodilatadora, y comenzar el tratamiento farmacológico según
el nivel de gravedad.
Las especiales características del asma infantil, con frecuencia de carácter
episódico, no se adaptan totalmente a las descripciones de las diferentes
clasificaciones.
La Guía Española de Manejo del Asma1 (GEMA) y el Consenso de
Tratamiento del Asma en Pediatría proponen realizar la siguiente clasificación
de la gravedad del asma antes de iniciar el tratamiento
¿Cómo se determina el grado de control del asma?
Para cualquier paciente con asma, el objetivo del tratamiento es alcanzar
cuanto antes el control de la enfermedad y mantenerlo a lo largo del tiempo.
El control se define como el grado en el que la terapia aplicada reduce o
elimina las distintas manifestaciones del asma. Existen distintas
clasificaciones y cuestionarios que ayudan al clínico a determinar en qué
medida los síntomas, la función pulmonar o las agudizaciones se han
normalizado con las medidas terapéuticas adoptadas.
Las causas más frecuentes de ausencia de control del asma son el uso
inadecuado de la medicación, la mala técnica inhalatoria, el abandono precoz
o el uso intermitente de los fármacos de control, la exposición a
desencadenantes o la existencia de comorbilidad
OBJETIVOS PARA EL TRATAMIENTO
La inflamación de la vía aérea se halla presente en todos los asmáticos, sea
cual sea su edad y gravedad1. El remodelamiento de la vía aérea también se
inicia en las fases tempranas de la enfermedad y puede condicionar en
determinados pacientes una obstrucción irreversible al flujo aéreo2.
De ahí la importancia del tratamiento de fondo, de mantenimiento o
controlador, el cual se basa en cuatro pilares básicos: a) educación del
paciente y su familia; b) control medioambiental, con medidas de evitación de
desencadenantes; c) tratamiento farmacológico, y d) monitorización y
seguimiento.
El objetivo del tratamiento del asma (Tabla 1) es mantener el control de la
enfermedad1,3,4 y se identifican dos componentes fundamentales del
control4,5: alcanzar el control actual y disminuir el riesgo futuro. Alcanzar el
control actual en cuanto a síntomas, limitación de actividades, uso de la
medicación de rescate y función pulmonar. El riesgo futuro es el de presentar
crisis, hospitalizaciones, deterioro irreversible de la función pulmonar o
efectos adversos de la medicación.
También podría gustarte
- Asma Guia Española 2019 + Guia Americana 2019Documento22 páginasAsma Guia Española 2019 + Guia Americana 2019Brayan GelvezAún no hay calificaciones
- Asma BronquialDocumento10 páginasAsma BronquialJulian Vidarte DezaAún no hay calificaciones
- Asma en La InfanciaDocumento17 páginasAsma en La InfanciaAnyle MendozaAún no hay calificaciones
- Asma Bronquial en NiñosDocumento5 páginasAsma Bronquial en NiñosSilvana Isabel PaterliniAún no hay calificaciones
- VII. Asma BronquialDocumento16 páginasVII. Asma BronquialAnyelis UrianaAún no hay calificaciones
- VII. Asma BronquialDocumento16 páginasVII. Asma BronquialJavier Sanchez100% (1)
- Monografia AsmaDocumento6 páginasMonografia AsmaEos Eunice50% (2)
- Fisiopatología Del Asma BronquialDocumento10 páginasFisiopatología Del Asma Bronquialyami70Aún no hay calificaciones
- 14 Paciente AsmaticoDocumento10 páginas14 Paciente AsmaticolilianaAún no hay calificaciones
- Monografia ASMADocumento8 páginasMonografia ASMAFernando Hdez Hdez0% (1)
- Historia Natural Del Asma Bronquial.Documento8 páginasHistoria Natural Del Asma Bronquial.Michel Valencia GomezAún no hay calificaciones
- Asma BronquialDocumento8 páginasAsma BronquialCadete Virgilio azuetaAún no hay calificaciones
- Asma en La OdontologiaDocumento7 páginasAsma en La OdontologiaJohana MogroAún no hay calificaciones
- Asma CompletoDocumento12 páginasAsma CompletoLuz aAún no hay calificaciones
- AsmaDocumento14 páginasAsmaJordán MaulénAún no hay calificaciones
- FARMACO Investigacion FormativaDocumento34 páginasFARMACO Investigacion FormativaShirley RomeroAún no hay calificaciones
- AsmaDocumento11 páginasAsmaAshley RodríguezAún no hay calificaciones
- AsmaDocumento19 páginasAsmaDiomar Sanchez VergaraAún no hay calificaciones
- Asma 12 de Octubre PDFDocumento18 páginasAsma 12 de Octubre PDFManuel Moreno MartínAún no hay calificaciones
- Asma en La OdontologiaDocumento7 páginasAsma en La OdontologiaRonald ContrerasAún no hay calificaciones
- AsmaDocumento4 páginasAsmaDiego Alberto Méndez CejaAún no hay calificaciones
- Asma 62f1a2c6b2515Documento24 páginasAsma 62f1a2c6b2515Gabriel Zúñiga MartinezAún no hay calificaciones
- Actualización de Fármacos de Uso FrecuenteDocumento31 páginasActualización de Fármacos de Uso Frecuentelcgovpe100% (1)
- El asma en niños: fenotipos y factores de riesgoDocumento34 páginasEl asma en niños: fenotipos y factores de riesgoAntony UzcateguiAún no hay calificaciones
- Asma Resto de La InfoDocumento7 páginasAsma Resto de La InfoCoss y León Diaz Angel GabrielAún no hay calificaciones
- Curso ASMA IDocumento229 páginasCurso ASMA Idrejna100% (1)
- Asma Seminario Albanys.Documento7 páginasAsma Seminario Albanys.luis martinez garciaAún no hay calificaciones
- Asma y Prueba BroncomotricidadDocumento25 páginasAsma y Prueba Broncomotricidadlioness77Aún no hay calificaciones
- UntitledDocumento13 páginasUntitledDAYRA LILIBETH SARCHI AYALAAún no hay calificaciones
- Modelo Caso Clinico Famacologia ClinicaDocumento20 páginasModelo Caso Clinico Famacologia ClinicaFaridha RamirezAún no hay calificaciones
- Manejo Primario Del Paciente Con AsmaDocumento14 páginasManejo Primario Del Paciente Con AsmaAntonella ArévaloAún no hay calificaciones
- Gina 2019Documento3 páginasGina 2019Reinaldo RojasAún no hay calificaciones
- Asma 2018Documento6 páginasAsma 2018Juan Sebastian ValenciaAún no hay calificaciones
- AsmaDocumento43 páginasAsmaAriel ConectadoAún no hay calificaciones
- Definicion AsmaDocumento15 páginasDefinicion AsmaD EAún no hay calificaciones
- Enfermedades Que Atacan El Sistema RespiratorioDocumento7 páginasEnfermedades Que Atacan El Sistema RespiratorioHkj Perez FernandezAún no hay calificaciones
- ASMA: FISIOPATOLOGÍA, SÍNTOMAS Y TRATAMIENTODocumento21 páginasASMA: FISIOPATOLOGÍA, SÍNTOMAS Y TRATAMIENTOFrancisco Ignacio Raguileo PonceAún no hay calificaciones
- ASMADocumento10 páginasASMAgabrielamogollongAún no hay calificaciones
- AsmaDocumento27 páginasAsmaLissette CaicedoAún no hay calificaciones
- Características Clínicas y Manejo Terapéutico Del Asma en La Edad PediátricaDocumento16 páginasCaracterísticas Clínicas y Manejo Terapéutico Del Asma en La Edad PediátricaJean Pierre Zambrano Santana100% (1)
- AsmaDocumento43 páginasAsmaFernando AcuñaAún no hay calificaciones
- Asma: Factores desencadenantes, clasificaciones e impacto del tratamientoDocumento37 páginasAsma: Factores desencadenantes, clasificaciones e impacto del tratamientoSantisteban LucasAún no hay calificaciones
- UntitledDocumento8 páginasUntitledDAYRA LILIBETH SARCHI AYALA100% (1)
- AsmaDocumento7 páginasAsmaChester OneAún no hay calificaciones
- Asma y Embolia PulmonarDocumento16 páginasAsma y Embolia PulmonarCAMILA PAZ ORTA ANDRADEAún no hay calificaciones
- Asma InfantilDocumento15 páginasAsma InfantilJosé Luis Cayupe HernándezAún no hay calificaciones
- Caso Clinico Grupo 6 Asma - FinalDocumento36 páginasCaso Clinico Grupo 6 Asma - FinalGiovannaAún no hay calificaciones
- Asma BornquialDocumento6 páginasAsma BornquialBryan PachecoAún no hay calificaciones
- Asma en PediatriaDocumento9 páginasAsma en PediatriaDanna Coraima AraujoAún no hay calificaciones
- Asma BronquialDocumento18 páginasAsma BronquialMd BaezAún no hay calificaciones
- Asma Casi Fatal ReadyDocumento11 páginasAsma Casi Fatal ReadyLeslie CastilloAún no hay calificaciones
- Fisiopatologia Del AsmaDocumento9 páginasFisiopatologia Del AsmaWendy GraterolAún no hay calificaciones
- AsmaDocumento6 páginasAsmaFranco RamosAún no hay calificaciones
- ASMADocumento17 páginasASMAL Maryori Cahuaya0% (1)
- Asma PediatriaDocumento8 páginasAsma PediatriaRaymundo Uriostegui ReyesAún no hay calificaciones
- Asma BronquialDocumento7 páginasAsma Bronquialalexandra cajilemaAún no hay calificaciones
- Universidad Privada de Huancayo "Franklin Roosevelt: Tema: Farmacoterapia en El Asma BronquialDocumento14 páginasUniversidad Privada de Huancayo "Franklin Roosevelt: Tema: Farmacoterapia en El Asma BronquialDEL PINO ÑAÑEZ ROCIO SOLEDADAún no hay calificaciones
- Asma de LilitarDocumento5 páginasAsma de LilitarbuitresitostoreAún no hay calificaciones
- ¿Cómo Se Vive Con El Asma?: Recomendaciones para el día a día, el ejercicio, el viaje y las situaciones de emergenciaDe Everand¿Cómo Se Vive Con El Asma?: Recomendaciones para el día a día, el ejercicio, el viaje y las situaciones de emergenciaCalificación: 5 de 5 estrellas5/5 (1)
- Conociendo A Profundidad El Asma: Mitos y realidadesDe EverandConociendo A Profundidad El Asma: Mitos y realidadesCalificación: 5 de 5 estrellas5/5 (1)
- ABP FARMACOLOGÍA ListoDocumento4 páginasABP FARMACOLOGÍA ListoAndrea Martínez IbarraAún no hay calificaciones
- Eczema: Dermatitis Atopica: Andrea MartinezDocumento74 páginasEczema: Dermatitis Atopica: Andrea MartinezAndrea Martínez IbarraAún no hay calificaciones
- Historia Clínica PediatricaDocumento3 páginasHistoria Clínica PediatricaAndrea Martínez IbarraAún no hay calificaciones
- La PielDocumento7 páginasLa PielAndrea Martínez IbarraAún no hay calificaciones
- Estudio Cohorte: Grupo 3Documento6 páginasEstudio Cohorte: Grupo 3Andrea Martínez IbarraAún no hay calificaciones
- Vih Sida. FarrerasDocumento26 páginasVih Sida. FarrerasLucas TeixeiraAún no hay calificaciones
- Post ConfinamientoDocumento5 páginasPost ConfinamientoAdela Mansilla LópezAún no hay calificaciones
- Mapa ConceptualDocumento1 páginaMapa ConceptualSandra Duran bustosAún no hay calificaciones
- Problemas de EpidemiologíaDocumento2 páginasProblemas de EpidemiologíafantagyroAún no hay calificaciones
- Causas bacterianas de la celulitisDocumento1 páginaCausas bacterianas de la celulitisAlexandraMojicaRomanAún no hay calificaciones
- Revisión Bibliografica Cancer CervicouterioDocumento24 páginasRevisión Bibliografica Cancer CervicouterioCarlos René Zurita LunaAún no hay calificaciones
- Ficha Escolar 3Documento2 páginasFicha Escolar 3Lindsay Zamorano Zúñiga100% (1)
- Apendicitis 1Documento26 páginasApendicitis 1Fernando IrineosAún no hay calificaciones
- Practica 2 EGODocumento2 páginasPractica 2 EGOoskr205 uli60% (5)
- Enfermedades crónicas: Obesidad y diabetesDocumento35 páginasEnfermedades crónicas: Obesidad y diabetesPercy BcAún no hay calificaciones
- Rinofibroscopia Examen EndoscopicoDocumento6 páginasRinofibroscopia Examen EndoscopicoMauricio Paracta LópezAún no hay calificaciones
- Universidad del Valle de México explica el COVID-19 en historieta deDocumento3 páginasUniversidad del Valle de México explica el COVID-19 en historieta dedacotaAún no hay calificaciones
- RM 2020 EX - Villamemo InfectologíaDocumento32 páginasRM 2020 EX - Villamemo InfectologíaMariaFernanda100% (1)
- TBC Laringea - Araujo Rojas KatherineDocumento14 páginasTBC Laringea - Araujo Rojas KatherineKatherine Araujo Rojas100% (1)
- Pruebas Antigenicas en La Vigilancia Epidemiologica de COVID-19Documento16 páginasPruebas Antigenicas en La Vigilancia Epidemiologica de COVID-19ArianaAún no hay calificaciones
- Cardiopatía ReumáticaDocumento28 páginasCardiopatía ReumáticaJesus Enrique Gonzalez AldanaAún no hay calificaciones
- Presentacion ItuDocumento51 páginasPresentacion ItuAlcon0088Aún no hay calificaciones
- Actividad de Puntos Evaluables - Escenario 5 - PRIMER BLOQUE-TEORICO - VIRTUAL - MEDICINA PREVENTIVADocumento6 páginasActividad de Puntos Evaluables - Escenario 5 - PRIMER BLOQUE-TEORICO - VIRTUAL - MEDICINA PREVENTIVANestor M AnayaAún no hay calificaciones
- 4.11 Epiescleritis y EscleritisDocumento9 páginas4.11 Epiescleritis y EscleritisCarmen Daniela Barriga AriasAún no hay calificaciones
- UntitledDocumento13 páginasUntitledConstanza ContrerasAún no hay calificaciones
- ListMonocitoDocumento19 páginasListMonocitoClarita GonzalezAún no hay calificaciones
- Características Del Covid-19Documento2 páginasCaracterísticas Del Covid-19Sandoval RHAún no hay calificaciones
- Sistemas de vigilancia epidemiológica y enfermedadesDocumento8 páginasSistemas de vigilancia epidemiológica y enfermedadesSindy QuejadaAún no hay calificaciones
- TRATAMIENTO PARA CANDIDIASIS VAGINAL - MD - SaúdeDocumento11 páginasTRATAMIENTO PARA CANDIDIASIS VAGINAL - MD - SaúdeAmadeoAún no hay calificaciones
- Lab epidemiologia Practica #3Documento8 páginasLab epidemiologia Practica #3Marianny Pérez santosAún no hay calificaciones
- Plan AugeDocumento2 páginasPlan AugePatricia Quilodran LeivaAún no hay calificaciones
- Plan de Trabajo Hta - 2022Documento8 páginasPlan de Trabajo Hta - 2022Hieny gomez cochachinAún no hay calificaciones
- Biologia PPT Cancer de Tiroides (Trabajo) 2021Documento13 páginasBiologia PPT Cancer de Tiroides (Trabajo) 2021Toribio Durand100% (2)
- Perfil Epidemiologico de La Hipertension Arterial en MujeresDocumento38 páginasPerfil Epidemiologico de La Hipertension Arterial en MujeresGuadalupe NoliAún no hay calificaciones
- Protocolo Picadura de Insecto o Mordedura de ArañaDocumento3 páginasProtocolo Picadura de Insecto o Mordedura de Arañajonattan delcastilloAún no hay calificaciones