Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Embarazo Molar-2021
Cargado por
Stefany Villar Roca0 calificaciones0% encontró este documento útil (0 votos)
18 vistas47 páginasTítulo original
EMBARAZO MOLAR-2021
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
18 vistas47 páginasEmbarazo Molar-2021
Cargado por
Stefany Villar RocaCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 47
ESCUELA PROFESIONAL DE OBSTETRICIA
COMPLICACIONES EN LA PRIMERA MITAD DEL
EMBARAZO
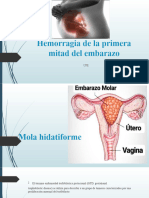
EMBARAZO MOLAR
Obst. Vilma Zorrilla Delgado
Embarazo molar
dEFINICIÓN
El embarazo molar, mola hidatidiforme o mola vesicular, es
consecuencia de una alteración genética que acontece en el
momento de la fecundación
Se caracteriza, según la definición clásica de Hertig,
por la degeneración hidrópica y el edema del estroma
vellositario, la ausencia de vascularización en las
vellosidades coriales y la proliferación del epitelio
trofoblástico, pero se conserva la estructura
diferenciada vellositaria.
epidemiología
Existe incidencia muy superior en el extremo oriente (una
gestación molar por cada 120-400 embarazos) con relación a
occidente (una mola vesicular por cada 1.000-2.000 embarazos).
Frecuencia
Se encuentra aumentada en los extremos de la vida
reproductiva (antes de los 20 y después de los 40 años) y
cuando existe el antecedente de enfermedad
trofoblástica gestacional (ETG).
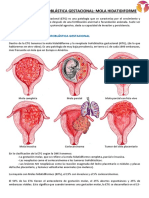
CLASIFICACIÓN
Se pueden distinguir 2 entidades muy diferentes:
– Mola total o completa: Forma más frecuente de
presentación. Su aspecto macroscópico es vesicular y
microscópicamente se caracteriza por la ausencia de
tejido embrionario y de amnios, degeneración e
hiperplasia trofoblástica difusas y frecuentes atipia en
sincitio y citotrofoblasto.
ORIGEN
Se origina como consecuencia de la fecundación de
un óvulo “vacío”, con material genético ausente o
inactivo.
Por tanto, la carga cromosómica es sólo de origen
paterno, y se comporta como un heterotrasplante.
En más del 90% de los casos, la fecundación se produce
por un espermatozoide 23X que se duplica, resultando
un cariotipo 46XX.
Más raramente, el óvulo “vacío” es fecundado por 2
espermatozoides, 23X y 23Y, y el cariotipo es 46XY. El
riesgo de enfermedad trofoblástica persistente (ETP) es
del 15-20%.
– Mola parcial o incompleta: En la que hay tejido
embrionario, feto o saco gestacional con un cariotipo
triploide, 69 XXY.
– Mola completa: No presenta embrión o feto y contiene
un cariotipo 46 XX ó 46 XY. Tiene material genético
paterno, a diferencia de la mola parcial.
El cariotipo suele ser triploide, generalmente 69XXY, como
consecuencia de la fecundación de un óvulo por 2
espermatozoides.
Con mucha menor frecuencia el cariotipo es diploide. El riesgo
de ETP es menor (4- 8%)
DIAGNÓSTICO
Se basa en la anamnesis, en la exploración general y
ginecológica y, como pruebas complementarias, la
ecografía y la determinación de β-HCG.
Anamnesis
Gracias a la ecografía sistemática del primer trimestre de la
gestación, su diagnóstico es cada día más precoz y ello ha
modificado el conjunto de signos y síntomas clásicos.
SIGNOS Y SÍNTOMAS
– Metrorragia: Es el signo más habitual (97%) y el motivo
principal de consulta.
- Es variable en frecuencia e intensidad, y a veces provoca una
anemia grave.
- Se produce por la rotura de los vasos maternos, al
separarse las vesículas de la deciduase acompaña de dolor
en hipogastrio e hidrorrea.
- En ocasiones se acompaña de dolor en hipogastrio e
hidrorrea.
– Náuseas, vómitos e, incluso, hiperemesis: Están presentes
en el 30% de los casos y se deben, al igual que el aumento de
los síntomas subjetivos de embarazo, al incremento en los
valores valores de HCG.
– Preeclampsia: Su aparición precoz es muy sugestiva de
gestación molar y sucede en el 25% de éstas.
- Expulsión de vesículas: Es un signo patognomónico,
aunque tardío e infrecuente (11%).
– Hipertiroidismo: Acontece en el 7% de las pacientes
y se explica por la similitud entre las subunidades de la
HCG y de la TSH.
– Insuficiencia respiratoria aguda: Es excepcional
(2%) y guarda relación con la embolización pulmonar de
células trofoblásticas, así como con la asociación de
preeclampsia e hipertiroidismo.
Exploración ginecológica
– Cérvix cerrado. Metrorragia de cantidad variable. Rara vez se
observa la expulsión de vesículas.
– Desproporción entre el tamaño uterino y la edad gestacional. En
el 20% de las pacientes, el tamaño uterino acorde al tiempo
de amenorrea y en el 20% restante es menor que ésta. El útero
es regular, simétrico y de consistencia blanda.
– En caso de mola completa, ausencia de latido cardíaco
fetal.
Ecografía
- Ausencia de estructuras embrionarias en la mola completa.
– Cavidad ocupada por multitud de ecos de baja ampiitud, que
corresponden al tejido trofoblástico proliferativo. Es la imagen
típica de “copos de nieve” o “panal de abejas”. A veces se
visualizan zonas anecoicas, que traducen la presencia de
hemorragias intratumorales.
– Quistes tecaluteínicos, que ofrecen una imagen ultrasónica
redondeada, econegativa y multilocular, la mayoría de las
veces bilateral.
La utilización de la sonda vaginal permite la obtención de imágenes
más concluyentes, así como un diagnóstico más precoz. La
ecografía Doppler es útil para estudiar las arterias ilíacas, uterinas y
tumorales y puede detectar la recurrencia o la invasión del
miometrio.
La determinación de -HCG se puede efectuar en plasma y en orina.
En el embarazo normal, sus valores se incrementan progresivamente
hasta alcanzar las 100.000 mUI/ml en la semana 12, para después
ir descendiendo.
DIAGNÓSTICO
En la mola vesicular, sus valores se encuentran muy elevados,
aunque su curva siempre debe compararse con la obtenida en el
embarazo normal, para la misma edad gestacional, laboratorio
y método. Cifras 200.000 mUI/ml, sin embargo, son muy
sugestivas de enfermedad trofoblástica gestacional.
DIAGNÓSTICO DIFERENCIAL
- Las diferentes formas clínicas de aborto y con el embarazo
ectópico.
- Con aquellos procesos en los que existe una desproporción
entre el tamaño uterino y la edad gestacional, como el error
en la FUR, embarazo múltiple, mioma asociado a gestación,
hidramnios, hematometra, etc.
Tratamiento general
Si es preciso, se tratará cualquier tipo de trastorno asociado
(anemia, alteración hidroelectrolítica, coagulopatía, preeclampsia
insuficiencia respiratoria, etc.).
Tratamiento específico
Evacuación de la mola
El modo de llevarla a cabo va a depender del estado de la
paciente, intensidad del sangrado, tamaño uterino, edad y
deseos reproductivos futuros.
En la mujer menor de 40 años y que quiere tener más
descendencia, el método de elección es por aspiración, que se
completa con el paso suave de una legra cortante.
Es recomendable su realización bajo control ecográfico. Los
agentes oxitócicos se administrarían tras la dilatación cervical y
evacuación parcial a fin de facilitar la hemostasia.
Las contracciones uterinas previas a la evacuación
pueden facilitar embolizaciones de material trofoblástico.
Por eso no se recomienda la inducción del aborto con agentes
oxitócicos o con prostaglandinas.
Se recomienda evitar, siempre que sea posible, el uso de
prostaglandinas para la preparación del cuello antes del
legrado.
En aquellos casos en que tenga lugar una hemorragia importante
antes de la evacuación de la mola y se considera necesario el
empleo de agentes oxitócicos.
Su uso se realizará según los protocolos habituales.
En casos de molas parciales en que la existencia de partes fetales
impiden el legrado por aspiración, podrá emplearse la terminación
médica del embarazo.
Estas pacientes presentarán un mayor riesgo de
requerir tratamiento por una ETP, aunque la proporción
de mujeres con mola parcial que necesitan quimioterapia
es bajo (0,5%).
SEGUIMIENTO POSTERIOR A LA EVACUACIÓN
Una vez finalizado el embarazo molar se plantean
2 posibles opciones.
La primera es administrar quimioprofilaxis (metotrexato o
actinomicina D) a todaslas pacientes o, al menos, a aquellas con
factores de riesgo.
Otra opción más conservadora, consiste en realizar un estricto
seguimiento.
Durante el tiempo de seguimiento, se ha de evitar una nueva
gestación.
Con este propósito, se puede utilizar un método de barrera o,
mejor aún, anticonceptivos orales.
No es recomendable el DIU.
Tanto el uso de contraceptivos orales como de terapia hormonal
sustitutiva son seguros una vez que los valores de -HCG se han
normalizado.
En el 90% de los casos, el proceso se resuelve
satisfactoriamente y los títulos de -HCG van descendiendo,
negativizándose en 6-10 semanas.
Se habla de remisión cuando se obtienen 3 títulos negativos
consecutivos.
NUEVO EMBARAZO
La paciente debe evitar una nueva concepción, al
menos hasta que lleve 6 meses con cifras de -HCG
normales. El riesgo de una nueva gestación molar es
bajo (1/55).
Las mujeres que se quedan gestantes tras una embarazo molar no
presentan un mayor riesgo de complicaciones obstétricas en el
siguiente embarazo.
Si ocurre una nueva mola, en el 68-80% de los casos será del
mismo tipo histológico.
Tras la finalización de cualquier embarazo posterior, se recomienda
el estudio histológico para excluir una enfermedad recurrente
Factores de riesgo
Quistes tecaluteínicos > 5 cm
Mola completa con cromosoma Y
Retraso en la evacuación superior a 4 meses
Antecedente de enfermedad trofoblástica gestacional
Manifestaciones clínicas graves
Grupo sanguíneo de los padres O/A o A/O
También podría gustarte
- Embarazo Molar Hidatiforme Y Embarazo EctopicoDocumento13 páginasEmbarazo Molar Hidatiforme Y Embarazo EctopicoRICARDOAún no hay calificaciones
- Mola HidatiformeDocumento5 páginasMola HidatiformeAdrianaBahamonUribe100% (1)
- Enfernedad Trofoblastica CON NANDADocumento12 páginasEnfernedad Trofoblastica CON NANDANoa MuñozAún no hay calificaciones
- Mola HidatiformeDocumento53 páginasMola HidatiformeEmerson GonzalezAún no hay calificaciones
- Mola Hidatidiforme: Causas, Tipos y Tratamiento de la Enfermedad Trofoblástica Gestacional (ETGDocumento5 páginasMola Hidatidiforme: Causas, Tipos y Tratamiento de la Enfermedad Trofoblástica Gestacional (ETGAndrea VillanuevaAún no hay calificaciones
- Tema Nº22 Enfermedad Trofoblástica GestacinalDocumento8 páginasTema Nº22 Enfermedad Trofoblástica GestacinalNicolas CadizAún no hay calificaciones
- Embarazo EctópicoDocumento8 páginasEmbarazo EctópicoMaría Verónica QuirpaAún no hay calificaciones
- Enfermedad Trofoblástica GestacionalDocumento5 páginasEnfermedad Trofoblástica GestacionalKarla MuñozAún no hay calificaciones
- Embarazo Ectópico 3Documento18 páginasEmbarazo Ectópico 3orianaAún no hay calificaciones
- Enfermedad Trofoblástica GestacionalDocumento75 páginasEnfermedad Trofoblástica GestacionalLuis Antonio Vivanco Zayas100% (1)
- Enfermedad Trofoblástica GestacionalDocumento5 páginasEnfermedad Trofoblástica GestacionalEduardo GranadosAún no hay calificaciones
- La Enfermedad Trofoblástica GestacionalDocumento12 páginasLa Enfermedad Trofoblástica GestacionalAlejandra VelasquezAún no hay calificaciones
- Patologia de Genitales ExternosDocumento7 páginasPatologia de Genitales ExternosyeshubaAún no hay calificaciones
- Hemorragia Del Primer TrimestreDocumento54 páginasHemorragia Del Primer TrimestreKaren YudithAún no hay calificaciones
- Resumenes Gineco Edgar GuillenDocumento8 páginasResumenes Gineco Edgar GuillenEddy GuillenAún no hay calificaciones
- Seminario Embarazo Molar Mi ParteDocumento5 páginasSeminario Embarazo Molar Mi Partecarlos sanchezAún no hay calificaciones
- Hemorragia ObstetricaDocumento46 páginasHemorragia ObstetricaPaulina Ramirez CastilloAún no hay calificaciones
- Lineamiento Técnico-Médico de Hemorragia ObstétricaDocumento46 páginasLineamiento Técnico-Médico de Hemorragia ObstétricaKarla MoralesAún no hay calificaciones
- Hemorragias primer trimestre embarazoDocumento11 páginasHemorragias primer trimestre embarazoWilinton BalcazarAún no hay calificaciones
- MolaDocumento13 páginasMolaHessler Hannsen Zambrano CondoriAún no hay calificaciones
- Enfermedad Trofoblastica GestacionalDocumento28 páginasEnfermedad Trofoblastica GestacionalJeniiziita Estacio SanchezAún no hay calificaciones
- Enfermedades del Trofoblasto: Guía CompletaDocumento4 páginasEnfermedades del Trofoblasto: Guía Completaerlita gonzalesAún no hay calificaciones
- T55 Patología Trofoblástica Gestacional. Tumores TrofoblásticosDocumento18 páginasT55 Patología Trofoblástica Gestacional. Tumores TrofoblásticosPati BuñoAún no hay calificaciones
- Resumen y Preguntas de Tema Enfermedad Trofoblástica Gestacional (Sangrados de Primera Mitad Del Embarazo Parte 1)Documento6 páginasResumen y Preguntas de Tema Enfermedad Trofoblástica Gestacional (Sangrados de Primera Mitad Del Embarazo Parte 1)Francisco FelixAún no hay calificaciones
- Hemorragia Del III Trimestre, CICLO MENSTRUALDocumento11 páginasHemorragia Del III Trimestre, CICLO MENSTRUALAmram Francisco Revilla GonzalezAún no hay calificaciones
- Polipos y Sangrado Primer MitadDocumento6 páginasPolipos y Sangrado Primer MitadDiego RiveraAún no hay calificaciones
- Enfermedad TrofoblasticaDocumento3 páginasEnfermedad TrofoblasticaKaren ItzelAún no hay calificaciones
- Hemorragia Del 2do Trimestre Del EmbarazoDocumento12 páginasHemorragia Del 2do Trimestre Del EmbarazopldanielaAún no hay calificaciones
- MOLADocumento10 páginasMOLAnegro088Aún no hay calificaciones
- Enfermedad Trofoblastica GestacionalDocumento11 páginasEnfermedad Trofoblastica GestacionalZeari StephanyAún no hay calificaciones
- Tema Nº15 Embarazo Ectópico 2015Documento5 páginasTema Nº15 Embarazo Ectópico 2015Nicolas CadizAún no hay calificaciones
- Hemorragias de La Segunda Mitad Del Embarazo - DocumentoDocumento11 páginasHemorragias de La Segunda Mitad Del Embarazo - DocumentoMiguelina TejadaAún no hay calificaciones
- Placenta Previa y DPPDocumento49 páginasPlacenta Previa y DPPOlivert Nelson Rios JustinianoAún no hay calificaciones
- Principales Emergencias DiplomadoDocumento49 páginasPrincipales Emergencias DiplomadodanielAún no hay calificaciones
- Embarazo EctopicoDocumento5 páginasEmbarazo EctopicoArianny SilverioAún no hay calificaciones
- Hemorragias Del Primer Trimestre de EmbarazoDocumento28 páginasHemorragias Del Primer Trimestre de EmbarazoMarilyn Ramirez RivasAún no hay calificaciones
- Anormalidades de La PlacentaDocumento5 páginasAnormalidades de La PlacentaMonica ReyesAún no hay calificaciones
- Enfermedad Trofoblastica GestacionalDocumento13 páginasEnfermedad Trofoblastica GestacionalHugo LuceroAún no hay calificaciones
- Mola Hidatiforme y Coriocarcinoma: Diagnóstico y TratamientoDocumento30 páginasMola Hidatiforme y Coriocarcinoma: Diagnóstico y TratamientoAnaGabrielaYu-ShanAún no hay calificaciones
- Expo Ob 500Documento18 páginasExpo Ob 500KEYLA SILUWY DELAO QUISPEAún no hay calificaciones
- Fisiopatologia Del EmbarazoDocumento62 páginasFisiopatologia Del EmbarazoMaríaAún no hay calificaciones
- Enfermedades Del TrofoblastoDocumento73 páginasEnfermedades Del TrofoblastoLeonardo CofréAún no hay calificaciones
- Fisiopatologia Del EmbarazoDocumento62 páginasFisiopatologia Del EmbarazoHomeolisticaAún no hay calificaciones
- Complicaciones Del 1er Trimestre EmbarazoDocumento9 páginasComplicaciones Del 1er Trimestre EmbarazoPatricia CastroAún no hay calificaciones
- Enfermedad Trofoblástica GestacionalDocumento27 páginasEnfermedad Trofoblástica GestacionalyuvidtzascAún no hay calificaciones
- Embarazo MolarDocumento7 páginasEmbarazo MolarRicardo QuinteroAún no hay calificaciones
- Embarazo EctopicoDocumento9 páginasEmbarazo EctopicoCATALINA IGNACIA ASPEE CARRASCOAún no hay calificaciones
- Embarazo EctopicoDocumento10 páginasEmbarazo EctopicoRichard ZelayaAún no hay calificaciones
- Hemorragias del primer trimestreDocumento4 páginasHemorragias del primer trimestreJorge ArrietaAún no hay calificaciones
- Desprendimiento Prematuro de Placenta Normo Inserta (DPPNI)Documento19 páginasDesprendimiento Prematuro de Placenta Normo Inserta (DPPNI)chantelleAún no hay calificaciones
- Trastornos Gestacionales y PlacentariosDocumento4 páginasTrastornos Gestacionales y PlacentariosYenifer SilvaAún no hay calificaciones
- Enfermedad Trofoblastica GestacionalDocumento72 páginasEnfermedad Trofoblastica Gestacionalfelix campos100% (2)
- Hemorragias Del Primer TrimestreDocumento6 páginasHemorragias Del Primer TrimestreMili GraAún no hay calificaciones
- Mola HidatiformeDocumento8 páginasMola HidatiformeXimena F.VargasAún no hay calificaciones
- Hemorragias de La Primera Mitad Del EmbarazoDocumento5 páginasHemorragias de La Primera Mitad Del EmbarazoJuceli SouzaAún no hay calificaciones
- Acretismo Placentario 2Documento7 páginasAcretismo Placentario 2Consuelo NoriegaAún no hay calificaciones
- Aborto y Embarazo EctopicoDocumento9 páginasAborto y Embarazo EctopicoPedro Jose CastroAún no hay calificaciones
- ABORTODocumento9 páginasABORTOAndrea VBAún no hay calificaciones
- Embarazo EctópicoDocumento18 páginasEmbarazo EctópicoJn BAún no hay calificaciones
- Bebé A Bordo: Como curar la infertilidad de forma naturalDe EverandBebé A Bordo: Como curar la infertilidad de forma naturalCalificación: 5 de 5 estrellas5/5 (1)
- Trastornos hipertensivos embarazoDocumento25 páginasTrastornos hipertensivos embarazoStefany Villar RocaAún no hay calificaciones
- Presentacion de Frente-2021Documento22 páginasPresentacion de Frente-2021Stefany Villar RocaAún no hay calificaciones
- Métodos Anticonceptivos en La AdolescenciaDocumento18 páginasMétodos Anticonceptivos en La AdolescenciaStefany Villar RocaAún no hay calificaciones
- Rotura uterina: definición, factores de riesgo y manejoDocumento21 páginasRotura uterina: definición, factores de riesgo y manejoStefany Villar RocaAún no hay calificaciones
- Anatomia de La Pelvis y Las MamasDocumento27 páginasAnatomia de La Pelvis y Las MamasStefany Villar RocaAún no hay calificaciones
- Fisiología del parto enDocumento69 páginasFisiología del parto enStefany Villar RocaAún no hay calificaciones
- Ejercicio de Perfil Longitudinal (Caminos) - Sesion 09Documento3 páginasEjercicio de Perfil Longitudinal (Caminos) - Sesion 09Stefany Villar RocaAún no hay calificaciones
- Leucorrea. TRATAMIENTO y EIP Y CERVICITIS TRATAMIENTO SINDROMICODocumento10 páginasLeucorrea. TRATAMIENTO y EIP Y CERVICITIS TRATAMIENTO SINDROMICOStefany Villar RocaAún no hay calificaciones
- Medicamentos Mas Utilizado en Gineco - ObstetriciaDocumento21 páginasMedicamentos Mas Utilizado en Gineco - ObstetriciaStefany Villar RocaAún no hay calificaciones
- Embarazo MolarDocumento6 páginasEmbarazo MolarStefany Villar RocaAún no hay calificaciones
- Enfermedades InfeciosasDocumento34 páginasEnfermedades InfeciosasStefany Villar RocaAún no hay calificaciones
- Present - Podálica-2021Documento30 páginasPresent - Podálica-2021Stefany Villar RocaAún no hay calificaciones
- Bioética en La Experimentacion Con Seres HumanosDocumento25 páginasBioética en La Experimentacion Con Seres HumanosChristian Ruiz100% (1)
- Its Tto y Manejo Basado en Evidencias Conferencia en Ayacucho UltimoDocumento62 páginasIts Tto y Manejo Basado en Evidencias Conferencia en Ayacucho UltimoStefany Villar RocaAún no hay calificaciones
- ArmadurasDocumento10 páginasArmadurasJosé Miguel Jácome AlvaradoAún no hay calificaciones
- Inteligencias Múltiples: Vargas Llosa, Tankian, Pitágoras y másDocumento3 páginasInteligencias Múltiples: Vargas Llosa, Tankian, Pitágoras y másanvaviAún no hay calificaciones
- Obtencion de Biogas A Partir de Excremento de CuyDocumento14 páginasObtencion de Biogas A Partir de Excremento de CuyDaniel GalvezAún no hay calificaciones
- Practica FinalDocumento4 páginasPractica FinalGabriel RomeroAún no hay calificaciones
- Discucion de Bioquimica Bloque III Grupo 1Documento24 páginasDiscucion de Bioquimica Bloque III Grupo 1Monica Amaya75% (4)
- 15 Perfil Del OperadorDocumento19 páginas15 Perfil Del OperadorErika AdameAún no hay calificaciones
- Catalogo Spas para PDF Espanol MinDocumento24 páginasCatalogo Spas para PDF Espanol MinYesica GarciaAún no hay calificaciones
- Protocolo comunicaciones y plan incentivos bicicleteríaDocumento12 páginasProtocolo comunicaciones y plan incentivos bicicleteríayineth balanta minaAún no hay calificaciones
- 5° Zany Inter Abr22Documento65 páginas5° Zany Inter Abr22esmeralda ReyesAún no hay calificaciones
- 5 Oraciones Con Palabras AgudasDocumento5 páginas5 Oraciones Con Palabras AgudasJunior C. Hurtado80% (15)
- 071-Iroso BaraDocumento8 páginas071-Iroso BaraNiwo PeñalozaAún no hay calificaciones
- Contabilidad BásicaDocumento14 páginasContabilidad BásicaLourdes Josefina Cardozo Rodriguez100% (1)
- OnomatopeyasDocumento5 páginasOnomatopeyasAny CastroAún no hay calificaciones
- GUIA RAPIDA Estacion KolidaDocumento6 páginasGUIA RAPIDA Estacion Kolidaedunavarro100% (1)
- Informe Semana 14 Tecno 2Documento7 páginasInforme Semana 14 Tecno 2Jerry AlvaradoAún no hay calificaciones
- Lectura 01 IntroduccionDocumento13 páginasLectura 01 IntroduccionYordy Varney CantodeaAún no hay calificaciones
- Voyager 1200g General Duty Scanner Data Sheet Es EsDocumento2 páginasVoyager 1200g General Duty Scanner Data Sheet Es EsBen RQAún no hay calificaciones
- Modelo Historia ClínicaDocumento4 páginasModelo Historia ClínicaHumberto OrtaAún no hay calificaciones
- La SilabaDocumento4 páginasLa SilabaNathaliaAún no hay calificaciones
- Examen 10 QuimicaDocumento3 páginasExamen 10 QuimicaEMILIO JOSE ISAZA VARGASAún no hay calificaciones
- Informe de Mes Octubre 2021Documento8 páginasInforme de Mes Octubre 2021OSWAALDOAún no hay calificaciones
- 399-66-PBDocumento214 páginas399-66-PBRicardo VillavicencioAún no hay calificaciones
- Universidad Mariano Galvez de Guatemala: Ingenieria Industrial Diario Vespertina Acta 35-17 9.04 2017-05-24Documento2 páginasUniversidad Mariano Galvez de Guatemala: Ingenieria Industrial Diario Vespertina Acta 35-17 9.04 2017-05-24Alejandro GarciaAún no hay calificaciones
- Historia del lápiz: De la piedra de plomo al lápiz ecológico de hoyDocumento3 páginasHistoria del lápiz: De la piedra de plomo al lápiz ecológico de hoyMOISES PAZ MORENOAún no hay calificaciones
- Motores Marco TeoricoDocumento6 páginasMotores Marco Teoricomootaas100% (1)
- AyudaDocumento13 páginasAyudaJhon CondeAún no hay calificaciones
- Reacciones químicas masa mol leyes ponderalesDocumento6 páginasReacciones químicas masa mol leyes ponderalesOscar RiosAún no hay calificaciones
- Unidad 2 - Marcos, Tensado, EncoladoDocumento9 páginasUnidad 2 - Marcos, Tensado, EncoladoYadanis GAún no hay calificaciones
- Como Hacer Un Articulo CientificoDocumento14 páginasComo Hacer Un Articulo Cientificonancy riveraAún no hay calificaciones