Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Resumen Ictericia - Argente
Cargado por
Lunita Fredes0 calificaciones0% encontró este documento útil (0 votos)
536 vistas5 páginasTítulo original
resumen ictericia - argente
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
536 vistas5 páginasResumen Ictericia - Argente
Cargado por
Lunita FredesCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 5
ICTERICIA
Coloración amarilla de la piel y de las mucosas por aumento de la cx de la bilirrubina sanguínea. Se
reconoce con facilidad en la esclerótica y el paladar blando ya que la bilirrubina tiene gran afinidad con la
elastina.
Concentración normal de bilirrubina: 0,3- 1 mg/dl
Cuando supera los 2 mg/dl ictericia
FISIOPATOLOGÍA: la mayoría de la bilirrubina proviene del metabolismo de la
hemoglobina. Dos tercios de originan en el sistema reticuloendotelial del hígado
y el resto en el bazo, médula ósea y los capilares.
La hemooxigenasa actúa sobre el hemo y genera biliverdina, sobre la que actúa
la biliverdina-reductasa dando origen a la bilirrubina (se producen 250-300
mg/día). Es insoluble en agua, y para transportarse debe unirse a la albúmina.
Hay 2 formas de bilirrubina en circulación:
1. Bilirrubina indirecta o no conjugada: no está conjugada al ácido glucuronico. Es hidrófoba y está unida
a la albumina (no filtra por el riñón)
2. Bilirrubina directa o conjugada: filtra por el riñón y da origen a la coluria cuando sobrepasa el umbral
renal. Es el resultado de pasos metabólicos que se cumplen en el hepatocito:
a. Captación: transporte a través de la membrana sinusoidal y almacenamiento por proteínas
plasmáticas, que impiden su vuelta a la sangre. (Enfermedad de Gilbert: defecto genético en la
captación con ictericia por bilirrubina indirecta)
b. Conjugación: se conjuga con el ácido glucuronico. (Alterado en la Enf. de Gilbert y los síndromes
de Crigler Najjar tipo 1 y 2)
c. Transporte y excreción: los conjugados de bilirrubina son transportados activamente a través de
la membrana canalicular y pasan a la bilis por un mecanismo de transportadores (MRP2).
(Alterado en los síndromes de Rotor y Dubin-Johnson)
Se filtra en el glomérulo y la mayor parte se reabsorbe en el túbulo proximal. La bilirrubina conjugada que
se excreta en la bilis no se absorbe ni sufre transformaciones hasta e íleon distal y el colon, donde las
bacterias la transforman en: bilirrubina no conjugada, urobilinógeno y estercobilinógeno; y estercobilina y
urobilina. La mayoría se excreta por las heces y una menor parte por la orina.
A tener en cuenta:
En personas sanas, el 100% de la bilirrubina sérica está sin conjugar
La hiperbilirrubinemia conjugada solo ocurre en las enfermedades hepatobiliares
Una parte de la bilirrubina conjugada está unida covalentemente a la albúmina (fracción delta o
biliproteína)
En la ictericia obstructiva, las sales y los ácidos biliares se vuelcan a la sangre, ocasionando bradicardia y
prurito por irritación de las fibras colinérgicas y de las terminaciones nerviosas libres que conducen los
estímulos generadores del dolor.
ANAMNESIS:
Edad y sexo:
o Antes de los 30: hepatitis viral
o Después de los 50: litiasis biliar, cáncer de páncreas y de la vía biliar y cirrosis
o Después de los 60: obstrucción benigna o maligna
o Cualquier edad: por medicamentos
o Mujeres: mayor litiasis biliar y cirrosis biliar primaria. En el 3º trimestre del embarazo pensar en
hígado graso agudo o colestasis recurrente
o Hombres: cirrosis
Hábitos y tóxicos: hábitos sexuales y drogas.
Exposición y contactos: riesgos laborales, tratamientos odontológicos o transfusiones.
Ingesta de medicamentos hepatotoxicos
Forma de comienzo:
o Brusco: hepatitis viral, drogas y litiasis coledociana
o Lenta e insidiosa: neoplasia de páncreas y cirrosis.
Presencia de fiebre y escalofríos:
o Precede o acompaña a la ictericia en la hepatitis viral, tóxica, litiasis e hígado de sepsis
o Fiebre, astenia, anorexia y artromialgias: hepatitis A
Dolor abdominal:
o Dolor cólico de instalación brusca, localizado en el hipocondrio derecho y en el epigastrio,
propagado al dorso y al hombro derecho migración y obstrucción litiasica
o Dolor sordo, profundo, localizado en el epigastrio y propagado al dorso patología
pancreática.
o Pesadez o plenitud en hipogastrio derecho hepatitis
Prurito: síndrome de colestasis intra o extrahepática
Deterioro del estado general: pérdida de peso por cáncer de cabeza de páncreas.
EXAMEN FÍSICO:
Estado general:
o Más ictéricos que enfermos ictericia obstructiva
o Más enfermos que ictéricos enfermedad hepatocelular.
Grado de ictericia:
o Ictericia flavínica: amarillo pálido. Coexistencia de anemia e ictericia leve (ictericias hemolíticas)
o Ictericia rubínica: amarillo rojizo. Lesiones hepatocelulares.
o Ictericia verdínica: verde aceituna. Colestasis
Melánica: colestasis crónica. El prurito y las lesiones de rascado estimulan la formación
de melanina (amarillo pardusco)
Piel:
o Hepatopatía crónica: Telangiectasias aracniformes o en papel moneda, rinofima, eritema
palmar, distribución feminoide del vello pubiano en el varón y circulación colateral en el
abdomen. Estos 2 últimos junto con el abdomen globoso por ascitis y la ginecomastia
constituyen el hábito de Chvostek.
o Palidez: ictericia hemolítica, ampuloma o cáncer de la ampolla de Váter y neoplasias digestivas.
o Xantelasmas en párpados: obstrucción crónica de la vía biliar intrahepática
o Hiperpigmentación de la piel: hemocromatosis
o Anillo de Kayser-Fleischer: enfermedad de Wilson
Sistema linfoganglionar:
o Adenomegalias generalizadas: mononucleosis infecciosa con compromiso hepático
o Ganglio supraclavicular izquierdo: neoplasia pancreática o gástrica con metástasis hepática.
Palpación hepática:
o Hepatomegalia:
Blanda y dolorosa: hepatitis viral aguda, metástasis e hígado de estasis
Consistencia firma y borde filoso: cirrosis.
Macronodular: metastasicos o cirrosis pos necrótica
Acompañada por frémito y frote: perihepatitis
Soplos auscultables: hepatoma y hemangiosarcoma
Hepatomegalia de gran tamaño: ictericia por obstrucción, metástasis, infiltración
neoplásica difusa y abscesos hepáticos.
Palpación de la vesícula: si es palpable indica obstrucción mecánica de la vía biliar por debajo del
conducto cístico.
Palpación del bazo: esplenomegalia ictericia hepatocelular o hemolítica
o Ictericia flavínica, hiperbilirrubinemia indirecta, anemia y bazo palpable síndrome hemolítico
o Esplenomegalia masiva hemopatía maligna en hipertensión portal
o Colestasis con esplenomegalia colangitis esclerosante, enfermedades infiltrativas o
granulomatosas y neoplasia del páncreas con obstrucción de la vena esplénica.
Manifestaciones neurológicas: Asterixis, aliento hepático y depresión del sensorio.
Sangrado cutaneomucoso
Color de la orina y materia fecal;
o Orina color caoba: ictericia hepatocelular u obstructiva. Por presencia de pigmentos y sales
biliares (coluria). Las sales biliares generan espuma abundante, persistente y de color amarillo
verdoso.
o Orina color pardo: ictericia hemolítica o prehepática. Por presencia de urobilina. Tiene espuma
blanca que desaparece al agitar.
o Hipocolia o acolia (disminución o ausencia de color en la materia fecal): disminución o ausencia
de llegada de la bilis al intestino como resultado de grados variables de obstrucción o colestasis.
o Hipercolia o pleocromía (incremento del color marrón normal): aumento de los pigmentos
biliares (estercobilinógeno) en la ictericia hemolítica.
Clasificación:
Ictéricos por defectos congénitos en el metabolismo de la bilirrubina
Ictéricos por hemolisis: anémicos. Heces hipercólicas, orina oscura y ausencia de coluria. Disminución
del Hto y alteración en la morfología de los GR.
Ictéricos por colestasis: alteración del flujo biliar normal cuya causa puede encontrarse dentro del
hígado (colestasis intrahepática) o en la vía biliar (colestasis extrahepática). Ictericia con prurito que
puede ser verdínica y melánica. Ictericia, coluria y acolia síndrome coledociano (ausencia del paso
de la bilis al intestino)
Ictéricos por hepatonecrosis: ictericia con coluria y normocolia. Transaminasas aumentadas
Secuencia para el estudio:
1. Primer paso: descartar causa de seudoictericia
2. Segundo paso:
a. Si predomina bilirrubina no conjugada:
i. Hemolisis: ictericia, esplenomegalia y anemia.
ii. Enfermedad de Gilbert: ausencia de hemolisis y patología hepática
b. Si predomina bilirrubina conjugada:
i. Lesión hepatocelular: transaminasas elevadas, deterioro de la función (cirrosis, hepatitis
viral, fármacos)
ii. Componente colestásico: elevación de la fosfatasa alcalina
3. Tercer paso: determinar por imágenes si hay:
a. Hepatopatía difusa (lesión hepatocelular) o focal (tumores)
b. Dilatación de la vía biliar: litiasis y cáncer de cabeza de páncreas
También podría gustarte
- Qué es la albúmina, sus funciones y causas de deficienciaDocumento3 páginasQué es la albúmina, sus funciones y causas de deficienciaJeanfranco RamirezAún no hay calificaciones
- Tejido Excito ConductorDocumento21 páginasTejido Excito ConductorVictoria Bazurto100% (1)
- Abatacept Azatioprina Cloroquina, CiclofosfamidaDocumento20 páginasAbatacept Azatioprina Cloroquina, CiclofosfamidaMaria Cecilia Morcillo Muñoz100% (1)
- Casos Clinicos y Cuestionario Psiquiatria Hit 3Documento15 páginasCasos Clinicos y Cuestionario Psiquiatria Hit 3kendyblue100% (1)
- Coledocolitiasis ExpoDocumento21 páginasColedocolitiasis Exposolangel17Aún no hay calificaciones
- Diafragma Pelvico y Perine LatarjetDocumento16 páginasDiafragma Pelvico y Perine LatarjetFlorangel Guzmán LópezAún no hay calificaciones
- Actúan Interfiriendo El Funcionamiento Normal de La Transmisión Neuromuscuar en Forma Transitoria y ReversibleDocumento8 páginasActúan Interfiriendo El Funcionamiento Normal de La Transmisión Neuromuscuar en Forma Transitoria y ReversiblePaloma JGAún no hay calificaciones
- Mapa Conceptual de Nefropatía DiabéticaDocumento1 páginaMapa Conceptual de Nefropatía DiabéticaAlexa López Núñez100% (2)
- Mapa CianosisDocumento1 páginaMapa CianosisElida Montagut100% (1)
- Policitemia VeraDocumento5 páginasPolicitemia VeraVmiguel LcastilloAún no hay calificaciones
- Via PiramidalDocumento1 páginaVia PiramidalThais LudenaAún no hay calificaciones
- Abdomen Terminologia MedicaDocumento4 páginasAbdomen Terminologia MedicaJuliana AlvaresAún no hay calificaciones
- Glándula MamariaDocumento4 páginasGlándula MamariaBiblos EfrainAún no hay calificaciones
- Cap 14 TRASTORNOS DE LOS ERITROCITOS Y TRASTORNOS HEMORRÁGICOSDocumento6 páginasCap 14 TRASTORNOS DE LOS ERITROCITOS Y TRASTORNOS HEMORRÁGICOSDiego Lucana100% (2)
- Sindrome de Insuficiencia Renal Cronica Fisiopatologia y SemiologiaDocumento40 páginasSindrome de Insuficiencia Renal Cronica Fisiopatologia y SemiologiaUSMP FN ARCHIVOS100% (2)
- Fisiologia Del PancreasDocumento19 páginasFisiologia Del Pancreashottizdss67% (3)
- Vasrespiratoriasinferioresrestrictivo 160405195854Documento52 páginasVasrespiratoriasinferioresrestrictivo 160405195854Patricia Andrea Acevedo Arancibia100% (1)
- Maniobras Digestivoi GiseDocumento15 páginasManiobras Digestivoi GiseGisela Anampa MonzonAún no hay calificaciones
- Morfofunción Del Sistema DigestivoDocumento110 páginasMorfofunción Del Sistema DigestivoSelena San AndrésAún no hay calificaciones
- Clasificacion de AntiarrítmicosDocumento2 páginasClasificacion de AntiarrítmicosMarielyCancelaAún no hay calificaciones
- SX Coronario Agudo Sin Elevacion Del STDocumento48 páginasSX Coronario Agudo Sin Elevacion Del STAllyson Cubillo100% (1)
- Caso 1-2 ResueltoDocumento8 páginasCaso 1-2 ResueltoFernanda RodríguezAún no hay calificaciones
- Nefropatia HipertensivaDocumento25 páginasNefropatia HipertensivaMaymm89100% (4)
- Coagulacion Intravascular Diseminada (Cid) ExpoDocumento23 páginasCoagulacion Intravascular Diseminada (Cid) ExpoLeddy Blas Navarro100% (1)
- Apunte Capítulo 29 de GuytonDocumento4 páginasApunte Capítulo 29 de GuytonPao ArcosAún no hay calificaciones
- Triángulos y Cuadriláteros Del Cuerpo HumanoDocumento51 páginasTriángulos y Cuadriláteros Del Cuerpo Humanofarsanjorg67% (6)
- Estreñimiento y Constipacion SemiologiaDocumento2 páginasEstreñimiento y Constipacion SemiologiaValeria Córdova ReyesAún no hay calificaciones
- Casos hematologíaDocumento6 páginasCasos hematologíaKerenCruzAún no hay calificaciones
- Ictericia obstructiva por coledocolitiasisDocumento75 páginasIctericia obstructiva por coledocolitiasisGabriel Correa100% (2)
- Enfermedades Benignas de La MamaDocumento8 páginasEnfermedades Benignas de La MamayaraAún no hay calificaciones
- Triángulos Del CuelloDocumento2 páginasTriángulos Del Cuelloflor gianinaAún no hay calificaciones
- Persistencia Del Conducto Arterioso PruemedDocumento1 páginaPersistencia Del Conducto Arterioso PruemedMaximiliano Miranda PérezAún no hay calificaciones
- Diarrea aguda: causas, síntomas y tratamientoDocumento9 páginasDiarrea aguda: causas, síntomas y tratamientoAnonymous jiAACMuvAún no hay calificaciones
- Ficha de Identificación EndocrinoDocumento4 páginasFicha de Identificación EndocrinoSay Moon0% (1)
- Semana 5 y 6 Integradora PreguntasDocumento3 páginasSemana 5 y 6 Integradora PreguntasLuigiZeladaNeyraAún no hay calificaciones
- Avitaminosis 3.Documento46 páginasAvitaminosis 3.Luis Torrealba100% (2)
- Otoscopia MapaDocumento1 páginaOtoscopia MapaJuliana Calderón100% (1)
- Estructura de las arterias elásticasDocumento5 páginasEstructura de las arterias elásticasIsrael SarmientoAún no hay calificaciones
- Caso Hepatitis 2-2020 PDFDocumento5 páginasCaso Hepatitis 2-2020 PDFTeen ThingsAún no hay calificaciones
- Resumen de Estomago EmbriologiaDocumento4 páginasResumen de Estomago Embriologiakathrin quincheAún no hay calificaciones
- P1C3 (3) Síndrome PurpúricoDocumento7 páginasP1C3 (3) Síndrome PurpúricoConstanza Gutierrez Rodriguez100% (1)
- Latrodectus Mactans ExposicionDocumento28 páginasLatrodectus Mactans ExposicionAndres Juarez Calle100% (1)
- El Higado (Ictericia, Colecistopatia) PDFDocumento13 páginasEl Higado (Ictericia, Colecistopatia) PDFMaleja CuelloAún no hay calificaciones
- Nefropatía HipertensivaDocumento7 páginasNefropatía HipertensivaLissette VargasAún no hay calificaciones
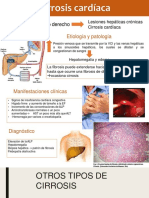
- Cirrosis Cardiaca y Otros Tipos de CirrosisDocumento8 páginasCirrosis Cardiaca y Otros Tipos de CirrosisAlejandra Bringas CerveraAún no hay calificaciones
- Configuración Interna Del RiñónDocumento5 páginasConfiguración Interna Del RiñónNadia Caderón VilcabanaAún no hay calificaciones
- Escala Francesa de Charrière CateteresDocumento3 páginasEscala Francesa de Charrière CateteresSaul Guerrero AbregoAún no hay calificaciones
- 5caracteristicas de Las TaquiarritmiasDocumento1 página5caracteristicas de Las TaquiarritmiasRobert RsqAún no hay calificaciones
- Pernineo Anterior FemeninoDocumento36 páginasPernineo Anterior Femeninojuanitaabigail50% (6)
- Esófago de Barrett y adenocarcinoma esofágicoDocumento11 páginasEsófago de Barrett y adenocarcinoma esofágicoAbigail Espino100% (1)
- Anatomia y Fisiologia Del PancreasDocumento6 páginasAnatomia y Fisiologia Del PancreasEstrella GilAún no hay calificaciones
- Cetoacidosis DiabéticaDocumento6 páginasCetoacidosis DiabéticaMarco A Rojas100% (1)
- BILISDocumento4 páginasBILISJhamil LopezAún no hay calificaciones
- Tabla de TóraxWDocumento3 páginasTabla de TóraxWFernando Felipe Javier100% (1)
- Diagnostico PsoriasisDocumento3 páginasDiagnostico PsoriasisIssabelAndiaAún no hay calificaciones
- Datos LizDocumento9 páginasDatos LizJosé quispe ascateAún no hay calificaciones
- Cuadro de Soplos CardiacosDocumento4 páginasCuadro de Soplos Cardiacosnatalia50% (2)
- Anatomia Semana 2Documento28 páginasAnatomia Semana 2EdduMedinaChumacero0% (1)
- Fisiopatologia Del EdemaDocumento4 páginasFisiopatologia Del EdemaAlejandra Gutiérrez100% (2)
- ICERTICIADocumento8 páginasICERTICIACaroo GalloAún no hay calificaciones
- Taxonomia de Bloom Cuadrante Con PreguntasDocumento2 páginasTaxonomia de Bloom Cuadrante Con PreguntasJaviera Espínola100% (7)
- Resumen TeologiaDocumento14 páginasResumen TeologiaLunita FredesAún no hay calificaciones
- Apunte FarmacoDocumento63 páginasApunte FarmacoLunita FredesAún no hay calificaciones
- Planificación en Salud: conceptos clave de la historia y métodosDocumento22 páginasPlanificación en Salud: conceptos clave de la historia y métodosbucalizAún no hay calificaciones
- Salud Mental 2 Primer ParcialDocumento36 páginasSalud Mental 2 Primer ParcialLunita FredesAún no hay calificaciones
- Taxonomia de Bloom Cuadrante Con PreguntasDocumento2 páginasTaxonomia de Bloom Cuadrante Con PreguntasJaviera Espínola100% (7)
- Guia de Preguntas para Los Examenes de SemiologiaDocumento14 páginasGuia de Preguntas para Los Examenes de SemiologiaLunita FredesAún no hay calificaciones
- Resumen Ictericia - ArgenteDocumento5 páginasResumen Ictericia - ArgenteLunita FredesAún no hay calificaciones
- Diagnóstico Neurológico Localizador en Enfermo ConscienteDocumento10 páginasDiagnóstico Neurológico Localizador en Enfermo ConscienteLunita FredesAún no hay calificaciones
- Apunte FarmacoDocumento63 páginasApunte FarmacoLunita FredesAún no hay calificaciones
- Abdomen AgudoDocumento18 páginasAbdomen AgudoLunita FredesAún no hay calificaciones
- Banco de Preguntas Semiologia - Genitales FemeninosDocumento11 páginasBanco de Preguntas Semiologia - Genitales FemeninosLunita FredesAún no hay calificaciones
- Banco de Preguntas Semiologia - AbdomenDocumento10 páginasBanco de Preguntas Semiologia - AbdomenLunita Fredes100% (2)
- Semiologia de Los Pares CranealesDocumento7 páginasSemiologia de Los Pares CranealesLunita FredesAún no hay calificaciones
- Cuadro Comparativo Soplos Cardíacos.Documento1 páginaCuadro Comparativo Soplos Cardíacos.Lunita FredesAún no hay calificaciones
- Apunte FarmacoDocumento63 páginasApunte FarmacoLunita FredesAún no hay calificaciones
- 2do Parcial Fármacologia - FlorezDocumento74 páginas2do Parcial Fármacologia - FlorezLunita FredesAún no hay calificaciones
- Vitamina B12Documento16 páginasVitamina B12David HernandezAún no hay calificaciones
- Salud PúblicaDocumento22 páginasSalud PúblicaLunita FredesAún no hay calificaciones
- Apunte FarmacoDocumento77 páginasApunte FarmacoLunita FredesAún no hay calificaciones
- Apunte FarmacoDocumento63 páginasApunte FarmacoLunita FredesAún no hay calificaciones
- Caso Clínico. Asma Laboral Por Trigo. Presentación de Un Caso.Documento5 páginasCaso Clínico. Asma Laboral Por Trigo. Presentación de Un Caso.Sly Cribillero100% (1)
- CARDIOVASCULARDocumento32 páginasCARDIOVASCULARLunita FredesAún no hay calificaciones
- Fenómeno Primer PasoDocumento3 páginasFenómeno Primer PasoSory Buele73% (11)
- Capitulo 71 Fisiologia Hepatica 305063 Downloable 2219085Documento5 páginasCapitulo 71 Fisiologia Hepatica 305063 Downloable 2219085Jissell FergusonAún no hay calificaciones
- Fallo Hepatico AgudoDocumento2 páginasFallo Hepatico AgudopanchaAún no hay calificaciones
- Aparato DigestivoDocumento64 páginasAparato DigestivoPedro Luis Almeyda RamírezAún no hay calificaciones
- Ultrasonido: Paciente: Edad: 47 Años 9 Meses Sexo: Fecha: Hoja 1 de 2 Dirigido A: Martha Enriquez RosalesDocumento2 páginasUltrasonido: Paciente: Edad: 47 Años 9 Meses Sexo: Fecha: Hoja 1 de 2 Dirigido A: Martha Enriquez RosalesEmbla VioletaAún no hay calificaciones
- ¿Cómo Enfrentar Un Paciente Con Alteración de Las Pruebas HepáticasDocumento3 páginas¿Cómo Enfrentar Un Paciente Con Alteración de Las Pruebas HepáticasVerito SalazarAún no hay calificaciones
- HepatogramaDocumento51 páginasHepatogramaDante MamAún no hay calificaciones
- Copia de Anatomía CAMPOS PENNDocumento23 páginasCopia de Anatomía CAMPOS PENNJenny MoraAún no hay calificaciones
- Anatomía y Fisiología BiliarDocumento19 páginasAnatomía y Fisiología BiliarAngel GomezAún no hay calificaciones
- Morfofisiología del hígadoDocumento4 páginasMorfofisiología del hígadoJimena NeyraAún no hay calificaciones
- Why We Get Sick Benjamin Bikman - 4.en - EsDocumento30 páginasWhy We Get Sick Benjamin Bikman - 4.en - EsAngel RuelasAún no hay calificaciones
- Informe Anatomia Comparada FinalDocumento32 páginasInforme Anatomia Comparada FinalCAMILO GUERREROAún no hay calificaciones
- Anatomía y fisiología humana: estructuras y funciones básicasDocumento88 páginasAnatomía y fisiología humana: estructuras y funciones básicasARM ZI4D3Aún no hay calificaciones
- Discusion II ResueltaDocumento12 páginasDiscusion II ResueltaFrancisco Valenzuela50% (2)
- Limpieza IntestinalDocumento10 páginasLimpieza IntestinalJudith VcAún no hay calificaciones
- Cirugias Del PancreasDocumento41 páginasCirugias Del Pancreasem4gonAún no hay calificaciones
- ABSCESO HEPATICO 2019 Cirugia 4Documento23 páginasABSCESO HEPATICO 2019 Cirugia 4JAVIER SANCHEZAún no hay calificaciones
- La TronadoraDocumento6 páginasLa TronadoraEsthela AcuñaAún no hay calificaciones
- Cinc, cobre, mercurio y plomoDocumento3 páginasCinc, cobre, mercurio y plomoMaikol Ozz StrummerAún no hay calificaciones
- AyampacoDocumento45 páginasAyampacojavier100% (1)
- ClonorchisDocumento19 páginasClonorchisChemo PantigozoAún no hay calificaciones
- Vitaminas ACD SoluciónDocumento2 páginasVitaminas ACD SoluciónpablotherabbitAún no hay calificaciones
- Anatomía del estómago y órganos supramesocólicos enDocumento55 páginasAnatomía del estómago y órganos supramesocólicos ennorelys montilla100% (1)
- Extractor de JugoDocumento11 páginasExtractor de JugoNelsy Ibeth Ramos DominguezAún no hay calificaciones
- Examen Fisico COMPLETODocumento13 páginasExamen Fisico COMPLETOVictoria MoyanoAún no hay calificaciones
- Lista de Raíz Utilizadas en La MedicinaDocumento9 páginasLista de Raíz Utilizadas en La MedicinaLaly GeldresAún no hay calificaciones
- Abdomen 2 ParcialDocumento53 páginasAbdomen 2 ParcialMichelle VargasAún no hay calificaciones
- Hipertensión Portal: Fisiopatología, Diagnóstico y TratamientoDocumento18 páginasHipertensión Portal: Fisiopatología, Diagnóstico y TratamientoMaría José Muñoz PalaciosAún no hay calificaciones
- Cálculos biliares: causas, síntomas y tratamientoDocumento4 páginasCálculos biliares: causas, síntomas y tratamientoargenis centenoAún no hay calificaciones
- Clase 9 Glándulas AnexasDocumento21 páginasClase 9 Glándulas AnexasMarceloCalderónAún no hay calificaciones
- Trauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesDe EverandTrauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesCalificación: 1 de 5 estrellas1/5 (1)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Psiconeuroinmunología para la práctica clínicaDe EverandPsiconeuroinmunología para la práctica clínicaCalificación: 5 de 5 estrellas5/5 (4)
- Ansiedad infantil. Los trastornos explicados a los padresDe EverandAnsiedad infantil. Los trastornos explicados a los padresCalificación: 4.5 de 5 estrellas4.5/5 (25)
- Puntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)De EverandPuntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)Calificación: 4.5 de 5 estrellas4.5/5 (23)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- Póngase En Forma Sin Salir De Su CasaDe EverandPóngase En Forma Sin Salir De Su CasaCalificación: 4.5 de 5 estrellas4.5/5 (4)
- El autismo: Reflexiones y pautas para comprenderlo y abordarloDe EverandEl autismo: Reflexiones y pautas para comprenderlo y abordarloCalificación: 4 de 5 estrellas4/5 (7)
- Plan De Dieta Para La Resistencia A La Insulina & Sistema Inmunológico En EspañolDe EverandPlan De Dieta Para La Resistencia A La Insulina & Sistema Inmunológico En EspañolCalificación: 3.5 de 5 estrellas3.5/5 (2)
- Psicoterapia breve con niños y adolescentesDe EverandPsicoterapia breve con niños y adolescentesCalificación: 4.5 de 5 estrellas4.5/5 (15)
- El código de la obesidad: Descifrando los secretos de la pérdida de pesoDe EverandEl código de la obesidad: Descifrando los secretos de la pérdida de pesoCalificación: 4.5 de 5 estrellas4.5/5 (51)
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- Neuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaDe EverandNeuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaCalificación: 4 de 5 estrellas4/5 (16)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Kinesiotaping: Pruebas musculares y aplicaciones de taping (Color)De EverandKinesiotaping: Pruebas musculares y aplicaciones de taping (Color)Calificación: 5 de 5 estrellas5/5 (4)