Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Farmacos para La Angina de Pecho
Cargado por
Luis Miguel De Leon0 calificaciones0% encontró este documento útil (0 votos)
7 vistas42 páginasResumen de Katzung. Dr Julio Juarez URL
Título original
Farmacos para la angina de pecho
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoResumen de Katzung. Dr Julio Juarez URL
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
7 vistas42 páginasFarmacos para La Angina de Pecho
Cargado por
Luis Miguel De LeonResumen de Katzung. Dr Julio Juarez URL
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 42
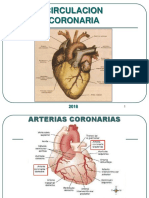
FARMACOS PARA EL TRATAMIENTO DE
LA ANGINA DE PECHO
DR. JULIO W. JUAREZ L.
FARMACOLOGIA I
URL
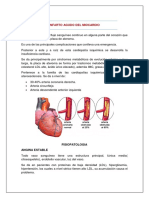
Clasificación de la angina:
Angina de esfuerzo, clásica o estable: Causa mas frecuente
de angina crónica
Se debe a obstrucción ateromatosa de las coronarias de
gran calibre
Causas obstructivas estructurales no arterioscleróticas:
anomalías congénitas de las coronarias, aneurisma,
(Enfermedad de Kawasaki en niños), abuso de cocaína
Funcional, angina vaso-espástica, variante, o de Prinzmetal:
Espasmo transitorio de zonas localizadas en las coronarias
Por lo general se asocia con ateromas subyacentes
Angina inestable o SX coronario agudo; aparece en reposo,
con cambios en el carácter, frecuencia y duración del dolor
en pacientes cuya angina había sido estable
La angina inestable es causada x episodios de hipertonía
en las coronarias epicárdicas o por micro coágulos de
plaquetas cerca de la placa aterosclerótica, formando
trombos no oclusivos, con riesgo elevado de IAM
Hay isquemia, pero aun sin necrosis
La causa primaria en general de todas las clases de angina es el desequilibrio
entre la necesidad y el aporte de oxigeno en el miocardio
En la angina clásica el desequilibrio ocurre cuando aumenta
la necesidad de O2 durante el ejercicio
Se puede bajar la necesidad de O2 al bajar el trabajo
cardiaco o cambiando el metabolismo del miocardio por
sustratos que requieren menos O2 por unidad de ATP
producida
En la variante el aporte de O2 disminuye x vasoespasmo el
cual puede ser revertido por nitratos o antagonistas de
conductos de Ca
• En la A inestable se
deben alcanzar
ambos objetivos:
bajar el consumo y
mejorar el aporte
• La angina inestable
constituye el
síndrome coronario
agudo
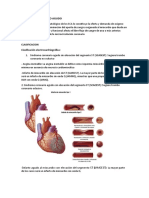
Síndrome coronario agudo SCA:
• SCA o IAM con elevación del ST: rotura de placa + formación de
trombo y oclusión total
• TX: reperfusión inmediata y fibrinólisis
• SCA sin elevación del ST: rotura de placa + formación de trombo y
oclusión parcial. Puede ser:
a. Angina inestable (sin elevación de troponina) o
b. IAM SEST (con elevación de troponina)
• TX: anti isquémico y anti trombótico precoz y reperfusión +-
temprana
Guía ESC 2020 sobre el diagnóstico y tratamiento del síndrome
coronario agudo sin elevación del segmento ST.
Rev Esp Card
https://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0
Fisiopatología
1. Determinantes de la demanda de O2 por el miocardio:
a. Tensión parietal (afectada por la P/A)
b. Tensión intraventricular
c. Radio ventricular (volumen)
d. Espesor de la pared
e. FC, contractilidad
La necesidad de O2 aumenta paralelo a estos, por
ejercicio y descarga simpática
2. Factores determinantes del flujo coronario: su aumento
esta relacionado a la presión de perfusión (presión aortica
diastólica) y la duración de la diástole.
El daño al endotelio altera la capacidad de dilatación
coronaria
3. Factores determinantes del tono vascular: la RV debe
ser rebasada para la expulsión de sangre y el tono venoso
rige el volumen que retorna al corazón y la tensión
diastólica
Los medicamentos pueden relajar el musculo
liso vascular de diferentes maneras:
1. Activación de guanilciclasa por ON, incrementa
cGMP el cual facilita la desfosforilación de las
cadenas ligeras de miosina evitando su
interacción con actina
2. Disminución del Ca intracelular el cual modula
la activación de la cinasa de la cadena ligera
de miosina
3. Estabilización de la despolarización cerca del
potencial de reposo al aumentar la
permeabilidad del K (diazoxido, minoxidil)
4. Incremento de cAMP lo que inactiva la cinasa
de las cadenas ligeras de miosina la enzima
responsable de desencadenar la interacción
(agonistas B2, no utilizados en angina porque
también estimulan al corazón, Fenoldopam)
Farmacología Para el Tratamiento de la Angina;
Nitratos y Nitritos
FARMACOCINETICA:
Profármacos fuentes exógenas de ON al reducirse
Reductasa hepática de nitratos orgánicos elimina los grupos
nitratos de forma gradual de la molécula madre inactivando
al fármaco
Por ello la BD es < 10-20% vía oral, la vía sublingual,
transdérmica, evitan el 1er paso (nitroglicerina)
Duración de su efecto 15-30 minutos; vida ½, 2-8 minutos
de los compuestos no cambiados por el metabolismo
Los metabolitos parcialmente desnitratados duran hasta
3 horas
De los metabolitos de la nitroglicerina los derivados
dinitrato son vasodilatadores y de ellos depende su
acción por vía oral
El metabolito del dinitrato, el 5-mononitrato de isosorbida
es activo y se vende para uso oral, con una BD del
100%
Excreción renal como glucurónidos
Farmacodinámica:
Mecanismo de acción: La nitroglicerina es desnitratada por
la glutation S-Transferasa en el músculo liso liberando el ion
nitrito que se transforma en oxido nítrico el cual activa la
guanilciclasa y aumenta cGMP
Se produce tolerancia por la disminución de grupos
sulfhidrilo hísticos, y por generación de radicales de oxigeno
cGMP facilita la desfosforilación de las cadenas ligeras de
miosina evitando su interacción con actina
Efectos en órganos y sistemas
Relaja todos los tipos de músculo liso, pero no el estriado
Relaja arterias y venas de grueso calibre, y coronarias, pero
los ateromas pueden impedir esto ultimo
Disminuye la precarga por incremento de la capacitancia
venosa (puede dar hipotensión ortostática, y sincope)
Bajan la presión de vasos pulmonares, y el tamaño y gasto
cardiaco
En la ICC la precarga es anormalmente grande teniendo los
nitratos efecto beneficioso en el GC al bajarla
Efectos indirectos peligrosos por respuestas
compensatorias (barorreceptor y simpático)
La retención de Na y H2O contribuyen a la tolerancia
Hay relajación de músculo liso de bronquios y tubo
digestivo y urinario sin utilidad clínica
Producen cefalea pulsátil, rubor facial
Estimulan la guanilciclasa de plaquetas disminuyendo la
agregación (sin beneficio clínico comprobado)
El nitrito de amilo e isobutilo se inhalan como afrodisíacos
El ion nitrito reacciona con la HB que contiene Fe ferroso
produciendo meta HB que contiene Fe férrico y < afinidad por
el O2 por lo que a grandes dosis producen seudocianosis, e
hipoxia hística
En lactantes amamantados la flora intestinal puede trasformar
nitrato inorgánico en nitrito
El nitrito de sodio para curar carnes es otra fuente;
estos aumentan el riesgo
En la industria de explosivos trabajadores presentan
cefalea día lunes que desaparece por la tolerancia, x
compuestos volátiles
Nitrosaminas de la dieta que son formadas por la
combinación de nitratos y nitritos con aminas, son
carcinógenos potentes, pero no a las dosis de los
nitratos usados en angina
Mecanismos del efecto clínico:
Disminución de: precarga, volumen intracardiaco, P/A,
presión intraventricular, y del volumen ventricular izquierdo
hacen que aminore la tensión parietal y haya menor
demanda de O2 siendo su principal acción en el TX de
angina de esfuerzo
También amplían el calibre de las coronarias epicárdicas de
grueso calibre
Rara vez puede haber aumento paradójico de la demanda
de O2 por taquicardia refleja
En la angina variante reducen el espasmo
En el síndrome coronario agudo de la angina inestable
dilatan las coronarias y aminoran la necesidad de O2
Usos clínicos:
Para el TX inmediato, formas sublinguales e IV en casos
graves
Para el TX de mantenimiento preparados de absorción lenta
bucal y transdérmica
Siempre existe el problema que inducen tolerancia
Los nitratos están contraindicados en HIC
Nitratos y nitritos utilizados para el tratamiento de la angina de
pecho características farmacocinéticas:
Otros nitrovasodilatadores:
Nicorandil activa un intercambiador de Na/Ca y reduce el
Ca intracelular, además activa canales de K cardiacos,
aprobado para angina en Europa y Japón
Molsidomina profármaco que se convierte en metabolito
liberador de ON no produce tolerancia no disponible EEUU
Fármacos usados en la disfunción eréctil:
La erección se produce por liberación de ON x nervios no
adrenérgicos ni colinérgicos vinculado con descargas
parasimpáticas; el ON aumenta cGMP
Dicha acción en el músculo liso de los cuerpos cavernosos
permite llegada de sangre a presión permitiendo la erección
siempre y cuando la innervación parasimpática este intacta
El simpático se encarga de la eyaculación
Sildenafil, tadalafil, vardenafil, avanafil, inhiben la PDE-5
evitando la degradación del cGMP
Potencian la acción de nitratos, se debe esperar mínimo 6h
después de la ingestión
De lo contrario hipotensión y riesgo de IAM
Cuidado con productos naturales que contienen análogos
Otro uso de estos medicamentos es la HTP del recién nacido
También se puede utilizar ON inhalado para HTP en RN
Antagonistas De Los Canales Del Calcio:
Los conductos de Ca sensibles al voltaje tipo L o lentos
median su entrada hacia células de musculo liso, miocito
cardiaco y células de los nodos SA y AV, además neuronas
Existen otros canales de Ca: T, N, P/Q, R dispuestos en
corazón, neuronas, flagelo del espermatozoide
No dihidropiridinas: Verapamil y diltiazem (uso IV)
Dihidropiridinas: prototipo nifedipina
Farmacología clínica de los antagonistas de los
conductos de calcio
Katzung 15ª edición.
Farmacodinámica:
Dihidropiridinas se unen en la subunidad alfa 1 del c. tipo L
Verapamil y diltiazem en otra región de la misma unidad
Las regiones son estéreo selectivas con diferente potencia
según el enantiómero
Los fármacos actúan desde el lado interno de la membrana
uniéndose mas al estado abierto e inactivo del canal
La fijación del fármaco disminuye la frecuencia de abertura
en reacción a la despolarización
El efecto es una disminución de la corriente de Ca
transmembrana relajando el músculo liso de los vasos y el
cardiaco con disminución de contractilidad, frecuencia del
marcapaso, y velocidad de conducción del nodo AV por
impedir la activación de la cinasa de la cadena ligera de
miosina
Canal tipo L y sus subunidades
Efecto en órganos y sistemas:
Relajan músculo liso de vasos y menos de bronquiolos,
tubo digestivo y útero
No tienen acción en musculo estriado
Arteriolas mas sensibles que venas bajando la P/A con
menos hipotensión ortostática
La disminución de la RVP es un mecanismo beneficioso en
angina de esfuerzo
En angina variante disminuyen el tono coronario
Disminuyen el ingreso de Ca en las células del musculo
cardiaco bajando el GC, y FC (otro mecanismo para
bajar la necesidad de O2 en angina)
Las dihidropiridinas tienen mayor efecto en músculo liso
vascular y menor en corazón
Varían en la selectividad, nimodipina es selectiva en
vasos cerebrales disminuye el vasoespasmo después de
HSA, pero se desaconseja actualmente
Nicardipina tiene el mismo uso
Mecanismo de efectos clínicos:
Disminuyen la contractilidad, RVP, FC, presión
intraventricular, bajando la tensión parietal del ventrículo
izquierdo, y por ende, la necesidad de O2
También alivian y evitan el espasmo focal de coronarias que
interviene en angina variante siendo el TX profiláctico mas
eficaz en esta forma de angina
Los tejidos del nodo SA y AV dependen de Ca y son
afectados por el verapamil, menos por diltiazem, y
aun menos por las DHP
V y D se usan en el TX de la TSV de reentrada y para
disminuir la respuesta ventricular en la fibrilación o
fluter auricular
Nifedipina no efecto en la conducción siendo mas
segura en presencia de anomalías de la conducción
V y D tienen efecto antagónico simpático
Nifedipina carece de este efecto, (mas taquicardia refleja
frente a la vasodilatación)
En angina inestable los antagonistas de Ca de liberación
inmediata y acción breve agravan el peligro de IAM
Como bajan el GC no usar en IC (excepción amlodipina; no
aumenta mortalidad en IC x disfunción sistólica de VI)
V y D no se deben combinar con BB
Beta Bloqueadores:
A pesar de no ser vasodilatadores por excelencia,
(excepción BB vasodilatadores), se usan en angina ya que
disminuyen la FC, PA, contractilidad; < necesidad de O2 en
reposo y ejercicio
La disminución de la FC incrementa tiempo para el riego
diastólico coronario
Útiles para TX de la isquemia asintomática que no origina
dolor pero sí signos en EKG
La administración de un BB a largo plazo acorta el tiempo
total de isquemia/día
Disminuyen la mortalidad de ptes con IAM reciente y
prolongan la supervivencia y evitan el ACV en ptes
hipertensos
Contraindicados en asma (no selectivos), bloqueo AV,
insuficiencia grave e inestable del VI, producen fatiga, <
tolerancia a ejercicio, insomnio, pesadillas, disfunción eréctil
Otros fármacos:
• Trimetazidina: miocardio utiliza ác. grasos como sustrato energía
• Su oxidación necesita mas O2
• Cambia el metabolismo hacia utilización de glucosa, bajando la
necesidad de O2
• Ranolazina: reduce una corriente de Na tardía que facilita la
entrada de Ca por el intercambiador Na/Ca disminuyendo el Ca
intracelular bajando la tensión diastólica, la contractilidad y el
trabajo, aprobada para angina estable
• Ivabradina inhibe canales de Na en el nodo SA aprobada para IC
y fuera de EEUU para angina
Manual de Farmacología Goodman & Gilman 2ª edición
Farmacología clínica de los antianginosos:
1º. modificación de FRCV (tabaquismo, HTA, hiperlipidemia,
obesidad, depresión)
La farmacoterapia incluye antiplaquetarios (ASA,
clopidogrel), estatinas, IECAs
En angina de esfuerzo se usan nitratos, calcio antagonistas
y BB, uno dos o los tres
También se puede hacer revascularización quirúrgica o a
través de catéter
En angina vaso espástica, nitratos y calcio-antagonistas
solo o combinados
Angina inestable o SCA: antiplaquetarios, heparinas,
nitratos, BB, y bloqueadores Ca
Revascularización precoz o selectiva según se trate de SCA
CEST o SEST
Arteriopatia periférica y claudicación intermitente:
En el músculo estriado aparece dolor al ejercicio por la
obstrucción del flujo sanguíneo por ateromas en arterias de
grueso y mediano calibre
TX es el control de la aterosclerosis con todos sus factores
de riesgo, y la DM
Antiplaquetarios, pentoxifilina, cilostazol
También podría gustarte
- Farmacologia CardiovascularDocumento46 páginasFarmacologia CardiovascularJhonattan GonzálezAún no hay calificaciones
- Angina: fármacos anti anginosos NO, nitratos, antagonistas CaDocumento3 páginasAngina: fármacos anti anginosos NO, nitratos, antagonistas CaNicole PeñaAún no hay calificaciones
- RESUMEN Inotropicos AntianginososDocumento8 páginasRESUMEN Inotropicos AntianginososYULI CRISTINA ZAMBRANO LEITON100% (1)
- Fármacos AntianginososDocumento3 páginasFármacos AntianginososMelina CataldiAún no hay calificaciones
- Cardiopatia Isquémica FarmaDocumento21 páginasCardiopatia Isquémica FarmaMaster TigerAún no hay calificaciones
- Vasodilatadores y Tratamiento de La Angina de PechoDocumento15 páginasVasodilatadores y Tratamiento de La Angina de Pechosh21005Aún no hay calificaciones
- Farmacología Del Sistema CardiovascularDocumento12 páginasFarmacología Del Sistema CardiovascularFernanda P'GonzálezAún no hay calificaciones
- AntianginososDocumento12 páginasAntianginososdaniela marcanoAún no hay calificaciones
- Cardiopatía isquémica: isquemia miocárdica y factoresDocumento8 páginasCardiopatía isquémica: isquemia miocárdica y factoresemely perezAún no hay calificaciones
- Antianginosos 2020.1Documento85 páginasAntianginosos 2020.1leslieolaya11Aún no hay calificaciones
- Insuficiencia Cardiaca AgudaDocumento48 páginasInsuficiencia Cardiaca AgudaCarolinaAún no hay calificaciones
- Anotaciones FarmacoDocumento10 páginasAnotaciones FarmaconathaliaAún no hay calificaciones
- Angina de pechoDocumento7 páginasAngina de pechoDoego BarreraAún no hay calificaciones
- Antianginosos RDocumento33 páginasAntianginosos RDenis MilanAún no hay calificaciones
- 5-Vasodilatadores y Angina de Pecho MioDocumento30 páginas5-Vasodilatadores y Angina de Pecho MioAnderson SalgadoAún no hay calificaciones
- AINES, insuficiencia cardíaca y función renalDocumento93 páginasAINES, insuficiencia cardíaca y función renalSussy Jurado GrimaldoAún no hay calificaciones
- Aines, insuficiencia cardíaca y efectos de los fármacosDocumento12 páginasAines, insuficiencia cardíaca y efectos de los fármacoslorena rodriguezAún no hay calificaciones
- Bolillero Fármaco II Cátedra I SandyDocumento209 páginasBolillero Fármaco II Cátedra I SandyJosé LopesAún no hay calificaciones
- Farmacologia CardiovascularDocumento7 páginasFarmacologia CardiovascularCatalina Francisca Alfaro QuirogaAún no hay calificaciones
- Bloqueadores de CalcioDocumento17 páginasBloqueadores de CalcioJose RiveraAún no hay calificaciones
- Isquemia Miocardica e HTADocumento102 páginasIsquemia Miocardica e HTACátedra de Farmacología de la Escuela de Medicina de La UNIVERSIDAD DEL ZULIA100% (1)
- Capítulo 21: Fármacos Con Efecto Inotrópico PositivoDocumento7 páginasCapítulo 21: Fármacos Con Efecto Inotrópico PositivoAndrea FerreraAún no hay calificaciones
- CASO CLÍNICO Farmacología CardiovascularDocumento11 páginasCASO CLÍNICO Farmacología CardiovascularMargarita GuevaraAún no hay calificaciones
- Levosimedán Mecanismo de AcciónDocumento13 páginasLevosimedán Mecanismo de AcciónMauricio Salazar RamosAún no hay calificaciones
- Farmacos Segundo Año EnfermeríaDocumento30 páginasFarmacos Segundo Año EnfermeríaPao Morales GonzalezAún no hay calificaciones
- Calcio Antagonist AsDocumento6 páginasCalcio Antagonist AsAlejandra Perez RemisAún no hay calificaciones
- Farmacología - AntihipertensivosDocumento19 páginasFarmacología - AntihipertensivosMajo 04Aún no hay calificaciones
- ANTIAGINOSOSDocumento8 páginasANTIAGINOSOSMelissa Alely Mariños RaymundoAún no hay calificaciones
- Repaso de FarmacologiaDocumento10 páginasRepaso de FarmacologiaWanda Laritza Bretón PaulaAún no hay calificaciones
- Farmacos AntianginososDocumento35 páginasFarmacos AntianginososAngel Vasquez Villar100% (1)
- Tema 7 y 8. Aparato CardiovascularDocumento14 páginasTema 7 y 8. Aparato CardiovascularÁngela RomeroAún no hay calificaciones
- Tratamiento farmacológico de la angina de pecho y la insuficiencia cardiacaDocumento32 páginasTratamiento farmacológico de la angina de pecho y la insuficiencia cardiacasoymedicoudeaAún no hay calificaciones
- Farmacologia de La Hipertension Arterial II PDFDocumento98 páginasFarmacologia de La Hipertension Arterial II PDFIsaac Monterrosa100% (1)
- Farmacología de La ICCDocumento14 páginasFarmacología de La ICCAdri BaresAún no hay calificaciones
- Tratamiento de Cardiopatía IsquémicaDocumento29 páginasTratamiento de Cardiopatía IsquémicaFrancisco GuerraAún no hay calificaciones
- Vasodilatadores arteriales y venososDocumento90 páginasVasodilatadores arteriales y venososvictoramadoAún no hay calificaciones
- FarmacoDocumento18 páginasFarmacoKaren Lissette Alberto FigueroaAún no hay calificaciones
- Fármacos VasodilatadoresDocumento40 páginasFármacos VasodilatadoresAngela Mejia ArmasAún no hay calificaciones
- Antianginosos. Medicina. UNMSM 2018Documento41 páginasAntianginosos. Medicina. UNMSM 2018Angel Vasquez VillarAún no hay calificaciones
- Fármacos y Corazón PDFDocumento17 páginasFármacos y Corazón PDFJonatan Aliaga RodriguezAún no hay calificaciones
- Vasodilatadores arteriales y venososDocumento90 páginasVasodilatadores arteriales y venososPilar OngayAún no hay calificaciones
- 06 Farmacología CardiovascularDocumento49 páginas06 Farmacología CardiovascularoftaAún no hay calificaciones
- Caso Clinico de FarmacologiaDocumento3 páginasCaso Clinico de FarmacologiaChiquinquira LunaAún no hay calificaciones
- Angina de pecho: causas, síntomas y tratamiento con fármacosDocumento3 páginasAngina de pecho: causas, síntomas y tratamiento con fármacoskenia alvesAún no hay calificaciones
- Tratamiento cardiopatía isquémicaDocumento80 páginasTratamiento cardiopatía isquémicavicente ortizAún no hay calificaciones
- 1 Isquemia MiocardicaDocumento35 páginas1 Isquemia MiocardicaSidonia SuazoAún no hay calificaciones
- Cardiopatía isquémica: causas, manifestaciones y tratamientoDocumento47 páginasCardiopatía isquémica: causas, manifestaciones y tratamientoPalber Plata ChávezAún no hay calificaciones
- Antianginosos - AtlasDocumento21 páginasAntianginosos - AtlascarjhnlobjAún no hay calificaciones
- ApuntesDocumento20 páginasApuntesJosé SalvadoAún no hay calificaciones
- TX de La Insuficiencia CardiacaDocumento28 páginasTX de La Insuficiencia CardiacaRene Vela100% (1)
- Tema 21-Farmacos-Cardiotonicos-AntiarritmicosDocumento86 páginasTema 21-Farmacos-Cardiotonicos-AntiarritmicosHECTOR HEKERIN LUCAS TELLOAún no hay calificaciones
- 2do Cuatri PATOLGICADocumento91 páginas2do Cuatri PATOLGICAmartinacarril95Aún no hay calificaciones
- Antihipertensivos Doc PresDocumento14 páginasAntihipertensivos Doc Presinextremus_cayado7754Aún no hay calificaciones
- Insuficiencia Cardiaca, Fisiopatologia, TratamientoDocumento18 páginasInsuficiencia Cardiaca, Fisiopatologia, TratamientoGuillermo SevillaAún no hay calificaciones
- ANTIANGINOSOS - Cap 20 - P2Documento6 páginasANTIANGINOSOS - Cap 20 - P2Andrea VacaAún no hay calificaciones
- Antianginosos y Vaasodilatadores CLASEDocumento12 páginasAntianginosos y Vaasodilatadores CLASEManuela Herrera MontoyaAún no hay calificaciones
- Fármacos para La Insuficiencia CardiacaDocumento5 páginasFármacos para La Insuficiencia CardiacaAngelina HernándezAún no hay calificaciones
- Fármacos para La Insuficiencia Cardiaca - 1er ParcialDocumento5 páginasFármacos para La Insuficiencia Cardiaca - 1er ParcialAngelina HernándezAún no hay calificaciones
- Presión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarDe EverandPresión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarCalificación: 5 de 5 estrellas5/5 (1)
- Bien ComúnDocumento2 páginasBien ComúnLuis Miguel De Leon100% (1)
- MORTALIDAD MATERNA EN ADOLESCENTES BioeticaDocumento5 páginasMORTALIDAD MATERNA EN ADOLESCENTES BioeticaLuis Miguel De LeonAún no hay calificaciones
- ANTIARRITMICOSDocumento55 páginasANTIARRITMICOSLuis Miguel De LeonAún no hay calificaciones
- Vía pentosa-fosfato en el eritrocitoDocumento60 páginasVía pentosa-fosfato en el eritrocitoLuis Miguel De LeonAún no hay calificaciones
- TermometroDocumento21 páginasTermometroÁlvaro PérezAún no hay calificaciones
- Agabegi. Introducción A La Medicina Clínica. 3 EdiciónDocumento560 páginasAgabegi. Introducción A La Medicina Clínica. 3 EdiciónLuisa MAAún no hay calificaciones
- Villena Riesgo QuirúrgicoDocumento44 páginasVillena Riesgo QuirúrgicoJosé Porfirio Rodríguez MartínezAún no hay calificaciones
- Alter Genericos Vademecum 02 2022Documento250 páginasAlter Genericos Vademecum 02 2022Ana Cortes GrandeAún no hay calificaciones
- CardiovascularDocumento19 páginasCardiovascularElaine Sofia Verenises lacuadraAún no hay calificaciones
- SICA: Cuidado enfermero en urgencias y emergenciasDocumento17 páginasSICA: Cuidado enfermero en urgencias y emergenciasLuisM.CChAún no hay calificaciones
- PAE SCA OficialDocumento25 páginasPAE SCA OficialLiliAra AlvarezAún no hay calificaciones
- Caso Clinico y Cuestionario de Vasodilatadores y Tto. de Angina PDFDocumento3 páginasCaso Clinico y Cuestionario de Vasodilatadores y Tto. de Angina PDFNoemi SaraiAún no hay calificaciones
- Angina de Pecho (Evelyn) 1Documento8 páginasAngina de Pecho (Evelyn) 1Yaki CamposdiazdiazAún no hay calificaciones
- Emergencias M Dicas en Odontolog A - Dias de Andrade RanaliDocumento384 páginasEmergencias M Dicas en Odontolog A - Dias de Andrade RanaliStanaAlehgna67% (6)
- CORONARIOPATIASDocumento15 páginasCORONARIOPATIASRobert RamosAún no hay calificaciones
- Ppt#2 Sindrome Coronario AgudoDocumento88 páginasPpt#2 Sindrome Coronario AgudoYasmin Morales López100% (1)
- Síndrome Coronario Agudo: Javiera Mancilla Marín Dra. Yohana ZambranoDocumento33 páginasSíndrome Coronario Agudo: Javiera Mancilla Marín Dra. Yohana ZambranoJaviera MancillaAún no hay calificaciones
- AntianginososDocumento2 páginasAntianginososIsaí PQAún no hay calificaciones
- 36 586 A 10 Endarterectomia CarotideaDocumento11 páginas36 586 A 10 Endarterectomia CarotideaAleksandar VilaAún no hay calificaciones
- Caso 6 ResueltoDocumento3 páginasCaso 6 ResueltoDanAún no hay calificaciones
- SCA: Síndrome Coronario AgudoDocumento99 páginasSCA: Síndrome Coronario AgudoAndres BermudezAún no hay calificaciones
- Infarto Agudo Del MiocardioDocumento3 páginasInfarto Agudo Del MiocardioAndrea Nicole Meza GarciaAún no hay calificaciones
- 50 Trastornos Asociados Al EstresDocumento104 páginas50 Trastornos Asociados Al EstresbultisAún no hay calificaciones
- Sintesis U de Chile Tomo I-1 PDFDocumento676 páginasSintesis U de Chile Tomo I-1 PDForlando gonzalez100% (3)
- Enfermedades Sistémicas .Documento36 páginasEnfermedades Sistémicas .Vasiliki KonstantopoulouAún no hay calificaciones
- Farmacos TareaDocumento6 páginasFarmacos TareaNANCY VERÓNICA GOMEZ SÁENZAún no hay calificaciones
- HTA y Cardiopatía: Diagnóstico y TratamientoDocumento7 páginasHTA y Cardiopatía: Diagnóstico y TratamientoDiego Pinto ColicheoAún no hay calificaciones
- Bloqueantes Del Canal Del CalcioDocumento2 páginasBloqueantes Del Canal Del CalcioJulieth Burgos VasquezAún no hay calificaciones
- 2018 14 Circ - CoronariaDocumento27 páginas2018 14 Circ - CoronariaMineSita100% (1)
- Angina Vasoespastica Prinzmetal PDFDocumento66 páginasAngina Vasoespastica Prinzmetal PDFjulian100% (1)
- Primer Parcial Patología HumanaDocumento18 páginasPrimer Parcial Patología HumanaRoel EspinozaAún no hay calificaciones
- CardiopatiasDocumento4 páginasCardiopatiasBernard HubbardAún no hay calificaciones
- Neurocirugia v44n1 2018Documento110 páginasNeurocirugia v44n1 2018zombAún no hay calificaciones
- Sindromes Coronarios AgudosDocumento7 páginasSindromes Coronarios AgudosDaniela JassoAún no hay calificaciones
- CARDIO - PatologiasDocumento25 páginasCARDIO - PatologiasKaren FloresAún no hay calificaciones