0% encontró este documento útil (0 votos)
41 vistas21 páginasPancreatitis Aguda
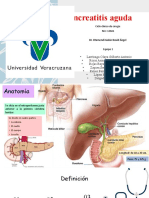
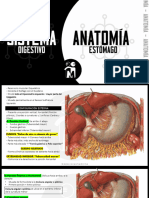
El documento proporciona información sobre pancreatitis aguda, incluyendo su definición, epidemiología, etiología, fisiopatología, características clínicas, diagnóstico, tratamiento y prevención. La pancreatitis aguda es una inflamación del páncreas que se presenta con dolor abdominal agudo y aumento de enzimas pancreáticas. Sus causas más comunes son de origen biliar o por consumo excesivo de alcohol. El tratamiento se enfoca en la estabilización y soporte con fluidoterapia, analgésicos y
Cargado por
HECTOR OCTAVIO MAQUERA CALDERONDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
41 vistas21 páginasPancreatitis Aguda
El documento proporciona información sobre pancreatitis aguda, incluyendo su definición, epidemiología, etiología, fisiopatología, características clínicas, diagnóstico, tratamiento y prevención. La pancreatitis aguda es una inflamación del páncreas que se presenta con dolor abdominal agudo y aumento de enzimas pancreáticas. Sus causas más comunes son de origen biliar o por consumo excesivo de alcohol. El tratamiento se enfoca en la estabilización y soporte con fluidoterapia, analgésicos y
Cargado por
HECTOR OCTAVIO MAQUERA CALDERONDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd