Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Periodontitis Resumen
Cargado por
Estefani Romero Garcia0 calificaciones0% encontró este documento útil (0 votos)
19 vistas3 páginasTítulo original
PERIODONTITIS.RESUMEN
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
19 vistas3 páginasPeriodontitis Resumen
Cargado por
Estefani Romero GarciaCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 3
ASIGNATURA: CLINICA INTEGRADA
PACIENTE ADULTO Y GERIATRICO
RESUMEN PERIODONTITIS
Anteriores intentos de clasificación de la periodontitis han estado enfocadas en la
cuestión de si las presentaciones de caso con un fenotipo diferente representan
enfermedades diferentes o variaciones de una única enfermedad.
“La clasificación de la periodontitis aceptada a nivel internacional, publicada en
1999, aportó una estructura operativa que ha sido utilizada de forma extensa tanto
en la práctica clínica como en investigación científica”. Sin embargo, presenta
limitaciones significativas.
“Nueva Clasificación del 2017 World Workshop on Periodontal and Periimplant
Diseases and Conditions”
Un sistema de clasificación basado únicamente en la gravedad de la enfermedad
no identifica dimensiones importantes de la enfermedad de una persona,
complejidad y los factores.
Un nuevo esquema de clasificación de periodontitis. Las formas de la enfermedad
descritas anteriormente como “crónica” o “agresiva” ahora se describen en una
única categoría de “periodontitis”. Tres formas de periodontitis: 1. Periodontitis; 2.
Periodontitis necrotizante; 3. Periodontitis como manifestación directa de
enfermedades sistémicas.
Se creo un sistema multidimensional basado en estadios y grados para describir
en mayor detalle las diferentes manifestaciones de periodontitis en los casos
individuales.
Los estadios describen la gravedad y extensión de la enfermedad, los grados
describen la probabilidad de su progresión.
Enfermedad inflamatoria crónica multifactorial asociada a biofilm de placa
bacteriana y caracterizada por la destrucción progresiva del aparato de sostén del
diente, con inflamación que conduce a la pérdida de inserción periodontal.
Formación de un biofilm bacteriano inicia la inflamación gingival, la enfermedad de
la periodontitis se caracteriza por tres factores:
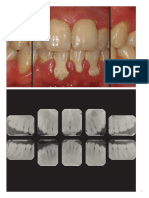
La pérdida de los tejidos de sostén periodontales, manifestada a través de la
pérdida de inserción clínica y la pérdida de hueso alveolar, (valorada
radiográficamente). Presencia de bolsas periodontales; Sangrado gingival. La
evidencia actual respalda la existencia de elementos influyentes multifactoriales
incluyendo el tabaquismo, que actúan sobre respuestas inmunoinflamatorias.
Un sistema de clasificación de periodontitis debería incluir tres componentes:
Identificación de un paciente como un caso de periodontitis; identificación de un
tipo específico de periodontitis; descripción de la presentación clínica y otros
elementos que afectan al manejo clínico, el pronóstico y potencialmente efectos
más amplios sobre la salud tanto oral como sistémica.
Se define como caso de periodontitis cuando la característica primaria es la
pérdida de tejido de sostén periodontal por inflamación, realizando una evaluación
circunferencial de los dientes erupcionados con una sonda periodontal
estandarizada. Encontramos recesión gingival de origen traumático; Caries dental
que se extiende a la región cervical del diente; Presencia de PIC/CAL en la cara
distal de un segundo molar asociada a malposición o extracción de un tercer
molar; Una lesión endodóntica que drena a través del periodonto marginal; La
presencia de una fractura radicular vertical.
De acuerdo con la cantidad de localizaciones que sangran con el sondaje y el
número y la proporción de dientes con profundidades de sondaje por encima de
determinadas mediciones. Cabe recalcar que la inflamación periodontal; medida
en forma de sangrado al sondaje es un parámetro clínico importante para la
evaluación de los tratamientos de la periodontitis y el riesgo residual de padecer la
enfermedad tras el tratamiento.
El grado de destrucción periodontal presente en el momento del diagnóstico
describe la gravedad de la enfermedad, medida por el grado de pérdida de
inserción o pérdida ósea periodontal. Incorpora los dientes perdidos de forma
atribuible a periodontitis. La complejidad del tratamiento. Factores como las
profundidades de sondaje, tipo de pérdida ósea, afectación de furca, movilidad
dentaria, número de ausencias dentarias, colapso de la mordida y la mayor
complejidad del tratamiento tienen que ser incorporados en la clasificación
diagnóstica. Para determinar el diagnostico diferencial se basará en la historia
clínica del paciente, los signos y síntomas específicos de la periodontitis
necrotizante y la presencia o ausencia de una enfermedad sistémica que altere de
forma definitiva la respuesta inmunitaria del hospedador.
Un caso individual de periodontitis debe ser identificado utilizando una sencilla
matriz de cuatro pasos:
Cuando recibimos un paciente por primera vez, debemos comenzar preguntando
si se ha realizado una exploración radiográfica de boca completa adecuada. De
ser así evaluaremos si existe pérdida ósea marginal detectable en alguna región
de la boca. Al detectar pérdida ósea, se sospecha que el paciente tiene
periodontitis. Debemos someter al paciente a una exploración clínica y evaluar la
pérdida de inserción clínica interproximal. En caso de presencia de sangrado al
sondaje en más del 10% de las localizaciones, el paciente recibe un diagnóstico
de gingivitis y si está presente en menos del 10% de las localizaciones, se
diagnostica salud periodontal.
Realizando la exploración intraoral encontramos Perdida de inserción clínica
interproximal determinamos al paciente con sospecha de periodontitis, tenemos
que averiguar si esta Perdida de inserción ha sido causada únicamente por
factores locales. Mediante sondaje periodontal y radiografías de boca completa.
Sondaje es superior a 10%, el diagnóstico será “inflamación gingival en un
paciente con periodontitis”; si es inferior al 10%, el diagnóstico será “paciente con
periodonto reducido pero sano”.
Es necesario tomar en cuenta los auxiliares de diagnóstico para determinar el
estadio: radiografías de boca completa, sondaje periodontal, historia clínica que
refleje la pérdida dentaria por razones periodontales. Evaluaremos la extensión de
la enfermedad, si afecta al menos del 30% de los dientes consideraremos que es
local o al 30% o más será generalizada. Después, definimos el estadio de la
enfermedad valorando la gravedad y la complejidad.
Perdida mayor de 5 mm o si afecta al tercio medio de la raíz en más de dos
dientes adyacentes, será estadio III o IV.
Cuando no hay disponibilidad de registros periodontales previos, se debe calcular
la ratio pérdida ósea/edad a partir de las radiografías de boca completa. Si el valor
está entre 0,25 y 1,0, el diagnóstico es periodontitis de grado B.
Si es inferior a 0,25, el diagnóstico es periodontitis de grado A.
Si es superior a 1,0, el diagnóstico es periodontitis de grado C.
Los grados A y B pueden ser modificados si el paciente fuma o es diabético.
En los casos en los que se cuente con los registros periodontales del paciente, se
deberá calcular la tasa de progresión de la periodontitis a lo largo de los cinco
años anteriores. Si esta progresión es inferior a 2 mm, el diagnóstico es
periodontitis de grado B. Si no ha habido progresión en cinco años, el diagnóstico
es periodontitis de grado A. Si la progresión ha sido de 2 mm o más, el diagnóstico
es periodontitis de grado C. Los grados A y B pueden ser modificados hacia un
grado más avanzado si el paciente fuma o es diabético.
Opinión
Me parece interesante que explique las razones para modificar la clasificación, y
explicar como podemos llegar a un diagnostico que evalúa no solo las
características clínicas, sino también las condiciones del paciente, con ayuda de
pasos establecidos, que no abarcan solo una situación, sino que nos describe
diferentes formas para diagnosticar, también como podemos declarar que el
paciente esta sano, o si presenta un grado de afectación leve. También nos
permite valorar los factores que vuelven al paciente predisponente a padecer un
grado mayor de afectación.
Referencias bibliográficas
Sanz M, Tonetti M. Nueva Clasificación sobre enfermedades y condiciones
periodontales y periimplantarias Periodontitis. European Federation of
Periodontology. 2019 Julio.
Sanz , Tonetti. Periodontitis: árbol clínico de toma de decisiones para la
clasificación por estadios y grados. European Federation of Periodontology. 2019
julio.
También podría gustarte
- VIH y Terapia de Aceptación y Compromiso: adherencia, protocolos de intervención y casos clínicosDe EverandVIH y Terapia de Aceptación y Compromiso: adherencia, protocolos de intervención y casos clínicosAún no hay calificaciones
- 12 Tonetti - Et - Al-2018-Journal - of - Clinical - Periodontology - En.esDocumento13 páginas12 Tonetti - Et - Al-2018-Journal - of - Clinical - Periodontology - En.esLaura AyalaAún no hay calificaciones
- ORACIÓN DE VÍSPERAS Ante El SantísimoDocumento61 páginasORACIÓN DE VÍSPERAS Ante El Santísimo1985Víctor100% (4)
- Guía Diagnóstico Periodontal - PeriodontitisDocumento25 páginasGuía Diagnóstico Periodontal - Periodontitisk5xpzyjjgbAún no hay calificaciones
- Tratamiento de La Periodontitis en Estadios I-IiiDocumento10 páginasTratamiento de La Periodontitis en Estadios I-IiiLesly HerreraAún no hay calificaciones
- Enfermedades PeriodontalesDocumento11 páginasEnfermedades Periodontalesluis bautistaAún no hay calificaciones
- Articulos PeriodonciaDocumento7 páginasArticulos PeriodonciaCompras Super Farmacia del MercadoAún no hay calificaciones
- Articulo Introduccion de La Nueva Clasificacion Periodontal 2018Documento16 páginasArticulo Introduccion de La Nueva Clasificacion Periodontal 2018claudia.quinones018Aún no hay calificaciones
- Tema #6Documento14 páginasTema #6VANESSA ISHIKAWA CARI MAMANIAún no hay calificaciones
- Adulto 2 Examen Periodontal BasicoDocumento6 páginasAdulto 2 Examen Periodontal BasicoSteffany Uribe GuanelAún no hay calificaciones
- Clasificación de La Enfermedad Periodontal 2018Documento8 páginasClasificación de La Enfermedad Periodontal 2018Pam FNAún no hay calificaciones
- Clasificacion DG PeriodontalDocumento9 páginasClasificacion DG PeriodontalodraciricardoAún no hay calificaciones
- No. 13. Salud Periodontal Clinica - Caracteristicas.Documento37 páginasNo. 13. Salud Periodontal Clinica - Caracteristicas.Biecel Guerrero cruzAún no hay calificaciones
- Diagnóstico y Clasificación de Enfermedad PeriodontalDocumento23 páginasDiagnóstico y Clasificación de Enfermedad PeriodontalFeñaAlbarránAún no hay calificaciones
- Separata de Perio Clasificacion y AtmDocumento15 páginasSeparata de Perio Clasificacion y AtmNayAún no hay calificaciones
- Examen PeriodontalDocumento11 páginasExamen PeriodontalMARIA JOSE PIÑERES RAMOSAún no hay calificaciones
- Plan de Tratamiento PeriodontalDocumento6 páginasPlan de Tratamiento PeriodontalLucas DíazAún no hay calificaciones
- Periodoncia ArticulosDocumento56 páginasPeriodoncia ArticulosRaquel AldamaAún no hay calificaciones
- Nueva Clasificacion PeriodontalDocumento21 páginasNueva Clasificacion PeriodontalJENNY ALEJANDRA DURANGO LOPEZAún no hay calificaciones
- Periodontitis Concenso (Articulo)Documento15 páginasPeriodontitis Concenso (Articulo)Susana TobónAún no hay calificaciones
- DIAGNÓSTICO PERIODONTAL AntiguoDocumento6 páginasDIAGNÓSTICO PERIODONTAL AntiguoMONICA DANIELA ROMERO NOCUAAún no hay calificaciones
- Modulo 1Documento12 páginasModulo 1VanjraAún no hay calificaciones
- Avances en PeriodonciaDocumento17 páginasAvances en PeriodonciaMARIA FERNANDA CAún no hay calificaciones
- Nueva Clasificación de PeriodontitisDocumento3 páginasNueva Clasificación de PeriodontitisАртур Медрано ДиасAún no hay calificaciones
- Articulo PeriodonciaDocumento4 páginasArticulo Periodonciamaleny rodriguezAún no hay calificaciones
- Evolucion de Las Enfermedades PeriodontalesDocumento15 páginasEvolucion de Las Enfermedades PeriodontalesAna GodoyAún no hay calificaciones
- Pasos Del Tto Periodontal 2023Documento18 páginasPasos Del Tto Periodontal 2023Martty BaAún no hay calificaciones
- Perio Tema 18Documento12 páginasPerio Tema 18Alejandro ChávezAún no hay calificaciones
- Staging and Grading Periodontitis Tonetti - .En - EsDocumento13 páginasStaging and Grading Periodontitis Tonetti - .En - EsDaniela Ponce MolinaAún no hay calificaciones
- Mantenimiento PeriodontalDocumento12 páginasMantenimiento PeriodontalMoni HerreraAún no hay calificaciones
- Trombelli - Plaque Induced Gingivitis - Case Definition INDIVIDUAL - En.esDocumento24 páginasTrombelli - Plaque Induced Gingivitis - Case Definition INDIVIDUAL - En.esSergio AndrésAún no hay calificaciones
- Nuevo Esquema de Clasificación para Enfermedades y Afecciones Periodontales y Periimplantes Introducción y Cambios Clave de La Clasificación de 1999Documento7 páginasNuevo Esquema de Clasificación para Enfermedades y Afecciones Periodontales y Periimplantes Introducción y Cambios Clave de La Clasificación de 1999Laura Lisset Santiago JiménezAún no hay calificaciones
- J Clinic Periodontology - 2018 - Tonetti - Staging and Grading of Periodontitis Framework and Proposal of A New - En.esDocumento13 páginasJ Clinic Periodontology - 2018 - Tonetti - Staging and Grading of Periodontitis Framework and Proposal of A New - En.esCarlos BarreraAún no hay calificaciones
- Artículo de Enfermedad PeriodontalDocumento37 páginasArtículo de Enfermedad PeriodontalPerla Esmeralda Murillo MunguíaAún no hay calificaciones
- Clasificacion de Las Enfermedades Periodontales - 20240422 - 005914 - 0000Documento45 páginasClasificacion de Las Enfermedades Periodontales - 20240422 - 005914 - 0000innovadentalacapulcoAún no hay calificaciones
- Nueva Clasificacion de Enfermedades PeriodontalesDocumento15 páginasNueva Clasificacion de Enfermedades PeriodontalesRogerSarango100% (1)
- Enfermedad PeriodontalDocumento48 páginasEnfermedad Periodontalfanylc266Aún no hay calificaciones
- Monografia Expo Perio - OrtoDocumento26 páginasMonografia Expo Perio - OrtoAlejandro Aranzábal NavarreteAún no hay calificaciones
- Pronostico Y Diagnostico de La Enfermedad PeriodontalDocumento4 páginasPronostico Y Diagnostico de La Enfermedad PeriodontalRODOLFOCAROAún no hay calificaciones
- Periodontitis Estadio 1Documento15 páginasPeriodontitis Estadio 1juanks1Aún no hay calificaciones
- Valoración Diagnostico, Plan de TratamientoDocumento42 páginasValoración Diagnostico, Plan de TratamientoMariana RodriguezAún no hay calificaciones
- El 1999 Clasificación de La PeriodontitisDocumento18 páginasEl 1999 Clasificación de La PeriodontitisJose L LlanosAún no hay calificaciones
- Cuestionario Periodoncia Audrey 1099540Documento7 páginasCuestionario Periodoncia Audrey 1099540audrey fortuna sosaAún no hay calificaciones
- Salud Periodontal y Enfermedades y Condiciones GingivalesDocumento11 páginasSalud Periodontal y Enfermedades y Condiciones GingivalesRosario MolinaresAún no hay calificaciones
- Clasificacion PeriodontalDocumento4 páginasClasificacion Periodontalbrenda acevesAún no hay calificaciones
- Perio Ii - 2021Documento108 páginasPerio Ii - 2021florenciaAún no hay calificaciones
- Nueva Clasificación de La Enfermedad PeriodontalDocumento4 páginasNueva Clasificación de La Enfermedad PeriodontalOmar Alejandro Infante FernandezAún no hay calificaciones
- Clasificación de Las Enfermedades PeriodontalesDocumento33 páginasClasificación de Las Enfermedades PeriodontalesGetsemani DíazAún no hay calificaciones
- Marco TeoricoDocumento13 páginasMarco TeoricoKatia De La Cruz AlfonsoAún no hay calificaciones
- Articulo PerioDocumento4 páginasArticulo PerioMAGDA KARINA GOMEZAún no hay calificaciones
- Nueva Clasificación de Enfermedades PeriodontalesDocumento10 páginasNueva Clasificación de Enfermedades PeriodontalesVania CaroAún no hay calificaciones
- Pronostico 2015Documento5 páginasPronostico 2015Gema Figueroa LuengoAún no hay calificaciones
- Mantenimiento PeriodontalDocumento19 páginasMantenimiento PeriodontalZuliyen Carrillo RiosAún no hay calificaciones
- Chapple Et Al-2018-Journal of Clinical Periodontology - En.esDocumento10 páginasChapple Et Al-2018-Journal of Clinical Periodontology - En.esdaruAún no hay calificaciones
- Papapanou Et Al-2018-Journal of Clinical Periodontology - En.esDocumento9 páginasPapapanou Et Al-2018-Journal of Clinical Periodontology - En.esbourlazcAún no hay calificaciones
- 6 Chapple Et Al-2018-Journal of Clinical Periodontology-2Documento10 páginas6 Chapple Et Al-2018-Journal of Clinical Periodontology-2Irving FigueroaAún no hay calificaciones
- Resumen - Nueva Clasificación - Wendy RiveraDocumento5 páginasResumen - Nueva Clasificación - Wendy RiveraWendy Y Rivera CamaraAún no hay calificaciones
- Mantenimiento PeriodontalDocumento4 páginasMantenimiento PeriodontalCamilaAún no hay calificaciones
- La Nueva Clasificación de La Enfermedad Periodontal. Sección 104O1.Documento3 páginasLa Nueva Clasificación de La Enfermedad Periodontal. Sección 104O1.Valeria PucciaAún no hay calificaciones
- Enfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3De EverandEnfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3Calificación: 5 de 5 estrellas5/5 (1)
- Reacción de HillsDocumento1 páginaReacción de HillsEstefani Romero GarciaAún no hay calificaciones
- Extracción de CloroplastosDocumento1 páginaExtracción de CloroplastosEstefani Romero GarciaAún no hay calificaciones
- Biofilm y Placa DentobacterianaDocumento8 páginasBiofilm y Placa DentobacterianaEstefani Romero GarciaAún no hay calificaciones
- Icdas CambraDocumento3 páginasIcdas CambraEstefani Romero GarciaAún no hay calificaciones
- Resumen Erupcion Pasiva AlteradaDocumento4 páginasResumen Erupcion Pasiva AlteradaEstefani Romero Garcia100% (1)
- Provisionales AcrilicoDocumento25 páginasProvisionales AcrilicoEstefani Romero GarciaAún no hay calificaciones
- Preparaciones de CoronasDocumento7 páginasPreparaciones de CoronasEstefani Romero GarciaAún no hay calificaciones
- Evaluación Grupal OPTIMIZACIÓNDocumento4 páginasEvaluación Grupal OPTIMIZACIÓNDaniela LeandroAún no hay calificaciones
- Trastornos MentalesDocumento20 páginasTrastornos Mentalessamirs vilcapoma100% (2)
- Anuncio Del Presidente de La NaciónDocumento5 páginasAnuncio Del Presidente de La NaciónSofía SaltoAún no hay calificaciones
- Ensayo Entorno Organizacional en Las Empresas Por Cecilio CarcacheDocumento2 páginasEnsayo Entorno Organizacional en Las Empresas Por Cecilio CarcacheCecilio CarcacheAún no hay calificaciones
- Sesión Indagacion CientificaDocumento4 páginasSesión Indagacion CientificaJave Lara PulacheAún no hay calificaciones
- Propiedades de ArcillasDocumento51 páginasPropiedades de ArcillasEspinoza Pereyra WenerAún no hay calificaciones
- Especificaciones Tecnicas de Centro Civico Queda PDF IDocumento55 páginasEspecificaciones Tecnicas de Centro Civico Queda PDF IGuillermo VilcaAún no hay calificaciones
- Informe #6 Estructura PoblacionalDocumento6 páginasInforme #6 Estructura PoblacionalAlejandra VallejoAún no hay calificaciones
- Motores de CD EjerciciosDocumento40 páginasMotores de CD EjerciciosLuis Antonio SotoAún no hay calificaciones
- Tarea 1 Der Maritimo Omi y EstrucDocumento13 páginasTarea 1 Der Maritimo Omi y EstrucItzel moralesAún no hay calificaciones
- Ok Ok Cap 8 - Analisis de Un Transformador de Potencia Con Nucleo de HierroDocumento73 páginasOk Ok Cap 8 - Analisis de Un Transformador de Potencia Con Nucleo de HierroricardoAún no hay calificaciones
- Cultura Tiahuanaco Resumen para Cuarto GradoDocumento3 páginasCultura Tiahuanaco Resumen para Cuarto GradoFreddie Aguirre0% (2)
- Formulario SurDocumento2 páginasFormulario SurJaviera EastmanAún no hay calificaciones
- Fundamento de Mercados 2Documento7 páginasFundamento de Mercados 2Waldir JimenezAún no hay calificaciones
- GeometríaDocumento12 páginasGeometríagustavo Chi DzulAún no hay calificaciones
- MarchanpdfDocumento3 páginasMarchanpdfFreed WillAún no hay calificaciones
- Ejercicios ThunderbirdDocumento6 páginasEjercicios ThunderbirdPedro FernándezAún no hay calificaciones
- Plantilla Tarea 3Documento17 páginasPlantilla Tarea 3mariianiithagomez18Aún no hay calificaciones
- Tabla de Valoracion de Conductas y ActitudesDocumento3 páginasTabla de Valoracion de Conductas y ActitudesEnrique JimenezAún no hay calificaciones
- Pelicula El JokerDocumento2 páginasPelicula El JokerccamilogueeAún no hay calificaciones
- Informe Semanal 2 (Green Foot)Documento5 páginasInforme Semanal 2 (Green Foot)calebmrdAún no hay calificaciones
- 1.4 Segmentacià N de MercadosDocumento3 páginas1.4 Segmentacià N de MercadosMAYRED GONZALEZ HAún no hay calificaciones
- Memoria Anual 2015Documento108 páginasMemoria Anual 2015Taufik Ismael Chible VilladangosAún no hay calificaciones
- Puente de Los Cobos: Véase TambiénDocumento1 páginaPuente de Los Cobos: Véase TambiénSergio AlvarezAún no hay calificaciones
- Simulacion de Sistema en Word1Documento19 páginasSimulacion de Sistema en Word1wilder edu giron quispeAún no hay calificaciones
- Guía Mii 2s2021Documento43 páginasGuía Mii 2s2021MartinValenciaCrispinAún no hay calificaciones
- Taller de BiologuiaDocumento3 páginasTaller de BiologuiaAlejandro RojasAún no hay calificaciones
- ISR Sobre Dividendos 2019Documento2 páginasISR Sobre Dividendos 2019Juan Andres JiménezAún no hay calificaciones
- Van Rensselaer Potter: Un Paradigma de VidaDocumento22 páginasVan Rensselaer Potter: Un Paradigma de VidaSandra ContrerasAún no hay calificaciones