0% encontró este documento útil (0 votos)
62 vistas14 páginasCriptorquidia: Definición y Diagnóstico
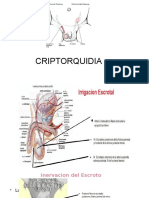
El documento describe la criptorquidia, que es el fracaso de uno o ambos testículos para descender correctamente al escroto. Puede deberse a que el testículo permanece en la cavidad abdominal o en el canal inguinal en lugar de llegar al escroto. El diagnóstico se realiza mediante examen físico y pruebas de imagen como ecografía o resonancia magnética cuando el testículo no es palpable.
Cargado por
Danna Coraima AraujoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
62 vistas14 páginasCriptorquidia: Definición y Diagnóstico
El documento describe la criptorquidia, que es el fracaso de uno o ambos testículos para descender correctamente al escroto. Puede deberse a que el testículo permanece en la cavidad abdominal o en el canal inguinal en lugar de llegar al escroto. El diagnóstico se realiza mediante examen físico y pruebas de imagen como ecografía o resonancia magnética cuando el testículo no es palpable.
Cargado por
Danna Coraima AraujoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd