Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Apunte DIABETES MELLITUS.
Cargado por
JAVIERA ROSARIO ZUÑIGA GONZALEZDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Apunte DIABETES MELLITUS.
Cargado por
JAVIERA ROSARIO ZUÑIGA GONZALEZCopyright:
Formatos disponibles
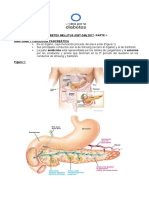
DIABETES MELLITUS TIPO 1 Y TIPO 2
Guillermo Arenas Valencia
La diabetes mellitus es un trastorno metabólico de los hidratos de carbono. El
organismo requiere de energía para funcionar y esta sale del metabolismo de los
nutrientes, especialmente lípidos e hidratos de carbono. Hay órganos como el cerebro
que sacan su energía únicamente de los hidratos de carbono, de manera que disponer
de ellos en forma permanente es vital. La glucosa en sangre (glicemia) es la forma de
disponer de este recurso en forma continua, de modo que mantener sus niveles
normales es muy importante. Los seres vivos y el hombre disponen de 2 periodos en
relación al ciclo nutricional. El periodo absortivo que es cuando el hombre se alimenta,
se produce la digestión y se absorben los nutrientes hacia la sangre y el periodo no
absortivo que ocurre cuando se está en ayunas. Durante el periodo absortivo, se
absorbe la glucosa que viene de la digestión de los hidratos de carbono ingeridos. La
glucosa absorbida tiende a subir en la sangre, pero este nivel se controla porque la
glicemia estimula a las células beta del páncreas que secretan insulina que promueve
que las distintas células de organismo capten la glucosa y la incorporen para su
metabolismo y obtención de energía o para que la glucosa se almacene en el hígado
como glucógeno hepático y en el músculo como glucógeno muscular. De este modo la
glicemia nunca sube de 140 mg/dl en los periodos absortivos. Durante el periodo no
absortivo la glicemia tiende a bajar porque es utilizado por los distintos tejidos del
organismo para obtener energía especialmente el cerebro. Esta baja de la glicemia
inhibe la producción de insulina y estimula a las células alfa de los islotes de langerhans
del páncreas para producir glucagón. El glucagón tiende a vaciar los depósitos de
glucógeno hepático y mantener la glicemia y si el ayuno se prolonga más halla de 6
horas se acaban los depósitos de glucógeno, se estimulan otras hormonas como el
cortisol, la adrenalina y la hormona de crecimiento que estimular la conversión de
parte del hígado de otras sustancias no glucídicas en glucosa, Este proceso se llama
neoglucogénesis. Si el ayuno se prolonga por varios días, la energía empieza a
obtenerse casi exclusivamente de los lípidos y el paciente se enflaquece y si el ayuno
se mantiene se empiezan a consumir las proteínas. Durante todo este periodo se
tiende a que la glicemia se mantenga sobre 60 mg por dl por neoglucogénesis y que la
glucosa sea ocupada casi exclusivamente por el cerebro.
La diabetes mellitus es un trastorno en la cual la glicemia esta sobre 126 mg/dl
en ayunas o sobre 200 mg/dl después de comer. Este trastorno ocurre o porque no hay
insulina suficiente producida por el páncreas o esta es ineficiente por resistencia de los
tejidos a su efecto. La diabetes mellitus se clasifica en 4 formas. La diabetes mellitus
tipo 1 en la cual el páncreas es incapaz de producir insulina. La diabetes mellitus tipo 2
en la cual el páncreas produce insulina incluso más que lo normal pero hay una
resistencia periférica a sus efectos. La Diabetes gestacional que ocurre desde el
segundo trimestre del embarazo por resistencia a la insulina producida por las
hormonas que se elevan en el embarazo como el lactogeno placentario y la diabetes
mellitus secundaria a otra situación patológica como ocurre por ejemplo secundaria a
una enfermedad del páncreas como una pancreatitis, resección de este por un cáncer,
o por un sindrome de Cushing en que el paciente produce altos niveles de cortisol que
producen secundariamente resistencia a la insulina y diabetes mellitus secundaria, los
paciente que por otras enfermedades deben usar altos niveles de corticoides también
tienen resistencia a la insulina y pueden tener altos niveles de glicemia.
La diabetes mellitus tipo 1 suele presentarse desde niño, y obedece
generalmente a una inflamación crónica de las células beta en los islotes de langerhans
por causa inmunitaria o viral. En estos pacientes no hay insulina circulante y su
tratamiento es obligado con insulina, son insulinodependientes. Estos pacientes son
muy frágiles y suelen complicarse con hipoglicemias, que ocurre cuando se ponen la
insulina y no comen o tienen vómitos. Otra complicación aguda frecuente en estos
pacientes es la cetoacidosis diabética y esto ocurre porque la insulina es antilipolÍtica y
evita la degradación de los ácidos grasos en los depósitos de grasa. Al no existir la
insulina puede ocurrir lipolisis de las grasas corporales que dan como producto de la
lipolisis muchos ácidos grasos que son capturados por el hígado y metabolizados a
cuerpos cetónicos como el ácido hidroxibutírico, el ácido acético y la acetona , todos
ácidos que bajan el ph sanguíneo y dan acidosis metabólica. La diabetes mellitus tanto
tipo 1 como tipo 2 puede dar en el largo plazo complicaciones crónicas como son las
microangiopatias, como la de los vasos de la retina que pueden provocar ceguera, el
compromiso de los capilares glomerulares renales que lleva a la insuficiencia renal y
la diálisis, las macroangiopatías, como la de los vasos coronarios y encefálicos que
pueden provocar infartos cardiacos y cerebrales y por ultimo otras complicaciones
crónicas como las neuropatías o mixtas como el pie diabético.
La diabetes mellitus tipo 2 aparece habitualmente en la edad adulta después de
los 30 años y se caracteriza por una resistencia a la insulina de parte de los tejidos
periféricos. Suele ser pacientes obesos, con altos niveles de insulina, para compensar
la resistencia insulínica y mantener la glicemia bajo los 126 mg/dl en ayunas, o bajo
200 mg después de las comidas. En esta etapa se les llama prediabéticos o resistentes
a la insulina pero cuando sobrepasan los 126 mg/dl en ayuna o los 200mg/dl después
de comer son ya oficialmente diabéticos. Lo normal es tener bajo 100 mg /dl en ayunas
o bajo 140 mg/dl después de comer.
Los pacientes diabéticos pueden complicarse agudamente como con la
hipoglicemia, la cetoacidosis o el coma hiperosmolar, o crónicamente con daños
vasculares de pequeños vasos, (microangiopatias) o de vasos medianos
(macroangiopatías) . Las microangiopatías más frecuentes son las de la retina y el
glomérulo que pueden llevar va la ceguera y a la insuficiencia renal terminal. Las
macroangiopatías más frecuentes son la de los vasos coronarios, cerebrales y los de las
extremidades inferiores que pueden llevar al síndrome coronario agudo, a los
accidentes vasculares cerebrales isquémicos y a la necrosis con infección y neuropatía
del pie diabético que lleva a muchos de estos pacientes a la amputación.
En los pacientes diabéticos a causa del alza de la glicemia, y cuando esta sobrepasa el
umbral tubular renal de absorción de la glucosa sale por la orina, provocando la
glucosuria que secundariamente arrastra osmóticamente el agua produciendo la
poliuria, síntoma característico de estos pacientes. La poliuria definida como orinar
sobre 2 litros en 24 horas tiende a deshidratar al paciente lo que unido al alza de la
glicemia y por ende de la osmolaridad que estimula los osmoreceptores provoca sed
en los pacientes, llamada polidipsia, otro síntoma característico. La glicemia alta en
presencia de no haber insulina o ser esta ineficiente hace que la glucosa no se pueda
ocupar como sustrato energético, de modo que el paciente pierde peso
completándose la triada sintomática característica de presentación de esta
enfermedad, poliuria, polidipsia y baja de peso.
Para hacer el diagnóstico, además de la clínica, se necesita una glicemia en ayunas
sobre 126 mg/dl o un test de tolerancia a la glucosa a las 2 horas de haber tomado 75
mg de glucosa por sobre los 200 mg/dl de glicemia. La hemoglobina glicosilada es un
examen que sirve para controlar al paciente diabético por cuento su valor se asocia a
cuanto a sido el promedio de glicemia los últimos 3 meses. Lo normal es tenerlo bajo
6%. Se habla de resistencia a la insulina cuando los valores de glicemia en ayunas están
entre 100 mg/dl y 126mg/dl o cuando después de una carga de 75 gramos de glucosa
los niveles de glicemia están entre 140mg/dl y 200mg/dl.
Por último para el tratamiento de la diabetes, este se basa en un régimen de hidratos
de carbono, tener el peso normal para la estatura del paciente y fármacos
hipoglicemiantes que estimulan la producción de insulina, mejoran la resistencia a esta
y por último el uso de insulina que puede ser de larga duración o lenta o de acción
rápida.
También podría gustarte
- Glucosa en SangreDocumento10 páginasGlucosa en SangrePANCHO PEDRAZA PANCHIAún no hay calificaciones
- U.t.5. - Dietas Con Modificacion GlucídicaDocumento15 páginasU.t.5. - Dietas Con Modificacion GlucídicajosueAún no hay calificaciones
- Diabetes SESIONES INTEGRADORASDocumento4 páginasDiabetes SESIONES INTEGRADORASramon ReyesAún no hay calificaciones
- Tema 12. Patología Del Páncreas Endocrino.: Diabetes MellitusDocumento5 páginasTema 12. Patología Del Páncreas Endocrino.: Diabetes MellitusYanira Reimundo BarriosAún no hay calificaciones
- ABQ03-Bioquímica de Los GlúcidosDocumento12 páginasABQ03-Bioquímica de Los GlúcidosLucy ÑaaAún no hay calificaciones
- AntidiabeticosDocumento9 páginasAntidiabeticosyunildaAún no hay calificaciones
- Diabetes Tipo 2Documento64 páginasDiabetes Tipo 2Martin CjAún no hay calificaciones
- (Afectando La Manera en La Que El Cuerpo Procesa El Azúcar en Sangre (Glucosa)Documento6 páginas(Afectando La Manera en La Que El Cuerpo Procesa El Azúcar en Sangre (Glucosa)Nicole CornejoAún no hay calificaciones
- DiabetesDocumento21 páginasDiabetesAmram Francisco Revilla GonzalezAún no hay calificaciones
- Determinación de Glucosa en SangreDocumento4 páginasDeterminación de Glucosa en SangreEma Robles Castillo100% (1)
- DiabetesDocumento9 páginasDiabetesANA LUCIA TAPIA VALDEZAún no hay calificaciones
- Diabetes Mellitus Tipo 1 en Gatos y Perro1Documento11 páginasDiabetes Mellitus Tipo 1 en Gatos y Perro1Cristian Fernando OrtizAún no hay calificaciones
- Tema 8 - PancreasDocumento5 páginasTema 8 - PancreasDelay gGAún no hay calificaciones
- Homeopatía Tratamiento de La Diabetes MellitusDocumento32 páginasHomeopatía Tratamiento de La Diabetes MellitusKaren Koquito Ferrer AquinoAún no hay calificaciones
- Diabetes MellitusDocumento5 páginasDiabetes MellitusWinni De la CruzAún no hay calificaciones
- Resumen de DiabetesDocumento25 páginasResumen de DiabetesAbel BriceñoAún no hay calificaciones
- Diabetes Mellitus Tipo IiDocumento5 páginasDiabetes Mellitus Tipo IiXimena Luana ValenciaAún no hay calificaciones
- DM1 y NeumoniaDocumento3 páginasDM1 y NeumoniaPedroMarínAún no hay calificaciones
- Anatomia Del PancreasDocumento3 páginasAnatomia Del PancreasENGELS PONCE GONZALES100% (1)
- DiabetesDocumento9 páginasDiabetesfortino castroAún no hay calificaciones
- Diabetes MellitusDocumento19 páginasDiabetes MellitusAyelen Rocio MeridaAún no hay calificaciones
- Bioquimica de La Diabetes 2Documento16 páginasBioquimica de La Diabetes 2AdonayDecoraciones50% (2)
- Medida de Hemoglobina Glicosilada 1, Fructosamina y Glucemia en Ayunas en Pacientes Tratados Con Antidiabéticos: Insulina, Metfomina, SulfonilureasDocumento20 páginasMedida de Hemoglobina Glicosilada 1, Fructosamina y Glucemia en Ayunas en Pacientes Tratados Con Antidiabéticos: Insulina, Metfomina, SulfonilureasNacho LauritoAún no hay calificaciones
- Diagnostico y Complicaciones de DiabetesDocumento8 páginasDiagnostico y Complicaciones de DiabetesMarlen GilAún no hay calificaciones
- Pie DiabeticoDocumento10 páginasPie DiabeticoJESSIKA GARCETEAún no hay calificaciones
- Antecedentes DiabetesDocumento9 páginasAntecedentes DiabetesIrving DumAún no hay calificaciones
- Lab 7 BioquimicaDocumento15 páginasLab 7 BioquimicaMarita HurtadoAún no hay calificaciones
- Diabetes EscritoDocumento9 páginasDiabetes EscritoAriadne Dhamar García RamirezAún no hay calificaciones
- Metabolismo de Los Hidratos de CarbonoDocumento7 páginasMetabolismo de Los Hidratos de Carbonobrigitte rojas semoAún no hay calificaciones
- Fisiopato RenalDocumento3 páginasFisiopato Renaljosmi.usacAún no hay calificaciones
- Fisiopatologia DiabetesDocumento9 páginasFisiopatologia DiabetesJUDITH CAAMAÑOAún no hay calificaciones
- DiabetesDocumento7 páginasDiabetesMarianela RamirezAún no hay calificaciones
- HIPERGLUCEMIADocumento11 páginasHIPERGLUCEMIAjvlpAún no hay calificaciones
- Diabetes Mellitus MonografiaDocumento8 páginasDiabetes Mellitus MonografiaRiner PorllesAún no hay calificaciones
- Apuntes de DiabetesDocumento7 páginasApuntes de DiabetesElianny SanchezAún no hay calificaciones
- Actividad 2. Glucometria-Andrade KarlaDocumento6 páginasActividad 2. Glucometria-Andrade Karlaandrade.karla15Aún no hay calificaciones
- Diabetes EscritoDocumento13 páginasDiabetes EscritodamianAún no hay calificaciones
- Diabetes Mellitus Tipo 2Documento5 páginasDiabetes Mellitus Tipo 2Luz Del Alba PolancoAún no hay calificaciones
- Proyecto Intolerancia A La GlucosaDocumento40 páginasProyecto Intolerancia A La GlucosaadribelenAún no hay calificaciones
- Diabetes Mellitus CORREGIDOODocumento45 páginasDiabetes Mellitus CORREGIDOOGenesis RiveroAún no hay calificaciones
- 7 - Nec. Nutrición - DBT-2021Documento42 páginas7 - Nec. Nutrición - DBT-2021Rodrigo Carabajal LangeAún no hay calificaciones
- DibetesDocumento9 páginasDibetesJuan LunaAún no hay calificaciones
- Metabolismo de GlúcidosDocumento4 páginasMetabolismo de GlúcidosTorres MiluskaAún no hay calificaciones
- Sistema Endocrino. ODO 2021-3 UVDocumento18 páginasSistema Endocrino. ODO 2021-3 UVMonica Parra-RodilAún no hay calificaciones
- Cuestionario de Determinación de Glucosa SéricaDocumento9 páginasCuestionario de Determinación de Glucosa SéricaYosselin Raquel Sapon SaponAún no hay calificaciones
- Diabetes Mellitus RepasoDocumento9 páginasDiabetes Mellitus Repasojarolinabad20Aún no hay calificaciones
- Trans MetabolicosDocumento31 páginasTrans MetabolicosnadiaAún no hay calificaciones
- Clase 3, Patologias Morbidas DMDocumento18 páginasClase 3, Patologias Morbidas DMYenedy BustosAún no hay calificaciones
- Cetoacidosis DiabeticaDocumento5 páginasCetoacidosis DiabeticaCamila UrbinaAún no hay calificaciones
- TesisDocumento31 páginasTesisAna GarciaAún no hay calificaciones
- DBT 2017 ClinicaDocumento15 páginasDBT 2017 ClinicaDietoterapia AdultoAún no hay calificaciones
- HIPERGLICEMIADocumento18 páginasHIPERGLICEMIAluis edgarAún no hay calificaciones
- Caso Clínico GRUPO 10 Diabetes MellitusDocumento11 páginasCaso Clínico GRUPO 10 Diabetes MellitusLizbethRojasCulquiAún no hay calificaciones
- DIABETISDocumento15 páginasDIABETISbruna_torquatoAún no hay calificaciones
- Transtornos de La GlicemiaDocumento32 páginasTranstornos de La GlicemiaAmandaAún no hay calificaciones
- DiabetesDocumento34 páginasDiabetesKarín Alejandra PizarroAún no hay calificaciones
- Diabetes Mellitus Tipo 2Documento7 páginasDiabetes Mellitus Tipo 2Romano Julio Vaz100% (1)
- Expo de EndocrinoDocumento5 páginasExpo de EndocrinoGustavoAún no hay calificaciones
- Soluciones para la Diabetes y la Hipoglucemia (Traducido): Cómo prevenirla y deshacerse de ella de forma natural, sin medicamentos pero adoptando un estilo de vida saludableDe EverandSoluciones para la Diabetes y la Hipoglucemia (Traducido): Cómo prevenirla y deshacerse de ella de forma natural, sin medicamentos pero adoptando un estilo de vida saludableAún no hay calificaciones
- Instrumental y Tecnica ExodonciaDocumento30 páginasInstrumental y Tecnica ExodonciaJAVIERA ROSARIO ZUÑIGA GONZALEZAún no hay calificaciones
- Conceptos Básicos de NutricionDocumento25 páginasConceptos Básicos de NutricionJAVIERA ROSARIO ZUÑIGA GONZALEZAún no hay calificaciones
- 1.fisiopatología de Las InfeccionesDocumento6 páginas1.fisiopatología de Las InfeccionesJAVIERA ROSARIO ZUÑIGA GONZALEZAún no hay calificaciones
- Libro Otorrinolaringologia UC PDFDocumento239 páginasLibro Otorrinolaringologia UC PDFCamila AguilaAún no hay calificaciones
- Grupo y FactorDocumento3 páginasGrupo y FactorAilén PaduaAún no hay calificaciones
- tprl2 t7 ActDocumento3 páginastprl2 t7 ActKEIDER HERNAN MAGDANIEL BERMUDEZ25% (4)
- PSS - Micro y Pequeñas EmpresasDocumento26 páginasPSS - Micro y Pequeñas EmpresasPamala GomezAún no hay calificaciones
- Cronograma de Actividades HtaDocumento2 páginasCronograma de Actividades HtaMary Victoria Seclen RojasAún no hay calificaciones
- TEMA 3 - Practica 3 y Certificado Medico Legal PDFDocumento4 páginasTEMA 3 - Practica 3 y Certificado Medico Legal PDFDiego GonzalesAún no hay calificaciones
- Guia de Dermatologia y Guia de SangreDocumento133 páginasGuia de Dermatologia y Guia de SangreLuis Miguel Montes ToleAún no hay calificaciones
- Preguntas Exámenes Anteriores de HistoriaDocumento11 páginasPreguntas Exámenes Anteriores de HistoriaAlejandra RosilloAún no hay calificaciones
- S16 Taller de Citologia-Parte IDocumento38 páginasS16 Taller de Citologia-Parte Imartin romaniAún no hay calificaciones
- Nomenclador de Cirugías ArgentinaDocumento18 páginasNomenclador de Cirugías ArgentinaCésar Hernandez0% (1)
- Normas de Uso Areas Comunes - LASBDocumento4 páginasNormas de Uso Areas Comunes - LASBCarlos AraujoAún no hay calificaciones
- Cuadro de Estadisticas SST - TCC - 5 AñosDocumento17 páginasCuadro de Estadisticas SST - TCC - 5 AñosCesar Harrison Prado AyquipaAún no hay calificaciones
- Avance 2 Cartilla de BioseguridadDocumento7 páginasAvance 2 Cartilla de BioseguridadAndrez CaztroAún no hay calificaciones
- Magnetic Resonance Spectroscopy As An Imaging Tool For CancerDocumento5 páginasMagnetic Resonance Spectroscopy As An Imaging Tool For CancerJUAN DIEGO ZABALA NAVARROAún no hay calificaciones
- 3.2 FC - Barcelona - Tendon - Guide - 2021-51-70-11-20Documento10 páginas3.2 FC - Barcelona - Tendon - Guide - 2021-51-70-11-20Sergi ArnauAún no hay calificaciones
- Evaluación de La CaderaDocumento51 páginasEvaluación de La CaderaSHIRLEY CESPEDES FELIPEZAún no hay calificaciones
- 6 AV Leccion 12 - EnvenenamientoDocumento17 páginas6 AV Leccion 12 - EnvenenamientoErick GutierrezAún no hay calificaciones
- La Intervención PsicológicaDocumento2 páginasLa Intervención PsicológicaJuan PardoAún no hay calificaciones
- Apendicitis Aguda - Guias de JerusalemDocumento8 páginasApendicitis Aguda - Guias de JerusalemMax Barrionuevo100% (1)
- Charlas Seguridad y Salud en El TrabajoDocumento38 páginasCharlas Seguridad y Salud en El TrabajoDavier Joel Marca Huacani100% (1)
- Exa. Simulacro UPNDocumento13 páginasExa. Simulacro UPNEnrique ReyesAún no hay calificaciones
- Silabus Final PuericulturaDocumento2 páginasSilabus Final PuericulturaGeraldine Lesly100% (1)
- Anomalias Esqueleto AxialDocumento33 páginasAnomalias Esqueleto AxialJcaminoAún no hay calificaciones
- David Nebreda-Los Autorretratos Más TerriblesDocumento4 páginasDavid Nebreda-Los Autorretratos Más TerriblesAndrés Felipe Gómez MoraAún no hay calificaciones
- Reporte de Incidente - Diciembre 24 - Atrapamiento 5° Dedo Mano DerechaDocumento2 páginasReporte de Incidente - Diciembre 24 - Atrapamiento 5° Dedo Mano DerechaEduinMartinezAún no hay calificaciones
- ALVEOLITISDocumento5 páginasALVEOLITISMONICA DANIELA ROMERO NOCUAAún no hay calificaciones
- Comunicación y Redacción p2Documento152 páginasComunicación y Redacción p2Cr JimenezAún no hay calificaciones
- La Ciclomancia Audiol7Documento75 páginasLa Ciclomancia Audiol7Jimmy H Maldonado GomezAún no hay calificaciones
- DOTACION 40preg GARCIA 19 10 2022 DaypoDocumento14 páginasDOTACION 40preg GARCIA 19 10 2022 DayponadiaAún no hay calificaciones
- Medicamentos de Uso en Uci 2015a PDFDocumento119 páginasMedicamentos de Uso en Uci 2015a PDFCamilo Castillo75% (4)
- Cancer de MamaDocumento8 páginasCancer de MamaSandoval FrancoAún no hay calificaciones