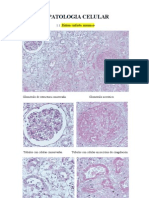
Documentos de Académico
Documentos de Profesional
Documentos de Cultura
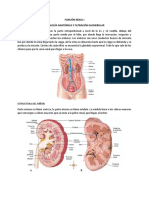
Riñon: 150 g (puño) Tiene de 8 a 10 pirámides
Cargado por
NestorDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Riñon: 150 g (puño) Tiene de 8 a 10 pirámides
Cargado por
NestorCopyright:
Formatos disponibles
Riñon: 150 g (puño) Tiene de 8 a 10 pirámides
Riñon: Parte medular, parte cortical
Función de filtración, tubular
Desechar productos metabólicos: Urea, creatinina, ácido úrico
El riñón va a filtrar, a reabsorber y cosas que va a secretar, entonces la suma y la resta de los
dos, se conoce como orina.
Función metabólica, de cómo filtra. El riñón necesita de ayuda del hígado porque es como la
adanua.
Metabolitos se van filtrar a la cápsula de Bowman
Regulación de la presión arterial
Puede ser de dos maneras: A largo plazo y a corto plazo.
Corto plazo (por medio de hormonas) angiotensina 2: El riñón tiene la función de producir
células como la retina que forma la angiotensina que esto son vasoconstrictor que están presentes
en la presión arterial, que lo regulan.
Largo plazo: Si uno tiene la presión alta, el riñón aumenta la diuresis, se conoce como diuresis
por presión, si uno orina más, el gasto cardiaco va a disminuir, y el retorno venoso disminuye.
Y si no hay gasto cardíaco también va a disminuir la presión arterial.
Regula los líquidos, el equilibrio ácido base, la producción de eritrocitos.
Regulación equilibrio ácido básico, los electrolitos deben estar normal, junto con los pulmones y
los amortiguadores de líquidos corporales, va a excretar ácidos y van a regular los depósitos de
los amortiguadores dentro del líquido corporal como el ácido sulfúrico.
Valor normal del sodio: 135 – 142 miliequivalentes por litro
Potasio: 3.5 – 5.5
Calcio: 2.2 – 2.4
Cloro: 103 – 108
Bicarbonato: 24 – 28
Los eritrocitos, lo regula por la eritropoyetina, midiendo los niveles de oxígeno, en los epitelios
de los túbulos estimulando a que se produzcan más debido a la hipoxia.
Oxígeno en el endotelio
Riñones forma glucosa a partir de los aminoácidos
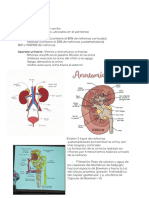
Unidad ANATOFUNCIONAL DEL RIÑÓN= ES LA NEFRONA
Formada por el glomérulo y el túbulo, por una parte, vascular.
Glomérulo, ateriola eferente
Tiene un sistema tubular, formado por la cápsula de Bowman
Túbulo cotoneado distal, entre al ateriola eferente y aferente porque se forme el aparato
yuxtaglomerular.
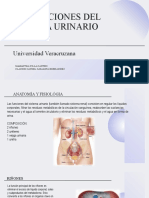
Micción, se da por dos pasos: cuando la vejiga se llena y aumenta por encima del umbral y el
otro es por el reflejo miccional.
pequeña zona triangular
Vejiga: Músculo liso. Presión en la vejiga: 40 a 60 mmhg. llamada trígono. por
encima del cuello de la
vejiga
¿Qué característica deben tener los uréteres al entrar en el trígono y por qué?
Porque los uréteres entran de una manera muy especial, de forma oblicua, de distancia de 1 a 2
cm debajo del músculo detrusor, para que este impida que se regrese la orina.
Control nervioso
Se da por el simpática y parasimpático
Simpático; tenemos a los nervios pélvico, y luego van a discurrirse en fibras sensitivas y
nerviosas, en las sensitivas se ve el grado de distensión y las motoras esta van a estar mediadas
por fibras parasimpáticas.
Parasimpáticas, estimulan la micción y la simpática la inhibe.
Corteza cerebral: área precentral, le da el carácter voluntario de la micción
Tronco cerebral: Este se comunica con la médula
Médula.
Una región torácica lumbar es simpática (hipogástrico) la vejiga se distiende. Torácica10
Una región sacra es parasimpática, sacro 2, núcleo de unuff (pudendo)
3 y 4 (pélvico).
Se bloquea con la tropina a la acetilcolina lo parasimpático, porque el vaso se contrae.
Simpático neurotransmisor: adrenalina y noradrenalina
los uréteres tienen normalmente de 25 a 35 cm de longitud.
Transporte de orina desde el riñón hasta los uréteres y la vejiga
La orina que sale de la vejiga tiene prácticamente la misma composición que el líquido que fluye
de los conductos colectores; no hay cambios significativos en la composición de la orina en su
camino a través de los cálices renales hasta los uréteres y la vejiga. La orina que fluye desde
los conductos colectores hacia los cálices renales estira los cálices e incrementa su actividad de
marcapasos intrínseca, lo que a su vez inicia las contracciones peristálticas que se propagan a
la pelvis renal y después a lo largo de la longitud del uréter, forzando así la orina desde la pelvis
renal hacia la vejiga. En los adultos, los uréteres tienen normalmente de 25 a 35 cm de longitud.
Cuando no hay orina en la vejiga, la presión intravesical es aproximadamente de 0, pero cuando
se han acumulado 30-50 ml de orina, la presión aumenta a 5-10 cmH2O. Puede recogerse una
cantidad adicional (200-300 ml) de orina con solo pequeños aumentos adicionales de la presión;
este nivel constante de presión se debe al tono intrínseco de la pared de la vejiga. Por encima
de los 300-400 ml, la acumulación de orina en la vejiga provoca un aumento rápido de la presión.
CLASE 8
FISIOLOGÍA RENAL
La formación de la orina empieza con la formación glomerular, se filtra líquido a la cápsula de
Bowman, filtran sustancias del plasma menos las proteínas. (Fibrinógeno, albúmina y
globulina)
Hay dificultad para que la albúmina pase por la membrana capilar glomerular por su alta masa
molecular y porque es negativa.
¿Formación de la orina en qué consiste?
En filtración, reabsorción y secreción.
Fracción de filtración: 625, es la cantidad de plasma sanguíneo
que atraviesa los riñones para ser filtrado (Fg). (ml/min)
Filtrado glomerular: 125, se lo conoce como intensidad de filtración
Son todas las nefronas que usted va a eliminar.
Uno orina: 1ml por min
La membrana renal está conformada por un endotelio, una membrana basal y por las capas de
las células endoteliales de la cápsula, se la conoce como podocitos, por su forma como de pies.
La superficie de los podocitos se conoce como hendidura de filtración
El endotelio tiene fenestraciones (huequitos) estos regulan, controlan
La membrana basal tiene un poligucano tipo 4, eso oscuro como onditas se conoce como la
mácula densa, la que está afuerita se conoce como la lámina rara
TIENEN CARGAS NEGATIVAS
¿Qué importancia tienen estas cargas?
La nefrona no se regenera a partir de los 40 años se va perdiendo 1%
La filtración glomerular se da por:
• Presión filtración neta: Sumar de las fuerzas a través de la membrana
• Coeficiente de filtración glomerular (Kf): Depende de área superficial y la
permeabilidad del glomérulo.
A nivel del vaso, la presión hidrostática y la presión coloidosmótica
A nivel de la cápsula, tenemos las mismas presiones
Presión de la cápsula de Bowman= 18mmHg
Presión coloidosmótica del plasma= 32mmHg
Presión hidrostática, empieza en 100 y luego baja a 60 mmHg
Presión de filtración= 60-50 = 10mmHg (nos permite orinar, filtrar)
Presión de filtración neta= 10mmHg
Preguntas
En una crisis hipertensiva, se cierra la arteriola aferente, se hizo un vaso constricción, en este
caso cómo estará la filtración de la orina
Disminuye la filtración, porque cuando se obstruye la ateriola aferente va a disminuir la presión
coloidosmótica y así disminuye el filtrado glomerular y así disminuye la cantidad de orina.
Osea no hay paso del flujo sanguíneo normal.
P de filtración= PH del capilar (60) – PH de la cápsula de Bowman (18) + la PColoidosmótica del
capilar (32)
Está fallando la H del capilar.
Fracción de filtración es la cantidad de plasma que atraviesa el riñón para filtrar.
Cualquier cosa que altere la presión hidrostática, disminuye y la filtración también y por eso no
produce orina
El hígado produce la mayor cantidad de las proteínas mencionadas
¿En una vasodilatación de la arteriola eferente, qué ocurre en la intensidad de filtración?
No afectaría en nada porque la filtración se da a nivel del glomérulo
¿Qué pasa si en la arteriola eferente se hace una vasoconstricción?
Va a aumentar el filtrado si es pequeña la vasoconstricción, porque se aumenta la presión
hidrostática, pero si es severo se disminuye porque se eleva la presión coloidosmótica
Fracción renal= 22%
Fracción de filtración= 625 ml x min
Filtrado glomerular: 125, se lo conoce como intensidad de filtración
Son todas las nefronas que usted va a eliminar.
Presión de la vena en el medio es 4mmHg
2 tipos de riego sanguíneo, en la médula y en la corteza, la médula es del 1 al 2% pero es muy
importante para el mecanismo de la concentración de la orina a pesar de que la parte cortical
es más rápida.
Endotelina, sustancia más vasoconstrictora
Angiotensina II, cuando baja el sodio, vasodilatación de la arteriola aferente, vasoconstricción
de la eferente y aumenta el flujo sanguíneo y se retiene más sodio
Aferente, dilata
Eferente, contrae
óxido nítrico, es vasodilatador
Tanto las proteínas como la glucosa necesitan el sodio para reabsorberse
La adenina se libera en las células yuxtaglomerulares, cuando la presión arterial, el volumen del
líquido y el sodio desciende
La adenina se una con angiotensinógeno que produce el hígado que se produce en angiotensina
1 que tiene un escaso poder vasoconstrictor, circula y se va al pulmón, aquí está la ECA, que es
la enzima convertidora de angiotensina, que la convierte en la 2 que hace la vasoconstricción,
tiene un tiempo de vida de 2 min
Produce un aumento de la presión arterial
Aumenta lentamente el volumen del líquido extracelular
Libera aldosterona, que aumenta el sodio en los túbulos renales y el líquido extracelular
Produce la hormona antidiurética
¿Qué porcentaje de solutos se reabsorbe en el polo principal?
El 65%, sodio, glucosa.
Características de las células de tubo proximal
Gran número de mitocondrias
Borde en cepillo
¿Osmolaridad a nivel del túbulo proximal?
290
¿Cómo es el mecanismo de la reabsorción de la glucosa?
Cotransporte
El cloro está aumentado más adelante porque se reabsorben los otros solutos, porque lo
hacen acompañado del sodio
Haza de Hensel
Tiene dos segmentos una porción descendente fino y ascendente
En el fino cuál es la característica, oca mitocondrias, tienes una actividad metabólica baja
En el grueso van a activar la actividad metabólica, gruesas.
Importancia: Tiene una bomba sodio, entra sodio que saca hidrogenión, entra sodio, entra
cloro y potasio. Y su importancia radica en que
Para eliminar volumen le da diuréticos.
¿Cuáles son los diuréticos?
La furosemida, el ácido etacrínico y la bumetanida son poderosos diuréticos que reducen la
absorción activa en la rama ascendente gruesa del asa de Henle al bloquear el cotransportador
1- sodio, 2-cloro, 1-potasio localizado en la membrana luminal de las células epiteliales.
Túbulo distal (segmento grueso) encontramos el aparato yuxtaglomerular. Aquí en la primera
mitad del túbulo se reabsorbe sodio, potasio y cloro y la segunda mitad, aquí trabaja los
diuréticos tiazídicos
En la porción final se da lo que es la regulación renal del calcio, tienen afinidad por el cloro,
sodio y potasio y se encuentran dos tipos de células, las principales e intercaladas.
Su importancia en las principales es que reabsorben sodio y secretaban potasio porque utilizan
la bomba. Se dan por una actividad ATPASA
Las intercaladas, es la regulación ácido – base, hay de tipo A y B, la A es la acidosis, excreta los
hidrogeniones a la luz y entra potasio. La B secreta el bicarbonato a la luz y entra cloro ayuda
en caso de alcalosis.
AHORRADORES DE POTASIO: espironolactona
Ácido carbónico se hace bicarbonato
¿Quién manda en el tubo colector medular? Es permeable al agua, la regula la hormona
antidiurética la ADH
ADH: reconoce una concentración de solutos
También podría gustarte
- Capitulo 26 FisiologiaDocumento13 páginasCapitulo 26 FisiologiaKariela Esther0% (1)
- Función Renal y MicciónDocumento51 páginasFunción Renal y MicciónMariana Camacho Campos60% (5)
- Monografia Sistema UrinarioDocumento14 páginasMonografia Sistema UrinarioAlexander Herrera67% (6)
- Bio 7Documento19 páginasBio 7Benji Pineda CoronelAún no hay calificaciones
- Litiasis UrinariaDocumento9 páginasLitiasis UrinariaAdriana BenavidesAún no hay calificaciones
- PATOLOGIAS RENALES Anatomofisiol RenalDocumento57 páginasPATOLOGIAS RENALES Anatomofisiol RenalAlexis UrcinaAún no hay calificaciones
- Sistema Urinario: Funciones y Anatomía RenalDocumento37 páginasSistema Urinario: Funciones y Anatomía RenalClaudia Salgado MuñozAún no hay calificaciones
- Folleto Complementario de NefrologíaDocumento14 páginasFolleto Complementario de NefrologíaOffman VacaAún no hay calificaciones
- RenalDocumento32 páginasRenalMacarena RamírezAún no hay calificaciones
- FISIOLOGIA RENAL Por Cristhian Tomsich Romo-LerouxDocumento9 páginasFISIOLOGIA RENAL Por Cristhian Tomsich Romo-LerouxCristhianAún no hay calificaciones
- Fisiologia RenalDocumento19 páginasFisiologia RenalgoodoyvictoriaAún no hay calificaciones
- Guyton Capitulo 26Documento16 páginasGuyton Capitulo 26lua robertiAún no hay calificaciones
- Sistema RenalDocumento18 páginasSistema RenalAna LuleAún no hay calificaciones
- Aparato Urinario ADocumento8 páginasAparato Urinario ADimar yahir Ramírez EstevaAún no hay calificaciones
- Anatomía y Fisiología RenalDocumento51 páginasAnatomía y Fisiología RenalMario Nieto'80% (5)
- CLASE No 14 Fisiologia RenalDocumento26 páginasCLASE No 14 Fisiologia RenalAnderson BenitesAún no hay calificaciones
- Anatomia y Fisiologia RenalDocumento48 páginasAnatomia y Fisiologia RenalAhuitzolt BravoAún no hay calificaciones
- Aparato Urinario HumanoDocumento4 páginasAparato Urinario HumanoPablo Martin OrozcoAún no hay calificaciones
- Resumen FisiologíaDocumento6 páginasResumen FisiologíaCamila RivasAún no hay calificaciones
- Anatomia y Fisiologia Del RiñonDocumento7 páginasAnatomia y Fisiologia Del RiñonNahomi ToledoAún no hay calificaciones
- Seminario 11 Funcion Glomerular y TubularDocumento5 páginasSeminario 11 Funcion Glomerular y TubularJulio Borja100% (1)
- Biología III HOMEOSTASIS (II)Documento5 páginasBiología III HOMEOSTASIS (II)Ignacio Madrid CanalesAún no hay calificaciones
- Función Renal IDocumento11 páginasFunción Renal ILaura Carolina HerreraAún no hay calificaciones
- Renal - Tarea 1-5Documento31 páginasRenal - Tarea 1-5barrioslissette87Aún no hay calificaciones
- RiñónDocumento8 páginasRiñóniansaucedo06Aún no hay calificaciones
- Anatomia y Fisiologia RenalDocumento26 páginasAnatomia y Fisiologia RenalChristian Montiel100% (1)
- Sistema Urinario 2022 IIDocumento64 páginasSistema Urinario 2022 IIVilu TorresAún no hay calificaciones
- 6 Fisiología RenalDocumento15 páginas6 Fisiología RenalJasna ZovakAún no hay calificaciones
- SistexcretorDocumento5 páginasSistexcretorCandela Rodriguez BarrientosAún no hay calificaciones
- Renal IntroduccionDocumento60 páginasRenal IntroduccionINGRID JOHANNA CUESTA JIMENEZAún no hay calificaciones
- Fisiología Y Fisiopatología Del Sistema Renal ConceptoDocumento6 páginasFisiología Y Fisiopatología Del Sistema Renal ConceptoJhamile CarballoAún no hay calificaciones
- Sistema UrinarioDocumento11 páginasSistema UrinarioMoises GaritaAún no hay calificaciones
- Anatomía y Fisiología RenalDocumento12 páginasAnatomía y Fisiología RenalGrecia HibarraAún no hay calificaciones
- Nefrologia y UrologiaDocumento21 páginasNefrologia y UrologiaAndrea Devora100% (1)
- Fisiología RenalDocumento34 páginasFisiología RenalJESSICA DENIS MANZANO BENITEZAún no hay calificaciones
- Apuntes NefrologiaDocumento12 páginasApuntes NefrologiaVale ReynosoAún no hay calificaciones
- Generalidades de riñón: Filtración glomerular y procesos de formación de orinaDocumento7 páginasGeneralidades de riñón: Filtración glomerular y procesos de formación de orinaOri SbocciaAún no hay calificaciones
- Uroanálisis y Pruebas de Función RenalDocumento65 páginasUroanálisis y Pruebas de Función RenalRodrigo Pflucker HuamánAún no hay calificaciones
- Fisiología RenalDocumento32 páginasFisiología RenalcarmenAún no hay calificaciones
- Alteraciones UrinariasDocumento55 páginasAlteraciones UrinariasSam CVillaAún no hay calificaciones
- Funciones Del Sistema RenalDocumento15 páginasFunciones Del Sistema RenalVale Fuentes CereñoAún no hay calificaciones
- Reporte DiuresisDocumento21 páginasReporte DiuresisElízabeth VanegasAún no hay calificaciones
- Nefrología IDocumento7 páginasNefrología ISary LealRAún no hay calificaciones
- MicroDocumento3 páginasMicroLauraAún no hay calificaciones
- Enfermedad RenalDocumento27 páginasEnfermedad RenalSantiago SuárezAún no hay calificaciones
- Fisiología y semiología renal: procesos de filtración, reabsorción y secreción en la nefronaDocumento7 páginasFisiología y semiología renal: procesos de filtración, reabsorción y secreción en la nefronaWendy Victoria Castillo BenitezAún no hay calificaciones
- APARATO URINARIO Resumen Tortora FisiologiaDocumento14 páginasAPARATO URINARIO Resumen Tortora Fisiologiafede12367% (3)
- Fisiología Del RiñonDocumento8 páginasFisiología Del RiñonCD MDAún no hay calificaciones
- Fisiología RenalDocumento58 páginasFisiología RenalLucia Quiñones ParedesAún no hay calificaciones
- 2 Clase de SistemasDocumento9 páginas2 Clase de SistemasKEILA GEORGINA ALVAREZ ROMEROAún no hay calificaciones
- Fisio Renal Med Vet UPDocumento9 páginasFisio Renal Med Vet UPAmy EscalonaAún no hay calificaciones
- Describa La Anatomía Básica Del RiñónDocumento5 páginasDescriba La Anatomía Básica Del RiñónMarcosAntonioAlvaradoAún no hay calificaciones
- 9-Sistema RenalDocumento35 páginas9-Sistema RenalRoxana Velásquez NúñezAún no hay calificaciones
- Fisiología RenalDocumento35 páginasFisiología RenalSilvana Alzate LopezAún no hay calificaciones
- Lab 08 Manejo de Sales - OrINA Horario 9y30 Mesa3Documento20 páginasLab 08 Manejo de Sales - OrINA Horario 9y30 Mesa3Rosita Senmache CarranzaAún no hay calificaciones
- Aparato UrinarioDocumento9 páginasAparato UrinarioDaniel Henandez'Aún no hay calificaciones
- Cuestionario Del Sistema UrinarioDocumento6 páginasCuestionario Del Sistema UrinarioBurgos JhoanaAún no hay calificaciones
- Anatomía y Fisiología Del Aparato GenitourinarioDocumento41 páginasAnatomía y Fisiología Del Aparato Genitourinarioluan navAún no hay calificaciones
- FisiopatologiaDocumento18 páginasFisiopatologiaKevin CarranzaAún no hay calificaciones
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludDe EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludAún no hay calificaciones
- Crossing over biología: intercambio material genético meiosisDocumento1 páginaCrossing over biología: intercambio material genético meiosisNestorAún no hay calificaciones
- Grupo 7 - de La Tercera A La Octava Semana - Periodo Embrionario - VeridicaDocumento73 páginasGrupo 7 - de La Tercera A La Octava Semana - Periodo Embrionario - VeridicaNestorAún no hay calificaciones
- Fosas CranealesDocumento8 páginasFosas CranealesNestorAún no hay calificaciones
- Tipos de EpiteliosDocumento1 páginaTipos de EpiteliosNestorAún no hay calificaciones
- PowerPointHub Learning V9b6kjDocumento31 páginasPowerPointHub Learning V9b6kjNestorAún no hay calificaciones
- Cuadro Comparativo CitoplasmaDocumento5 páginasCuadro Comparativo CitoplasmaNestorAún no hay calificaciones
- Membrana PlasmáticaDocumento6 páginasMembrana PlasmáticaNestorAún no hay calificaciones
- Clase 15 - Sistema MuscularDocumento35 páginasClase 15 - Sistema MuscularNestorAún no hay calificaciones
- LÍPIDOSDocumento6 páginasLÍPIDOSNestorAún no hay calificaciones
- Fenomenos Biofisicos MolecularesDocumento4 páginasFenomenos Biofisicos MolecularesNestorAún no hay calificaciones
- AminoácidoDocumento10 páginasAminoácidoNestorAún no hay calificaciones
- Big 5 EspañolDocumento2 páginasBig 5 EspañolPsicóloga Anel Briones100% (1)
- Virus icosaédricos y helicoidalesDocumento4 páginasVirus icosaédricos y helicoidalesNestorAún no hay calificaciones
- Anato ParesDocumento14 páginasAnato ParesNestorAún no hay calificaciones
- Cuestionario de creencias para evaluar ansiedad, dependencia y más (PBQDocumento2 páginasCuestionario de creencias para evaluar ansiedad, dependencia y más (PBQNestorAún no hay calificaciones
- CLASE 3 Cultivo ViralDocumento14 páginasCLASE 3 Cultivo ViralDiana MoranAún no hay calificaciones
- Orígenes de la microbiología: Descubrimientos clave sobre virusDocumento48 páginasOrígenes de la microbiología: Descubrimientos clave sobre virusNestorAún no hay calificaciones
- La osmolalidad y su relación con la ADH y la concentración de la orinaDocumento4 páginasLa osmolalidad y su relación con la ADH y la concentración de la orinaNestorAún no hay calificaciones
- Clase 1 de bioquimica-CAP 52 HARPERDocumento9 páginasClase 1 de bioquimica-CAP 52 HARPERNestorAún no hay calificaciones
- Inmunidad Innata IiDocumento2 páginasInmunidad Innata IiBeatriz Figueira garciaAún no hay calificaciones
- Cuadro Sinoptico Sistema RespiratorioDocumento1 páginaCuadro Sinoptico Sistema Respiratoriomaria liz100% (1)
- Formacion Del Sistema Nervioso CentralDocumento3 páginasFormacion Del Sistema Nervioso CentralbelenAún no hay calificaciones
- Capítulo 8 - Sistema Sensitivo MotorDocumento29 páginasCapítulo 8 - Sistema Sensitivo MotorIrisAún no hay calificaciones
- Guía de evaluación sobre pubertad y sistema reproductorDocumento7 páginasGuía de evaluación sobre pubertad y sistema reproductorJohanna Manzano de UrraAún no hay calificaciones
- Universidad Peruana Union AnatomiaDocumento26 páginasUniversidad Peruana Union AnatomiaKeisha Breyid Kisp KolkAún no hay calificaciones
- Vascularización Del Tubo Digestivo. BiologiaDocumento21 páginasVascularización Del Tubo Digestivo. BiologiaJessica Cely100% (1)
- EndocardioDocumento23 páginasEndocardioFrancis Nicole0% (1)
- Tabla de Funciones Mentales SuperioresDocumento11 páginasTabla de Funciones Mentales SuperioresNicol Dayanna Martinez PaezAún no hay calificaciones
- Organogénesis embrionaria y diferenciación sexualDocumento62 páginasOrganogénesis embrionaria y diferenciación sexualAremen Hazel Lozano HernandezAún no hay calificaciones
- Cáncer de tiroides: guía completaDocumento76 páginasCáncer de tiroides: guía completaEduardo IsaacAún no hay calificaciones
- Examen Ciencias Naturales 2º Eso 3º Evaluación Tema 9 SolucionadoDocumento4 páginasExamen Ciencias Naturales 2º Eso 3º Evaluación Tema 9 SolucionadoMaría HernándezAún no hay calificaciones
- Sindromes MotoresDocumento35 páginasSindromes Motorescarolina rojasAún no hay calificaciones
- PielDocumento8 páginasPielVany LCAún no hay calificaciones
- Manual AMIR Digestivo y Cirugía GeneralDocumento2 páginasManual AMIR Digestivo y Cirugía GeneralLiiz BAAún no hay calificaciones
- Atlas de MicropatologiaDocumento31 páginasAtlas de MicropatologiaVale BloisAún no hay calificaciones
- Principales Grupos Musculares, Tipos de Músculos y Fibras MuscularesDocumento7 páginasPrincipales Grupos Musculares, Tipos de Músculos y Fibras MuscularesLuis Ricardo MaldonadoAún no hay calificaciones
- Dialnet NeuropsicologiaYAprendizaje 5920381Documento4 páginasDialnet NeuropsicologiaYAprendizaje 5920381Andrea Rodriguez ProductosAún no hay calificaciones
- Cuadro de Hormonas CompletoDocumento9 páginasCuadro de Hormonas CompletoPedro AriasAún no hay calificaciones
- Diferienciación de Hojas GerminativasDocumento19 páginasDiferienciación de Hojas Germinativasdulce hernández100% (2)
- Anatomía 1-3Documento35 páginasAnatomía 1-3ruben ValverdeAún no hay calificaciones
- Guía de Práctica Sistema Nervioso Central y Periférico (S2) PDFDocumento12 páginasGuía de Práctica Sistema Nervioso Central y Periférico (S2) PDFMaria Camila Mier SantosAún no hay calificaciones
- Qué Son Las Articulaciones y Musculos OkDocumento4 páginasQué Son Las Articulaciones y Musculos OkCM LCAún no hay calificaciones
- 2b - Homeostasis Absorcion Del Agua - Las IguanasDocumento7 páginas2b - Homeostasis Absorcion Del Agua - Las IguanasdrcidbaezAún no hay calificaciones
- Tarea 2 Cuadro ComparativoDocumento14 páginasTarea 2 Cuadro ComparativoWilmar Herrera PerezAún no hay calificaciones
- Envejecimiento: cambios fisiológicos y principales alteracionesDocumento6 páginasEnvejecimiento: cambios fisiológicos y principales alteracionesCristian PeñaAún no hay calificaciones
- Irrigacion e Inervacion de La Cavidad AbdominopelvicaDocumento7 páginasIrrigacion e Inervacion de La Cavidad Abdominopelvicanjaneth82Aún no hay calificaciones
- Trasplantes y donación de órganosDocumento5 páginasTrasplantes y donación de órganosJonathan GuachaminAún no hay calificaciones
- El Aparato CirculatorioDocumento3 páginasEl Aparato CirculatorioMarbely Jamilet Chunga CarrilloAún no hay calificaciones
- Repaso Control de Lectura (Capítulo 8, Pinel)Documento21 páginasRepaso Control de Lectura (Capítulo 8, Pinel)Easy Neonn100% (1)