Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Antecedentes Epidemiológicos y Secuelas de la Enterocolitis Necrotizante en Recién Nacidos
Cargado por
Guillermo Yael Lopez MurilloTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Antecedentes Epidemiológicos y Secuelas de la Enterocolitis Necrotizante en Recién Nacidos
Cargado por
Guillermo Yael Lopez MurilloCopyright:
Formatos disponibles
Antecedentes Epidemiológicos
-Afecta 1-5% de los neonatos internados en la UCI; la mayoría son RNP
-No muestra predilección en cuanto a raza o género.
-Puede aparecer en mini epidemias en la UCIN, y su incidencia aumenta en r/c la menor EG y menor peso de
nacimiento.
-Menos de un 8% de todas las ECN ocurre en recién nacidos de término o casi término. La mortalidad es del 20
al 40% según las distintas series.
-En un estudio multicéntrico en 2681 RN de muy bajo peso, la ECN confirmada (estadios II y III) se presentó en
el 10%; y se sospechó ECN (estadio l) en el 17%, La mortalidad reportada fue de 54% en el estadio III.
-El momento de aparición es variable. Clásicamente, entre el 3º y 10º día de vida, pero puede hacerlo entre
las
primeras 24 horas y hasta los 3 meses de edad postnatal, sobre todo en los RN muy prematuros que a las 10-
12 semanas de vida recién tienen una edad post concepcional <36 semanas.
-Se ha demostrado que la edad de inicio de la ECN guarda relación inversa con la EG al nacer, de modo que
los prematuros más pequeños al nacer presentarán la enfermedad en edades postnatales mayores.
-A mayor peso y edad gestacional,la aparición es más temprana, de lo que se deduce que el período de riesgo
para la ECN se vincula con la madurez del tracto digestivo.
-En los RN <30 semanas la edad de inicio de la ECN en promedio es a los 20 días, y en los mayores de 34
semanas es a los 5 días.
-Sólo alrededor del 6% de los RN con peso >1500 g presenta ECN después de los 10 días de vida, mientras que
más del 55% de los <1500 g la presenta después de los primeros 10 días de vida. Esta diferencia es
estadísticamente significativa.
En resumen, la ECN se presenta con mayor frecuencia en los RN prematuros de bajo peso enfermos, pero esta
patología también puede observarse en RN de término y prematuros sanos. Los RN que presentan ECN en la
unidad de cuidados intermedios generalmente son prematuros sin ningún antecedente o ya están en
convalecencia.
Dx Complementario
-Coprocultivo (Heces para ver sangrado intestinal)
-BH
-Electrolitos
-Gasometría
-Centellograma abdominal con tecnecio pirofosfato (99m Te PyP), que se acumula en tejidos infartados.
-Otoscopio común para detectar mediante proctoscopía lesiones de la mucosa colónica.
-Pérdida de proteína entérica, medida como excreción fecal de a-1 antitripsina.
-Presencia de D-Lactato en la orina.
-Incremento de los niveles de hidrógeno espirado.
Tx Qx
Se recomienda una laparotomía a través de una incisión transversa derecha supraumbilical. La conducta
quirúrgica variará dependiendo de los hallazgos. Éstos pueden ser:
-Una zona de necrosis localizada con amplios fragmentos del intestino en buenas condiciones, en cuyo caso
se efectuará una resección intestinal y anastomosis término-terminal.
-Varias zonas de necrosis localizadas con amplios fragmentos del intestino sanos. En estos casos se deben
efectuar resecciones de los segmentos necróticos y tantas anastomosis término-terminales como sea
necesario con el fin de preservar la mayor cantidad de intestino posible.
-Necrosis del íleon terminal con perforación y peritonitis generalizada. En estos pacientes se debe practicar
resección de la zona necrótica e ileostomía de dos bocas, exteriorizando éstas por debajo de la herida
quirúrgica; se debe hacer todo lo posible por preservar la válvula ileocecal,pues el pronóstico para el futuro
del niño es mejor si se logra este objetivo.
Complicaciones y secuelas de la Cx
-Una vez que la ECN se haya resuelto y que el niño esté alimentándose adecuadamente, se deberá decidir cuál
es el mejor momento para el cierre de la ileostomía o colostomía.
-Es indispensable antes de cerrar una ileostomía o colostomía asegurar que no haya zona de estenosis distal
al sitio donde se efectuará la anastomosis, ya que esto es una invitación a la dehiscencia. Siempre se
recomienda practicar un estudio radiológico introduciendo medio de contraste por la boca distal de la
derivación intestinal y, si se detecta estenosis, se deberá resecar en el mismo tiempo quirúrgico.
-El manejo de estos niños con ileostomía es complicado debido a que el gasto por la ileostomía suele ser muy
elevado si se logra este objetivo. El manejo de estos niños con ileostomía es complicado debido a que el
gasto por la ileostomía suele ser muy elevado.
-En ocasiones, al abrir el abdomen se encuentra prácticamente todo el intestino comprometido con signos de
isquemia, aspecto moteado, de coloración violácea o francamente isquémica. En estos casos una resección
masiva condenará al paciente a un Síndrome de Intestino Corto que muchas veces es incompatible con la
vida, o a un trasplante de intestino.
-Lo recomendable en estos casos es cerrar el abdomen, continuar con el manejo médico intensivo, asegurar
una buena perfusión tisular que garantice buen flujo ole la arteria mesentérica, y en 48 h inspeccionar
nuevamente el abdomen y decidir la conducta a seguir en base al estado del intestino en esta segunda
intervención.
Secuelas y Complicaciones
Al aumentar la sobrevida de la ECN también aumenta el número de secuelas.
Las mismas se manifiestan dentro de las 1ras semanas de pasado el periodo agudo pero aparecen hasta 2
años después. Lamentablemente la posibilidad de secuelas es impredecible durante el curso de la
enfermedad ya que no existe correlación entre secuelas y severidad y duración de la ECN.
Las complicaciones incluyen:
-Las agudas postquirúrgicas se relacionan al estoma (retracción, prolapso, hernia periestomal)o a la
herida(infección, dehiscencia, fístula,entero-cutánea)
- Abscesos intraabdominales y recurrencia de ECN.
-Síndrome de Intestino Corto por necesidad de remover intestino muy enfermo durante la cirugía.
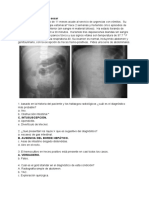
-Estenosis.El diagnóstico es la sospecha clínica y las radiografías con contraste. La del tracto gastrointestinal
superior (yeyuno-ileal) puede mostrar una demora del tránsito y dilatación grosera del yeyuno. Para
estructuras del intestino grueso puede ser necesario enema de contraste.Las estructuras pueden ser
múltiples y resultar en síndrome de intestino corto al intentar rescatarlas.
Es muy importante el seguimiento a largo plazo para la detección oportuna de secuelas alejadas:
Estenosis y atresias: Ocurren en el 10-25% de los casos.
Generalmente abarcan lcm de largo e involucran más frecuentemente al colon izquierdo que al intestino
delgado.Requieren entre 1 a 4 meses para formarse y generalmente se expresan clínicamente por distensión
abdominal progresiva y constipación.
Quistes entéricos:Son raros. Se producen entre dos segmentos abdominales atrésicos.
Hipertrofia Linfoidea Aparece como respuesta al problema inflamatorio.Radiológicamente, es semejante a la
poliposis difusa y revierte en forma espontánea.
Síndrome de mala absorción:Puede producirse por atrofia de la mucosa (por disminución del número de
vellosidades y por lo tanto tiende a mejorar con el tiempo)o por intestino corto no secundario a resección
quirúrgica.
ECN recurrente: La incidencia es de un 4%.Aparece a los 20 días de la reintroducción de la leche de madre o
ele la fórmula. Se expresa clínicamente con distensión abdominal,diarrea y neumatosis en la radiografía de
abdomen.
También podría gustarte
- Invaginación IntestinalDocumento6 páginasInvaginación IntestinalJuan Esteban Romero PaezAún no hay calificaciones
- Enterocolitis NecrotizanteDocumento6 páginasEnterocolitis NecrotizanteAndré HerreraAún no hay calificaciones
- ONFALOCELEDocumento26 páginasONFALOCELEMairaAlejandraRoseroRoseroAún no hay calificaciones
- Apendicitis Aguda en El EmbarazoDocumento4 páginasApendicitis Aguda en El EmbarazoAndrea SaniAún no hay calificaciones
- Enterocolitis NecrotizanteDocumento22 páginasEnterocolitis NecrotizanteCarla bAún no hay calificaciones
- Enterocolitis NecrotizanteDocumento4 páginasEnterocolitis NecrotizanteLaura MorilloAún no hay calificaciones
- ApendicitisDocumento2 páginasApendicitisRaquee AdornoAún no hay calificaciones
- Urgencias RNDocumento2 páginasUrgencias RNMnml JooehAún no hay calificaciones
- 04 Enterocolitis NecrosanteDocumento16 páginas04 Enterocolitis NecrosanteGustavo MartínezAún no hay calificaciones
- Malformaciones Anorectales 2019Documento16 páginasMalformaciones Anorectales 2019Gustavo MartínezAún no hay calificaciones
- Enterocolitis Necrotizante: Etiología, Cuadro Clínico y Tratamiento de la Urgencia Gastrointestinal Más Frecuente en NeonatosDocumento3 páginasEnterocolitis Necrotizante: Etiología, Cuadro Clínico y Tratamiento de la Urgencia Gastrointestinal Más Frecuente en NeonatosErika EnriquezAún no hay calificaciones
- Apuntes (1) GastroDocumento81 páginasApuntes (1) GastroFaustinoHiralesAún no hay calificaciones
- Patologias Frecuentes en Cirugia Pediatrica: Dra. Pamela Portillo - Cirujana Pediátrica CDE - Abril 2023Documento56 páginasPatologias Frecuentes en Cirugia Pediatrica: Dra. Pamela Portillo - Cirujana Pediátrica CDE - Abril 2023Maurício SchiaviAún no hay calificaciones
- Mono CirugiaDocumento25 páginasMono CirugiaSara MartínezAún no hay calificaciones
- Onfalocele y GastrosquisisDocumento4 páginasOnfalocele y GastrosquisisPiero Raul Anaya HaitaraAún no hay calificaciones
- Abdomen Agudo en PediatriaDocumento78 páginasAbdomen Agudo en PediatriaJuan Pablo Pincheira TorresAún no hay calificaciones
- Diverticular PDFDocumento23 páginasDiverticular PDFpatriciocifuentesalmAún no hay calificaciones
- 4 Enterocolitis NecrotizanteDocumento11 páginas4 Enterocolitis Necrotizanteestefanich97Aún no hay calificaciones
- 30 Enfermedad de HirschsprungDocumento7 páginas30 Enfermedad de HirschsprungJP Ramírez KrauseAún no hay calificaciones
- MIR-Test Gastroenterología-2013Documento12 páginasMIR-Test Gastroenterología-2013Luis Benito Mogollon Atoche100% (1)
- Nutrición Manejo ColectomiaDocumento10 páginasNutrición Manejo ColectomiaMariana Martinez LechugaAún no hay calificaciones
- Cáncer de colon metastásico diagnosticado durante el embarazoDocumento39 páginasCáncer de colon metastásico diagnosticado durante el embarazoAntonelly Aracely Toledo SolisAún no hay calificaciones
- Manejo del plastrón apendicularDocumento6 páginasManejo del plastrón apendicularMariannyAún no hay calificaciones
- Apendicitis Aguda y Abdomen AgudoDocumento7 páginasApendicitis Aguda y Abdomen AgudoPamm HernandezAún no hay calificaciones
- ENLISTODocumento4 páginasENLISTOJaixerAún no hay calificaciones
- Enterocolitis necrotizanteEEEEEDocumento21 páginasEnterocolitis necrotizanteEEEEEMaria Del Pilar EstrellaAún no hay calificaciones
- Abdomen agudo: definición, clasificación, cuadro clínico y abordajeDocumento1133 páginasAbdomen agudo: definición, clasificación, cuadro clínico y abordajeLider AcuñaAún no hay calificaciones
- Resumen Abdomen AgudoDocumento5 páginasResumen Abdomen AgudoDarlene BeltranAún no hay calificaciones
- Urgencias ObstétricasDocumento67 páginasUrgencias ObstétricasgloriaAún no hay calificaciones
- Pediatría Resumen QuirurgicoDocumento8 páginasPediatría Resumen QuirurgicoNury Johanna Briones HernandezAún no hay calificaciones
- Caso Clinico Apendicitis AgudaDocumento11 páginasCaso Clinico Apendicitis AgudaMichael Crisostomo Mayhua0% (1)
- ENTEROCOLITISDocumento7 páginasENTEROCOLITISCristobal ValenciaAún no hay calificaciones
- Oclusión IntestinalDocumento4 páginasOclusión IntestinalRene Geovanni Gutierrez LeyvaAún no hay calificaciones
- Cirugia II Civer 2023 DR GomezDocumento210 páginasCirugia II Civer 2023 DR GomezPaulo VizcardoAún no hay calificaciones
- ApendicectomiaDocumento4 páginasApendicectomiaPaola Pulgarin MoncadaAún no hay calificaciones
- Tema #15 EsofagoDocumento6 páginasTema #15 Esofagooasis fotocopiadosAún no hay calificaciones
- Art 10Documento5 páginasArt 10Sofia VargasAún no hay calificaciones
- Presentacion de Enterocolitis Terminada Con TecniDocumento35 páginasPresentacion de Enterocolitis Terminada Con TecniPATRICIA CARABALLO ABREUAún no hay calificaciones
- Apuntes sobre fístulas entéricas y su manejoDocumento8 páginasApuntes sobre fístulas entéricas y su manejoNicohen HerreraAún no hay calificaciones
- Word 2Documento10 páginasWord 2AndresAún no hay calificaciones
- GastrosquisisDocumento22 páginasGastrosquisisRunny Ch C50% (2)
- Taller Mauricio FigueroaDocumento16 páginasTaller Mauricio FigueroaMarce NausilAún no hay calificaciones
- AbdomenDocumento8 páginasAbdomenJeyson RojasAún no hay calificaciones
- Apendicitis Aguda CIRUGIADocumento49 páginasApendicitis Aguda CIRUGIAtecuapachoAún no hay calificaciones
- Intuspección IntestinalDocumento4 páginasIntuspección IntestinalHarumy Perleche MogollónAún no hay calificaciones
- Megacolon: causas, síntomas y tratamiento del megacolon congénito y adquiridoDocumento8 páginasMegacolon: causas, síntomas y tratamiento del megacolon congénito y adquiridoManu Yunga AlbanAún no hay calificaciones
- Apendicitis, colecistitis, úlcera péptica perforada y diverticulitisDocumento85 páginasApendicitis, colecistitis, úlcera péptica perforada y diverticulitisManuel Onésimo De La Cruz PeñaAún no hay calificaciones
- Enterocolitis Necrotizante. Presentación de Dos Casos ClínicosDocumento4 páginasEnterocolitis Necrotizante. Presentación de Dos Casos Clínicosdiana tobarAún no hay calificaciones
- Colitis Ulcerosa y Enfermedad de CrohnDocumento5 páginasColitis Ulcerosa y Enfermedad de CrohnCamilo VasquezAún no hay calificaciones
- Cáncer de Colon y Cuidados Pre-Intra-post OperatorioDocumento15 páginasCáncer de Colon y Cuidados Pre-Intra-post OperatoriomatiseppalAún no hay calificaciones
- Hernias y patología quirúrgica pediátrica frecuenteDocumento42 páginasHernias y patología quirúrgica pediátrica frecuenteBrenda OlivaAún no hay calificaciones
- Desarrollo Guía Clínica Cáncer Colorrectal en Personas de 15 Años y Más.Documento8 páginasDesarrollo Guía Clínica Cáncer Colorrectal en Personas de 15 Años y Más.Andrea Márquez PradoAún no hay calificaciones
- Absceso HepaticoDocumento28 páginasAbsceso HepaticoHector Manuel Suarez OrtegaAún no hay calificaciones
- Guía Cirugía Pediátrica ChantiDocumento34 páginasGuía Cirugía Pediátrica ChantiYuleisy OñateAún no hay calificaciones
- Mega ColonDocumento3 páginasMega Colonileana rosaura luviano lagunasAún no hay calificaciones
- Fístulas IntestinalesDocumento21 páginasFístulas IntestinalesJose Manuel Gallardo DesriviersAún no hay calificaciones
- 03 Abdomen AgudoDocumento16 páginas03 Abdomen Agudor esspAún no hay calificaciones
- Librito Collique Sem 1.2Documento5 páginasLibrito Collique Sem 1.2Iván Roli Cóndor ElizarbeAún no hay calificaciones
- RESULTADOS PRUEBAS DIAGNÓSTICAS, Cirugia GrandesDocumento4 páginasRESULTADOS PRUEBAS DIAGNÓSTICAS, Cirugia GrandesMaria Paula GarciaAún no hay calificaciones
- TIPOS DE VIOLENCIADocumento2 páginasTIPOS DE VIOLENCIAGuillermo Yael Lopez MurilloAún no hay calificaciones
- tipos de intoxicaciones (2)Documento2 páginastipos de intoxicaciones (2)Guillermo Yael Lopez MurilloAún no hay calificaciones
- Valoración de Enfermería en Una Mujer en Etapa de Parto y Puerperio.Documento6 páginasValoración de Enfermería en Una Mujer en Etapa de Parto y Puerperio.Guillermo Yael Lopez MurilloAún no hay calificaciones
- PAE PACIENTE DM Gestacional e HipertensionDocumento19 páginasPAE PACIENTE DM Gestacional e HipertensionGuillermo Yael Lopez MurilloAún no hay calificaciones
- PAE PACIENTE DM Gestacional e HipertensionDocumento19 páginasPAE PACIENTE DM Gestacional e HipertensionGuillermo Yael Lopez MurilloAún no hay calificaciones
- Guia de Producción Radial y OratoriaDocumento23 páginasGuia de Producción Radial y OratoriaFelievis LópezAún no hay calificaciones
- Pedi AtriaDocumento383 páginasPedi AtriaRocio GauAún no hay calificaciones
- Formación del tubo digestivo primitivoDocumento23 páginasFormación del tubo digestivo primitivoJuliana MurciaAún no hay calificaciones
- Escroto Agudo en PediatriaDocumento45 páginasEscroto Agudo en PediatriaAndrea Verme AlmeydaAún no hay calificaciones
- Lesiones Benignas de La Via BiliarDocumento50 páginasLesiones Benignas de La Via Biliardrjala60Aún no hay calificaciones
- Diccionario Ciencias de La SaludDocumento3498 páginasDiccionario Ciencias de La SaludMiguel Ángel MartinezAún no hay calificaciones
- Exam - Ord.MFH IV - Lun 21.9amDocumento4 páginasExam - Ord.MFH IV - Lun 21.9amAlberto JiménezAún no hay calificaciones
- Usg 2 T SegoDocumento11 páginasUsg 2 T SegoYolpa Figueroa PorrasAún no hay calificaciones
- Quiste ColedocoDocumento29 páginasQuiste ColedocoPatricia Maria Lea AlmanzaAún no hay calificaciones
- Morfología HígadoDocumento37 páginasMorfología HígadoLuis Fernando BOtelloAún no hay calificaciones
- Sistema Digestivo - PrácticaDocumento7 páginasSistema Digestivo - PrácticaJaime Cotrina GarcíaAún no hay calificaciones
- Sistema Linfático: FuncionesDocumento9 páginasSistema Linfático: FuncionesAlexandra Huguet SoroAún no hay calificaciones
- Eco Abdominal Quiste Simple HepaticoDocumento2 páginasEco Abdominal Quiste Simple Hepaticoluis chaconAún no hay calificaciones
- 19 - Semiología Del Abdomen (Apunte Lautaro)Documento11 páginas19 - Semiología Del Abdomen (Apunte Lautaro)Lautaro NievaAún no hay calificaciones
- Sistema Digestivo: Generalidades y FuncionesDocumento20 páginasSistema Digestivo: Generalidades y FuncionesAilinAún no hay calificaciones
- Abdominal EsDocumento29 páginasAbdominal EsGreivanAún no hay calificaciones
- Colangiografia Por Sonda en TDocumento10 páginasColangiografia Por Sonda en TJesus Gabriel Collantes AcostaAún no hay calificaciones
- Aerobilia PDFDocumento1 páginaAerobilia PDFMerlis TorrealbaAún no hay calificaciones
- Los Músculos Del AbdomenDocumento13 páginasLos Músculos Del Abdomengabypolo_84521Aún no hay calificaciones
- Órganos Huecos y CompactosDocumento7 páginasÓrganos Huecos y CompactosBrenda Elizabeth Perdomo MartínezAún no hay calificaciones
- Maniobra de HeimlichDocumento6 páginasManiobra de HeimlichrinathanAún no hay calificaciones
- Gua Practica Sobre La Colecistostoma PercutneaDocumento32 páginasGua Practica Sobre La Colecistostoma PercutneaFran Castillejos IbáñezAún no hay calificaciones
- Hernias CompletoDocumento402 páginasHernias CompletoErwin Eduardo MondragónAún no hay calificaciones
- HCL ColecistitisDocumento3 páginasHCL ColecistitisSerg Forond100% (1)
- Cómo tejer una tortuga paso a pasoDocumento24 páginasCómo tejer una tortuga paso a pasoThelma Camacho100% (6)
- Anatomía Del Camarón-TorresDocumento9 páginasAnatomía Del Camarón-TorresNiñoTorresAún no hay calificaciones
- Trauma Abdominal y PélvicoDocumento20 páginasTrauma Abdominal y PélvicoCamila MorenoAún no hay calificaciones
- Heridas QuirurgicasDocumento84 páginasHeridas QuirurgicasEladio TC83% (6)
- Irrigacion AbdomenDocumento4 páginasIrrigacion Abdomenjavier AnguloAún no hay calificaciones
- Meridian OsDocumento15 páginasMeridian OsJuana Flores CAún no hay calificaciones