Documentos de Académico
Documentos de Profesional
Documentos de Cultura
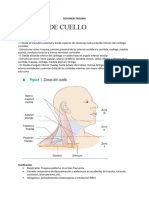
Radiología 1
Cargado por
Laura VegaDescripción original:
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Radiología 1
Cargado por
Laura VegaCopyright:
Formatos disponibles
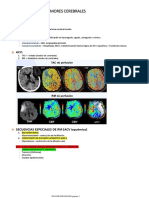
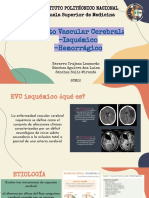
Radiología 1: ACV Isquémico
Diagnostico en stroke agudo: Ventana terapéutica de 3 horas para el plaminógeno
TPA y de 6 horas para la terapia trombolítica (uroquinasas). Entre más cercana la
oclusión es peor.
1. Identificación y
localización de la lesión
2. Extensión de esta
3. Territorio vascular
afectado (injuria
irreversible “Core
isquémico”
4. Localizar “tejido de riesgo”
penumbra isquémica que es
tejido potencialmente
salvable
5. Decisión de conducta terapéutica precoz
Ventana terapéutica: presentación del evento + llevada a urgencias + realización de
imágenes diagnósticas + diagnóstico.
DIAGNÓSTICO
Un paciente que presenta evento vascular agudo presenta unos síntomas y signos que
hacen pensar en eso directamente. Lo ideal es diferenciar entre evento hemorrágico y
evento isquémico. Hay unos signos precoces que nos indicas en una tomografía
cerebral simple un ACV
- La hemorragia se reconoce por tomografía principalmente, es hiperdenso.
- Cuando hay isquemia lo característico es que el área afectada siga el territorio
vascular afectado. En las primeras horas no se ve nada pero el paciente está
hemiparético o hemiplésico
- Signos hiperagudos
a. Signo de la arteria hiperdensa: se ve aumento de la densidad de una arteria
por una trombosis. En ventana para parénquima se ve muy densa.
b. Hipodensidad de los ganglios basales, sustancia gris : que la hace ver
isodensa con la sustancia blanca, también puede pasar a nivel subcortical.
Se pierde la diferenciación entre la sustancia gris y blanca por edema
citotóxico, se disminuye la visualización de los surcos también.
- 48 horas después del evento se define un territorio de la lesión
- 7 días se ve definida el área de infarto.
- Secuencia de Fleer: muy sensible para patologías con hallazgos de inflamación
o edema, es potenciada en T2, de la resonancia magnética. Detecta lesiones
viejas.
- Secuencia de difusión: movimiento molecular del agua en e espacio
extracelular También si se hace difusión a los 60 minutos muestra el área
afectada. Solo va a detectar lesiones recientes. No da mucho detalle
anatómico.
a. Difusión lenta edema citotóxico Imagen brillante
b. Difusión rápida Imagen oscura.
- Imágenes de perfusión: arribo de sangre a un determinado tejido. Las imágenes
clásicas de perfusión necesitan de la administración de contraste IV (gadolinio)
como marcador del flujo sanguíneo.
a. Tiempo de vuelo: secuencias de RM que permiten hacer angiograma sin
contraste.
Mapa de transito: marca la afectación en las áreas de penumbra e infarto
Mapa de perfusión: diferencia el área de penumbra de la que evolucionó a infarto.
- Angiotomografia: se pueden hacer reconstrucciones curvas, oblicuas. El resto
de angiografías sirven entre 16 y 64 cortes.
- Perfusión cerebral se puede hacer por tomografía.
Protocolo MRI en stroke agudo
Orden
1. Tomografía simple
2. Si no hay hemorragia y el paciente esta en ventana se pide RM para confirmar
3. Estudios de perfusión para diferenciar los tejidos.
Hemorragia intracerebral no traumática
Posibles causas: Del 10-15% de todos los ACV son hemorrágicos.
- Infarto embólico
- Infarto aterotrombótico
- Hemorragia intracerebral
Causa Método dx Características
Hipertensión HC Ruptura
Densidad de la sangre puede ir disminuyendo a llegar a parecerse LCR por evolución
trombótica de la sangre, al final se ve hipodenso. El hematoma primaeremten se ve
hiperdenso para finalmente verse hipodenso.
Hmeatomas intracerebrales
hipertensivos, son muy comunes.
a. HA
b. Hieprplasia intimal +
Hialinosis
c. Necrosis focal
d. Rupturas pared arterial
e. Pseudoaneurismas con
microsangrados subclínicos
hasta 70% de pacientes con
HIC
f. Sistema de coagulación superado
Hematomas cerebrales:
localización
- Putamen 33%
- Lobar 23
- Tálamo 20
- Cerebelo 8
- Protuberancia 7
- Otros 9
- Antes 7 horas
oxihemoglobina
- Después 8 horas
megahemoglobina.
Ngiopatia amiloide
- Deposito de péptido b amiloide en la
túnica media y adventicia de pequeños
vasos corticales y leptomeningeos
- Raro en mentores de 60 65 años
- Edad dependiente: prevalencia >12 %
en mayores de 85 años
- No hay una clara relación con
hipertensión arterial
Imagen palomita de maíz.
También podría gustarte
- Arritmias Cardiacas 1Documento18 páginasArritmias Cardiacas 1Nayeli López67% (3)
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesDe EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesAún no hay calificaciones
- Taquicardias SupraventricularesDocumento62 páginasTaquicardias SupraventricularesPabloLaSernaAún no hay calificaciones
- Acv IsquemicoDocumento30 páginasAcv Isquemicobrayan tolozaAún no hay calificaciones
- Guia Hematoma SubduralDocumento4 páginasGuia Hematoma SubduralÁngel M. JeyAún no hay calificaciones
- Hemorragia SubaracnoideaDocumento25 páginasHemorragia SubaracnoideaJuan Boyer AlataAún no hay calificaciones
- CSD NeurologiaDocumento10 páginasCSD Neurologiapaul alvaAún no hay calificaciones
- Hemorragia CerebralDocumento24 páginasHemorragia CerebralYunaika RangelAún no hay calificaciones
- Acv FinalDocumento33 páginasAcv FinalLaylaAún no hay calificaciones
- Síndrome Aórtico AgudoDocumento87 páginasSíndrome Aórtico Agudoww.pacourgencias.blogspot.comAún no hay calificaciones
- 4 - DX Imagenes NeurologíaDocumento10 páginas4 - DX Imagenes NeurologíaMaria Lourdes EstigarribiaAún no hay calificaciones
- Neurología - TAC, RMN y Punción LumbarDocumento217 páginasNeurología - TAC, RMN y Punción LumbarUSMP FN ARCHIVOS100% (1)
- SISTEMA NERVIOSO CENTRAL. ImagenologíaDocumento68 páginasSISTEMA NERVIOSO CENTRAL. ImagenologíaARIAS DIAZ GONZALOYAELAún no hay calificaciones
- 4) Enfermedad Vascular CerebralDocumento6 páginas4) Enfermedad Vascular CerebralCarlos Daniel Ortiz AguilarAún no hay calificaciones
- ACV HemDocumento36 páginasACV HemOmar MirandaAún no hay calificaciones
- Resumen TraumaDocumento11 páginasResumen Traumaandresf2544Aún no hay calificaciones
- Sesion 7 TecDocumento55 páginasSesion 7 TecnyaguilarAún no hay calificaciones
- ACV IsquémicoDocumento58 páginasACV IsquémicoDiego Bustamante HeinsohnAún no hay calificaciones
- Conceptos en Los Cuales Poner Atencion en AVEDocumento10 páginasConceptos en Los Cuales Poner Atencion en AVElalabambiieAún no hay calificaciones
- 9318-Texto Del Artã Culo-9225-1-10-20220722Documento35 páginas9318-Texto Del Artã Culo-9225-1-10-20220722gonzalezaristeoAún no hay calificaciones
- Traumatismo CraneoecefalicoDocumento82 páginasTraumatismo CraneoecefalicoFabián TapiaAún no hay calificaciones
- 7543-Texto Del Artículo-7450-1-10-20220314Documento17 páginas7543-Texto Del Artículo-7450-1-10-20220314michelAún no hay calificaciones
- Vascular EsDocumento28 páginasVascular EsShirley RamirezAún no hay calificaciones
- Criterios de Manejo Quirurgico en TecDocumento6 páginasCriterios de Manejo Quirurgico en TecJhane VallesAún no hay calificaciones
- IctusDocumento35 páginasIctusAsunciónAún no hay calificaciones
- Trauma VascularDocumento30 páginasTrauma Vascularpablo.vielmaAún no hay calificaciones
- TEMA 5 Trauma Craneoencefalico T.E.C.Documento85 páginasTEMA 5 Trauma Craneoencefalico T.E.C.Gabriel TorresAún no hay calificaciones
- ACV, TEC, NCC Y TUMORES CEREBRALES OkDocumento17 páginasACV, TEC, NCC Y TUMORES CEREBRALES OkCeleste Bartra VelaAún no hay calificaciones
- HsaDocumento40 páginasHsaGustavo TovarAún no hay calificaciones
- Trombosis PeriféricaDocumento18 páginasTrombosis PeriféricaAle Rodas ÁlvarezAún no hay calificaciones
- Acv HemorragicoDocumento14 páginasAcv HemorragicoStephany GonzalezAún no hay calificaciones
- Seminario Código Ictus 2021Documento45 páginasSeminario Código Ictus 2021Isabel VAún no hay calificaciones
- Neuro Temas A VerDocumento15 páginasNeuro Temas A VerMatias Z.Aún no hay calificaciones
- MANEJO EXITOSO DE UN CAVERNOMA ROTO DE LA PROTUBERANCIA SpanishDocumento6 páginasMANEJO EXITOSO DE UN CAVERNOMA ROTO DE LA PROTUBERANCIA SpanishFey Mariel Rojas ZabalaAún no hay calificaciones
- Daniela Muñoz ParraDocumento21 páginasDaniela Muñoz ParraDaniela MuñozAún no hay calificaciones
- TecDocumento105 páginasTecapi-3808856100% (2)
- Clase 3 de ImagenoDocumento20 páginasClase 3 de ImagenoJessenia LopezAún no hay calificaciones
- Accidentes Cerebrovasculares: Fisiopatología Del ACVDocumento6 páginasAccidentes Cerebrovasculares: Fisiopatología Del ACVLLECAR SASAún no hay calificaciones
- EVC Isquémico y Hemorrágico.Documento27 páginasEVC Isquémico y Hemorrágico.LeonardoAún no hay calificaciones
- Malformacion Cavernosa Cerebral - CavernomaDocumento25 páginasMalformacion Cavernosa Cerebral - CavernomaMiguel Nuñez RodriguezAún no hay calificaciones
- TRAUMATISMODocumento37 páginasTRAUMATISMOGretty PizarroAún no hay calificaciones
- DxI en SNDocumento7 páginasDxI en SNMaria Lourdes EstigarribiaAún no hay calificaciones
- Accidente Cerebrovascular HemorragicoDocumento26 páginasAccidente Cerebrovascular Hemorragicomarleyi vafara tegue100% (1)
- Modulo 4 Lectura 3Documento8 páginasModulo 4 Lectura 3Aylu MartinoAún no hay calificaciones
- Neuroimagenes en Accidente CerebrovascularDocumento78 páginasNeuroimagenes en Accidente CerebrovascularjohntcAún no hay calificaciones
- Infarto Cerebral (MI) 1Documento38 páginasInfarto Cerebral (MI) 1LUIS ANTONIO RODRIGUEZ VIORATOAún no hay calificaciones
- RESUMO Fisiopato AVCDocumento5 páginasRESUMO Fisiopato AVCIsaías FilhoAún no hay calificaciones
- Lesión Encefálica Aguda 2018Documento54 páginasLesión Encefálica Aguda 2018chacaritaAún no hay calificaciones
- Pretarea - Laboratorio - Maria Alejandra Vernaza Diaz PDFDocumento34 páginasPretarea - Laboratorio - Maria Alejandra Vernaza Diaz PDFmaria alejandra vernaza diazAún no hay calificaciones
- Caso de Estudio - Fase 1Documento9 páginasCaso de Estudio - Fase 1miguelAún no hay calificaciones
- ANEURISMADocumento28 páginasANEURISMADiana Castillo CastilloAún no hay calificaciones
- Hemorragia Intracraneal 7 de FebDocumento15 páginasHemorragia Intracraneal 7 de FebJhoselyn DayanaAún no hay calificaciones
- Trabajo Final DiplomadoDocumento18 páginasTrabajo Final DiplomadoRaúl Ramírez CamarilloAún no hay calificaciones
- Laboratorio-1 Patologia IiDocumento25 páginasLaboratorio-1 Patologia IiJosé MurilloAún no hay calificaciones
- Patologia Hemorragia CerebralDocumento12 páginasPatologia Hemorragia CerebralGreyza VelazcoAún no hay calificaciones
- Garcia Gonzales Josue - Acv IsquemicoDocumento11 páginasGarcia Gonzales Josue - Acv IsquemicoJosué Andrés García GonzalesAún no hay calificaciones
- RespuestasDocumento65 páginasRespuestasLuigi KankouAún no hay calificaciones
- Hte MioDocumento9 páginasHte MioEdward AlfonsoAún no hay calificaciones
- Trauma Craneo EncefalicoDocumento33 páginasTrauma Craneo EncefalicoBoris CaldasAún no hay calificaciones
- Manejo Quirúrgico Del Hematoma IntraparenquimatosoDocumento44 páginasManejo Quirúrgico Del Hematoma IntraparenquimatosoGabriela JiménezAún no hay calificaciones
- TP8 Trastornos CardiovascularesDocumento13 páginasTP8 Trastornos CardiovascularesGabriel FaríasAún no hay calificaciones
- 24 TAC en El Paciente GraveDocumento54 páginas24 TAC en El Paciente GravedraanaisysAún no hay calificaciones
- GRUPO7 - Aneurisma Cerebral y Hemorragia Subaracnoidea-PAEDocumento8 páginasGRUPO7 - Aneurisma Cerebral y Hemorragia Subaracnoidea-PAEErika EMAún no hay calificaciones
- AnemiaDocumento18 páginasAnemiaLaura VegaAún no hay calificaciones
- Líquidos y ElectrolítosDocumento4 páginasLíquidos y ElectrolítosLaura VegaAún no hay calificaciones
- Cáncer GástricoDocumento18 páginasCáncer GástricoLaura VegaAún no hay calificaciones
- Abdomen AgudoDocumento4 páginasAbdomen AgudoLaura VegaAún no hay calificaciones
- Discusión Objetivo 2 y ConclusionDocumento2 páginasDiscusión Objetivo 2 y ConclusionLaura VegaAún no hay calificaciones
- Documento Sin TítuloDocumento2 páginasDocumento Sin TítuloLaura VegaAún no hay calificaciones
- Ficha de RiesgoDocumento2 páginasFicha de RiesgoVANESSA PAOLA GAMARRA AVALOSAún no hay calificaciones
- Guia de Revascularizacion en Angina EstableDocumento15 páginasGuia de Revascularizacion en Angina EstableLorena Rodriguez LombanaAún no hay calificaciones
- Arritmias y Maniobras de KocherDocumento39 páginasArritmias y Maniobras de KocherMiguel Angel Aguilar BarahonaAún no hay calificaciones
- Sindromes NeurovascularesDocumento34 páginasSindromes NeurovascularesAnthony VasconezAún no hay calificaciones
- EviDocumento28 páginasEviMichael Leandres QuispeAún no hay calificaciones
- Clase Cardiología 2009Documento41 páginasClase Cardiología 2009Candela UribeAún no hay calificaciones
- Frecuencia Respiratoria: Signos VitalesDocumento1 páginaFrecuencia Respiratoria: Signos VitalesLenin Coronel DiazAún no hay calificaciones
- Chuleta ECGDocumento2 páginasChuleta ECGPaulaAún no hay calificaciones
- Estudio Del Paciente Con Posible Enf. Cardiovascular PPT HarrisonDocumento14 páginasEstudio Del Paciente Con Posible Enf. Cardiovascular PPT HarrisonGina Ramirez RosaAún no hay calificaciones
- Tamizaje para Preescribir Actividad FísicaDocumento26 páginasTamizaje para Preescribir Actividad FísicaSocorro Gutiérrez de JiménezAún no hay calificaciones
- Pericarditis Aguda - Constrictiva - Taponamiento Cardiaco 2023-IDocumento73 páginasPericarditis Aguda - Constrictiva - Taponamiento Cardiaco 2023-IBooksmedicsAún no hay calificaciones
- Practica 7 Ucv FisiologiaDocumento5 páginasPractica 7 Ucv FisiologiaSHEYLA JHOANA BRACAMONTE MELCHOR100% (1)
- Ekg PatológicoDocumento46 páginasEkg PatológicoCAMILA NICOLE CARPIO FERNANDEZAún no hay calificaciones
- Acv LCPDocumento50 páginasAcv LCPCarina C. CunoAún no hay calificaciones
- Tema 3 Trastornos Del Ritmo Cardiaco 2Documento8 páginasTema 3 Trastornos Del Ritmo Cardiaco 2girolama366Aún no hay calificaciones
- Qué Son Las Enfermedades CardiovascularesDocumento6 páginasQué Son Las Enfermedades Cardiovascularesdanny rebolledoAún no hay calificaciones
- UACH-CMI Alteraciones Del ECG Estructurales, 2014Documento17 páginasUACH-CMI Alteraciones Del ECG Estructurales, 2014LohengrinAún no hay calificaciones
- Sergioleon Radiologia 7Documento85 páginasSergioleon Radiologia 7Amanda AliagaAún no hay calificaciones
- Coartacion AorticaDocumento15 páginasCoartacion AorticaKaren GutierrezAún no hay calificaciones
- Resumen Patologia / Pablo SuberoDocumento52 páginasResumen Patologia / Pablo SuberoPJ SuberoAún no hay calificaciones
- Cobas h232 Brochure ESDocumento8 páginasCobas h232 Brochure ESjazzanovaqbAún no hay calificaciones
- Arritmias Ventriculares 2016Documento77 páginasArritmias Ventriculares 2016undrgrnd2Aún no hay calificaciones
- MiocarditisDocumento12 páginasMiocarditisMildrem D. Yampara Lopez0% (1)
- Universidad Privada San Juan Bautista Facultad de Ciencias Médicas Escuela de MedicinaDocumento45 páginasUniversidad Privada San Juan Bautista Facultad de Ciencias Médicas Escuela de MedicinaGisela Anampa MonzonAún no hay calificaciones
- Valvulas CardiacasDocumento17 páginasValvulas CardiacasCarlos Proaño SalmonAún no hay calificaciones
- Ficha de Control MedicoDocumento1 páginaFicha de Control MedicoCarlo Alberto Jimenez AriesAún no hay calificaciones
- tromboembolismopulmonar-PEDRO CUASESDocumento47 páginastromboembolismopulmonar-PEDRO CUASESDeivy Cuases GuzmanAún no hay calificaciones