Documentos de Académico
Documentos de Profesional
Documentos de Cultura
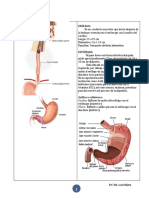
Gastritis
Cargado por
Jeiider NavaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Gastritis
Cargado por
Jeiider NavaCopyright:
Formatos disponibles
1. ¿Qué sucede cuando hay una falta de relajación completa del Esfinter esofágico inferior?
Acalasia
2. ¿Qué es la acalasia? Es la
acumulación de residuos alimentarios en el esófago distal , causando dilatación de sus paredes
3. ¿Qué tipo de actividad tiene la porción proximal del estómago? Tónica
4. Qué tipo de actividad tiene la porción distal del estómago? Fásica
5. ¿Cuantas fases tiene el complejo mioeléctrico migratorio y en qué consisten? Fase1:
contracciones irregulares de baja frecuencia
Fase2: contracciones más regulares con mayor frecuencia
Fase3: contracciones muy regulares de alta frecuencia - motilina
Fase4: retorno a la quietud
6. ¿Cuál es la fase más importante y con qué hormona se asocia? La fase 3
porque es la más regular y frecuente, y se asocia con la motilona
7. ¿Cuál es el propósito de la relajación receptiva gástrica? Permitir la acumulación de una gran cantidad
de alimento en el estómago sin el desarrollo de alta presión en sus paredes
8. ¿Cuántas capas tiene la pared gástrica? 4; mucosa, submucosa, muscular externa, serosa
9. Histológicamente ¿en cuales regiones se divide el estómago? Región cardial, Región pilórica, región
fúndica
10. ¿Qué cantidad de jugo gástrico se produce en las glándulas fúndicas? 2L/día
11. ¿Cuáles son los tipos celulares que componen las glándulas gástricas? Células mucosas del cuello ,
Células enteroendocrinas, Células principales / adelomorfas, Células madre ,Células parietales /
delomorfas
12. ¿Cuáles son los elementos que componen el jugo gástrico? Agua, electrolitos, HCL, pepsina, moco,
factor intrínseco
13. ¿En que capa se encuentra el plexo submucoso Meissner? En la submucosa
14. ¿En que capa se encuentra el plexo mientérico Auerbach? En la muscular externa
15. ¿En qué regiones se encuentran los pliegues gástricos? En las zonas estrechas del estómagos
16. Definir gastritis
17. Definir gastropatía
18. Características de la inflamación aguda
Infiltrado inflamatorio abundante en neutrófilos
19. Características de la inflamación crónica
Infiltrado predominantemente mononuclear, con linfocitos, células plasmáticas y macrófagos
20. ¿Cómo diferencias entre gastritis aguda y crónica?
El único método para diferenciar es mediante el análisis histológico, debido a que las características radiológicas y
endoscópicas son muy similares
21. Prevalencia y entre qué edad es más frecuente la gastritis aguda
Entre los 50 y 70 años con prevalencia del 60% en países en vías de desarrollo
83 a 94% en países industrializados
22. Úlceras asociadas a quemaduras extensas
Úlceras de Curling
23. Úlceras asociadas a TCE
Úlceras de Cushing
24. Menciona 2 agentes infecciosos causantes de gastritis aguda
H. pylori y rotavirus
25. En que pacientes es más frecuente que se presente la gastropatía por AINES?
Pacientes de la 3ª edad
26. Menciona 3 etiologías de gastritis aguda
Alcohol, traumatismos y radiación
27. Menciona la frecuencia del sangrado como melena y hematemesis
12%
28. Menciona los hallazgos en la exploración física de gastritis aguda
Es poco significativa, a la exploración profunda, dolor en epigastrio o CSI por sangrado gralmente
29. ¿Cuándo confirmas el diagnóstico de gastritis?
Una vez tomada la biopsia y compruebas las características histológicas
30. Estudio más importante para diagnosticar gastritis
Gastroscopia con toma de biopsia
31.- ¿Con qué otro nombre es llamada la gastritis crónica?
R= Gastritis atrófica.
32.- Menciona que agentes químicos producen daño crónico en la mucosa gástrica:
R= Fármacos antiinflamatorios no esteroideos, alcohol y tabaco.
33.- Infecciones que dañan la mucosa gástrica.
R= Citomegalovirus, infecciones por Candida, Mycobacterium tuberculosis o Treponema Pallidum, Infecciones por
Criptosporidiosis y estrongiloidosis, Infecciones por Helicobacter pylori.
34.- ¿Gastritis que se relaciona con enfermedades como Tuberculosis, histoplasmosis, sarcoidosis y sífilis?
R= Gastritis granulomatosa.
35.- ¿A que gastritis se le conoce como tipo B?
R= Gastritis folicular o linfocítica.
36.- ¿En la gastritis crónica atrófica autoinmunitaria se le asocia con la presencia de que haplotipos?
R= HLA B8 Y DR3.
37.-¿Qué provocan las radiaciones sobre el abdomen?
R= Cambios en la mucosa gástrica, pueden llegar a producir necrosis severa con infiltrado inflamatorio secundario.
38.- En la gastritis no erosiva o no específica ¿Cuál es la causa más común?
R= Infección por Helicobacter Pylori.
39.- ¿Qué afecta la infección por Helicobacter pylori?
R= Primordialmente el antro y parte del cuerpo del estómago.
40.- Menciona el cuadro clínico de gastritis crónica.
R= Dolor en el epigastrio o mesogastrio, sensación de plenitud, náuseas, vómitos ocasionales y agruras.
41.- ¿Con qué otras manifestaciones se le puede asociar?
R=Manifestaciones de anemia, palidez de mucosas y tegumentos, adelgazamiento, astenia, adinamia, glositis y
alteraciones neurológicas.
42.- ¿Qué debemos buscar en la anamnesis?
R= Antecedente de consumo de alimentos irritantes, abuso de alcohol o tabaco, ingestión prolongada de AINE,
radioterapia o enfermedades inflamatorias de intestino delgado o del colon.
43.- Mencionar pruebas diagnósticas realizadas.
R= Panendoscopia con biopsia, endoscopía y en caso de H. pylori realizar pruebas indirectas como Clo-Test.
44.-¿Qué diagnóstico diferencial hay en H. pylori?
R= Úlcera gástrica, cáncer gástrico, parasitosis, litiasis vesicular y pancreatitis.
45.- Manejo recomendado de las gastritis crónicas.
R= Recomendar una dieta balanceada y fraccionada, evitar los agentes irritantes como alcohol, café, tabaco y los
AINEs. En caso de H. pylori, erradicar la infección.
También podría gustarte
- Enfermedad inflamatoria intestinal CMG 1De EverandEnfermedad inflamatoria intestinal CMG 1Aún no hay calificaciones
- Gastrologia BancoDocumento5 páginasGastrologia BancoAlexander QuispeAún no hay calificaciones
- Clases ViiDocumento36 páginasClases ViiElma Luz Reyes RicardoAún no hay calificaciones
- Expo GastritisDocumento57 páginasExpo GastritisDiana Cervantes100% (2)
- Enfermedades Del Tracto GastrointestinalDocumento61 páginasEnfermedades Del Tracto GastrointestinalRodrickAún no hay calificaciones
- Seminario Acido PepticaDocumento42 páginasSeminario Acido PepticaOscar HernandezAún no hay calificaciones
- 01 Preguntas de Examen GastroenterologíaDocumento8 páginas01 Preguntas de Examen GastroenterologíaYazmín XuramiAún no hay calificaciones
- Resumen Trastornos Gastricos 2Documento4 páginasResumen Trastornos Gastricos 2catherineavrilmAún no hay calificaciones
- Preguntas de La Materia Gastroenterologia Durante El SemestreDocumento11 páginasPreguntas de La Materia Gastroenterologia Durante El SemestreMeFa ItzelAún no hay calificaciones
- Patologias TODASDocumento57 páginasPatologias TODASAngelinne SantanaAún no hay calificaciones
- Gastrointestinal Fisiopatologia 2Documento3 páginasGastrointestinal Fisiopatologia 2gato1234alexAún no hay calificaciones
- Guia Clase Patologia Gastrica y DuodenalDocumento12 páginasGuia Clase Patologia Gastrica y DuodenalMaría LeónAún no hay calificaciones
- Fístulas y Soporte Nutricional. Grupo A8Documento87 páginasFístulas y Soporte Nutricional. Grupo A8TAlo de PmAún no hay calificaciones
- GastropatiasDocumento11 páginasGastropatiasKarina Arana HuamanAún no hay calificaciones
- Gastritis por HP en la Universidad Pública de El AltoDocumento23 páginasGastritis por HP en la Universidad Pública de El AltoClaudia Felicidad Ticona VeraAún no hay calificaciones
- Guia 1er Parcial GastroDocumento6 páginasGuia 1er Parcial GastroNayro Gaym Gaza CortesAún no hay calificaciones
- Farmacos Antidiarreicos, Laxantes, Antianemicos y Antiemeticos + Caso Clinico PDFDocumento33 páginasFarmacos Antidiarreicos, Laxantes, Antianemicos y Antiemeticos + Caso Clinico PDFCarlos BelloAún no hay calificaciones
- Dolor abdominal agudo mujer 48 añosDocumento5 páginasDolor abdominal agudo mujer 48 añosJohn Becerra SalazarAún no hay calificaciones
- Enfermedad Acido PepticaDocumento13 páginasEnfermedad Acido PepticaVeronica DenisAún no hay calificaciones
- Resumen GastritisDocumento6 páginasResumen GastritisClarice Rugerio Romero100% (1)
- PERITONITISDocumento32 páginasPERITONITISLord VAún no hay calificaciones
- GRUPO 32 Enfermedades Inflamatorias Del Estómago - Neoplasias Gástricas E1Documento27 páginasGRUPO 32 Enfermedades Inflamatorias Del Estómago - Neoplasias Gástricas E1Nayaret ToroAún no hay calificaciones
- Informe Caso Clínico Sem2Documento26 páginasInforme Caso Clínico Sem2Angelica F. uwuAún no hay calificaciones
- Gastritis Aguda y Crónica, Úlcera Gastroduodenal y Complicaciones Ácido PépticasDocumento29 páginasGastritis Aguda y Crónica, Úlcera Gastroduodenal y Complicaciones Ácido PépticasLisseth MartínezAún no hay calificaciones
- Ulcera PépticaDocumento8 páginasUlcera PépticaKarla TNAún no hay calificaciones
- ENTAMOEBA HISTOLYTICADocumento10 páginasENTAMOEBA HISTOLYTICAmatadorfrankieAún no hay calificaciones
- Preguntas GastroDocumento2 páginasPreguntas GastroJeiider NavaAún no hay calificaciones
- Casos Clínicos Fisiopatología Gastrointestinal Roger Puña Calle 22824Documento5 páginasCasos Clínicos Fisiopatología Gastrointestinal Roger Puña Calle 22824Donato PuñaAún no hay calificaciones
- Colecistitis Cronica CalculosaDocumento20 páginasColecistitis Cronica CalculosaDominguez Peña Rusbel100% (1)
- Trabajo 12Documento13 páginasTrabajo 12Kenshi007Aún no hay calificaciones
- GASTRITISDocumento3 páginasGASTRITISMA. LUISA NÁJERAAún no hay calificaciones
- Presentación Sindrome Acido PeptidoDocumento28 páginasPresentación Sindrome Acido PeptidoMauricio José Cruz MurilloAún no hay calificaciones
- Enfermedad Por Reflujo Gastroesofágico, Hernias Hiatales, Acalasia, Enfermedad Acido Péptica y GastritisDocumento6 páginasEnfermedad Por Reflujo Gastroesofágico, Hernias Hiatales, Acalasia, Enfermedad Acido Péptica y GastritisGeiisy HasmellAún no hay calificaciones
- AMEBIASISDocumento5 páginasAMEBIASISWilber Ramirez AguilarAún no hay calificaciones
- Informe Casi TerminadoDocumento12 páginasInforme Casi TerminadoJesus Junior Garayar MontaniAún no hay calificaciones
- Entamoebiosis o AmibiasisDocumento6 páginasEntamoebiosis o AmibiasisAngel ARAún no hay calificaciones
- 2 GastritisDocumento5 páginas2 GastritisabelitoAún no hay calificaciones
- Fisiopatología úlceras pépticasDocumento14 páginasFisiopatología úlceras pépticasFabiola YayaAún no hay calificaciones
- GastritisDocumento7 páginasGastritisRosaura Elena NuñezAún no hay calificaciones
- COMPENDIODocumento39 páginasCOMPENDIOSofi BasalloAún no hay calificaciones
- Tubo Digestivo - EstómagoDocumento12 páginasTubo Digestivo - EstómagoMARIA FERNANDA TOBAR MUNOZAún no hay calificaciones
- Tuberculosis intestinal: causas, síntomas y tratamientoDocumento8 páginasTuberculosis intestinal: causas, síntomas y tratamientoAmyCamposAnguloAún no hay calificaciones
- Pancreatitis AgudaDocumento122 páginasPancreatitis AgudaWilmar David Medina MadridAún no hay calificaciones
- H. pylori gastritis 40Documento12 páginasH. pylori gastritis 40yessica Mercado100% (1)
- Monografia La GastritisDocumento23 páginasMonografia La GastritisMaximus MarkattoAún no hay calificaciones
- GastritisDocumento4 páginasGastritisGustavo Soto Napa100% (1)
- Farmacología de las ulceras gastrointestinalesDocumento12 páginasFarmacología de las ulceras gastrointestinalesHans Ayllon ChambergoAún no hay calificaciones
- GastritisDocumento7 páginasGastritisRocio BueroAún no hay calificaciones
- Caso Clinico SepsisDocumento38 páginasCaso Clinico SepsisLucas Andrés Castrejón NarváezAún no hay calificaciones
- Ulcera Gstrica 161020001856Documento24 páginasUlcera Gstrica 161020001856juan-98765100% (1)
- Caso ClinicoDocumento16 páginasCaso ClinicoAbigail MartínezAún no hay calificaciones
- Clase 5. Higado y Vias Biliares Parte IDocumento74 páginasClase 5. Higado y Vias Biliares Parte IKatherine Elizabeth Serpas TrejosAún no hay calificaciones
- KKKKKKDocumento29 páginasKKKKKKJokebed Norma Gabriel BrañezAún no hay calificaciones
- Tuberculosis IntestinalDocumento25 páginasTuberculosis IntestinalJose Felix Espi0% (1)
- Enfermedad Acido PepticaDocumento6 páginasEnfermedad Acido PepticaCarlos Andres RiosAún no hay calificaciones
- Ulcera PepticaDocumento41 páginasUlcera PepticaTeffy Melgar100% (1)
- Caso clínico del síndrome del intestino irritableDocumento9 páginasCaso clínico del síndrome del intestino irritableVivi D ArknessAún no hay calificaciones
- Programa Académico Historia de La Medicina 2014 - 2015Documento18 páginasPrograma Académico Historia de La Medicina 2014 - 2015Jeiider NavaAún no hay calificaciones
- Preguntas GastroDocumento2 páginasPreguntas GastroJeiider NavaAún no hay calificaciones
- Nota Clínica de Impresión DiagnósticaDocumento2 páginasNota Clínica de Impresión DiagnósticaJeiider Nava100% (1)
- Preguntas GDocumento1 páginaPreguntas GJeiider NavaAún no hay calificaciones
- Preguntas 2Documento5 páginasPreguntas 2Jeiider NavaAún no hay calificaciones
- Control PrenatalDocumento2 páginasControl PrenatalJeiider NavaAún no hay calificaciones
- N 82 Rev 2Documento10 páginasN 82 Rev 2Jeiider NavaAún no hay calificaciones
- Ictericia NeonatalDocumento2 páginasIctericia NeonatalJeiider NavaAún no hay calificaciones
- Etiquetas LimonDocumento3 páginasEtiquetas LimonJeiider NavaAún no hay calificaciones
- Etiquetas para La Elaboración de ATE.Documento3 páginasEtiquetas para La Elaboración de ATE.Jeiider NavaAún no hay calificaciones
- Jugos PDFDocumento7 páginasJugos PDFJeiider NavaAún no hay calificaciones
- MempanDocumento414 páginasMempanJ J Carlos SalazarAún no hay calificaciones
- Como Hacer Pan de CajaDocumento10 páginasComo Hacer Pan de CajaJeiider NavaAún no hay calificaciones
- r53 07 LevadurasDocumento12 páginasr53 07 LevadurasIngalimAún no hay calificaciones
- 2do Año Guia Ciencias NaturalesDocumento21 páginas2do Año Guia Ciencias NaturalesyhlopezAún no hay calificaciones
- Guía Sistema Cardiovascular Primer Examen Departamental FesiDocumento5 páginasGuía Sistema Cardiovascular Primer Examen Departamental FesiCésar Roque100% (4)
- Tarea II de AnatomiaDocumento4 páginasTarea II de AnatomiaElian Asael Fermin PeñaAún no hay calificaciones
- InformesDocumento91 páginasInformeslorena pAún no hay calificaciones
- El Sistema LocomotorDocumento2 páginasEl Sistema Locomotormapi196493% (15)
- Anatomìa y FisiologìaDocumento4 páginasAnatomìa y FisiologìaJose HernandezAún no hay calificaciones
- Métodos de Preservación: Más Allá de La NeveraDocumento9 páginasMétodos de Preservación: Más Allá de La NeveraAnahi BadilloAún no hay calificaciones
- Crisis TiroideaDocumento22 páginasCrisis TiroideaAbbyAbbsAún no hay calificaciones
- El Sistema Nervioso: A. ¿Cuál Es La Función Del Sistema Nervioso?Documento11 páginasEl Sistema Nervioso: A. ¿Cuál Es La Función Del Sistema Nervioso?Omar CarranzaAún no hay calificaciones
- 4 UasdDocumento6 páginas4 UasdjordanAún no hay calificaciones
- Síndrome ictérico obstructivoDocumento15 páginasSíndrome ictérico obstructivoFerdinando BustilloAún no hay calificaciones
- Anatomía y Composición de CerebroDocumento2 páginasAnatomía y Composición de CerebroPilarcytha Soto GonzálezAún no hay calificaciones
- Fucking ANATOMÍADocumento20 páginasFucking ANATOMÍASilvana GuerreroAún no hay calificaciones
- SNC, SNP, neuronas y memoriaDocumento5 páginasSNC, SNP, neuronas y memoriaAda Barbie DuranAún no hay calificaciones
- ApuntesDocumento7 páginasApuntesJoseline Pineda GarcíaAún no hay calificaciones
- Reflexologia SDRADocumento20 páginasReflexologia SDRAAlexandra Bernal RodriguezAún no hay calificaciones
- Anatomía de la laringe: músculos laríngeosDocumento8 páginasAnatomía de la laringe: músculos laríngeosAlejandro Horn Alvarez50% (2)
- Balotario de Admision Sistema Digestivo ProfDocumento13 páginasBalotario de Admision Sistema Digestivo ProfPedro Luis Almeyda RamírezAún no hay calificaciones
- 3 FICHA DE REFUERZO #03 (Autoguardado)Documento4 páginas3 FICHA DE REFUERZO #03 (Autoguardado)JEAN CARLOS FLORES CAMARGOAún no hay calificaciones
- VASOSMARAVILLOSOSDocumento180 páginasVASOSMARAVILLOSOSNestor ChalecoAún no hay calificaciones
- s13 PraxiasDocumento25 páginass13 PraxiasJOSUÉ A. BAZÁN CHÁVEZAún no hay calificaciones
- Clase 9 FSP MetabolicaDocumento80 páginasClase 9 FSP MetabolicavhaniahAún no hay calificaciones
- Embriología Del Sistema NerviosoDocumento22 páginasEmbriología Del Sistema NerviosoVictoriaAún no hay calificaciones
- Informe de Laboratorio de Biología 1Documento9 páginasInforme de Laboratorio de Biología 1José Javier33% (6)
- Sistema Auditivo y Vestibular EquilibrioDocumento46 páginasSistema Auditivo y Vestibular EquilibrioDaniel VelasquezAún no hay calificaciones
- Tema 4 Aparato Circulatorio y ExcretorDocumento4 páginasTema 4 Aparato Circulatorio y ExcretorOhana Centro de EstudiosAún no hay calificaciones
- Guia Practica Semana 11Documento2 páginasGuia Practica Semana 11GESU PIERO LOPEZ MEJIAAún no hay calificaciones
- La captación de la información: sensación y receptoresDocumento10 páginasLa captación de la información: sensación y receptoresLiliana Ayala PérezAún no hay calificaciones
- Tolerancia Periferica en Linfocitos T y BDocumento6 páginasTolerancia Periferica en Linfocitos T y BLuis CedeñoAún no hay calificaciones
- Yuen Method - Parte 4Documento22 páginasYuen Method - Parte 4Carlos Luis Añez100% (2)