Documentos de Académico
Documentos de Profesional
Documentos de Cultura
H y T Durante PCR
Cargado por
Jhoan Marin0 calificaciones0% encontró este documento útil (0 votos)
1 vistas41 páginasH_Y_T_DURANTE_PCR
Título original
H_Y_T_DURANTE_PCR[1]
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoH_Y_T_DURANTE_PCR
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
1 vistas41 páginasH y T Durante PCR
Cargado por
Jhoan MarinH_Y_T_DURANTE_PCR
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 41
H Y T DURANTE PCR.
Kloeck propuso en 1995 la mnemotecnia de las H y T, que ha sido
modifi cada a través de los años de acuerdo a las guías que son
publicadas cada cinco años por la AHA
HIPOVOLEMIA.
• HIPOVOLEMIA HIPOPERFUSION FALLO
• a) Gastrointestinal: vómito, diarrea, sangrado del tubo digestivo o
drenajes en pacientes postquirúrgicos.
• b) Pérdidas renales: diuréticos, diuresis osmótica, nefropatías
perdedoras de sal e hiperaldosteronismo.
• c) Pérdidas tegumentarias: sudoración intensa, quemaduras.
• d) Pérdidas a tercer espacio: oclusión intestinal, lesión por
aplastamiento, fracturas y pancreatitis aguda.
• HCL Y EXAMEN FISICO:
• turgencia de piel disminuida,
• hipotensión ortostática,
• cambio postural en la frecuencia cardiaca (> 30 lpm),
• disminución del tono ocular, sequedad de las mucosas.
• CHOQUE: taquicardia, hipotensión, taquipnea, oliguria, diaforesis,
estado neurológico alterado
• Alteración de creatinina, BUN, hiper- o hiponatremia, hiper- o
hipokalemia, acidosis metabólica o alcalosis metabólica.
• Administrar reto de líquidos administrando de 500 a 1,000 cm3 de
solución cristaloide.
• “tríada letal de la muerte”: acidosis, hipotermia y coagulopatía
• Estrategias:
• “cirugía de control de daños”
• “resucitación de control de daños”
• transfusión masiva (TM)
Transfusion Masiva.
• reemplazo de 10 unidades de glóbulos rojos en un período de
24 horas , o más de cuatro unidades de GRE en 1 hora
• evitar complicacionesde una hipoperfusión crítica
• Usar proporción 1:1:1 de glóbulos rojos, plasma fresco congelado y
plaquetas.
• Parametros: la volemia, laoxigenación de los tejidos, el manejo
del sangrado, las anomalías de la coagulación y el equilibrio
ácido-base.
Metas:
• presión arterial media (PAM) en un rango de 60 a 65 mm Hg,
• hemoglobina (Hb) de 7 a 9 g/dL,
• INR inferior a 1,5,
• fibrinógeno mayor a 1,5 a 2 g/L, 150mg/dl
• pH 7,35 a 7,45
• temperatura central superior a 35 Cº .
Justificacion de activación protocolo.
• Puntuación ABC (Assessment of Blood Consumption) asigna
puntaciones de 0 a 1 a cuatro parámetros clínicos desencilla
obtención en sala de shock.
• puntación mayor a 2 implica una sensibilidad del 75% al 90%, y una
especificidad del 67% al 88% para predecir la necesidad de transfusión masiva
• Indice de Shock (SI) frecuencia cardiaca (FC) / presión arterial
sistólica (PAS). VN: 0,5 y 0,7. Un índice mayor o igual a 0,9 es
indicativo de requerimientos de transfusión sanguínea.
Justificacion de activación protocolo.
• Cuando el sangrado supere los 150 mL por minuto o un sangrado
mayor o igual al 50% del volumen circulante en un periodo de tres
horas
• La cirugía cardiaca corresponde a la etiología quirúrgica que más
requiere de la utilización de este protocolo.
• Cabe mencionar que la activación del protocolo no sustituye
los esfuerzos para controlar el sangrado, ya sean quirúrgicos,
endovasculares o momentáneos, como la fijación externa de pelvis
y huesos largos, el torniquete, o incluso, REBOA (resuscitative
endovascular balloon occlusion of the aorta)
HIPOXIA.
• Disminución de la presión inspiratoria de oxígeno: esto ocurre en hipoxemia de grandes
alturas o en ambiente con FiO2 menor al 21%, como en espacios confi nados.
• Hipoventilación: depresión respiratoria del tronco encefálico (fármacos, síndrome de
hipoventilación alveolar central), neuropatía periférica (síndrome de Guillain Barré),
debilidad muscular (hipofosfatemia, miastenia grave).
• Trastornos de la difusión: alteración en la membrana alveolocapilar. Ocurre en casos
como asbestosis, sarcoidosis, fi brosis intersticial, neumonía intersticial, esclerodermia,
enfermedades reumatológicas con repercusión pulmonar como lupus eritematoso
sistémico o enfermedad de Wegener.
• Desequilibrio de la relación V/Q: incremento del espacio muerto en casos de enfi sema,
gasto cardiaco bajo o hiperdistensión alveolar.
• Aumento de los cortocircuitos pulmonares: ocupación alveolar por secreciones o agua
(neumonía o edema agudo pulmonar), colapso alveolar como en caso de atelectasias
masivas. Para la sospecha de hipoxia se debe indagar acerca del estado anterior del
sujeto para asociar el cuadro clínico previo con alguna de las condiciones mencionadas.
HIDROGENIONES.
• brecha aniónica elevada y brecha aniónica normal.
• Dentro del primer grupo encontramos como causas cetoacidosis diabética,
acidosis urémica y acidosis láctica, así como tóxicos (metanol, etanol
acetaldehído, salicilatos).
• Dentro de las razones de brecha aniónica normal se encuentra la acidosis
hiperclorémica, que comúnmente se asocia a pérdidas extrarrenales de
bicarbonato, como en caso de evacuaciones diarreicas abundantes.
• reposición de bicarbonato, que está indicada con niveles de pH menores a 7.2 o
bicarbonato menor a 8 meq/L.
• El déficit de bicarbonato se calculará con la fórmula 0.4 × peso × (24-HCO3). Eb x
0,3 x kg peso.
• determinar la causa de la acidosis e iniciar el tratamiento.
• EVALUAR necesidad de hemodiálisis
Hiper o hipokalemias.
• Hipokalemia: altas dosis de insulina, activad beta-adrenérgica,
alcalosis metabólico, la pérdida de líquidos por vía digestiva (ya sea
vómito, diarrea, uso de laxantes) se relaciona con hipokalemia.
• Desde el punto de vista renal, uso de diuréticos e incremento en la
actividad de mineralocorticoides.
• sudoración excesiva, personas en tratamiento con terapia renal
sustitutiva y plasmaféresis.
• La dosis máxima de administración es 20 mmol/h;
• En PCR infusión de 2 mmol/min en 10 minutos, seguidos de 10 mmol
a pasar en cinco a 10 minutos.
• ✓Hipopotasemia leve: potasio sérico entre 3.0 mEq/L y 3.5 mEq/L.
• ✓Hipopotasemia moderada: potasio sérico entre 2.5 mEq/L y 3.0
mEq/L
• ✓Hipopotasemia severa: potasio sérico menor de 2.5 mEq/L
Hiperkalemia.
Hipotermia.
• Temperatura debajo de 35 oC; se clasifica en leve (32 a 35 oC), moderada (28 a 32
oC) y severa (menos de 28 oC).
• confusión, taquicardia, temblor (hipotermia leve), letargo, bradicardia, arritmias,
ausencia de refl ejos pupilares y disminución del temblor (hipotermia moderada)
hasta coma, hipotensión, arritmias, edema pulmonar y rigidez (hipotermia
severa).
• Laboratorio: acidosis láctica, rabdomiólisis, coagulopatía e infección.
• Calentar al pcte con medios físicos: remover ropa mojada, administrar soluciones
intravenosas tibias, colocar sábanas calientes, aplicar calor radiante, acondicionar
la temperatura del área de trabajo, realizar lavado gástrico con agua tibia y, como
medida de recalentamiento más eficaz, el uso de circulación con membrana
extracorpórea.
• Objetivo: una temperatura de 30 a 32 oC. «Nadie se declara muerto hasta que se
encuentre caliente y muerto».
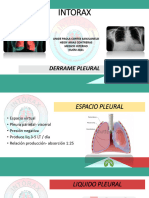
NEUMOTORAX.
• de origen traumático, Cuando su presentación es espontánea, se clasifica como primario
cuando no se relaciona a enfermedad pulmonar o secundario cuando se vincula a una
comorbilidad como EPOC, fibrosis quística, cáncer pulmonar, neumonía necrotizante,
tuberculosis
• SINTOMAS: tos, disnea y dolor torácico.
• SIGNOS: hipoventilación ipsilateral, disminución de las vibraciones vocales y timpanismo
a la percusión. puede ser simple o a tensión, siendo el último la causa que puede
precipitar un paro cardiorrespiratorio previa presentación de choque obstructivo.
• USGP: puede ser una herramienta de gran utilidad y que se puede realizar durante las
maniobras de RCP. La ausencia de deslizamiento pleural Tiene 70% de sensibilidad de un
neumotórax.
• Manejo: descompresión pleural mediante punción en el segundo espacio intercostal a la
altura de la línea media clavicular.
• En el estado postparo se deberá colocar una sonda endopleural como manejo defi nitivo.
TAMPONADE CARDIACO.
• Volumen de líquido normal en el espacio pericárdico es de 20 a 50 mL.
• el tamponade depende de la presión intrapericárdica, es decir la relación entre volumen,
velocidad de acumulación y distensibilidad del pericardio.
• Ej. La acumulación súbita de 150 a 200 mL ocasionará un pico en la presión
intrapericárdica y resultará en tamponade, vs un derrame crónico puede tolerar hasta un
litro de volumen.
• CAUSA: infecciosas (viral, bacteriana, fúngica, etcétera), metabólicas (uremia,
mixedema), autoinmunes (lupus, artritis reumatoide, fi ebre reumática), neoplásicas
(primarias y metastásicas), sobrecarga de volumen (insufi ciencia cardiaca crónica),
radioterapia, reacciones adversas a medicamentos, disección aórtica, postinfarto agudo
de miocardio y traumatismo.
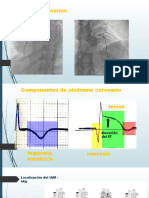
• CLINICA: tríada de Beck (ingurgitación yugular, hipotensión, disminución de ruidos
cardiacos).
• EKG con alternancia eléctrica.
• ultrasonografía E-FAST
describe las variaciones,
latido a latido, en la dirección,
amplitud y/o duración de
cualquier componente del
electrocardiograma
TOXICOS:
• Agentes que causasn cardiotóxisidad como opiáceos, benzodiacepinas,
betabloqueadores, antagonistas de los canales de calcio, digoxina,
cocaína, antidepresivos tricíclicos, monóxido de carbono.
• Manejo opiáceos con administración de 2 mg de naloxona intranasal o 0.4
mg intramusculares, repitiendo la dosis a los cuatro minutos.
• Benzodiacepinas manejo Naloxona dosis 0,01 mg por kg por vía IV
repetir cada 2 a 3 min
TEP.
• choque obstructivo que ocasionará colapso cardiovascular y paro cardiorrespiratorio
• Evaluar factores de riesgo TVP, a) Riesgo alto: fractura de fémur, hospitalización por insufi ciencia
cardiaca o fi brilación auricular, prótesis de cadera o rodilla, politrauma, infarto agudo de
miocardio, lesión de médula espinal. b) Riesgo intermedio: artroscopia de rodilla, enfermedades
autoinmunes, transfusiones, colocación de catéter venoso central, quimioterapia, falla cardiaca,
falla respiratoria, uso de eritropoyetina, terapia de reemplazo hormonal, infecciones, cáncer,
anticonceptivos orales, evento vascular cerebral, estado postparto, trombofi lias. c) Riesgo bajo:
reposo en cama mayor a tres días, diabetes mellitus, hipertensión arterial sistémica, edad
avanzada, obesidad, embarazo, venas varicosas.
• Clinica: disnea, tos, ansiedad, dolor torácico. fi ebre, hemoptisis, síncope taquicardia sinusal en 40
• Dg imagen angiotc vs en pcr ecocardiografía es de suma utilidad: reporta una sensibilidad de 60%
• Manejo: trombolíticos 50 mg de alteplasa en bolo y repetir la dosis después de 15 minutos.
Embolectomia.
TROMBOSIS CORONARIA.
• ALGORITMO DE infarto agudo de miocardio
También podría gustarte
- Ejercicio de RiegosDocumento11 páginasEjercicio de RiegosPatrickWilfredoAntunezPatricio50% (26)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Fármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1De EverandFármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Calificación: 5 de 5 estrellas5/5 (4)
- Shock NeonatalDocumento44 páginasShock NeonatalJessica Pillajo100% (1)
- Resumen de las H y T en RCPDocumento10 páginasResumen de las H y T en RCPVanesa GoñasAún no hay calificaciones
- Hemorragia Digestiva Alta (+)Documento36 páginasHemorragia Digestiva Alta (+)Hanns Santamaría0% (1)
- ANSI/ASSE Z359.11-2014 requisitos de seguridad para arneses de cuerpo enteroDocumento41 páginasANSI/ASSE Z359.11-2014 requisitos de seguridad para arneses de cuerpo enteroHunter FloresAún no hay calificaciones
- SHOCKDocumento22 páginasSHOCKMaxwell Enmanuel Hernández CentenoAún no hay calificaciones
- 5h 5tDocumento28 páginas5h 5tVictor Zavala100% (1)
- Estado de ChoqueDocumento51 páginasEstado de ChoqueSaRah AaiissAún no hay calificaciones
- Shock HipovolemicoDocumento15 páginasShock HipovolemicoJuanita CepillinAún no hay calificaciones
- Shock: definición, clasificación, fisiopatología y tratamiento inicialDocumento31 páginasShock: definición, clasificación, fisiopatología y tratamiento inicialCristianAún no hay calificaciones
- Shock: clasificación y tratamientoDocumento28 páginasShock: clasificación y tratamientoRuben David Montes ValladarezAún no hay calificaciones
- Urgencias oncológicas: neutropenia, síndrome de lisis y másDocumento101 páginasUrgencias oncológicas: neutropenia, síndrome de lisis y másbianlaramAún no hay calificaciones
- Mortalidad materna Perú 2020Documento43 páginasMortalidad materna Perú 2020Jean RodriguezAún no hay calificaciones
- H's y T'sDocumento19 páginasH's y T'svictor tellezAún no hay calificaciones
- Shock HipovolemicoDocumento52 páginasShock HipovolemicoLeonardo Cofré SáezAún no hay calificaciones
- Manejo del paciente con shock enDocumento81 páginasManejo del paciente con shock enGAMING DRAún no hay calificaciones
- Sala de Choque y UrgenciasDocumento20 páginasSala de Choque y UrgenciasAndrea Ayala100% (2)
- Shock Hipovolémico en ObstetriciaDocumento28 páginasShock Hipovolémico en ObstetriciaMayan King50% (6)
- Clasificación de CHOQUESDocumento7 páginasClasificación de CHOQUESSuemyTecBaasAún no hay calificaciones
- 10 Cirrosis Ascitis Encefalopatia y Mucho MasDocumento8 páginas10 Cirrosis Ascitis Encefalopatia y Mucho MasabelitoAún no hay calificaciones
- INSUFICIENCIA HEPÁTICA Med 2 2016Documento49 páginasINSUFICIENCIA HEPÁTICA Med 2 2016Francois MejiaAún no hay calificaciones
- Tema 17 Semiologia Sangrado Digestivo SuperiorDocumento30 páginasTema 17 Semiologia Sangrado Digestivo SuperiorADRIANA CAROLINA LOPEZ IGLESIASAún no hay calificaciones
- Derrame Pleural FinalDocumento31 páginasDerrame Pleural FinalSUSAN ANDREA DORADOAún no hay calificaciones
- SHOCK HIPOVOLEMICO- EXPOSICIONDocumento4 páginasSHOCK HIPOVOLEMICO- EXPOSICIONAnny hernandezAún no hay calificaciones
- Principios de Estado de Choque2Documento27 páginasPrincipios de Estado de Choque2Alejandra RobletoAún no hay calificaciones
- Shock HipovolemicoDocumento8 páginasShock HipovolemicoRafael SalaicesAún no hay calificaciones
- Clase Estados de Choque y Disfunción MultiorgánicaDocumento33 páginasClase Estados de Choque y Disfunción MultiorgánicaElmer MolinaaAún no hay calificaciones
- Material Didáctico Sobre ShockDocumento11 páginasMaterial Didáctico Sobre ShockPwLvAún no hay calificaciones
- Códigos rojos en cuidados paliativos: urgencias y emergenciasDocumento25 páginasCódigos rojos en cuidados paliativos: urgencias y emergenciasZenon ChoqueAún no hay calificaciones
- Shock en Pediatria ListoDocumento57 páginasShock en Pediatria ListoLeandro De Jesus0% (1)
- Urgencia - Apuntes 3° SemanaDocumento19 páginasUrgencia - Apuntes 3° Semanasalome oteroAún no hay calificaciones
- Paro CardiorespiratorioDocumento14 páginasParo CardiorespiratorioEsmeraldaAún no hay calificaciones
- Edema Agudo Al Pulmón. Ramírez RamírezDocumento5 páginasEdema Agudo Al Pulmón. Ramírez RamírezC. RamírezAún no hay calificaciones
- Examen de Nefro EnarmDocumento6 páginasExamen de Nefro EnarmNicolas de la cruz floresAún no hay calificaciones
- TIPOS DE SHOCKDocumento16 páginasTIPOS DE SHOCKPollyana VitoriaAún no hay calificaciones
- Ateraciones Del Equilibrio Ácido - BaseDocumento25 páginasAteraciones Del Equilibrio Ácido - BaseLisbeth SolariAún no hay calificaciones
- Transfusión masiva: definiciones, riesgos y complicacionesDocumento15 páginasTransfusión masiva: definiciones, riesgos y complicacionesAugusto Palomino ArteagaAún no hay calificaciones
- Sindrome Nefrotico HFVPDocumento33 páginasSindrome Nefrotico HFVPMario Mendoza TorresAún no hay calificaciones
- Algoritmo de ShockDocumento2 páginasAlgoritmo de ShockJuan Pi Erazo100% (1)
- HTDADocumento14 páginasHTDAJavier EvaristoAún no hay calificaciones
- 6 y 7. SHOCKDocumento12 páginas6 y 7. SHOCKJanehira ElizabethAún no hay calificaciones
- Manejo y Estudio de HipocalcemiaDocumento18 páginasManejo y Estudio de HipocalcemiaRodrigo FernandezmAún no hay calificaciones
- Shock HipovolémicoDocumento19 páginasShock HipovolémicoAdrian CortesAún no hay calificaciones
- Alteraciones fisiopatológicas ME y manejo donante órganosDocumento13 páginasAlteraciones fisiopatológicas ME y manejo donante órganossheillah0803Aún no hay calificaciones
- Shock CardiogenicoDocumento5 páginasShock CardiogenicoelycesoAún no hay calificaciones
- Trabajo de Fisiopatologia - Casos Clinicos 2Documento12 páginasTrabajo de Fisiopatologia - Casos Clinicos 2wilmer leoncio calderon mundacaAún no hay calificaciones
- Clase 6 Shock Usmp 2014Documento9 páginasClase 6 Shock Usmp 2014André Mujica VasquezAún no hay calificaciones
- Shock HipovolémicoDocumento18 páginasShock HipovolémicoMartyury QuinteroAún no hay calificaciones
- Shock HipovolémicoDocumento35 páginasShock HipovolémicoAnshlei Marianella OrtegaAún no hay calificaciones
- Principios de Estado de Choque2Documento27 páginasPrincipios de Estado de Choque2Alejandra RobletoAún no hay calificaciones
- Guia de Practica Clínica para Shock HipovolémicoDocumento7 páginasGuia de Practica Clínica para Shock HipovolémicomonvampireAún no hay calificaciones
- Estados de ChoqueDocumento43 páginasEstados de ChoqueMvm LakmirAún no hay calificaciones
- ShockDocumento55 páginasShockww.pacourgencias.blogspot.comAún no hay calificaciones
- Infectologia PediatricaDocumento128 páginasInfectologia PediatricaRuthciita Burga Huaman100% (1)
- Policitemia Del Recien Nacido - Johnny Renzo Lizárraga SilvaDocumento16 páginasPolicitemia Del Recien Nacido - Johnny Renzo Lizárraga SilvaJohnnyRenzoLizárragaSilvaAún no hay calificaciones
- PCR MergedDocumento122 páginasPCR MergedDiego BrecedaAún no hay calificaciones
- Desequilibrio Hidroelectrolitico y Acido BaseDocumento38 páginasDesequilibrio Hidroelectrolitico y Acido Basecatorres6Aún no hay calificaciones
- Enfermedades GastrointestinalesDocumento75 páginasEnfermedades GastrointestinalesMichelle FajardoAún no hay calificaciones
- Guías de manejo clínico para choque en pediatríaDocumento16 páginasGuías de manejo clínico para choque en pediatríaJuliana DGAún no hay calificaciones
- CC Uci1Documento30 páginasCC Uci1carlosAún no hay calificaciones
- GP Tuberculosis-1 PDFDocumento150 páginasGP Tuberculosis-1 PDFSanty AguilarAún no hay calificaciones
- Guías de Práctica Clínica para El Manejo Del HipotiroidismoDocumento34 páginasGuías de Práctica Clínica para El Manejo Del HipotiroidismoJhoan MarinAún no hay calificaciones
- Todo Mujer IntegralDocumento186 páginasTodo Mujer IntegralJhoan MarinAún no hay calificaciones
- Iam - EkgDocumento16 páginasIam - EkgJhoan MarinAún no hay calificaciones
- Hta Apuntes FinalDocumento32 páginasHta Apuntes FinalJhoan MarinAún no hay calificaciones
- DENGUEEDocumento85 páginasDENGUEEJhoan MarinAún no hay calificaciones
- Cuadro DG Diferencial Dolor AbdominalDocumento8 páginasCuadro DG Diferencial Dolor AbdominalJhoan MarinAún no hay calificaciones
- Colecistis AgudaDocumento6 páginasColecistis AgudaSilvana Fernanda Loza MollinedoAún no hay calificaciones
- 6Documento7 páginas6Jhoan MarinAún no hay calificaciones
- Dolor ApuntesDocumento23 páginasDolor ApuntesJhoan MarinAún no hay calificaciones
- Niño CompletoDocumento227 páginasNiño CompletoJhoan MarinAún no hay calificaciones
- Casos ABPdel 1 Al 5 - Septimo NivelDocumento114 páginasCasos ABPdel 1 Al 5 - Septimo NivelJhoan MarinAún no hay calificaciones
- DOLORDocumento11 páginasDOLORJoseph Campos SanchezAún no hay calificaciones
- Cuadro Final Dolor Abd AgudoDocumento20 páginasCuadro Final Dolor Abd AgudoJhoan MarinAún no hay calificaciones
- INVAGINACIÓN Algoritmo 2021Documento1 páginaINVAGINACIÓN Algoritmo 2021Jhoan MarinAún no hay calificaciones
- ParasitologíaDocumento98 páginasParasitologíaJhoan MarinAún no hay calificaciones
- Enfermedades exantemáticas en niño de 5 añosDocumento18 páginasEnfermedades exantemáticas en niño de 5 añosJhoan MarinAún no hay calificaciones
- HOMINIZACIONDocumento4 páginasHOMINIZACIONPaula CalderónAún no hay calificaciones
- Tesis Daniel Lurín SIN PÁGINASDocumento132 páginasTesis Daniel Lurín SIN PÁGINASAnonymous 2AN6e8AiAún no hay calificaciones
- SAAAADocumento16 páginasSAAAAΌσκαρ ΛόπεζAún no hay calificaciones
- Examen Fisico-Hal - ExpoDocumento35 páginasExamen Fisico-Hal - ExpoLUZ ESMERALDA QUISPE MORENOAún no hay calificaciones
- PPTDocumento7 páginasPPTAURORAAún no hay calificaciones
- Empresa JadeDocumento32 páginasEmpresa JadeOliverio Pichardo DiestraAún no hay calificaciones
- Brochure - Deficiencias Tratamientos TérmicosDocumento2 páginasBrochure - Deficiencias Tratamientos TérmicossebastoyAún no hay calificaciones
- Física - Junio 2015 - SSDocumento2 páginasFísica - Junio 2015 - SSDaniela Alonso RodríguezAún no hay calificaciones
- Hipertension Arterial PrevencionDocumento19 páginasHipertension Arterial PrevencionAljavain100% (1)
- San Luis - PellegriniDocumento8 páginasSan Luis - PellegriniAngeles KumagaeAún no hay calificaciones
- El Paciente de Urgencia MagnoliaDocumento20 páginasEl Paciente de Urgencia Magnoliaservicio psiquiatría HCHAún no hay calificaciones
- Trabajo Piso PulidoDocumento17 páginasTrabajo Piso PulidorominaAún no hay calificaciones
- TemperaturaDocumento3 páginasTemperaturaJosé Adrian Ruiz CovarrubiasAún no hay calificaciones
- El carbono, elemento esencialDocumento11 páginasEl carbono, elemento esencialJUAN PABLO TIRADOAún no hay calificaciones
- Preguntas para Examen de ParasitologíaDocumento3 páginasPreguntas para Examen de ParasitologíaMilagros La Jara100% (5)
- Documento de InhibiciónDocumento4 páginasDocumento de InhibiciónJhordiño Salazar JustanoAún no hay calificaciones
- Fondos PDFDocumento74 páginasFondos PDFperla1610Aún no hay calificaciones
- MAPA MENTAL CELULAS MADRE - pptx22Documento3 páginasMAPA MENTAL CELULAS MADRE - pptx22Jenifer Herrera Escorcia80% (5)
- Informe Situacional Hosp Goyeneche - Terreno PDFDocumento6 páginasInforme Situacional Hosp Goyeneche - Terreno PDFjorge maqueraAún no hay calificaciones
- La VelocidadDocumento3 páginasLa VelocidadAbraham JAAún no hay calificaciones
- Reporte Preliminar #8-2023-COES - PRODUCEDocumento4 páginasReporte Preliminar #8-2023-COES - PRODUCEelpapitocarlos42Aún no hay calificaciones
- Ept ProyectoDocumento6 páginasEpt Proyectoalexis saenzcholanAún no hay calificaciones
- Jessenia Encina Tarea 2Documento5 páginasJessenia Encina Tarea 2Jessenia EncinaAún no hay calificaciones
- Trauma, Cultura e HistoriaDocumento19 páginasTrauma, Cultura e HistoriaCamilo HernandezAún no hay calificaciones
- Informe Ejecutivo Parte 1Documento12 páginasInforme Ejecutivo Parte 1Dayren Alejandra GARZON ASCENCIOAún no hay calificaciones
- Informe-Ogm - 2017Documento22 páginasInforme-Ogm - 2017Jorge rodriguezAún no hay calificaciones
- Trip TicoDocumento2 páginasTrip Ticoranluis1386Aún no hay calificaciones
- ERodas MSS TB FinalDocumento78 páginasERodas MSS TB FinalNatsha RauseoAún no hay calificaciones