Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Arritmias
Cargado por
Millaray Gutiérrez TorresDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Arritmias
Cargado por
Millaray Gutiérrez TorresCopyright:
Formatos disponibles
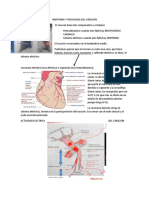
Arritmias Cuando el nódulo sinusal no esta bien operativo, el
corazón tiene otro nódulo que se llama nódulo
El corazón funciona mediante actividad mecánica que
ventricular que logra suplir las alternaciones producidas
involucra los músculos que finalmente van a permitir la
en el nódulo sinusal . Entonces por ejem tenemos un
contracción y la dilatación de las aurículas y los
paciente que por alguna razón tuvo un infarto en la zona
ventrículos, la Actividad eléctrica que esta denominada
de las aurículas sobre todo la derecha no se va a ver tan
por el sistema nervioso autónomo en donde se establece
mermada la función cardiaca porque en la parte inferior
un circuito eléctrico que permite finalmente la actividad
de la aurícula en la parte auriculoventricular que va a
mecánica , si el corazón se queda sin el circuito eléctrico
generar que el corazón siga latiendo, ahora el problema
la actividad mecánica no se podría llevar a cabo.
de los pacientes es cuando tienen infarto en la parte de
• La actividad mecánica → contracción – dilatación de los ventrículos porque es mucho mas complicado suplir
aurículas y ventricular. esa actividad y los pacientes tienen a quedar con una
• La actividad eléctrica → permite la actividad insuficiencia cardiaca mas grave de la que se va a generar
mecánica los infartos están ubicados en las aurículas.
• La contracción normal del miocardio no puede Conducción auriculo ventricular
ocurrir sin el funcionamiento adecuado y normal del
sistema de conducción eléctrica del corazón El nódulo sinoauricular (también conocido como nódulo
• El mal funcionamiento puede resultar en una sinusal) , ubicado en la parte superior de la aurícula
contracción auricular ventricular disfuncional y derecha , sirve como marcapasos del corazón y genera los
puede reducir el gasto cardiaco impulsos eléctricos que posteriormente dan como
resultado la estimulación auricular y ventricular → auto
Mayoritariamente cuando sucede cuando hay una despolarización.
arritmia estas partes eléctricas por varias razones pueden
tener alteraciones y eso conlleva que el funcionamiento En adultos en reposo, la tasa de despolarización
normal del corazón no sea así y el paciente presentara intrínseca normal del nódulo SA es de 60 a 100 por
problemas. Lo que va afectar las arritmias es el gasto minuto
cardiaco y en este esta involucrado la presión arterial
• Arriba de 100 → taquicardia (adrenérgicos –
como la perfusión de los órganos así que el paciente
cafeína – cocaína(simpaticomiméticos , en el
tendrá o desarrollara insuficiencia cardiaca.
corazón hay más Beta 1 y algunos beta2 los alfa
está en vasos sanguíneos más periférico y nivel
central)
• Bajo 60 → bradicardia (beta bloqueadores en
general )
Si el nódulo sinusal no logra generar despolarización a
una velocidad más rápida que la del nódulo aurícula
ventricular(AV) , el nódulo AV puede asumir como papel
de marcapasos.
Ahora porque es importante la frecuencia cardiaca
porque el Corazón nos da la movilidad del oxígeno,
entones si el corazón está latiendo muy rápido la
Quien es el que se encarga en de la descarga eléctrica es eyección no será muy bueno y si el corazón está latiendo
el nódulo sinusal que está arriba en la aurícula derecha, muy lento la circulación de la sangre será lenta por tanto
que es el que descarga y empieza la despolarización para la presión será baja y la perfusión de los órganos baja y
que el impulso nervioso viaje atreves de haz de his y el no tendrán oxigeno.
sistema de purkinje este es el ventrículo izquierdo para
finalmente la contracción de las aurículas y ventrículos
principalmente el izquierdo que va a permitir que a través
de la aorta salga la sangre.
Conducción cardiaca • Al entrar Na a la célula el potencial aumenta a -60 a -
80 mV lo que abre canales de Na rápidos, esto
▪ Después de la despolarización auricular, los impulsos
permite que el potencial aumenta hasta 20 a 30 mV.
se conducen a través del nódulo AV, ubicado en la
aurícula derecha inferior. Fase 1
▪ Luego, el impulso ingresa al haz de His y se conduce
Se abren los canales de sodio rápidos , esto permite que
a través del sistema de conducción ventricular.
el potencial aumenta hasta 20 a 30 mV. La repolarización
▪ El ventrículo izquierdo(más inervado) requiere un
se produce por la salida de iones K cuando estos se
sistema de conducción más grande que el ventrículo
liberan llegamos a la fase 1 donde nosotros tenemos un
derecho debido a su mayor masa y porque este
reposo en -90mV al entrar sodio y salir potasio genera
genera la contracción final del corazon; por lo tanto,
este pick que en el electrocardiograma se ve con la onda
la rama izquierda del haz se bifurca en las divisiones
P que cuando entra sodio a la célula se despolariza , luego
anterior y posterior izquierdas.
pasamos a la fase 1 donde esta la salida de los iones
▪ Las ramas del haz se dividen aún más en las fibras de
potasio que es lo mismo que la fase 0.
Purkinje a través de las cuales la conducción de
impulsos da como resultado la despolarización • La repolarización se produce por la salida de iones K
ventricular, lo que inicia la contracción ventricular.
Fase 2
Potencial de acción ventricular
Se equilibra el potasio porque la célula dice esta saliendo
mucho potasio y lo que hace para contrarrestar la salida
de potasio permite la entrada de sodio es decir reversa la
salida de sodio y ademas genera la entrada de calcio por
la bomba sodio-calcio atpsa y se genera una meseta.
• La salida de K se equilibra con la entrada de Na y Ca
lo que da resultado una meseta.
Fase 3
Después de lo anterior empieza entrar nuevamente
potasio y a salir el calcio y el sodio de la célula por tanto
la Depolarización es decir empieza a relajar nuevamente
la fibra nerviosa
fase 0
• La salida de K supera a la entrada de Ca y Na lo que da
El potencial de acción ventricular en reposo es de -70 a - como resultado la repolarización ventricular.
90 mV ,es decir que la neurona esta en reposo y esto se
mide en mV para aumentar el potencial de acción lo que Fase 4
pasa a la célula muscular es que aumenta la El sodio y el potasio quedan igual al principio de la etapa
concentración de sodio extracelular , por tanto sale sodio 0 , por eso se dice que la etapa 0 es la misma que la etapa
y entra Potasio(aquí actúan la digoxina) a través de la 4.
bomba sodio-potasio y Al entrar Na a la célula el
potencial aumenta a -60 a -80 mV lo que abre canales de • Los iones Na ingresan gradualmente a la célula
Na rápidos, esto permite que el potencial aumenta hasta aumentando el umbral nuevamente a -60 a -90 mV.
20 a 30 mV.
¿Qué medicamentos pueden generar arritmias?
• El potencial de acción ventricular en reposo es de -70
Medicamentos que son bloqueadores de canales de
a -90 mV.
sodio , calcio , potasio pueden generar arritmias.
• Altas concentraciones de Na extracelular y altas
concentraciones de K intracelular.
El escitalopram porque se alarga el intervalo QT , los turbulencias esta se activa por los receptores ppi y se
iones que están involucrados en el intervalo QT potasio , agrega una plaqueta con otra plaqueta generando un
sodio y el calcio , entonces si se alarga el intervalo QT la trombo y los pacientes van a terminar con un infarto.
despolarización de la célula será más lenta por tanto el
Por esto hay que controlar la frecuencia cardiaca de los
corazón late más lenta generando bradicardia. Por tanto
pacientes , una por la probabilidad de generar trombos.
el escitalopram bloquea canales de Calcio por eso genera
Entonces tenemos el corazón que tiene una aorta
alargamiento del intervalo QT.
descendiente(Todo lo demás por eso es más grande) y
Si tenemos un medicamento que solo bloqueara canales otra ascendiente (que esta se va al snc ) , entonces el
de potasio o sodio-potasio atpsa y no se generara el trombo se ira hacia arriba porque el camino es mas corto
potencial de acción que es el que me permite la y los pacientes tendrán un ACV , estos son los riesgos de
contracción y dilatación de la aurícula. Por tanto si yo generar una arritmias.
bloqueo esta atpsa genero asistolia.
mecanismo de las arritmias
El electrocardiograma
Como se van a producir las arritmias , hay dos formas :
• Permite medir la conducción eléctrica del corazón.
1. inicio anormal del impulso
• La onda P representa la despolarización auricular.(-
2. conducción anormal del impulso
90mV y llega a +30mV y pasa por la entrada de sodio
y salida de potasio) Nosotros en un paciente sin ninguna alteración cardiaca
• La fase 0 es representada por el complejo QRS es más común un inicio anormal del impulso esto porque
(despolarización ventricular derecho) el corazón pudo haber tenido una modificación
• La onda T corresponde a la repolarización estructural por HTA y eso genero que el sistema nerviosos
ventricular.(cuando se esta preparando para al modificar la forma del corazón hacia abajo la
contraerse) conducción no será normal puesto que las fibras
• El intervalo QT se utiliza como marcador no invasivo nerviosas están programadas para la conducción a una
del tiempo de repolarización ventricular. ( si esto es cierta velocidad en un corazón normal , entonces ahí
muy largo , en alguna parte la conducción del corazón podemos tener una arritmias que van con un impulso
esta fallando por lo tanto el px puede caer en anormal.
bradicardia si se repolariza muy tarde)
Donde podemos ver una conducción anormal del
Todo lo que pasa no solamente depende de iones si no impulso es cuando un paciente han sufrido un infarto y
también en algún momento el del sistema nervioso donde tuvieron un IAM se le murió cierta parte del
autónoma puede empezar a desencadenar unas vías corazón entonces no solamente murieron las células
alternativas que son más pequeñas y eso me va a generar cardiacas del corazón sino que también células nerviosas
la arritmias. entonces si yo tengo un infarto en algunas parte que
tenga los nódulos no habrá una buena conducción
¿Por qué es peligroso tener una arritmia?
eléctrica y eso genera una arritmias.
Aparte de que los vasos no se van a llenar bien , porque
¿Qué es lo mas común? Que se mezclen y a veces no es
afecta la perfusión. Si nosotros pensamos que tenemos
tan importante saber el origen o mecanismo de que
un vaso sanguíneo donde yo tengo un flujo de sangre
porque se está produciendo una arritmias sino que tipo
porque el corazón hace la sístole la diástole eso genera
de arritmias es .
un flujo constante de sangre cuando el corazón esta
bombeando de manera normal en ritmo , y de la nada Arritmias por inicio anormal del impulso
pierde ese ritmo eso genera que la salida de la sangre sea
con más fuerza y hay otra salida de sangre que viene atrás 1. Bradicardia sinusal → La automaticidad del nódulo
que viene con menos fuerza y eso va a generar SA disminuye lo que da como resultado una tasa
turbulencias en el flujo cuando esto ocurre , pasa que las reducida de impulsos y una frecuencia cardiaca lenta.
plaquetas que hay en la sangre cuando hay turbulencias (bradicardia por el corazón va lento y sinusal porque
(recordar que las plaquetas se activan a través de un es por el nódulo sinusal)
choque ) , por tanto si hay una plaqueta que choca con la
2. Taquicardia sinusal → la automaticidad del nódulo • El mecanismo de conducción anormal del impulso se
SA esta aumentada porque lo produce una mayor conoce tradicionalmente como reentrada, la cual
tasa de generación de impulsos y una frecuencia menudo se inicia como resultado de un impulso
cardiaca rápida. eléctrico prematuro anormal.
3. Fibrilación auricular → La más común de todas las • Se complementan con una generación de impulso
arritmias que existen más o menos un 80%. alterada.
Automatismo auricular anormal puede resultar en • Deben existir 3 condiciones:
contracción auriculares prematuras o puede ✓ al menos dos vías por las que pueda viajar un
precipitar taquicardia auricular o fibrilación impulso eléctrico.
auricular(FA) ✓ un “bloqueo unidireccional” en una de las vías de
conducción.
¿Porque se llama fibrilación?
✓ Enlentecimiento de la velocidad de conducción
Es un ritmo irregular e incluso hay momentos que no hay del impulso por la otra vía de conducción.
ritmos por tanto el paciente tienen microasistolia , por ✓ Es muy típica en los pacientes que han sufrido
tanto es un ritmo irregular que viene de la aurícula IAM.(porque en el infarto una parte del corazón
porque las descargas pueden generar taquicardias o sigue funcionando lo más bien y la otra esta
bradicardia y eso hace que el ritmo sea digregado. muerta.
4. Taquicardia de la unión → se produce por una Clasificación Fármacos antiarrítmicos
automaticidad anómala del nodulo AV
5. Taquicardia ventricular → La automaticidad
anormal en los ventrículos puede precipitar una
taquicardia ventricular o fibrilación ventricular (FV)(
aquí es como si el ventrículo se mandara solo , es
decir el resto del corazón tiene una frecuencia
normal y el ventrículo izquierdo está ahí
disparando y disparando en el sistema de Purkinje.
Nota : Todas las partes del corazón tiene la capacidad
de ser autónomas y el primero que es capaz de disparar
hacia arriba es el que gobernaba el impulso nervioso ,
por eso al paciente cada vez que Moria una parte del
corazón había otra parte que podía ir supliendo ,
entonces por eso se puede ir haciendo la taquicardia
ventricular.
Arritmias por conducción anormal del impulso
Clase 1ª
Hay algunas arritmias que se llama así porque hay una
Quinidina – Procainamida : no son utilizan mucho porque
conducción anormal y en la conducción anormal lo más
en general se usan cuando los pacientes tienen aritmias
típico que hay es que se genera un bloqueo
muy descontrolada.
unidireccional o bloqueo de entrada donde yo voy a
tener una fibra que me va a descargar y más abajo habrá Clase 1B
una fibra que me descargara de forma contraria y se va a
generar un bloqueo de entrada y de las fibras musculares Lidocaina → este es un farmaco que se utilizan con
porque esto esta descargando el sistema nervioso pero el mucho cuidado ; es un anastesico local ; bloquea los
que hace la pega es la fibra muscular que se relaja y se canles de sodio por tanto afectara la contraccion , puesto
contraer entonces va a pasar aquí que en una parte de que actua en todas las fases , porque si me paso en la
corazón dirá contráete y la otra relájate generado dosis puede generar asitolia.
taquicardia y dolor(angina por este bloqueo de entrada) Evitar lindocaina en niños , porque generaba arritmias
puesto que los niños tienen un volumen de distribuccion
más hidrofilicos y la lindocaina se hace en gel y son • Su prevalencia aumenta con la edad avanzada.
hidrofilicos. aproximadamente un 8% de los pacientes mayores
de 80 años la padece.
Clase 1C
Causas:
Flecainida – propafenona → se utilizan los dos pero
generalmente se utiliza flecainida y este se usa en general ▪ Hipertrofia ventricular izquierda.
cuando los beta-bloqueadores(lo más utilizados) no ▪ Hipertensión
estan teniendo tn buenos resultados ▪ Insuficiencia cardiaca
▪ Alcoholismo
Clase 2
✓ La FA puede ser causada tanto por la formación
inhibidores beta adrenergicos (utilizaremos para anormal de impulsos como por la conducción
controlar la frecuencia cardiaca cardioselectivos) anormal de impulsos.
✓ Se desencadena por impulsos eléctricos generados
Clase 3 → general se van a utilizar en pacientes dentro de las venas pulmonares → en algunos
hospitalizados pacientes el sistema nerviosos autónomo que
Amiodarona: se utilizan muchos en paciente llega con puede descargar y eso puede ocasionar que los
fibrilacion auricular descompensada y taquicardia pacientes pueden tener FA no de origen cardiaco ,
ventricular descompensada , medicamento muy sino que pulmonar pero esto es muy difícil
importante porque tiene mucha interraciones porque es identificarlo.
un inductor enzimatico. ✓ Los impulsos inician el proceso de reingreso dentro
de las aurículas, y se cree que la FA es sostenida por
Clase 4 múltiples ondas reentrantes que operan
Dilriazem – verapamilo → No dihridopiridinicos simultáneamente dentro de las aurículas.(es decir
esos mecanismo de reentrada en donde una parte
Clasificación de las arritmias del corazón se contrae y el otro se dilata)
✓ La FA conduce a la remodelación eléctrica de las
Las arritmias cardiacas se clasifican en dos grandes
aurículas. ( por lo tanto la FA se ira empeorando y
categorías:
el resultado final será acortamiento progresivo de
1- Supraventriculares: Las que se producen por los periodos refractarios , entonces lo que vamos a
encima de los ventriculos. ver en FA un estrechamiento del intervalo QT
2- Ventriculares: Las que se producen en los porque este es el periodo Refractarios donde
ventrículos tenemos una repolarización.)
✓ Como resultado se obtiene un acortamiento
Los nombres de las arritmias específicas generalmente se
progresivo de los períodos refractarios auriculares,
componen de dos palabras
potenciando aún más la reentrada auricular.
• primera: indica la ubicación de la anomalía ✓ La FA se asocia con una actividad eléctrica auricular
electrofisiológica que provoca la arritmia (sinusal, desorganizada y caótica(porque algunas veces se
nodo AV, auricular, ventricular) contrae rápido o lento ), lo que da lugar a una
• La segunda: describe la arritmia como anormalmente contracción auricular
lenta (bradicardia) o rápida (taquicardia) o el tipo de ✓ La FA se produce cuando se producen anomalías
arritmia (bloqueo, fibrilación o aleteo) estructurales (fibrosis, dilatación, isquemia,
infiltración e hipertrofia).
Tratamiento farmacológico
De hecho la Fibrilación auricular puede producir
Fibrilación auricular
hipertrofia ventricular y la hipertrofia ventricular
• Es la arritmia más común encontrada en la practica puede podrir fibrilación auricular.
clínica. Es mas frecuente en hombres que en mujeres ✓ Una cantidad sustancial de la actividad eléctrica
• Se asocia a una alta mobi - mortalidad. auricular que se produce durante la FA se conduce
a través del nódulo AV lo que da como resultado
frecuencias ventriculares que oscilan entre 100 y • Los pacientes con FA también tienen un mayor riesgo
200 latidos/min. (pacientes tendrán taquicardia) de tromboembolismo sistémico.
✓ La FA se asocia con un aumento de 3 veces el riesgo
Fibrilación auricular – Objetivo de tratamiento
de IAM, aumenta el riesgo de demencia al doble y
riesgo de ACV e IC. • Control de la Frecuencia Cardiaca → es lo
Clasificación de la fibrilación ventricular primero porque es lo que ha demostrado mayor
eficacia más de lo que seria controlar el ritmo
✓ Paroxistica → empieza de la nada y Termina cardiaco.
espontáneamente o antes de 7 días con o sin • Finalización de la FA y restauración del ritmo
intervención. sinusal
• Mantenimiento del ritmo sinusal o reducción de
Generalmente se intenta buscar una causa , por
la FA paroxística→ para disminuir la formación
ejemplo el paciente se mando cocaína y le genero
de trombos.
taquicardia y puede generar un fibrilación auricular
pero se le fue la cocaína y paso el efecto. • Prevención de accidentes cerebrovasculares y
tromboembolismo sistémico.
Pacientes que han tenido angina de pecho y genera
sintomatologías similares a un infarto pero no tiene Fibrilación auricular – pacientes hemodinámicamente
infarto hay una presión fuerte en el corazón eso inestables
porque se genera una vasoconstricción en las arterias Signos y síntomas
del corazón entonces eso puede genera una
fibrilación auricular Paroxistica , pero si esto dura ✓ Estado mental alterado
mas de 7 dias y menos de 12 meses y no hay cambios ✓ Hipotensión (PA inferior a 90 mmHg
estructurales en el corazón yo digo que es una sistólica).
fibrilación auricular paroxística persistente , pero si ✓ Malestar torácico isquémico
yo sigo viendo al paciente más de un año hay ✓ IC aguda(edema – hiponatremia)
cambios estructurales , eléctricos en el corazón , Tratamiento
gasto cardiaco yo digo que la fibrilación auricular es
de larga duración ✓ Cardioversión de corriente continua.
✓ 120 a 200 (j)
✓ Persistente→ Persiste por mas de 7 días ✓ El propósito es despolarizar todas las células
✓ Persistente de larga duración→ La FA continua miocárdicas lo que da como resultado la
que dura 12 meses o más interrupción y terminación de múltiples circuitos
Solo se tratan la persistente y la persistente de larga de reentrada y la restauración del ritmo sinusal
duración. normal.
Fibrilación auricular Esto se hace cuando la presión es inferior a 90 mmHg ,
Porque hay un índice de PAM debe estar siempre sobre
• Debido a que la contracción auricular es responsable 65mmHg cuando esta así eso me asegura que es un
de aproximadamente el 30% del llenado del VI, la índice que me dice que los órganos están invernados , si
sangre que no se expulsa de la aurícula izquierda al la PAM esta por debido de 65 mmHg esta muy baja ,
ventrículo izquierdo se acumula en la aurícula, clasifico a mi paciente como hemodinámicamente
particularmente en el apéndice auricular izquierdo. inestable y tengo que subir la PAM , por tanto tengo que
• La acumulación de sangre facilita la formación de un subir la presión arterial y acá lo que me esta bajando la
trombo, que posteriormente puede viajar a través de PAM es la IC descompensada a partir de la FA yo tengo
la válvula mitral hacia el ventrículo izquierdo y puede que remediar la FA para compensar la IC y así se
expulsarse durante la contracción ventricular. compense la PA
• Luego, el trombo puede viajar a través de una arteria
carótida hacia el cerebro, lo que resulta en un
accidente cerebrovascular isquémico(cuando tapa la
vena)
Fibrilación auricular – pacientes hemodinámicamente • En pacientes con IC con fracción de eyección
estables reducida, se debe evitar el uso de diltiazem o
verapamilo por sus efectos inótropos negativos que
Es lo que mas se ve , donde los pacientes le pidieron
pueden exacerbar la IC.
dentro un estudio para su HTA un electrocardiograma y
• En pacientes con IC con fracción de eyección
le encontraron que tenia un FA, Aquí lo que puede hacer:
reducida, la combinación de bloqueadores + digoxina
▪ Control de la frecuencia ventricular → Puede ha demostrado eficacia para la frecuencia ventricular.
lograrse inhibiendo la proporción de
impulsos eléctricos conducidos desde las
auriculas a los ventrículos a través del nódulo
AV.
Fármacos eficaces:
✓ B - bloqueadores → lo que más se utilizan y
primeria línea para disminuir la frecuencia.
✓ Diltiazem o verapamilo → cuando la arritmia es
refrectaria , no se pueden utilizar cuando el
paciente de fracción de eyección reducida (mayor
40% normal y menor a esto reducida)
✓ Digoxina → margen terapéutico muy estrecho y
unos de las rams es la taquicardia porque bloquea
los canales la sodio-potasio atpasa, ademas los
pacientes deben tener buenos niveles de sodio y
potasio.
✓ aprender bien b-bloqueadores
Para saber si los pacientes están intoxicados con ✓ Bisoprolol → cardio-selectivo
digoxina , genera hipocalemia y el potasio algo le ✓ Carvedilol → Es B y Alfa tiene un efecto hipotensor
hace a los conos que el paciente ve verde viéndole por tanto es raro ver un paciente con FA ademas de
como el aurea. Hipertensión que esta descompensada aquí
podemos ocupar carvedilol pero si le doy carvedilol
✓ Amiodarona→ cuando los px tienen IC , pero esta no puede que deje al paciente más hipotenso.
se puede utilizar en pacientes que tienen fracción de
eyección reducida (-40%) Fibrilación auricular – pacientes hemodinámicamente
estables
Via de administración
• Conversión a ritmo sinusal →Se puede lograr
• para pacientes con FA persistente sintomática(es mediante la utilización de fármacos o CCD electiva
decir venia taquicárdico) o paroxística sintomática - (poco utilizada).
-> via endovenosa. (Beta -bloqueador que se puede
adm via venosa → Propanolol – Lavetalol ) Fármacos eficaces
• Resto de los pacientes vía oral.
✓ Amiodarona → este se utiliza , esta no esta
Si el paciente tiene FA no tiene historial de fracción de recomendada utilizarla más de 3 meses me ha
eyección reducida en general a estos pacientes se le va a demostrado un aumento de la mortalidad,
inyectar amiodarona(via endovenosa) , antes de ✓ Flecainide
propanolol puesto que la amiodarona actúa más rápido y ✓ Propafenona
tiene menos rams en efectos globales. El propanolol
La conversión a ritmo sinusal se usa pero algunas veces
hacer un bloqueador B generara broncoconstricción.
no dura tanto por eso es que nos importa ¿reducir el
En general B-bloqueadores y amiodarona si tiene ritmo del corazón o la frecuencia del corazón? La
fracción de eyección conservada. frecuencia es lo más importante , pero si el paciente tiene
una FA muy descompensada se le va a dar amiodarona
sino anda bien con la amiodarona y se quiere dejar por Terapia farmacológica
mucho tiempo ejem en niños acá se utiliza flecainide que
▪ El tratamiento farmacológico con el fin de mantener
se ha demostrado que es más benévola en el tiempo pero
el ritmo sinusal o reducir la frecuencia de los
es cara.
episodios de FA debe iniciarse solo en aquellos
Via de administración pacientes con episodios de FA paroxística que
continúan experimentando síntomas a pesar de las
✓ para paientes con FA persistente sintomática o
dosis máximas toleradas de fármacos para el control
paroxistica sintomática --> via endovenosa.
de la frecuencia ventricular
✓ Resto de los pacientes vía oral.
▪ El tratamiento farmacológico para el mantenimiento
Los fármacos disminuyen la velocidad de conducción del ritmo sinusal debe suspenderse cuando la
auricular y/o prolongan la refractariedad, lo que facilita fibrilación auricular se designa como permanente.
la interrupción de los circuitos de reentrada y la
Amiodarona
restauración del ritmo sinusal
▪ Mantención oral
La conversión a ritmo sinusal en una FA que dura más de
▪ 400 a 600 mg dia dividido en 2 o 3 dosis por 2 –
48 horas se debe posponer hasta obtener una
4 semanas .
anticoagulación efectiva, por riesgo de liberación de
▪ Mantención 100 a 200 mg al día.
trombo. Luego mantener anticoagulación por 4 semanas.
Flecainida
▪ Mantención oral
▪ 50 a 200 mg cada 12 horas (Lib. Prol.)
▪ 150 – 300 mg cada 8 horas (lib. Inmediata)
Sotalol
• Mantención oral
• 40 – 160 mg cada 12 horas
Se recomienda administrar un bloqueador β o un Fibrilación auricular – pacientes hemodinámicamente
bloqueador de los canales de calcio no dihidropiridínico estables
≥ 30 minutos antes de administrar flecainida o
propafenona. Prevención de ACV o tromboembolismo sistémico
• La mayoría de los pacientes con FA paroxística,
Fibrilación auricular – pacientes hemodinámicamente
estables persistente o permanente deben recibir tratamiento
para la prevención del tromboembolismo.
✓ Mantención del ritmo sinusal → Es un objetivo • Anticoagular a todo paciente CHA2DS2-VASc Score
poco realista. Muchos pacientes experimentan >0
recurrencia de la FA después de la cardioversión.
Un objetivo mas realista es la reducción de la Fármacos
frecuencia de los episodios de FA paroxística. • Dabigatran: Inhibidor directo de la trombina à
Mantención del ritmo sinusal o frecuencia ventricular amiodarona puede aumentar sus concentraciones
• Rivaroxaban y apixaban : Inhibidor directo del factor
▪ Estudios no han encontrado diferencias significativas Xa → no usar en ClCr < 30 mL/min.
en la mortalidad de los pacientes que recibieron • Cumarinicos: INR 2 – 3 → útil en pacientes con
terapia de control del ritmo frente a los que ERC(Warfarina – Acenocumarol )
recibieron terapia de control de la frecuencia.
De todos estos → acenocumarol el que mas se utiliza lo
▪ Sin embargo se sabe que los pacientes asignados a la
malo es controlar el INR tiene que estar en ese rango 2-3
estrategia de control del ritmo tenían más
probabilidades de ser hospitalizados y padecer , si esta mayor de 3 esta muy anticoagulado
efectos adversos de la terapia.
Como saber si un paciente lo tengo que anticoagular es ✓ El tratamiento de la bradicardia sinusal sólo es
por CHA2DS2-VASc Score que dan puntuaciones , y es necesario en pacientes que se vuelven sintomáticos
muy rato que da un CHADS de 0 . ✓ Descartar fármacos como causa de la Bradicardia→
Esperar 5 vidas medias(para salir del estado
estacionario)
✓ El tratamiento agudo del paciente sintomático y/o
hemodinámicamente inestable con bradicardia
sinusal incluye la administración del fármaco
anticolinérgico atropina.
Cuando se puede presentar una bradicardia sinusal
cuando el paciente ha caído en un paro
cardiorrespiratorio , el paciente cae en asistolia le hacen
maniobras de reanimación se saca del paro y el corazón
empieza a latir lentamente por eso se da atropina para
hacer que el corazón lata más rápido.
✓ Se administran 0,5 mg cada 3 a 5 min con una dosis
total máxima de 3 mg
✓ La atropina generalmente se usa como un método
para lograr el control de los síntomas agudos
mientras se espera la colocación de un marcapasos
transcutáneo o transvenoso.
Anticoagulación es para prevenir trombos de lo que ya La bradicardia sinusal la sintomatología se va a tratar
tiene y disminución del trombo con atropina se utiliza por via endovenosa con bomba
de fusión continua.
Si el paciente tiene una historia de FA y se descompensa
lo llevan al hospital le administran amiodarona aquí dice ✓ La atropina debe usarse con precaución en pacientes
si el paciente llega a ritmo sinusal menos de 48h no se con isquemia miocárdica o IM porque el aumento de
anticoagula y si yo pienso que se va a demorar más al la frecuencia cardíaca y la demanda miocárdica de
llegar al ritmo sinusal se anticoagula . Recordar que estos oxígeno pueden agravar la isquemia o extender el
no actúan inmediatamente (averiguar cuando se demora infarto.
en actuar el acenocumarol ) , entonces a veces hay que
partir con otro anticoagulante de acción más rápida Atropina ademas post infarto ayuda para ir mejorando
como la heparina de bajo peso molecular. la demanda de oxigeno.
Bradicardia sinusal ✓ Tercera línea de tratamiento: dopamina (2-10
mcg/kg/min,), epinefrina (2–10 mcg/min, o
La bradicardia sinusal(la 2da más típica), que se origina isoproterenol (2–10 mcg/min), en todos los casos
en el nódulo SA, se define por una frecuencia sinusal titular hasta respuesta
inferior a 60 latidos/min.
Causas:
• Disfunción del nódulo sinusal que se conoce como
seno enfermo y ocurre en edad avanzada
• Fármacos
• Sinusitis ganglionar que de presenta con taquicardia
y bradicardia alternada
Estimulación transcutánea ; El tratamiento a largo plazo
✓ Objetivo del tratamiento: restaurar la frecuencia implica la implantación de un marcapasos.
cardíaca normal y aliviar los síntomas del paciente
También podría gustarte
- Tema 19 Corazón, FisiologíaDocumento10 páginasTema 19 Corazón, FisiologíaElsa gambraAún no hay calificaciones
- 2 Clase FisiopatologiaDocumento12 páginas2 Clase FisiopatologiaValentina F. RojasAún no hay calificaciones
- Unidad 5 - Anatomia y Fisiologia CardiacaDocumento4 páginasUnidad 5 - Anatomia y Fisiologia CardiacaAnonymous c3HKuIAún no hay calificaciones
- Potencial Accion, Automatismo Cardiaco, Acciòn de Iones y Drogas2 Dra. Greta FrancoDocumento24 páginasPotencial Accion, Automatismo Cardiaco, Acciòn de Iones y Drogas2 Dra. Greta FrancoAndy GonzalezAún no hay calificaciones
- Módulo CardiologíaDocumento172 páginasMódulo CardiologíaSabrina ZuñigaAún no hay calificaciones
- Resumen ECGDocumento17 páginasResumen ECGluzmargaritajcmailcomAún no hay calificaciones
- Sistema de ConduccionDocumento7 páginasSistema de Conduccionapi-472592451Aún no hay calificaciones
- El CorazonDocumento34 páginasEl CorazonVerónica De Santiago BenitezAún no hay calificaciones
- GUYTON-CAPÍTULO 10 - Excitación Rítmica Del CorazónDocumento3 páginasGUYTON-CAPÍTULO 10 - Excitación Rítmica Del CorazónKAREN ANDREA GARCIA RAMOSAún no hay calificaciones
- ACTIVIDAD X Actividad ElectDocumento6 páginasACTIVIDAD X Actividad ElectGuadalupe Padilla cárdenasAún no hay calificaciones
- Fisiologia CardiacaDocumento11 páginasFisiologia CardiacaCarol IsidroAún no hay calificaciones
- Ciclo CardiacoDocumento25 páginasCiclo CardiacoMONSERRAT CRUZ HERRERAAún no hay calificaciones
- Fisiopato ArrtmiasDocumento5 páginasFisiopato ArrtmiasCarla ValenzuelaAún no hay calificaciones
- Apuntes Fisiología 2Documento14 páginasApuntes Fisiología 2ivanfelipepasAún no hay calificaciones
- Fisiopatología de La Disfunción EléctricaDocumento18 páginasFisiopatología de La Disfunción EléctricaUndead LuciferAún no hay calificaciones
- Ciclo Cardiaco21Documento43 páginasCiclo Cardiaco21Nataly Valeria Ortuño GomezAún no hay calificaciones
- Fibras CardiacasDocumento5 páginasFibras CardiacasClaudia DiazAún no hay calificaciones
- EkgDocumento50 páginasEkgJennifer EstefaniaAún no hay calificaciones
- Articulo Morfo 1Documento8 páginasArticulo Morfo 1Jonathan Andres Ibanez SolerAún no hay calificaciones
- Revisión de Las Arritmias: Manual MSD Versión para ProfesionalesDocumento11 páginasRevisión de Las Arritmias: Manual MSD Versión para Profesionalesapi-664596295Aún no hay calificaciones
- Anatomia y Fiosologia Del Corazon PDFDocumento15 páginasAnatomia y Fiosologia Del Corazon PDFLuisa GarzónAún no hay calificaciones
- Mod-1 Tema-2 ElectrofisiologíaDocumento8 páginasMod-1 Tema-2 Electrofisiologíadieguitotapia77Aún no hay calificaciones
- Fisiología Del Musculo CardiacoDocumento11 páginasFisiología Del Musculo CardiacoAdrianaAún no hay calificaciones
- BLOQUE 2 FisioDocumento11 páginasBLOQUE 2 FisioSilvia Salas AntequeraAún no hay calificaciones
- CardiacoDocumento9 páginasCardiacodin 1938Aún no hay calificaciones
- Clase 2 Arritmias PDFDocumento11 páginasClase 2 Arritmias PDFGema VásquezAún no hay calificaciones
- Electrofisiología CardíacaDocumento13 páginasElectrofisiología CardíacajohanaAún no hay calificaciones
- CARDIO!Documento31 páginasCARDIO!Mauricio VianaAún no hay calificaciones
- Algunos Apuntes de Farmacología IDocumento25 páginasAlgunos Apuntes de Farmacología INatalia CárdenasAún no hay calificaciones
- Conducción Eléctrica Cardiaca y ElectrocardiogramaDocumento8 páginasConducción Eléctrica Cardiaca y ElectrocardiogramaItzel MaldonadoAún no hay calificaciones
- Cap 10 FisioDocumento8 páginasCap 10 FisioOscar Benjamín Del Castillo ValderrabanoAún no hay calificaciones
- Guía de Estudio 2do Departamental Ciclo 1Documento22 páginasGuía de Estudio 2do Departamental Ciclo 1Susana MejíaAún no hay calificaciones
- Excitación Ritmica Del CorazonDocumento30 páginasExcitación Ritmica Del Corazonxj7mwwkm88Aún no hay calificaciones
- Generalidades Del Sistema CirculatorioDocumento5 páginasGeneralidades Del Sistema CirculatorioJessica Andrea Alamilla GarcíaAún no hay calificaciones
- Tipeo Completo Curso ECGDocumento51 páginasTipeo Completo Curso ECGVioleta Canales PueblaAún no hay calificaciones
- Tipeo Semana 1 ECGDocumento10 páginasTipeo Semana 1 ECGVioleta Canales PueblaAún no hay calificaciones
- Teoría-Función Cardiovascular - MEHU 632Documento24 páginasTeoría-Función Cardiovascular - MEHU 632Sara ParedesAún no hay calificaciones
- pdf24 Unido PDFDocumento558 páginaspdf24 Unido PDFRicardo Jilapa CondoriAún no hay calificaciones
- Sistema Cardiovascular (Fisiologia)Documento22 páginasSistema Cardiovascular (Fisiologia)Yonger Leandro Guilarte DuranAún no hay calificaciones
- Conocimientos Previos en ElectrocardiografíaDocumento3 páginasConocimientos Previos en ElectrocardiografíaSamanthaAún no hay calificaciones
- ArritmiasDocumento6 páginasArritmiasanna morenoAún no hay calificaciones
- Leslie Mairaby Zahiraly Ornelas Lira 182012 PDFDocumento6 páginasLeslie Mairaby Zahiraly Ornelas Lira 182012 PDFLESLIE MAIRABY ZAHIRALY ORNELAS LIRAAún no hay calificaciones
- ACLS Manual Estudiante - Farmacos Fundamentales Del SVCA.Documento21 páginasACLS Manual Estudiante - Farmacos Fundamentales Del SVCA.Maria Jesus100% (1)
- Alteraciones Del Ritmo y La Conducción CardiacaDocumento14 páginasAlteraciones Del Ritmo y La Conducción CardiacaSharon vpgAún no hay calificaciones
- Capitulo 10Documento19 páginasCapitulo 10Thiago BracksAún no hay calificaciones
- Trabajo Sistema de ConduccionDocumento5 páginasTrabajo Sistema de Conduccionapi-394253521Aún no hay calificaciones
- Introductorio CardiovascularDocumento20 páginasIntroductorio CardiovascularViri MartínezAún no hay calificaciones
- Estimulacion Ritmica Del CorazonDocumento3 páginasEstimulacion Ritmica Del CorazonDulce TzocAún no hay calificaciones
- Fisiologia Cardiaca 1Documento93 páginasFisiologia Cardiaca 1soborno5656Aún no hay calificaciones
- 01 Electrocardiograma PDFDocumento9 páginas01 Electrocardiograma PDFDavidSalvadorGálvezEScuderoAún no hay calificaciones
- ANTIARRITMICOSDocumento160 páginasANTIARRITMICOSWelington CarlosAún no hay calificaciones
- TEMA 43 Propiedades Electrofisiolóficas Del Miocardio Contráctil y EspecializadoDocumento15 páginasTEMA 43 Propiedades Electrofisiolóficas Del Miocardio Contráctil y EspecializadoEsther MolinaAún no hay calificaciones
- Fisiología Músculo Cardiaco - 3Documento48 páginasFisiología Músculo Cardiaco - 3Daniel Prince TorregrosaAún no hay calificaciones
- Aspectos Electricos Del Corazon - ExpDocumento85 páginasAspectos Electricos Del Corazon - ExpMalú RBAún no hay calificaciones
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesDe EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesAún no hay calificaciones
- Manual de electrocardiografía canina para estudiantes de medicina veterinariaDe EverandManual de electrocardiografía canina para estudiantes de medicina veterinariaAún no hay calificaciones
- Mejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaDe EverandMejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (7)
- Anestesicos Locales y BetabloqueadoresDocumento6 páginasAnestesicos Locales y BetabloqueadoresCARLOS EDUARDO LUCIANO LOPEZAún no hay calificaciones
- Caso Ron VenturaDocumento19 páginasCaso Ron VenturaGuillermo BerriosAún no hay calificaciones
- cmt-377533-2021-07-12-25521968 RICHAR GONZALEZDocumento3 páginascmt-377533-2021-07-12-25521968 RICHAR GONZALEZneilAún no hay calificaciones
- Arritmias TSPV Con Qrs AnchoDocumento3 páginasArritmias TSPV Con Qrs AnchoJuan VelezAún no hay calificaciones
- Factores de Riesgo CardiovascularDocumento13 páginasFactores de Riesgo CardiovascularAlejandroAún no hay calificaciones
- Insuficiencia Cardiaca AgudaDocumento9 páginasInsuficiencia Cardiaca AgudaLorena Pestana FabraAún no hay calificaciones
- Caso Clinico 5 - Patologia ArterialDocumento8 páginasCaso Clinico 5 - Patologia ArterialLinda Elisa Gutierrez FloresAún no hay calificaciones
- Atropina y EtilenefrinaDocumento17 páginasAtropina y Etilenefrinalina lopezAún no hay calificaciones
- Tarea 3 - Identificar Tecnicas de Examen FisicoDocumento7 páginasTarea 3 - Identificar Tecnicas de Examen FisicoLUIS YEPEZAún no hay calificaciones
- IAM Infarto de Miocardio Agudo - Lo Básico Que Necesitas SaberDocumento13 páginasIAM Infarto de Miocardio Agudo - Lo Básico Que Necesitas SaberisisAún no hay calificaciones
- MONOGRAFIADocumento14 páginasMONOGRAFIADanilo Eloy Ortiz CalderónAún no hay calificaciones
- 1 Me Gusta Las Revistas de MecánicaDocumento4 páginas1 Me Gusta Las Revistas de MecánicaLuis SolizAún no hay calificaciones
- ArritmiasDocumento22 páginasArritmiasOsvaldo CamarilloAún no hay calificaciones
- Problemas de Farmacocinética (Repaso Alumnos 1)Documento2 páginasProblemas de Farmacocinética (Repaso Alumnos 1)Alta Gracia ArguellesAún no hay calificaciones
- Equipos CardioDocumento12 páginasEquipos CardioBrandon Garcia SalazarAún no hay calificaciones
- Guia 2 Circulacion A 7Documento5 páginasGuia 2 Circulacion A 7Maria Zulay Gonzalez Cardona100% (1)
- Temperatura CorporalDocumento2 páginasTemperatura CorporalJOHN PAUL MATUTE PORTILLAAún no hay calificaciones
- Presentacion Curso ECGDocumento206 páginasPresentacion Curso ECGLilas100% (1)
- Características Clínicas y Diagnóstico de La Enfermedad Arterial Periférica de Las Extremidades Inferiores - Al DiaDocumento31 páginasCaracterísticas Clínicas y Diagnóstico de La Enfermedad Arterial Periférica de Las Extremidades Inferiores - Al DiaNicholas Enrique Rojas SilvaAún no hay calificaciones
- Procedimiento para Aplicación de Pruebas IdoneidadDocumento5 páginasProcedimiento para Aplicación de Pruebas IdoneidadConnie BaronAún no hay calificaciones
- Proyecto ISALUD2021Documento15 páginasProyecto ISALUD2021Rafael Villanueva0% (1)
- RCP, Primeros AuxiliosDocumento13 páginasRCP, Primeros AuxiliosBricelly YarangaAún no hay calificaciones
- Hipertensión ArterialDocumento6 páginasHipertensión ArterialLalyelfAún no hay calificaciones
- Alteraciones de La TemperaturaDocumento4 páginasAlteraciones de La TemperaturaGissela CapeloAún no hay calificaciones
- Resistencia A Insulina e Hipertensión: Jaime Herrera Acosta ResumenDocumento2 páginasResistencia A Insulina e Hipertensión: Jaime Herrera Acosta ResumenAlisson De Berduccy TroncosoAún no hay calificaciones
- Ejercicios de Distribución NormalDocumento10 páginasEjercicios de Distribución NormalBeto GuevaraAún no hay calificaciones
- RCP 2020 Taller Facultad AntonioDocumento76 páginasRCP 2020 Taller Facultad AntonioKarmen FernandezAún no hay calificaciones
- CardiacaDocumento14 páginasCardiacaJeraldiin BeltranAún no hay calificaciones
- Manual de Procedimientos EnfDocumento160 páginasManual de Procedimientos EnfClaudia OTAún no hay calificaciones
- Revista 2Documento49 páginasRevista 2Dennis Oblea RivadeneyraAún no hay calificaciones