Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiopatologia Neurologica
Cargado por
patriciaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiopatologia Neurologica
Cargado por
patriciaCopyright:
Formatos disponibles
Fisiopatología: fisiopatología neurológica
Las funciones principales del sistema nervioso son detectar, analizar y transmitir información la
cual es recopilada por los sistemas sensoriales, integrada por el cerebro y utilizada para
generar señales a las vías motoras y autonómicas para el control del movimiento y de las
funciones viscerales y endocrinas, es decir para emitir una respuesta. Todas estas acciones
están controladas por neuronas las cuales están interconectadas para formar redes de
señalización o nervios que a su vez componen tanto a los sistemas sensoriales como a los
motores, además el sistema nervioso contiene células neurogliales que no solo realizan una
variedad de funciones inmunológicas y de apoyo, sino que modulan la actividad neuronal.
Cuando alguna función esta comprometida por parte del sistema nervioso es posible que la
persona tenga dificultad para moverse, hablar, deglutir, respirar o aprender, asi como presentar
problemas con la memoria, los sentidos o el estado de animo por ello en el examen neurológico
del paciente el equipo medico debe prestar atención a diversos elementos que incluyen el
estado mental, fuerza muscular, marcha, postura, coordinación, sensibilidad y reflejos.
La especialidad medica que se encarga de la prevención, diagnostico, tratamiento y
rehabilitación de los trastornos del sistema nervioso es la neurología, apoyándose en la
fisiatría, psicología, bioanalisis y otras especialidades del sector salud.
Neuropaticas
Existen mas de 600 enfermedades neurológicas entre las que destacan por su incidencia:
Enfermedades causadas por genes defectuosos tales como la enfermedad de
Huntington y la distrofia muscular
Problemas con el desarrollo del sistema nervioso como por ejemplo espina bífida
Enfermedades degenerativas como le enfermedad de Parkinson y el mal de Alzheimer
Trastornos de la vasculatura que abastece el cerebro como derrames cerebrales,
malformaciones arteriovenosas y aneurisma cerebrales
Lesiones en la medula espinal y en el cerebro por traumas y conmociones
Trastornos convulsivos tales como la epilepsia
Tumoraciones benignas y malignas
Infecciones como la meningitis
Enfermedades desmielinizantes como es el caso de la esclerosis múltiple
i. Enfermedad cerebro vascular
Doctrina de Monro-Kellie
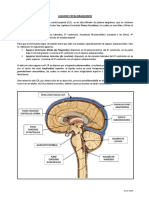
El cráneo tras el cierre de las suturas y las fontanelas se convierte en una estructura
inextensible manteniendo el mismo volumen independientemente de su contenido, el cual en
condiciones normales se puede dividir en 3 compartimientos:
el parénquima cerebral: que abarca el 80% del volumen intracraneal
el líquido cefalorraquídeo y la sangre que abarcan 10% cada uno
Cuando aumenta el volumen de alguno de los 3 componentes aumenta la presión que este
ejerce sobre los otros 2, la teoría de Monro- Kellie sostiene que el sistema cráneo espinal
mantiene un estado de equilibrio dinamico, con una presión intracraneal constante lo que
implica que el volumen de los elementos se mantiene constante y en equilibrio el uno con el
otro. En situaciones patológicas si se produce un aumento de uno de ellos o aparece un 4to
espacio como una contusión, hematoma o tumor para que no aumente la presión uno o mas de
los otros compontes tiene que disminuir, sin embargo cuando estos mecanismos tampón fallan
el aumento de la presión intracraneal puede suponer una disminución seria en el aporte
sanguíneo y secundariamente una reducción de la presión de perfusión aumentando con ello la
probabilidad de lesiones. Asi existen 3 vias de compensación:
si el aumento intracraneal ocurre de forma aguda la primera compensación viene dada por el
desplazamiento del liquido cefalorraquídeo hacia la cisterna lumbar pues el espacio
subaracnoideo perimedular es expansible y permite el rápido desplazamiento de liquido hacia
el, esto sucede hasta que el incremento de la presión intracraneal produce un desplazamiento
de las estructuras cerebrales que acaban bloqueando la circulación del mismo liquido
cefalorraquídeo. La disminución del compartimento vascular y por ende de flujo cerebral es
mas tardia, la mayor parte del volumen sanguíneo cerebral se situa en el sistema venoso de
baja presión y de alta capacidad por lo tanto cuando aumenta el volumen intracraneal se
desplaza sangre por la venas yugulares fuera del cráneo y solo en situaciones crónicas el
parénquima es capaz de deformarse o remodelarse a expensas de perder parte del agua
extracelular e incluso de perder neuronas y glía
Es importante diferenciar un grupo de términos involucrados en la fisiopatología neurológica
necesarios para entender mejor la descripción y clasificación de estas patologías:
isquemia cerebral: es la disminución del aporte de sangre al cerebro, aunque puede
ocurrir en cualquier órgano o tejido del sistema nervioso, algunas causas son
embolismo arterial, arterioesclerosis, trombosis, vasoconstricción o hemorragias
infarto cerebral: es la necrosis o muerte celular por ende tisular de una zona delimitada
de tejido nervioso producido por la anoxia como resultado de un aporte sanguíneo
insuficiente al cerebro
hemorragia cerebral: es la perdida de una gran cantidad de sangre arterial, venosa o
capilar en muy poco tiempo en cualquier zona del cerebro
ataque isquémico cerebral transitorio(AIC Transitorio): es un defecto circulatorio breve
que produce síntomas focales idénticos a los de un infarto cerebral pero por menos de
24 horas
Las patologías cerebrovasculares pueden ser clasificadas por su localización, su tamaño o la
fisiopatogenia que las explica. Hay un acuerdo general sobre las regiones cerebrales a las que
corresponde cada una de las ramas vasculares principales que nacen básicamente de as
arterias vertebrales y las arterias carótidas que a su vez se originan en la aorta y otros grandes
vasos intratoracicos y que dirigen hacia el cerebro del 15 al 25 % del gasto cardiaco, el daño al
tejido cerebral será mas extenso en la medida que el vaso sanguíneo sea mas proximal, no
obstante cuanto mas proximal mayores canales anastomoticos pueden compensar el déficit,
también se puede considerar que existen alteraciones vasculares temporales o permanentes.
Se clasifican también por el tipo de cambio que producen en el tejido sea este oclusivo o
hemorrágico. De todos los eventos cerebrovasculares 70% serán isquémicos y solo 30 y
hemorrágicos y ambos grupos son completamente diferentes tanto en sus manifestaciones
clínicas como su etiopatogenia e incluso afectan grupos de población diferentes.
Enfermedad cerebro vascular (E.C.V) y accidente cerebro vascular (A.C.V)
Los términos enfermedad cerebrovascular y accidente cerebro vascular suelen usarse como
sinónimos pero aunque están muy relacionados no tienen el mismo significado. También esta
la creencia de que uno reemplazo al otro lo cual no es cierto.
El termino enfermedad cerebro vascular hace referencia a un grupo heterogéneo de
condiciones patológicas cuya característica común es la disfunción del tejido cerebral por un
desequilibrio entre el aporte y los requerimientos de oxigeno y otros sustratos sea cual sea la
causa es decir se usa para describir el proceso de manera general sea agudo o crónico,
isquémico o hemorrágico o para hablar del comportamiento de le enfermedad de un paciente
en particular a lo largo del tiempo
Ataque o accidente cerebro vascular hace referencia a todo evento agudo sea isquémico o
hemorrágico y es equivalente al termino apoplejía o ictus, este es un termino descriptivo que
se usa mayormente en el servicio de emergencia o hasta que el evento es clasificado o
diagnosticado por un especialista.
Entre los diversos tipos de enfermedades cerebro vascular estudiaremos por ser las de mayor
incidencia en la población a las isquemias y a las hemorragias cerebrales
Ataque isquémico cerebral
La isquemia cerebral o ataque isquémico cerebral es un fenómeno complejo y dinamico, si bien
la isquemia tiene lugar de manera abrupta las alteraciones moleculares que se producen en las
células tanto en neuronas como en glia y en elementos vasculares en la microcirculación de la
zona afectada ocurren de manera secuencial ,independientemente de la gravedad de la
isquemia de que esta sea permanente o transitoria y de que se apliquen o no medidas
terapéuticas dirigidas a proteger el tejido afectado. La isquemia cerebral resulta de la
interrupción del flujo sanguíneo regional a causa de la oclusión de una determinada arteria o
por mecanismo tromboembolicos o bien por uno hemodinámico. Independientemente de la
etiología, la isquemia cerebral dar lugar al ataque cerebro vascular o ictus isquémico, infarto
cerebral cuando es permanente o ataque isquémico transitorio cuando no lo es.
Teniendo en cuenta que el tejido cerebral depende en forma critica del suministro adecuado y
continuo de sangre oxigenada rica en glucosa, debido a que tiene minimas reservas de energía
y una actividad metabolica alta e incesante, la interrupción o disminución abrupta del flujo
sanguíneo ocasiona diversas alteraciones funcionales que pueden conducir finalmente a la
muerte celular.Las manifestaciones clínicas dependerán de la vasculatura afectada y de la
extensión de tejido lesionado.
La isquemia cerebral se traduce en distintos grados de reducción de flujo sanguíneo que
dependen de factores hemodinámicos, fundamentalmente de la existencia de circulación
colateral eficaz y del mantenimiento de una adecuada presión arterial, ya que en el tejido
isquémico debido a la lesión de la células endoteliales y de las células musculares lisas de la
pared arterial como consecuencia de la isquemia pierde los mecanismos normales de
regulación de la circulación cerebral, por lo que la presión de perfusión se hace dependiente de
la presión arterial. Teniendo en cuenta que existen umbrales de flujo a partir de los cuales se
van perdiendo las funciones celulares, se entiende que existen áreas de tejido denominadas
Core isquémico sometidas a mayor grado de isquemia como son aquellas que dependen
estrictamente de la arteria afectada con ausencia total o casi total de flujo sanguíneo cerebral
cuyas células y por ende cierta extensión de tejido sufrirán muerte celular por necrosis de
manera prácticamente inmediata debido a la perdida de función de membrana y de la
homeostasis iónica; alrededor de esta zona de infarto y dependiendo de los factores
hemodinámicos mencionado puede existir un flujo sanguíneo residual suficiente para mantener
la viabilidad aunque no su función normal durante un tiempo determinado que dependerá de la
magnitud de dicha perfusión residual, esta zona transitoriamente viable denominada área de
penumbra isquémica es susceptible de recuperación si la hipoperfusión y las alteraciones que
esta produce son corregidas, de continuar la situación de hipoperfusión las alteraciones
bioquímicas que resultan del trastorno de la función celular denominadas cascada isquémica
terminaran provocando la perdida irreversible de la viabilidad celular.
Fisiopatología de la isquemia
En condiciones normales la homeostasis iónica de las neuronas mantiene una concentración
intracelular elevada de potasio y una concentración extracelular también alta de sodio, calcio y
cloro, este gradiente iónico es generado por una serie de bombas de las membranas celulares
que dependen de la disponibilidad de sustratos de alta energía como el ATP, casi
inmediatamente del comienzo de la isquemia, estas bombas dependientes de energía fallan,
produciendo una rápida acumulación intracelular de sodio y de cloro que se acompaña con un
ingreso masivo de agua la cual queda atrapada generando un edema citotóxico de las
neuronas y de la glia, de manera simultánea el calcio intracelular se incrementa
considerablemente pues entra en forma masiva a la celula tanto por canales ionotropicos como
por canales metabotropicos, además de ser liberados de la mitocondria y el retículo
endoplasmatico durante la isquemia contribuyendo a la lesión irreversible y progresiva de las
membranas celulares que tiene como consecuencia final la muerte celular.
A estos fenómenos de lesión mediados por calcio, contribuyen otros 2 de gran importancia; la
acidosis láctica producto del metabolismo anaeróbico de la glucosa y la liberación desordenada
de neurotransmisores como el glutamato y el aspartato hace al espacio extracelular donde se
unen a receptores cuya activación contribuye al ingreso masivo de calcio y de agua al interior
de la celula; el calcio y otras sustancias que adquieren toxicidad inducen la activación de
enzimas proteolíticas capaces de destruir fosfolípidos de membrana, acidos nucleicos y
proteínas, la destrucción de los fosfolípidos de membrana induce la liberación de acido
araquidónico cuyo metabolismo conduce a la formación de elementos intermediarios de
oxigeno con carácter toxico conocidos como radicales libres, asi como ecosanoides y
leucotrienos promotores de la agregación plaquetaria del reclutamiento leucocitario y de
vasoconstricción. Esta secuencia de fenómenos recluta mas y mas tejido isquémico
potenciando los efectos letales incluso aunque la isquemia haya cesado o se haya
reestablecido la perfusión.
El ataque cerebral isquémico puede clasificarse según el mecanismo de isquemia en
trombotico,embolico y lacunar. En general el ataque cerebro vascular oclusivo o trombolico es 3
o 4 veces mas frecuente que el hemorrágico de modo que son entre el 70 y 80% de todos los
ACV. Con alta frecuencia los infartos cerebrales no poseen causa determinada.
,En el ataque isquémico cerebral tipo lacunar son comunes lesiones de pequeño diámetro, no
mayor de 15 milimetros producidas por oclusión en el territorio de distribución de las arterias
perforantes del cerebro responsables de irrigar estructuras profundas en cerebro y tronco, estre
representa entre el 15 y el 30 % de las isquemias diagnosticadas, suele afectar a personas con
edades comprendidas entre los 55 y 75 años aumentando su incidencia con la edad, su
principal factor etiológico es la hipertensión arterial, otros factores como disecciones arteriales,
embolias atrioarteriales, cardiopatía isquémica, arteritis infecciosa, migraña complicada o
procesos ateromatosos son potenciales causas de la formación de lagunas.
En la isquemia cerebral lacunar hay alteraciones de pequeñas arteriolas con desorganización
de la pared vascular, reemplazo del tejido muscular y elástico por tejido conectivo, deposito
fibrioide y presencia de macrófagos cargados de grasa en la pared lesionada con
engrosamiento arteriolar entre 3 y 4 veces el diámetro luminal primitivo denominado
pseusoaneurisma, oclusión trombotica y ocacional extravasación hemorrágica por ruptura de la
barrera hematoencefalica, aspectos patológicos englobados bajo el termino de lipohialonosis o
necrosis fibrinoide. Estudios de neuroimagen especialmente la resonancia magnética muestran
que la necrosis fibrinoide se acompaña de daño celular glial y necrosis neuronal perivascular
A.I.C trombotico
Los ataques cerebrales isquémicos tromboticos representan entre el 15 y el 40% de los
eventos isquémicos diagnosticados por lo que se le considera el tipo mas común, se procuce
cuando un coagulo sanguineo denominado trombo obstruye el flujo de sangre a ciertas partes
del cerebro, este trombo puede formarse en una arteria afectada por arteroesclerosis proceso
que se caracteriza por la acumulación de placa en el interior de la arteria que vuelve mas
gruesa su pared estrechando la luz del vaso, la placa esta compuesta de grasa, colesterol,
fibrina y calcio, a medida que esta placa se acumula en las arterias la sangre circula mas lenta
y dificultosamente facilitando la coagulación, un vaso sanguineo estrechado por
arteroesclerosis tiene mayores probabilidades de ser obstruido por un coagulo,
interrumpiéndose asi el flujo sanguineo.
El ataque isquémico cerebral trombotico ocurre entonces tras un proceso crónico y a menudo
subclínico que evoluciona desde el deposito de material graso hacia la inflamación, la
proliferación celular, el debilitamiento de la banda fibrosa, el crecimiento del centro lipídico y
finalmente la ruptura de la superficie de la placa que permite la agregación plaquetaria y la
formación del trombo, este ultimo es el responsable final de la oclusión de la luz vascular.
Produce con frecuencia lesiones corticales y subcorticales identificable por tomografía
computarizada y resonancia magnética, y su clínica e indistinguible de la que produce una
embolia
A.I.C Embolico
El ataque isquémico cerebral embolico representa el 15 o 30% de las isquemias diagnosticadas
obedece a migración de material formada en algun punto del sistema vascular que se deposita
en los vasos cerebrales y obstruye su flujo es decir el material que ocluye la luz no se produce
por un proceso localizado en el sitio de oclusión. Mayormente se produce cuando se desprende
un fragmento de un coagulo que es lo que se denomina embolo el cual es transportado por la
corriente sanguínea hasta el cerebro donde las arterias se ramifican en vasos mas pequeños.
El embolo llega un punto donde no puede seguir avanzando y queda atascado, obstruyendo
una pequeña arteria cerebral, interrumpiendo el flujo de sangre hacia el cerebro, este material
se origina con frecuencia en el corazón, principalmente por la fibrilación auricular es decir por
latido rápido anormal que se produce cuando las auriculas tiemblan en lugar de latir, los
temblores hacen que la sangre se acumule formando coagulos pero también pueden provenir
embolos de la aorta ascendente, las carótidas, el sistema vertebro vacilar y con menor
frecuencia en las arterias intracraneales por esta razón el embolismo cerebral puede ser
cardiogénico, aortogenico o ateriogenico y raramente aire, grasa, bacterias, células tumorales u
otros detritos pueden entrar al sistema vascular y embolizar a los vasos cerebrales.
Isquemia
Algunos accidentes cerebrales isquémicos pueden ser bastante leves y sus efectos temporales
mientras que otros pueden ser mas graves y causar daños permanentes. Las complicaciones
mas frecuentes de un evento vascular cerebral isquémico incluyen: debilidad o paralisis
generalmente en un lado del cuerpo,falta de sensación y perdida de sensibilidad de un lado del
cuerpo generalmente el izquierdo, dificultad para deglutir, cansancio extremo e insomnio,
problemas con el habla, lectura y escritura, problemas con la visión por ejemplo visión doble o
ceguera parcial, dificultades con la memoria y la concentración, dificultad para controlar
esfínteres, estreñimiento y cambios de comportamiento
Hemorragia cerebral
Una hemorragia es la liberación o salida de un vaso sanguineo roto, especialmente cuando la
perdida de sangre es cuantiosa bien sea dentro o fuera del cuerpo.especificamente una
hemorragia cerebral consiste en la ruptura de un vaso sanguineo normalmente en una arteria
que provoca sangrado tanto dentro como alrededor del encéfalo, se trata de una hemorragia
intracraneal aunque están asociadas las hemorragias hetraxiales como el hematomidural, el
subdural y la hemorragia subaracnoidea. La presión arterial alta y los traumatismos están entre
las causas principales y ciertamente el uso de anticoagulantes puede aumentar el riesgo.
Las hemorragias cerebrales se diferencian según su localización y según la gravedad del daño;
en hematoma o acumulación de sangre coagulada o parcialmente coagulad en un órgano,
tejido o espacio del cuerpo debido a la ruptura de un vaso sanguineo y que a nivel cerebral se
dividen en:
subdurales; si están localizados entre en aracnoide y la duramadre este sangrado por lo
general se debe a traumatismos pero también puede aparecer sin motivo aparente
siendo algunos factores de riesgo medicamentos anticoagulantes, afecciones medicas y
consumo prolongado de alcohol
epidurales si están localizados entre la duramadre y el cráneo, pueden aparecer por
traumatismos cerebral, en la mayoría de los casos este tipo es consecuencia de la
fractura de cráneo en niños y adolescentes
la hemorragia cerebral esta relacionada con hipertensión arterial, problemas de coagulación,
plaquetopenia , tumores o formación de nuevos vasos sanguíneos después de una isquemia
vasculitis, drogas o infecciones del sistema nervioso central. Puede tratarse de una hemorragia
intraparenquimatosa o intracerebral, una hemorragia intraventricular o una hemorragia
subaracnoidea
H.C Intraventricular
Una hemorragia es intraventricular cuando efecta a los ventrículos del cerebro que contienen el
liquido cefalorraquídeo, afecta a niños prematuros sobre todo aquellos que han tenido
síndrome dis tres respiratorio, colapso pulmonar o presión alta. En el 70% de los casos esta
hemorragia es secundaria pues deriva de una hemorragia intraparenquimatosa. Las causas de
este tipo de hemorragia no están claras, aunque puede deberse a que los vasos sanguíneos
del cerebro del bebe sean muy frágiles e inmaduros, aquellos con problemas respiratorios son
mas proclives a padecerla y casi siempre la hemorragia se produce en los 4 primeros días de
vida.
H.C Intraparenquimatosa
La hemorragia intraparenquimatosa suele afectar a las personas mayores, este tipo de
hemorragia cerebral supone en 10 al 15% de todos los ictus, el termino describe el sangrado
directo al parénquima cerebral. La causa mas común es hipertensión arterial que altera la
arquitectura de las arteriolas formando un aneurisma o dilatación anormal de una zona débil en
un vaso sanguineo dentro del cerebro susceptible de romperse y de producir un derrame de
sangre en el cerebro. La gravedad de la hemorragia cerebral depende de la cantidad de sangre
derramada y de la zona del cerebro donde esta se produce, también influye la rapidez, volumen
y presión del sangrado, dicho sangrado compromete fibras de conexión e incrementa la presión
local e intracaniana lo que a su vez reduce la presión de perfusión regional. La liberación de
sustancias bioquímicas que activan procesos de oxidación también juegan un papel importante
en el daño celular y tisular , las causas suelen estar relacionadas con la hipertensión arterial y
la diabetes mellitus por lo que algunos factores de riesgo controlables son el alcohol y el tabaco
H.C Subaracnoidea
La hemorragia subaracnoidea es frecuentemente causada por ruptura de aneurismas
congénitos siendo mas común en jóvenes normotensos pero también se asocia a hipertensos
no controlados mayores de 50 años. Otras causas son traumatismos craneales o vertebrales,
uso de anticoagulantes y trastornos hemorragicos. Se presenta cuando se rompe un vaso
sanguineo en la superficie del cerebro, derramando sangre en el espacio comprendido entre el
cerebro y el cráneo, es decir en el espacio subaracnoideo, por fuera de la piamadre y por elo
con este tipo de hemorragia la sangre no se introduce en el cerebro pero si eleva
considerablemente la presión intracraneal
Hemorragia cerebral
Los accidentes cerebro vasculares isquémicos son mas devastadores porque parte del cerebro
muere cuando se obstruye un vaso sanguineo y el cerebro no puede producir células nuevas
para reemplazar a las células muertas, pero en una hemorragia cerebral el accidente cerebro
vascular es causado por la presión de la sangre que empuja una parte del cerebro, si la
persona sobrevive la presión disminuye lentamente y el cerebro puede recuperar parte de las
funciones perdidas, sin embargo una hemorragia cerebral es una patología grave que implica
riesgo de mortalidad de hasta un 40%; las principales complicaciones aparecen cuando se
expande en hematoma por edema perihematoma, por la extensión intraventricular de la
hemorragia con hidrocefalea, convulsiones, episodios tomboembolicos, venosos,
hiperglucemia, hipertensión arterial, fiebre e infecciones.
Los síntomas pueden variar en función de la ubicación de la hemorragia cerebral pero pueden
incluir: cefalea, entumecimiento o debilidad de un lado del rostro, confusión y dificultad para
hablar o caminar, por otro lado es posible que al paciente le queden secuelas tales como:
perdida de la capacidad para comunicarse, problemas de deglución y de visión, neumonía,
perdida de sensibilidad y depresión entre otras
Enfermedad cerebro vascular
Los neurólogos y otros especialistas en neurociencias comienzan su evaluación diagnostica
con un examen neurológico minusioso que posteriormente puede incluir pruebas congnitivas,
usan exámenes especiales y técnicas imageneologicas para ver como están trabajando los
nervios y el cerebro, los de mayor empleo son;tomografía computarizada, resonancia
magnética y electroencefalograma; también se apoyan en exámenes de laboratorio bien sea a
partir de sangre, orina o liquido cefalorraquídeo por lo que pueden recurrir a una puncion
lumbar y en ultima instancias indican biopsias para estudios citológicos de cerebro, nervios, piel
o musculos. Dependiendo de la etiología y la extensión del daño el tratamiento puede incluir
angioplastia, embolizacion, radioterapia, medicamentos para controlar presión arterial y
coagulación, estimulación cerebral, cirujia y fisioterapia
ii. Síndrome meníngeo y alteraciones bioquímicas del LC R
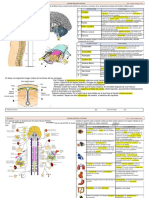
Meninges
El sitema nervioso que es suave esta alojado en estructuras oseas duras, sin embargo el tejido
nervioso no se encuentra en contacto directo ni con el cráneo ni con la columna vertebral, pues
el encéfalo y la medula espinal se encuentran rodeados por un sistema de capas membranosas
de tejido conectivo llamadas Meninges, que de superficial a profunda son la duramadre,
aracnoide y la piamadre
La duramadre es una membrana coloagenosa dura que limita con el periostio craneal y con el
espacio epidural que es el lugar donde se encuentra vasos sanguíneos, tejido conjuntivo laxo y
tejido adiposo, alrededor de la medula espinal la duramadre forma una cubierta de ajuste laxo
llamada Vaina dural inexistente a nivel craneal. La aracnoides es las delgada consta de una
capa de epitelio pavimentoso que se adhiere al interior de la duramadre y de una malla laxa de
fibras colagenosas elásticas con presencia de vasos sanguíneos que llenan la separación entre
la aracnoides y la piamadre llamado espacio Subaracnoideo el cual aloja al liquido
cefalorraquieo, en esta membrana existen unos alientes formados por expansión que perforan
a la duramadre y que se llaman vellosidades, cuya función es transferir el fluido cerebro espinal
hacia la sangre. La piamadre es la membrana mas delicada y transparente muy vascularizada
que sigue íntimamente los contornos del encéfalo y la medula espinal sin entrar en contacto
con las células o la fibras nerviosas pues entre las neuronas y los elementos de membrana se
encuentran astrocitos formando una capa muy delgada.
Las meninges actúan como marco estructural para los vasos sanguíneos del tejido nervioso y
como barrera selectiva pues impide a modo de filtro la entrada de sustancias y microparticulas
perjudiciales para el sistema nerviosos protegiéndolo asi de infecciones y de daño neurológico
generado por algunas sustancias
Liquido cefalorraquídeo (L.C.R) liquido cerebro espinal (L.C.E)
El liquido cefalorraquídeo también llamado cerebro espinal es un liquido incoloro que baña el
encéfalo y la medula espinal circulando constantemente por el espacio subaracnoideo, los
ventrículos cerebrales y el canal ependimario, gracias a su propia presión y al movimiento
auxiliar de las células ependimarias, es producido en un 70 % en los plexos coroideos de los 4
ventriculos cerebrales sobretodo en los laterales y en 30% en el epéndimo a razón de 500 ml
por dia; un adulto tiene entre 100 y 150 ml de este y se renueva cada 3 a 4 horas. Su
eliminación se lleva a cabo a través de las granulaciones o vellosidades aracnoideas
Esta compuesto principalmente por agua, sodio, potasio, calcio, cloro, sales inorgánicas o
fosfatos y compontes organicos producidos por células gliales. El liquido cefalorraquídeo tienen
varias funciones entre las que destacan: actuar como amortiguador y proteger de traumatismos
al sistema nervioso central, proporcionar al encéfalo el soporte hidroneumático necesario
contra la excesiva presión local, cumplir funciones de nutrición del encéfalo y eliminar
metabolitos del sistema nervisos central, además puede utilizarse para el diagnostico de
diversas enfermedades neurológicas y constituye una via de entrada para la anestesia
intradural.
Síndrome meníngeo
A pesar de no estar en contacto directo con el medio externo y de poseer mecanismos de
regulación bien definidos como por ejemplo la barrera hematoencefalica, tanto las meninges
como el liquido cefalorraquídeo son propensos a sufrir alteraciones por agentes nocivos
exógenos o endógenos; cualquiera de estas alteraciones afecta de manera considerable el
equilibrio intracraneal en intramedular dando lugar al síndrome meníngeo.
El síndrome meníngeo se define como un conjunto de signos y síntomas producidos por el
aumento de la presión y/o del volumen del liquido cefalorraquídeo secundarios a una agresión,
inflamación o infección de las cubiertas meníngeas o irritación de las raíces nerviosas
medulares. Este síndrome se caracteriza por síntomas y signos propios de hipertensión
intracraneal como lo son: cefalea, vomitos, obnubilación, edema de papila, fiebre, dolor de
espalda y rigidez de la nuca, y se debe a multiples patologías de causas diversas que pueden
incluir la irrupción de sangre,células cancerosas, toxinas ,detritos celulares, bacterias, virus,
parasitos u hongos al liquido cefalorraquídeo
Causas del síndrome meníngeo
Las causas del síndrome meníngeo se clasifican en:
Difusas: como la meningitis, hemorragia subaracnoidea, golpe de calor, rotura de quistes
tumores o abscesos, inyección de sustancias extrañas y meningismo
Localizadas: como en el caso de tumor de agujero occipital o intrarraquídeo, absceso epidural o
paraesternal, enfermedad de pott y hernia de disco con compresión .
De las multiples etiologías del síndrome meníngeo nombraremos las de mayor frecuencia de
aparición
Meningismo
Es una reacción inflamatoria de las meninges con hiperproduccion de liquido cefalorraquídeo y
por lo tanto con presión elevada pero citológica y bioquímicamente este es normal y esteril por
lo que se atribuye a edema de espacio meníngeo considerándose como un síndrome meníngeo
de origen no inflamatorio, sin infección del sistema nervioso central; aparece ante casos de
hipertermia, virosis, cuadros febriles, infecciones generales, pielonefritis, neumonías e
insolación. Clínicamente se manifiesta con cefaleas, vomitos y ligera rigidez de nuca, por ello la
meningitis y el meningismo son indistinguibles clínicamente y se diferencian solo por el
resultado del análisis del liquido cefalorraquídeo
Meningitis
Es una inflamación localizada de las membranas meníngeas acompañada de alteraciones en
las características del liquido cefalorraquídeo, como pleositosis, aumento de las proteínas y
alteraciones en los niveles de glucosa o de los electrolitos. Se trata de una infección poco
frecuente pero potencialmente letal que puede lesionar al cerebro y ocasionar inconciencia y
lesión de otros órganos. Su frecuencia de aparición es especialmente elevada en niños y en
personas inmunodeprimidas. Los síntomas mas frecuentes son: dolor de cabeza, rigidez de
nuca, fiebre, fotofobia, fonofobia y transtornos de la conciencia; a menudo en particular en
niños pequeños solo se presentan síntomas inespecíficos como irritabilidad, sonnolencia, la
existencia de erupción cutánea puede indicar una forma particular de meningitis como la
asociada con meningococcenia.
La clasificación de las meningitis se realiza en función de la etiología, de las características del
liquido cefalorraquídeo y de la evolución del proceso; y en cualquiera de los casos el cuadro
clínico característico esta constituido por el ya descrito síndrome meníngeo. A efectos
practicos la meningitis se en meningitis purulentas o bacterianas agudas supuradas, biogenas o
de liquido cefalorraquídeo turbio y meningitis de liquido cefalorraquídeo claro que pueden ser
víricas ya sean estas linfocitarias benignas o meningitis asépticas o ser meningitis tuberculosa
Etiologia y vías de entrada de agentes infecciosos
Etiologia
En los casos típicos la meningitis es secundaria a una infección por microorganismos
patógenos, en el 80% de los casos es causada por virus, el 15% es ´por bacterias y el resto de
los casos puede ser por hongos o parasitos y como consecuencia de causas no infecciosas
como neuplasias, agentes químicos o cuerpos extraños
Vías de entrada
Los mecanismos patógenos alcanzan a las meninges de 3 maneras a saber: por via
hematógena, pues las bacterias que alcanzan el 80% de los casos de meningitis son residentes
habituales de la nasofaringe y la orofaringe sitios en los que normalmente estas no causan
daño, sin embargo por motivos que no siempre están claros pueden alcanzar el torrente
sanguíneo y por esta via llegar a las meninges y colonizarlas, mientras que los virus suelen
ingresar por inoculación directa o después del contacto con terminaciones nerviosas libres en
sitios especializados como son el sistema olfativo, la mucosa entérica, labios o cornea. Los
agentes patógenos también pueden provenir desde otros puntos de origen como un foco
pulmonar, el sistema digestivo y el sistema genitourinario
La segunda via es en forma directa a través de soluciones de continuidad naturales como los
mielomeningoceles o artificiales como por ejemplo fracturas de cráneo, fisuras de la lamina
crimosa del etmoide, intervenciones quirúrgicas,derivaciones ventrículo auriculares o una
puncion lumbar.
Y por ultimo esta la extensión por contigüidad desde un foco supurado próximo, como por
ejemplo los senos paranasales, una mastoiditis supurada o la ruptura de un absceso cerebral
en las meninges.
En los casos de infección por via hematógena o soluciones de continuidad las meningitis
ocasionadas por bacterias generalmente esta presididas por infecciones virales que rompen la
barrera normal provista por las superficies mucosas, una vez en el interior del torrente
sanguíneo las bacterias ingresan en el espacio subaracnoideo en los sitios que la barrera
hematoencefalica es vulnerable como por ejemplo el plexo coroideo. En el caso de meningitis
virales el virus se replica primariamente en la nasofaringe en el intestino,desde donde se
disemina directamente al tejido linfático circundante, ,migrado hacia órganos por diseminación
hematógena donde se replican nuevamente produciendo una viremia secundaria y las
manifestaciones clínicas que ya conocemos
Fisiopatoligia
Independientemente del agente causal, la fisiopatología de la meningitis sigue la siguiente
cascadas de sucesos:
La presencia del agente invasor desencadena una respuesta inflamatoria local mediada por
citoquinas, es decir la inflamación que se produce en el espacio subaracnoideo no es resultado
directo de la acción del cuerpo extraño sino que en gran parte se le puede atribuir a la
respuesta del sistema inmunitario por la entrada de estos en el sistema nervioso central, al ser
identificados los cuerpos extraños por los astrocitos y la microglia estos responden con la
liberación de grandes cantidades de citocinas o citoquinas que reclutan a otras células del
sistema inmunitario y estimulan a otros tejidos para que participen también en una respuesta
defensiva. La barrera hematoencefalica se vuelve mas permeable lo que genera edema
cerebral vasogenico es decir tumefacción del cerebro debido a la fuga de liquido de los vasos
sanguíneos, el ingreso de gran cantidad de leucocitos en el liquido cefalorraquídeo causa
inflamación de las meninges y conduce al edema intersticial debido al liquido intercelular que
sale de las células para tratar de compensar la presión. Además las paredes de los vasos
sanguíneos se inflaman lo que se denomina vasculitis cerebral y conduce a una disminución
del flujo de sangre y a un tercer tipo de edema, el llamado citotóxico, las tres formas de edema
cerebral que se acaban de mencionar conducen a un aumento de la presión intracraneal lo que
con el descenso de la presión arterial que suele intentar compensarla dificulta la entrada de
sangre en el cerebro con la consiguiente hipopsia en las células cerebrales que por ende
experimentan necrosis lo que a su vez genera lesión del endotelio capilar con la consecuente
isquemia y lesión de las estructuras parenquimatosas y vasculares cerebrales.
Diagnostico diferencial del síndrome meníngeo
Debe establecerse como diagnostico diferencial al síndrome meníngeo; encefalitis,absceso
cerebral, proceso expansivo cerebral,leucemia, enfermedad Kawasaki, lupus eritematoso
sistémico,y algunos fármacos.
Encefalitis
La encefalitis es la irritación e inflamación del cerebro usualmente debido a una infección viral o
bacteriana, aunque en algunos casos puede ser el resultado de un trastorno del sistema
inmunológico. Es una enfermedad poco común que suele presentarse cada siempre en el por
primer año de vida, disminuyendo la frecuencia de aparición con la edad. Las personas muy
jóvenes y los adultos mayores son mas propensos a presentar un caso grave, suele ser
causada por muchos tipos de virus en diferentes lugares y en algunos casos en una temporada
en particular, sin embargo el virus del herpes simple es la causa principal de los casos mas
graves de encefalitis en todas las edades, incluso en los recién nacidos.
Otras causas de encefalitis pueden incluir reacción alérgica a vacunas, enfermedad
autoinmune, bacterias como las responsables de la sífilis y la tuberculosis, parasitos como
nematodes, cistecercosis y toxoplasmosis sobre todo en personas con un sistema inmunitario
debilitado y efectos del cáncer. Algunas personas pueden tener síntomas de un resfriado o de
una infección estomacal antes de que los síntomas de la encefalitis comiencen; estos incluyen
confusión, alucinaciones, covulsiones, debilidad, perdida de la sensibilidad, irritabilidad o poco
control del temperamento y torpeza o marcha inestable.
Analisis del L.C.R
El diagnostico de las enfermedades del sistema nervioso central especialmente para el
descarte de síndromes meníngeos se lleva a cabo a través de la sintomatología y la
exploración, sin embargo su confirmación se logra gracias al estudio del liquido cefalorraquídeo
el cual no solo es de utilidad en el diagnostico de enfermedades infecciosas, neurológicas y
oncológicas sino que su extracción también sirve como medida terapéutica bien sea para la
administración de medicamentos o para la disminución de la presión intracraneal.
Para ello se debe empezar por obtener una muestra, es decir una pequeña cantidad de liquido
cefalorraquídeo por parte del personal medico capacitado, lo cual puede ocurrir a través de una
puncion lumbar, puncion cisternal o puncion ventricular, siendo la zona lumbar la de
preferencia; su obtención es importante debido a que es un elemento clave para el diagnostico
de enfermedades neurológicas como pueden ser los síndromes meníngeos y tumores cerebro
espinales entre otras causas. Para la puncion lumbar se utiliza una aguja de aproximadamente
10cm que usa mandril, es decir un elemento metalico de calibre variable empleado para esirar
y guiar tubos traqueales, sondas y catéteres blandos; el paciente puede estar sentado o
acostado recordando que la medula espinal termina entre los niveles L1 y L2 para no poner en
riesgo un daño de la misma optamos al acceso a través del filun terminal que reviste al canal
ependimario y que posee liquido cefalorraquídeo, para ello la puncion se realiza entre la 4ta y la
5ta vertebras lumbares, además mientras se realiza la extracción es posible medir la presión de
este liquido con la utilización de un manometro
Características
Evaluacion de las características organolépticas
Aunque los rangos de los valores normales pueden variar ligeramente entre diferentes
laboratorios, los valores usualmente fluctúan de la siguiente manera. Varios de los
componentes del liquido cefalorraquídeo son similares a los de la sangre por lo que es
recomendable comparar sus valores con los de una muestra de sangre obtenida de forma
simultanea, también hay que considerar que algunos analitos varian de acuerdo a la edad del
paciente. Es estudio o análisis del liquido cefalorraquídeo incluye lo siguiente:
Deben primero que nada diferenciarse características como aspecto, color, turbidez y volumen
de la muestra referida pues pueden bridar una idea inicial diagnostica. Un aspecto turbio o poco
transparente indica la presencia de células y/o de bacterias lo que lleva a pensar en un proceso
infeccioso bacteriano; la turbidez se aprecia cuando el numero de células es mayor a las 500
por ml cubico. Un liquido cefalorraquídeo hemorrágico puede deberse a una puncion traumatica
o a una hemorragia subaracnoidea siendo necesario diferenciarlo a través de conteo de
globulos rojos y de la apreciación de su morfología y a través de la comparación de la
intensidad de color en varios de los tubos de muestra obtenida en caso de que se haya logrado
tomar suficiente volumen de este liquido. Un liquido cefalorraquídeo santocromico o de color
amarillento incluso luego de su centrifugación suele deberse a una hemorragia subaracnoidea
de larga evolución y es causada por la presencia de oxihemoglobina, bilirrubina y
metahemoglobina productos todos de la degradación de la hemoglobina
Citoquimica
Luego el liquido cefalorraquídeo debe según las indicaciones o solicitudes hechas por el
medico tratante dividirse para cumplir con el protocolo de la siguiente fases
En la citoquimica se determinan analitos y células de interés por ejemplo
La concentración de albumina y proteínas totales, la cual puede estar elevada en las
meningitis bacterianas y tuberculosas aunque en algunas meningitis bacterianas puede estar
entre los rangos referenciales o normales, en las virales pueden estar normal o ligeramente
aumentada.
Concentración de glucosa, que suele estar disminuida en meningitis bacteriana, tuberculosas y
micorticas; y normal o ligeramente disminuida en las meningitis virales y parasitarias.
Número de células y conteo diferencial que suelen estar elevadas en infecciones bacterianas y
ligeramentes aumementada en infecciones virales y parasitarias, a expensas de los linfocitos rn
las tuberculosas y en las víricas y expensas de los polimorfonucleares en meningitos
bacterianas. Adicionalmente en un frotis teñido podrán distinguirse otras células como
bacterias, parasitos, hematíes y células neoplásicas
Serología incluye por ejemplo estudio de anticuerpo o de V.D.R..L
Microbiología
Al liquido cefalorraquídeo pueden aplicársele diversos estudios para identificar el germen
productor, bien sea bacteria, parasito u hongo; entre los mas usuales se encuentran
Tinciones como el gram, tinta chica y de ziehl-neelsen
Cultivos varios y específicos
PCR(reacción en cadena polimerasa); útil sobre toso para descarte de infección viral
iii. Bonus ( dolor, convulsión, Alzheimer, Parkinson, esclerosis )
También podría gustarte
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesDe EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesAún no hay calificaciones
- Sistema NerviosoDocumento94 páginasSistema NerviosoEbert De la cruz100% (1)
- Coagulación Para Todos: Medicina Para TodosDe EverandCoagulación Para Todos: Medicina Para TodosCalificación: 4.5 de 5 estrellas4.5/5 (3)
- Monografia HidrocefaliaDocumento25 páginasMonografia HidrocefaliaZOfii Snhz100% (1)
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludDe EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludAún no hay calificaciones
- Enfermedades Cerebrovasculares Dra RaimondiDocumento12 páginasEnfermedades Cerebrovasculares Dra RaimondiMaria ElinaAún no hay calificaciones
- DrenajesDocumento65 páginasDrenajesPaula Calderon GarridoAún no hay calificaciones
- Accidente Vascular CerebralDocumento45 páginasAccidente Vascular CerebralJesús Noriega100% (1)
- Meningoencefalitis en PediatríaDocumento72 páginasMeningoencefalitis en PediatríaAnonymous C5PmmY100% (3)
- Manual para la prevención de la enfermedad coronaria: Consejos para mejorar la calidad de vidaDe EverandManual para la prevención de la enfermedad coronaria: Consejos para mejorar la calidad de vidaAún no hay calificaciones
- Historia Clinica NeurologicaDocumento21 páginasHistoria Clinica NeurologicaLogan Maz NhaaAún no hay calificaciones
- EVC IsquemicoDocumento18 páginasEVC IsquemicoNahyma Rodríguez ZambranoAún no hay calificaciones
- Neurocirugia TEC ..Documento69 páginasNeurocirugia TEC ..Luis SilverioAún no hay calificaciones
- Evento Vascular CerebralDocumento22 páginasEvento Vascular CerebralZaidix Magy Chan EspinosaAún no hay calificaciones
- Teoria de Monro-KellieDocumento10 páginasTeoria de Monro-KellieMichael VCAún no hay calificaciones
- La Enfermedad CerebrovascularDocumento17 páginasLa Enfermedad CerebrovascularCecilia PerezAún no hay calificaciones
- Patologias NeurologicasDocumento34 páginasPatologias NeurologicasCarla Viscarra SaraviaAún no hay calificaciones
- Enfermedad Cerebrovascular APDocumento4 páginasEnfermedad Cerebrovascular APastrid carolina gamboa castellanosAún no hay calificaciones
- Accidente Cerebro VascularDocumento12 páginasAccidente Cerebro VasculargertAún no hay calificaciones
- Trastornos cerebrovasculares: causas e isquemiaDocumento9 páginasTrastornos cerebrovasculares: causas e isquemiaSebastián CastañedaAún no hay calificaciones
- HemorragicoDocumento5 páginasHemorragicoAna Sofia ServinAún no hay calificaciones
- Infarto CerebralDocumento10 páginasInfarto Cerebraljennifer enriquezAún no hay calificaciones
- Accidentes Cerebrovasculares: IntroduccionDocumento15 páginasAccidentes Cerebrovasculares: IntroduccionLAZDISAún no hay calificaciones
- Alex broccaDocumento18 páginasAlex broccaalessandracarranza1301Aún no hay calificaciones
- Ecv Hemorragico e Isquemico ListooDocumento23 páginasEcv Hemorragico e Isquemico ListooFrancisco UrriolaAún no hay calificaciones
- 1 Lesion TraumaticaDocumento15 páginas1 Lesion TraumaticaDaniela CasadevallAún no hay calificaciones
- Tema 7. Enfermedad Cerebro VascularDocumento7 páginasTema 7. Enfermedad Cerebro Vascularlugmary avellanedaAún no hay calificaciones
- Accidente Cerebrovascular 3Documento18 páginasAccidente Cerebrovascular 3Angelica RomeroAún no hay calificaciones
- Acv IsquemicoDocumento6 páginasAcv IsquemicoJAIR MAURICIO VASQUEZ BEJARANOAún no hay calificaciones
- integracion de hipertension endocraneana y accidente vascular cerebral.pptxDocumento42 páginasintegracion de hipertension endocraneana y accidente vascular cerebral.pptxARIANA NICOLLE AVILA MENDOZAAún no hay calificaciones
- Complicaciones de ECVDocumento5 páginasComplicaciones de ECVgomezgarciayanetcAún no hay calificaciones
- Trabajo de Fisiopatologia (Patologia General de La Circulacion Cerebral)Documento17 páginasTrabajo de Fisiopatologia (Patologia General de La Circulacion Cerebral)Maria Alejandra DiazAún no hay calificaciones
- Sintesis 2Documento3 páginasSintesis 2Tholem methelusAún no hay calificaciones
- Ictus. Enfermedad CerebrovascularDocumento24 páginasIctus. Enfermedad Cerebrovascularana karenAún no hay calificaciones
- Fisio 12Documento12 páginasFisio 12jenry chapoñanAún no hay calificaciones
- ACV HemorrágicoDocumento12 páginasACV HemorrágicoVictor MonsalveAún no hay calificaciones
- Fisiopatologia Del Infarto CerebralDocumento4 páginasFisiopatologia Del Infarto CerebralSilvana QuichimboAún no hay calificaciones
- Acv Medicina InternaDocumento8 páginasAcv Medicina InternaCarlos SolorzanoAún no hay calificaciones
- Alteraciones cerebrales y hemorragia intracranealDocumento10 páginasAlteraciones cerebrales y hemorragia intracranealGarciaDay100% (1)
- Etiologia Del Daño Cerebral Juan PuenteDocumento7 páginasEtiologia Del Daño Cerebral Juan Puentejuan PuenteAún no hay calificaciones
- Final Final ImfDocumento53 páginasFinal Final ImfCARLOS HERNAN CUYUBAMBA ALVARADOAún no hay calificaciones
- Informe 1 - Fisiopatologia SemDocumento14 páginasInforme 1 - Fisiopatologia SemAlex PAún no hay calificaciones
- PATOLOGIASDocumento23 páginasPATOLOGIASMabel SoteloAún no hay calificaciones
- YasminMendoza U7 2605 EVCDocumento36 páginasYasminMendoza U7 2605 EVCYasmin Mendoza TovarAún no hay calificaciones
- 2 Mielopatias VascularesDocumento14 páginas2 Mielopatias VascularesOncología Paralelo DAún no hay calificaciones
- Avc - Expo 4a Comentarios CristinaDocumento27 páginasAvc - Expo 4a Comentarios CristinaIsaac Yam IuitAún no hay calificaciones
- Accidente Vascular CerebralDocumento45 páginasAccidente Vascular CerebralMarcelo llanque chambillaAún no hay calificaciones
- Etiologia Del Daño Cerebral.Documento28 páginasEtiologia Del Daño Cerebral.GERLY YOHANA CASTRO HERNANDEZAún no hay calificaciones
- Accidente CerebrovascularDocumento2 páginasAccidente Cerebrovasculardalerojo7Aún no hay calificaciones
- Accidente Cerebrovascular, NMTDocumento5 páginasAccidente Cerebrovascular, NMTeduardo marichalAún no hay calificaciones
- Evento cerebrovascular hemorrágicoDocumento22 páginasEvento cerebrovascular hemorrágicoGeraldin PardoAún no hay calificaciones
- La Enfermedad Cerebro VascularDocumento74 páginasLa Enfermedad Cerebro VascularLuisanaAún no hay calificaciones
- Aplicación del PAE a paciente con EVC isquémicoDocumento35 páginasAplicación del PAE a paciente con EVC isquémicoCris GomezAún no hay calificaciones
- Seminario Completo AcvDocumento15 páginasSeminario Completo AcvJair Alonso Paredes DezaAún no hay calificaciones
- Objetivos, Conclusiones, Preg 3 y 4Documento9 páginasObjetivos, Conclusiones, Preg 3 y 4Suly VigoAún no hay calificaciones
- Ensayo Accidente CerebrovascularDocumento19 páginasEnsayo Accidente CerebrovascularPamela Alcalde Zea0% (2)
- Trabajo Medicina InternaDocumento16 páginasTrabajo Medicina InternaCesar ArosteguiAún no hay calificaciones
- Ensayo de La Enfermedad Vascular Cerebral (Autoguardado)Documento9 páginasEnsayo de La Enfermedad Vascular Cerebral (Autoguardado)FABIOLA GUADALUPE MADERA SOTOAún no hay calificaciones
- Accidente CerebrovascularDocumento1 páginaAccidente CerebrovascularFrank VargasAún no hay calificaciones
- Final Parte Pae Final 2.0Documento77 páginasFinal Parte Pae Final 2.0Paul SangoquizaAún no hay calificaciones
- Accidentes Cerebrovasculares Hemorrágicos ResumoDocumento9 páginasAccidentes Cerebrovasculares Hemorrágicos ResumoVictória FerreiraAún no hay calificaciones
- Fisiopatología Del Ictus IsquémicoDocumento15 páginasFisiopatología Del Ictus IsquémicoMaría Fernanda RíosAún no hay calificaciones
- Introducción A Los Accidentes Cerebrovasculares - Enfermedades Cerebrales, Medulares y Nerviosas - Manual MSD Versión para PúbliDocumento1 páginaIntroducción A Los Accidentes Cerebrovasculares - Enfermedades Cerebrales, Medulares y Nerviosas - Manual MSD Versión para PúbliPropietty PpAún no hay calificaciones
- Enfermedad CerebrovascularDocumento5 páginasEnfermedad CerebrovascularSamuel RojasAún no hay calificaciones
- EVC: Enfermedad Vascular CerebralDocumento12 páginasEVC: Enfermedad Vascular CerebralAdriana FabelaAún no hay calificaciones
- P.A.E. AcvDocumento6 páginasP.A.E. AcvinbecilAún no hay calificaciones
- TEMA 15 HemoglobinopatiasDocumento12 páginasTEMA 15 HemoglobinopatiaspatriciaAún no hay calificaciones
- TEMA 11 Anemia Hemolitica InmunitariaDocumento4 páginasTEMA 11 Anemia Hemolitica InmunitariapatriciaAún no hay calificaciones
- AnticuerposDocumento16 páginasAnticuerpospatriciaAún no hay calificaciones
- TEMA 14 Alteraciones en La Membrana Del Globulo RojoDocumento6 páginasTEMA 14 Alteraciones en La Membrana Del Globulo RojopatriciaAún no hay calificaciones
- Bioquimic Fosforilacion OxidativaDocumento6 páginasBioquimic Fosforilacion OxidativapatriciaAún no hay calificaciones
- Ácidos NucleicosDocumento10 páginasÁcidos NucleicospatriciaAún no hay calificaciones
- FisiopatologíaDocumento6 páginasFisiopatologíapatriciaAún no hay calificaciones
- Bioquimica Oxidaciones BiologicasDocumento6 páginasBioquimica Oxidaciones BiologicaspatriciaAún no hay calificaciones
- Anemias CarencialesDocumento15 páginasAnemias CarencialespatriciaAún no hay calificaciones
- UntitledDocumento2 páginasUntitledpatriciaAún no hay calificaciones
- Momentos de La Actividad Probatoria Y La Carga de La Prueba: Facilitador IntegranteDocumento28 páginasMomentos de La Actividad Probatoria Y La Carga de La Prueba: Facilitador IntegrantepatriciaAún no hay calificaciones
- EstafilococosDocumento10 páginasEstafilococospatriciaAún no hay calificaciones
- Metabolismo Del GlucógenoDocumento10 páginasMetabolismo Del GlucógenopatriciaAún no hay calificaciones
- UntitledDocumento46 páginasUntitledpatriciaAún no hay calificaciones
- Caso Clinico AnaerobiosDocumento4 páginasCaso Clinico AnaerobiospatriciaAún no hay calificaciones
- Flujo Sanguineo, LCR, Metabolismo CerebralDocumento3 páginasFlujo Sanguineo, LCR, Metabolismo CerebralSolangeRafaelaVeraAún no hay calificaciones
- LIPOMENINGOCELEDocumento19 páginasLIPOMENINGOCELEElio Molina Miranda100% (1)
- AnatomiaDocumento4 páginasAnatomiaJorge Flores TorresAún no hay calificaciones
- El Agua en El Cuerpo HumanoDocumento50 páginasEl Agua en El Cuerpo Humanojhana rodriguezAún no hay calificaciones
- A6 - SN BiologiaDocumento3 páginasA6 - SN BiologiaVania GOAún no hay calificaciones
- Fisiologia de La Circulacion de Liquido CefalorraquideoDocumento28 páginasFisiologia de La Circulacion de Liquido CefalorraquideoAngieury Corredor100% (1)
- 1 Parcial Anatomia IiDocumento109 páginas1 Parcial Anatomia Iimarcela leite0% (1)
- Intervenciones de Enfermería en La Punción LumbarDocumento4 páginasIntervenciones de Enfermería en La Punción LumbarPaola Guadalupe Sierra PérezAún no hay calificaciones
- Meninges, espacios intermeningeos y barrera hematoencefálicaDocumento16 páginasMeninges, espacios intermeningeos y barrera hematoencefálicaMarcos Junior Davila BravoAún no hay calificaciones
- DMFSH CT 14Documento60 páginasDMFSH CT 14Eliane SeguraAún no hay calificaciones
- Neurología - TAC, RMN y Punción LumbarDocumento217 páginasNeurología - TAC, RMN y Punción LumbarUSMP FN ARCHIVOS100% (1)
- Segundo Parcial AnestesiologíaDocumento318 páginasSegundo Parcial AnestesiologíaEmily MezaAún no hay calificaciones
- Tema 3. Parte 1Documento12 páginasTema 3. Parte 1Laura Gonzalez PrietoAún no hay calificaciones
- Informe Neuro HidrocefaliaDocumento14 páginasInforme Neuro HidrocefaliaLilibeth1995Aún no hay calificaciones
- CFC - NeuroDocumento35 páginasCFC - NeuroNestor Luis DGAún no hay calificaciones
- Science - Adc8810 SMDocumento25 páginasScience - Adc8810 SMAnnette CotoAún no hay calificaciones
- Guia de Procedimiento Puncion LumbarDocumento6 páginasGuia de Procedimiento Puncion Lumbardayana0% (1)
- Bases BiológicasDocumento32 páginasBases BiológicasasdasdasdasdAún no hay calificaciones
- Meninges y Líquido CefalorraquídeoDocumento75 páginasMeninges y Líquido CefalorraquídeoJuan Pablo Montero100% (1)
- Anatomía Del CerebroDocumento34 páginasAnatomía Del CerebroCharly Cecilio ChavezAún no hay calificaciones
- Hidrocefalia neonatalDocumento20 páginasHidrocefalia neonatalAriAún no hay calificaciones
- Guia de Estudio Sobre Psicobiologia 2Documento229 páginasGuia de Estudio Sobre Psicobiologia 2Ruth Kathia SANCHEZ CJUNO100% (1)
- Diapositiva Bioquimica-Biologia MolecularDocumento19 páginasDiapositiva Bioquimica-Biologia MolecularLeydi Portalanza VelardeAún no hay calificaciones