Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Guía Sistema Renal
Cargado por
Josue RubensDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Guía Sistema Renal
Cargado por
Josue RubensCopyright:
Formatos disponibles
1
GuíaFisiología Renal.
• Integrantes: Litza Murillos y Marvin Rubens
1. Funciones principales de los riñones.
2. La Nefrona: definición, proceso de envejecimiento, capilares
glomerulares, cápsula de Bowman, explicar función con la imagen.
2
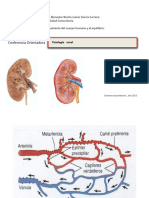
La nefrona: Es la unidad funcional renal. Cada riñón del humano contiene
alrededor de 800.000 a 1.000.000 nefronas, cada una de las cuales es capaz de
formar orina.
Proceso de envejecimiento: A lo largo del envejecimiento renal normal, por
lesión o por enfermedad, el número de nefronas se puede reducir gradualmente
debido a que no se pueden regenerar. Sin embargo, la pérdida de nefronas no
suele comprometer la función renal porque se producen cambios adaptativos
que suplen la funcionalidad en el resto del sistema.
Capilares glomerulares: Cada nefrona está formada por un agrupamiento de
vasos capilares llamados glomérulo, por el que se filtran grandes cantidades de
líquido desde la sangre. Los capilares glomerulares se ramifican y anastomosan
y, comparados con otros capilares de otros sistemas, tienen una presión
hidrostática elevada (alrededor de 60mmHg). Todo el glomérulo está recubierto
por la denominada cápsula de Bowman.
Capsula de Bowman: Está estructura recubre todo el glomérulo, el líquido
filtrado desde los capilares glomerulares circula hacia la cápsula de Bowman y
después al túbulo proximal.
3. Explique la formación de la orina. La filtración glomerular.
La formación de la orina se inicia en la cavidad glomerular. Se tiene que dar un
filtrado glomerular para que así la orina termine de formación con la
reabsorción y la filtración tubular, finalmente la orina que se elimina mediante
la excreción contiene menos del 1% del líquido filtrado, y no se eliminan sales,
iones y otros metabólicos potencialmente útiles
Filtrado glomerular este es un proceso pasivo, este no tiene mucho gasto
energético para el organismo por lo que se podría considerarse un proceso
meramente mecánico.
4. Explique las presiones que afectan el filtrado glomerular.
Presión hidrostática sanguínea: la fuerza principal que empuja a la sangre contra
la filtración glomerular. Por eso la presión sanguínea en el glomerular renal es
excepcionalmente elevada en comparación a otros lechos capilares (26mmHg),
3
esta presión se mantiene porque las arteriolas aferentes y eferentes en el
glomérulo presentan diferencian en su diámetro importantes.
Presión hidrostática capsular: es la presión ejercida contra la membrana de la
filtración por el líquido del espacio capsular. Está presión se opone a la
filtración hacia el túbulo renal y oscila alrededor de 15mm Hg.
Presión osmótica coloidal en os capilares glomerulares: es la presión ejercida
por las proteínas en la sangre, que tiende a recuperar el agua filtrada, su presión
es de 30mmHg.
5. Explique los mecanismos de regulación del filtrado glomerular.
Controles intrínsecos: La arquitectura glomerular requiere que, para mantener
una tasa de filtración casi constante, la presión hidrostática capilar presenta
mínimas diferencias. La autorregulación renal utiliza dos mecanismos
diferentes de control:
• Control miogénico.
• El sistema de retroalimentación túbulo-glomerular.
Mecanismo de regulación extrínsecos o sistémicos:
• Mecanismos neurogénicos: El control del sistema nerviosos simpático
mantiene la homeostasia vascular sistémica independiente de lo que
ocurra a nivel renal.
• Sistema renina-angiotensina-aldosterona: Frente a una caída importante
de la presión sistémica, la secreción de renina hace que se pierda la
capacidad de regulación.
6. Tasa de filtración glomerular.
La cantidad de filtrado glomerular que se forma en todos los corpúsculos
renales de ambos riñones por minuto es la tasa de glomerular, que suele ser de
unos 125mL/min, en los hombres, y algo menos, unos 105mL/min, en las
mujeres.
4
La tasa de filtración glomerular depende de tres condiciones:
-La presión hidrostática sanguínea en los capilares glomerulares y su valor suele
ser alto en torno a los 55 mm Hg.
-La presión hidrostática capsular ejercida contra la membrana de filtración por
el líquido que penetra en el espacio capsular. Se opone a la filtración y su valor
promedio es de 15 mm Hg.
La presión osmótica coloidal de la sangre, también se opone a la filtración, y es
de unos 30 mm Hg.
Aspectos relevantes en el proceso de Filtración glomerular.
• Un endotelio capilar capaz de mantener estable el flujo y a presión
sanguínea, con poros de 50 a 100 µm de diámetro, que permita la salida
de elementos del plasma.
• Una membrana basal glomerular, con células cargadas
electronegativamente.
• Una capa de células podocitarias, contráctiles, que envuelvan a los
capilares regulando la actividad capilar y dejando a su vez entre ellas
espacios libres que permitan el paso de pequeñas sustancias.
7. Formación de la orina. Intercambio tubular.
Cada 22 minutos, todo el plasma sanguíneo se filtra en los glomérulos, esto
significa que los riñones filtran aproximadamente 180 L/día de plasma. Sin
embargo, el volumen de prima en 24 horas suele ser algo inferior a 1,5 litros,
de los que aproximadamente el 95% es agua y el 5% restante son sustancias
de desecho.
En el túbulo, se absorbe más del 90% del agua y el cloruro sódico filtrados y
aproximadamente el 70% del potasio y el 80% del bicarbonato.
8. Mecanismos de reabsorción y secreción tubular.
• Reabsorción de grandes moléculas
• Reabsorción de glucosa y otras moléculas importantes para el organismo.
• Reabsorción de iones y agua.
a) Transporte de sodio.
5
b) Reabsorción de cloro.
c) Transporte del agua.
9. Transporte en el túbulo contorneado distal y el conducto colector.
En esta parte de la nefrona se regulará la reabsorción de los elementos presentes en
el ultrafiltrado según los requerimientos homeostáticos. Gracias a la regulación
endocrina se permite adaptar la excreción o reabsorción de agua y otras sales a las
necesidades hídricas en cada momento y participan hormonas, como:
• Hormona antidiurética (ADH)
• Aldosterona
• Péptido natriurético atrial o auricular( PNA)
• Hormona paratiroidea (PTH)
10. Secreción de substancias en la formación de la orina.
En el plasma vehiculan diferentes metabolitos y elementos inútiles para el
organismo, y la forma más directa de eliminarlos es no reabsorberlos a partir
del ultrafiltrado. Pero en ocasiones además de no se reabsorbidas, es
necesario que los elementos inútiles del plasma sean secretados a la luz del
túbulo para secretados en la orina.
• H+, K+, NH4+, creatinina y algunos ácidos y bases orgánicos son
secretados desde los capilares peritubulares hacia la luz tubular.
• También sustancias que se han producido como resultado de la actividad
metabólica de las células del túbulo en la reabsorción de solventes como
CO3H.
• Medicamentos y metabolitos, que sobre todo al estar unidos a proteínas
transportadoras no son filtrados, y por lo tanto, deben secretarse.
• Sustancias fisiológicamente no útiles o productos intermedios que se han
utilizado en la reabsorción tubular.
6
11. Relación anatomo-funcional.
Túbulo proximal (tp): En él se realiza la reabsorción y secreción casi total de
los principales solutos, además de la reabsorción del 70% del agua filtrada.
ASA DE HENLE:
Rama descendente delgada de henle: Se caracteriza por su alta
permeabilidad al agua y la nula reabsorción de ClNa e impermeabilidad a la
urea.
Rama ascendente delgada de henle: Se caracteriza por su impermeabilidad al
agua y la permeabilidad al ClNa que sale por gradiente químico, así como
para la urea que entra por gradiente químico.
Rama ascendente gruesa de henle:Se caracteriza por su impermeabilidad al
agua, la alta actividad de las bombas basolaterales de sodio/ potasio y la
ubicación luminal de un cotransportador sodio/potasio/2cloruros, que saca
estos iones del túbulo, por lo que el líquido tubular se hace aún más
hipotónico.
Túbulo contorneado distal: En la superficie apical nos encontramos con el
cotransportador sodio/cloruro. En el lado basolateral nos encontramos el
intercambiador 2sodio / calcio, de fo
12. Relación endocrina del riñón.
En el riñón, se producirán hormonas con diferentes funciones específicas e
importantes en la regulación de la actividad renal, ya mencionada en los
aparatos previos, y, sobre todo, en el mantenimiento del flujo sanguíneo.
• Eritropoyetina y hematopoyesis.
• Producción de renina, regulación de la presión sanguínea y el PH.
• Hormona paratiroidea y calcitriol.
También podría gustarte
- Bioqui ReneDocumento6 páginasBioqui ReneANA MARIA BETZABE BRITO RAYMUNDOAún no hay calificaciones
- Apuntes Tema 10Documento7 páginasApuntes Tema 10Alba EstebanAún no hay calificaciones
- Anatomía y Fisiología RenalDocumento12 páginasAnatomía y Fisiología RenalGrecia HibarraAún no hay calificaciones
- Tema 22Documento7 páginasTema 22Pablo GarciaAún no hay calificaciones
- Fisiología RenalDocumento58 páginasFisiología RenalLucia Quiñones ParedesAún no hay calificaciones
- Fisiología de Producción de OrinaDocumento7 páginasFisiología de Producción de OrinaKarime LopezavilaAún no hay calificaciones
- Fisiologia RenalDocumento44 páginasFisiologia RenalMarcela HidalgoAún no hay calificaciones
- Cápsula Filtrado RenalDocumento8 páginasCápsula Filtrado RenalagustinaAún no hay calificaciones
- Fisiología renalDocumento5 páginasFisiología renalLaury GuerreroAún no hay calificaciones
- Fisiología RenalDocumento50 páginasFisiología Renaljuan luis guerraAún no hay calificaciones
- Seminario 11 Funcion Glomerular y TubularDocumento5 páginasSeminario 11 Funcion Glomerular y TubularJulio Borja100% (1)
- Anatomia Del Sistema RenalDocumento38 páginasAnatomia Del Sistema Renalteresa lourdes ramos yatacoAún no hay calificaciones
- Informe de Laboratorio de Fisiología Humana Practica N 8Documento16 páginasInforme de Laboratorio de Fisiología Humana Practica N 8Valeria Fuentes RiojaAún no hay calificaciones
- Funciones renales y procesos de filtración, reabsorción y secreciónDocumento4 páginasFunciones renales y procesos de filtración, reabsorción y secreciónGERARDO ANDREE COTRINA MU�OZAún no hay calificaciones
- Informe de Fisiologia RenalDocumento4 páginasInforme de Fisiologia Renalchelena44Aún no hay calificaciones
- Fisiologia RenalDocumento36 páginasFisiologia RenalGrebyMontalvánRoblesAún no hay calificaciones
- 7a Clase SGU Fisiología RenalDocumento35 páginas7a Clase SGU Fisiología RenalRuth Cobo RosalesAún no hay calificaciones
- ANATOMÍA Y FISIOLOGÍA RENALDocumento6 páginasANATOMÍA Y FISIOLOGÍA RENALvenustiano carranzaAún no hay calificaciones
- Aparato UrinarioDocumento5 páginasAparato UrinarioRosalínda Mamani VelardeAún no hay calificaciones
- FISIOLOGIA RENAL Por Cristhian Tomsich Romo-LerouxDocumento9 páginasFISIOLOGIA RENAL Por Cristhian Tomsich Romo-LerouxCristhianAún no hay calificaciones
- Nefrofisiologia (Guyton and Hall) RESUMENDocumento46 páginasNefrofisiologia (Guyton and Hall) RESUMENCarlos Urrutia Ramos100% (1)
- fisiología renalDocumento8 páginasfisiología renalc.auditorbravocarlosAún no hay calificaciones
- P1 Fisio2Documento42 páginasP1 Fisio2Yarianny GuanteAún no hay calificaciones
- Cuestionario Fisiologia RenalDocumento5 páginasCuestionario Fisiologia RenalKoky De la CruzAún no hay calificaciones
- CLASE 1 Funcion RenalDocumento38 páginasCLASE 1 Funcion RenalSaul Flores OcampoAún no hay calificaciones
- Funciones renales y alteraciones histológicasDocumento5 páginasFunciones renales y alteraciones histológicasGreta Alexandra83% (6)
- Folleto Complementario de NefrologíaDocumento14 páginasFolleto Complementario de NefrologíaOffman VacaAún no hay calificaciones
- Reporte DiuresisDocumento21 páginasReporte DiuresisElízabeth VanegasAún no hay calificaciones
- Dipo Sem 10 FisioDocumento22 páginasDipo Sem 10 FisioLorena Estefani Cespedes ChavezAún no hay calificaciones
- Fisiologia RenalDocumento43 páginasFisiologia RenalCatalina PallejaAún no hay calificaciones
- Renal IntroduccionDocumento60 páginasRenal IntroduccionINGRID JOHANNA CUESTA JIMENEZAún no hay calificaciones
- UNIDAD VIII Fisiología Del Sistema UrinarioDocumento77 páginasUNIDAD VIII Fisiología Del Sistema Urinariopolanco jimenaAún no hay calificaciones
- RenalDocumento6 páginasRenalClaudia Carbajal Castro60% (5)
- Fisiologia RenalDocumento11 páginasFisiologia RenalJEAN SALDARRIAGA LEONAún no hay calificaciones
- Generalidades de riñón: Filtración glomerular y procesos de formación de orinaDocumento7 páginasGeneralidades de riñón: Filtración glomerular y procesos de formación de orinaOri SbocciaAún no hay calificaciones
- NefronaDocumento5 páginasNefronaDiego RiosAún no hay calificaciones
- Mecanismos de La Formación de OrinaDocumento2 páginasMecanismos de La Formación de OrinaDiego PatiñoAún no hay calificaciones
- Fisiología de Los RiñonesDocumento65 páginasFisiología de Los RiñonesEmilia NarvaezAún no hay calificaciones
- Fisiologã A RenalDocumento19 páginasFisiologã A Renalcbbe.micaela.arnez.toAún no hay calificaciones
- Anatomia y Fisiologia RenalDocumento51 páginasAnatomia y Fisiologia RenalJorge Perez100% (1)
- Seminario 10 - Dipositivas (Exposicion)Documento27 páginasSeminario 10 - Dipositivas (Exposicion)Luis Enrique Cayao FigueroaAún no hay calificaciones
- Lab 08 Manejo de Sales - OrINA Horario 9y30 Mesa3Documento20 páginasLab 08 Manejo de Sales - OrINA Horario 9y30 Mesa3Rosita Senmache CarranzaAún no hay calificaciones
- Fisiología Renal.Documento30 páginasFisiología Renal.Eliott Reys100% (1)
- Uroanálisis y Pruebas de Función RenalDocumento65 páginasUroanálisis y Pruebas de Función RenalRodrigo Pflucker HuamánAún no hay calificaciones
- Sistema RenalDocumento4 páginasSistema RenalLuis armando Santana tapiaAún no hay calificaciones
- Fisiología Del Sistema RenalDocumento43 páginasFisiología Del Sistema RenalipqcueramaroAún no hay calificaciones
- Fisiología Del Aparato UrinarioDocumento15 páginasFisiología Del Aparato Urinariokarenmmo16Aún no hay calificaciones
- Renal MonografiaDocumento22 páginasRenal MonografiaSara0% (1)
- Tema 13 FHDocumento9 páginasTema 13 FHMaria MingAún no hay calificaciones
- Anatomia y Fisiologia RenalDocumento26 páginasAnatomia y Fisiologia RenalChristian Montiel100% (1)
- Monografia Sistema UrinarioDocumento14 páginasMonografia Sistema UrinarioAlexander Herrera67% (6)
- Bioquímica de La Función RenalDocumento4 páginasBioquímica de La Función RenalaldoAún no hay calificaciones
- Fisiología RenalDocumento6 páginasFisiología RenalMaria Fernanda julioAún no hay calificaciones
- Apuntes NefrologiaDocumento12 páginasApuntes NefrologiaVale ReynosoAún no hay calificaciones
- Fisiología Renal GeneralidadesDocumento29 páginasFisiología Renal GeneralidadesHenrySalazarLazoMD100% (22)
- Fisiologia RenalDocumento31 páginasFisiologia RenalKevin Flores100% (7)
- BCT Cuestionario 2Documento5 páginasBCT Cuestionario 2marcocampos099Aún no hay calificaciones
- Resumen RenalDocumento9 páginasResumen RenalSantiago SuárezAún no hay calificaciones
- Piensa Antes De Beber: Las consecuencias de consumir bebidas alcohólicasDe EverandPiensa Antes De Beber: Las consecuencias de consumir bebidas alcohólicasCalificación: 5 de 5 estrellas5/5 (1)
- Fisiología renal y metabolismo hidrosalino: Segunda ediciónDe EverandFisiología renal y metabolismo hidrosalino: Segunda ediciónAún no hay calificaciones
- PDF Atlas de Dermatologia Canina y Felina CompressDocumento40 páginasPDF Atlas de Dermatologia Canina y Felina CompressJosue RubensAún no hay calificaciones
- Introducción A La VirologíaDocumento38 páginasIntroducción A La VirologíaJosue RubensAún no hay calificaciones
- InflamaciónDocumento13 páginasInflamaciónJosue RubensAún no hay calificaciones
- Regeneración y CicatrizaciónDocumento6 páginasRegeneración y CicatrizaciónJosue RubensAún no hay calificaciones
- Patologías EsplénicasDocumento21 páginasPatologías EsplénicasJosue RubensAún no hay calificaciones
- Anatomia Comparada Sistema DigestivoDocumento50 páginasAnatomia Comparada Sistema DigestivoJosue RubensAún no hay calificaciones
- LINFADENITISDocumento13 páginasLINFADENITISJosue RubensAún no hay calificaciones
- Tabla Explicativa de Los AlimentosDocumento4 páginasTabla Explicativa de Los AlimentospaulatobarAún no hay calificaciones
- Guia de Nectar de Fruta..Documento2 páginasGuia de Nectar de Fruta..luis pavel guillen floresAún no hay calificaciones
- Formula para Pérdidas en RejillaDocumento318 páginasFormula para Pérdidas en RejillaAlberto MongeAún no hay calificaciones
- Practica 6 Quimica AnaliticaDocumento12 páginasPractica 6 Quimica AnaliticaMariana Michel Castro HerediaAún no hay calificaciones
- Informe ColocacionDocumento10 páginasInforme ColocacionDalybor Cortés EstobarAún no hay calificaciones
- Aguas UtilizablesDocumento2 páginasAguas UtilizablesyeliceAún no hay calificaciones
- Proceso elaboración chocolate cobertura PerúDocumento8 páginasProceso elaboración chocolate cobertura PerúJesus Siesquen100% (1)
- Practicas Dirigidas PDFDocumento13 páginasPracticas Dirigidas PDFDavid GarcíaAún no hay calificaciones
- Palta HassDocumento10 páginasPalta Hassestefani100% (1)
- Resumen de Tecnicas AnalíticasDocumento2 páginasResumen de Tecnicas AnalíticasJosé Daniel GutiérrezAún no hay calificaciones
- Ciclo de Krebs: Visión general del metabolismo celularDocumento14 páginasCiclo de Krebs: Visión general del metabolismo celularmay_street_von100% (1)
- Manchas de OrinaDocumento14 páginasManchas de OrinadaneustAún no hay calificaciones
- Qué Es La Expresión CorporalDocumento51 páginasQué Es La Expresión CorporalErick RussellAún no hay calificaciones
- Importancia de la descontaminación de fibras textiles en la calidad del hiloDocumento20 páginasImportancia de la descontaminación de fibras textiles en la calidad del hiloJhems Patrick100% (1)
- RulerDocumento12 páginasRulerJulio CeronAún no hay calificaciones
- 06.-ACU. Equipamiento Intradomiciliario PDFDocumento27 páginas06.-ACU. Equipamiento Intradomiciliario PDFvladisudAún no hay calificaciones
- Alcohol y Metabolismo en El HombreDocumento36 páginasAlcohol y Metabolismo en El HombreAngelo PajaAún no hay calificaciones
- Cómo Hacer Champú Natural Solido de Aloe Vera - EcocosasDocumento29 páginasCómo Hacer Champú Natural Solido de Aloe Vera - EcocosasMaría Iglesias0% (1)
- Membrana celular: estructura y funciónDocumento11 páginasMembrana celular: estructura y funciónMaría Victoria Navarro croswhiteAún no hay calificaciones
- Manejo de Residuos Peligrosos Manual PDFDocumento38 páginasManejo de Residuos Peligrosos Manual PDFAdrianaPalmaAún no hay calificaciones
- Camara SedimentacionDocumento8 páginasCamara SedimentacionArmando EscalaAún no hay calificaciones
- Protocolo Mantenimiento Manifold Gases MedicinalesDocumento2 páginasProtocolo Mantenimiento Manifold Gases Medicinalesgabriel suarez100% (1)
- Catlogo Best 2013 ExaustoresDocumento52 páginasCatlogo Best 2013 Exaustoresapi-244209592100% (1)
- Bol Insumos May 2016Documento103 páginasBol Insumos May 2016Gina LizethAún no hay calificaciones
- Discusiones VinoDocumento3 páginasDiscusiones VinoandresAún no hay calificaciones
- Procesos elaboración mantequillaDocumento3 páginasProcesos elaboración mantequillajuanaAún no hay calificaciones
- Receta IPA de Hibisco Con Pistilo Carmesí de TröegsDocumento2 páginasReceta IPA de Hibisco Con Pistilo Carmesí de Tröegsantonio alberto gutierrez suarezAún no hay calificaciones
- Procedimiento General para La Examinacion Con Liquidos Penetrantes en Conexiones Tubulares Cargadas EstaticamenteDocumento21 páginasProcedimiento General para La Examinacion Con Liquidos Penetrantes en Conexiones Tubulares Cargadas EstaticamenteManuel OsesAún no hay calificaciones
- 1 Proceso de DisoluciónDocumento2 páginas1 Proceso de DisoluciónJuly Gonzalez BonagasAún no hay calificaciones
- Combustibles y aditivos en aviaciónDocumento7 páginasCombustibles y aditivos en aviaciónEdwin IsraelAún no hay calificaciones