Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Medidas
Medidas
Cargado por
Jocelyn OHDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Medidas
Medidas
Cargado por
Jocelyn OHCopyright:
Formatos disponibles
Diámetro: 2.
2 cm
Diámetro interno: 13 mm
Grosor: 8mm
Diámetro interno: 1 cm
Diámetro externo: 3.4cm
Grosor: 22 mm
Dímetro externo 2: 2.51cm
Diámetro exterior: 5.2 cm
Diámetro interior: 2.9 cm
Diámetro menor: 81 mm
Grosor: 0.1 mm
Diámetro 1: 5mm diámetro 2: 1.1cm
Altura: 1.6 cm
Grosor: 4mm
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
Pizarrón
92.5 cm
1.4 cm
3 cm 3 metros
46.25 cm
0.7 cm
1.5 cm
1.5 m
23.125 cm
.35 cm
.75 cm
.75 m
2.8*10-3 0.185cm
6*10-3
0.6m
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
Estructura de soporte de 70 kg
Diseño propuesto
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
Estructura de soporte de 70 kg
Diseño actual
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
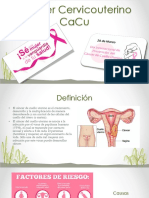
Cáncer cervical
El cáncer cervical, carcinoma del cérvix o del cuello uterino incluye las neoplasias malignas que
se desarrollan en la porción fibromuscular inferior del útero que se proyecta dentro de la
vagina. El cáncer cervical o de cérvix uterino es el segundo tipo de cáncer más común en
mujeres.
Causas o factores de riesgo
Los factores de riesgo de cáncer cervical están relacionados con características tanto del virus
como del huésped, e incluyen:2
múltiples compañeros sexuales;
una pareja masculina con muchas compañeras sexuales presentes o pasados;
edad temprana en la primera relación sexual;
elevado número de partos;
infección persistente con un VPH de alto riesgo (como VPH 16 o 18);
infección por VHS tipo II y otras ITSs (como marcadores de promiscuidad sexual)
inmunosupresión;
ciertos subtipos de HLA (antígenos leucocitarios humanos);
uso de contraceptivos orales;
uso de nicotina.
Lesiones precursora
CIN II
El cérvix uterino presenta lesiones asintomáticas mucho antes de la aparición del cáncer.
Reciben el nombre de neoplasia cervical intraepitelial (CIN, por sus siglas en inglés). Estas
lesiones están causadas también por el VPH, y son las precursoras del cáncer. Consisten en la
desorganización o displasia del epitelio exocervical. Con los años, evolucionan hasta
transformarse en carcinoma, aunque también pueden regresar espontáneamente. Estas
alteraciones precursoras, como decíamos, son totalmente asintomáticas y sólo se detectan
mediante la citología, la colposcopia y la biopsia y observación al microscopio. Según el grado
de evolución que presenten al observarlas con el microscopio se clasifican en tres grados:
-CIN I: Sólo se observa displasia en el tercio inferior del epitelio. La mayoría regresan
espontáneamente a los 2 años, pero el 10% progresa a CIN de mayor grado.
-CIN II: Hay displasia en los dos tercios inferiores del epitelio.
-CIN III: El epitelio es displásico en su totalidad. También recibe el nombre de carcinoma in situ.
La mayoría no regresan espontáneamente, y a los 2 años el 10% se ha transformado en un
carcinoma invasor.
Clasificación histológica
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
Se identifican diferentes subtipos de cáncer cervical: 2
carcinoma de las células escamosas, que se origina a expensas del epitelio
pavimentoso; es el más frecuente (aproximadamente 80% de los casos); el precursor
inmediato de este carcinoma son las HSIL, lesiones intraepiteliales escamosas de alto
grado;
adenocarcinoma cervical, que constituye el 15% de los casos y se desarrolla a partir de
lesiones precursoras denominadas adenocarcinoma in situ;
carcinomas adenoescamosos y neuroendocrinos, que constituyen el 5% restante de los
casos.
Todos los tipos de tumores indicados están provocados por VPH de alto riesgo oncogénico
(sobre todo VPH 16 y 18). Todos presentan las mismas características clínicas y los mismos
factores de riesgo, pero los adenocarcinomas, carcinomas adenoescamosos y neuroendocrinos
se detectan peor en los análisis de rutina, por lo que suelen detectarse en fases más avanzadas.
Estadificación
La clasificación de las etapas clínicas de la evolución del carcinoma de cuello, partiendo de la
etapa cero, que correspondería al carcinoma in situ (CIN-III o HSIL):2
Estadio I: confinado al cuello del útero. Con un estadio IA si el tumor mide menos de
7mm de superficie y 5 de invasión en profundidad y un estadio IB si el tumor mide más o
es macroscópico.
Estadio II: se extiende más allá del cuello pero no se extiende a la pared de la pelvis y, si
afecta a la vagina, no llega a su tercio inferior. Se clasifica como IIA si no afecta a
parametrios (IIA1 si es menor de 4cm y IIA2 si es mayor) y IIB si los afecta.
Estadio III: el carcinoma se extiende a la pared pelviana; en la exploración al tacto rectal
no existe espacio entre el tumor y la pared pelviana; el tumor se extiende además al
tercio inferior de la vagina. Sería un estadio IIIA si afecta al tercio inferior de la vagina y
un IIIB si afecta pared pélvica o tiene repercusión sobre el riñón.
Estadio IV: estadio metastásico local (puede infiltrar la pared de la vejiga urinaria o el
recto) (IVA) o a distancia (IVB), por ejemplo a nivel del pulmón.
El pronóstico y la supervivencia para los carcinomas invasivos depende sobre todo del estadio
al que se detecta el cáncer en primer lugar, y en menor medida del tipo celular predominante
en el tumor.
Diagnóstico
Un cáncer cervical incipiente rara vez causa síntomas, de modo que la realización sistemática
(anual) de la citología es esencial. Sin embargo, cualquier hemorragia o flujo anormal de la
vagina necesita inmediata investigación médica. Si bien estos síntomas pueden deberse a otros
problemas, también podrían indicar cáncer cervical.
El resultado anormal de una prueba de Papanicolaou, examen en el cual se extrae una muestra
de células del cérvix, que luego se evalúa en un laboratorio, es el diagnóstico inicial. Los
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
resultados de la prueba se dan en 5 "clases" que van desde clase 1 (normal) a clase 5 (cáncer
invasivo presente). Las clases 2 a la 5 requieren análisis posteriores que incluyen biopsia (toma
de un pequeño trocito de tejido para estudiarlo), para determinar la naturaleza y extensión de
las anomalías y para diagnosticar el cáncer.
Además del test Papanicolaou el médico realizará otras pruebas para poder establecer más
claramente el diagnóstico, como la colposcopia, (visualización del cérvix o cuello del útero
durante la inspección ginecológica con la ayuda de un espéculo) para examinar las células
cervicales más detalladamente con aparatos de aumento especiales. Se pueden detectar
lesiones premalignas y malignas en estadios tempranos, donde los pacientes se curan con
terapias como la conizacion. La conización es una forma más extensiva de biopsia en la cual se
extrae una cuña del cérvix. Puede ser indicado realizar una biopsia para extraer una muestra
que será estudiada con microscopio. Durante un legrado uterino se toman muestras del canal
cervical y del útero y así hacer exámenes al microscopio.
Si se confirma la presencia de cáncer cervical, pueden recomendarse otros exámenes para
determinar hasta qué punto la enfermedad se ha extendido. Éstos pueden incluir:
Análisis de sangre y orina.
Radiografías y exámenes por ultrasonido de las áreas pélvica y abdominal.
Prevención
Métodos de prevención contra el cáncer cervical:
Vacuna contra el virus del papiloma humano.
Realización de la prueba de Papanicolaou de forma regular.
Evitar relaciones con múltiples compañeros sexuales.
No fumar.
No beber.
Si existe una historia de verrugas genitales, hacerse un Papanicolaou cada 6 meses.
Si tiene más de un compañero sexual, insista en que usen preservativos para prevenir el
contagio de una enfermedad de transmisión sexual.
Recientemente se aprobó la vacuna contra el cáncer de cuello de útero, que se utiliza en
algunos países de forma sistemática. La vacuna es recomendable para mujeres de entre 11 y 14
años. Cubre a los papilomavirus más frecuentemente asociados con el cáncer de cérvix, que
son el VPH-16 y el VPH-18. La vacuna se aplica antes del comienzo de las relaciones sexuales, y
previene por tanto el contagio del VPH, que es el responsable de la aparición del carcinoma de
cuello de útero.
Ali Raziel Olguín Hernández PRODUCCIÓN 4° “I”
También podría gustarte
- Organigrama Del Grupo BimboDocumento12 páginasOrganigrama Del Grupo BimboJocelyn OH100% (2)
- Cancer de MamaDocumento38 páginasCancer de MamaRaul RamirezAún no hay calificaciones
- Sesión de Aprendizaje 13 - 2022 - ProporcionalidadDocumento7 páginasSesión de Aprendizaje 13 - 2022 - ProporcionalidadRosa BaezAún no hay calificaciones
- Boletos de RifaDocumento8 páginasBoletos de RifaJocelyn OHAún no hay calificaciones
- MandrinadoDocumento36 páginasMandrinadoJocelyn OHAún no hay calificaciones
- Rotafolio de Cancer de Cuello UterinoDocumento12 páginasRotafolio de Cancer de Cuello UterinoFernanda100% (1)
- Cancer CervicouterinoDocumento44 páginasCancer CervicouterinoFernando Salmón VélezAún no hay calificaciones
- Ejemplo de Historia Clinica InfantilDocumento5 páginasEjemplo de Historia Clinica InfantilCAROLINAAún no hay calificaciones
- 1as Manual EMG 3edDocumento8 páginas1as Manual EMG 3edAndres Vanderhorst H.Aún no hay calificaciones
- Cancer Cuello UterinoDocumento32 páginasCancer Cuello UterinoChinonesAún no hay calificaciones
- Caso Clínico AudiologíaDocumento21 páginasCaso Clínico AudiologíaclaudioAún no hay calificaciones
- Objetivos Internacionales PDFDocumento27 páginasObjetivos Internacionales PDFElizabethMandujano100% (1)
- Cancer de Vulva y VaginaDocumento20 páginasCancer de Vulva y VaginaVanessa SilviaAún no hay calificaciones
- Taxonomia de BloomDocumento2 páginasTaxonomia de BloomJocelyn OH100% (2)
- Cervix o Cuello UterinoDocumento25 páginasCervix o Cuello UterinoNicolle RojasAún no hay calificaciones
- Proceso Ca de CervixDocumento14 páginasProceso Ca de CervixMilton PantojaAún no hay calificaciones
- Monografia CA CervixDocumento10 páginasMonografia CA CervixJoanne Albornoz HinostrozaAún no hay calificaciones
- Cancer de Cuello Uterino NuevoDocumento24 páginasCancer de Cuello Uterino NuevojanainaAún no hay calificaciones
- Seminario Carcinoma Invasor de Cervix Andrea LealDocumento84 páginasSeminario Carcinoma Invasor de Cervix Andrea LealVictor MartinezAún no hay calificaciones
- Seminario Cáncer de CervixDocumento21 páginasSeminario Cáncer de CervixSteph SalazarAún no hay calificaciones
- Cáncer Cervicouterino - GinecologíaDocumento25 páginasCáncer Cervicouterino - GinecologíaYadira Trujillo0% (1)
- Guia Cancer CervixDocumento14 páginasGuia Cancer Cervixomega511Aún no hay calificaciones
- CANCER DE CUELLO UTERINO ResumenDocumento4 páginasCANCER DE CUELLO UTERINO ResumenJOSÉ DAVID CHAMBA ORDÓÑEZAún no hay calificaciones
- Expo-Parte de ShiwaDocumento31 páginasExpo-Parte de Shiwafernando shiwanovAún no hay calificaciones
- Taller de Cancer Cervico UterinoDocumento30 páginasTaller de Cancer Cervico UterinoMeris VelizAún no hay calificaciones
- Cáncer de Cuello UterinoDocumento14 páginasCáncer de Cuello UterinoLuis Edgardo CabreraAún no hay calificaciones
- Ca CuDocumento6 páginasCa CuMarcela IñIguez MaireAún no hay calificaciones
- Qué Es El Cáncer Cervicouterino o Cancer Del Cuello Del ÚteroDocumento8 páginasQué Es El Cáncer Cervicouterino o Cancer Del Cuello Del ÚteroIsmael WoongAún no hay calificaciones
- Cancer en El Cuello UterinoDocumento5 páginasCancer en El Cuello UterinoMarvin Josue Alejo PaucaraAún no hay calificaciones
- Cáncer de CervixDocumento6 páginasCáncer de CervixRayo McQueenAún no hay calificaciones
- Cancer CervicouterinoDocumento44 páginasCancer CervicouterinoYoni Delgado Clavo100% (1)
- Cancer CevicoUterinoDocumento9 páginasCancer CevicoUterinoanon_150082163Aún no hay calificaciones
- Cancer CervicuterinoDocumento20 páginasCancer Cervicuterinocarmita geronimo garciaAún no hay calificaciones
- Cáncer de Cérvix UterinoDocumento10 páginasCáncer de Cérvix Uterinolaa piojoAún no hay calificaciones
- Historia Natural de Cancer CervicouterinoDocumento11 páginasHistoria Natural de Cancer CervicouterinoAndrea GalindoAún no hay calificaciones
- Cáncer de Cervix S.I. GinecoDocumento15 páginasCáncer de Cervix S.I. GinecoGuzmán FerrelAún no hay calificaciones
- A2 - Cáncer de CérvixDocumento36 páginasA2 - Cáncer de CérvixKATERINNE ANALI GONZALES CASTROAún no hay calificaciones
- Vulvo VaginitisDocumento8 páginasVulvo VaginitisSilvia Auqui GonzálezAún no hay calificaciones
- Cuello UterinoDocumento13 páginasCuello UterinoRobert Obrian Osorio YzagaAún no hay calificaciones
- Cancer CervicouterinoDocumento35 páginasCancer CervicouterinoTavo Maldonado VallejosAún no hay calificaciones
- Tema 15 Tumores Raros Del UteroDocumento23 páginasTema 15 Tumores Raros Del UteroAlvaro Juchazara TAún no hay calificaciones
- Papa Nicola OuDocumento14 páginasPapa Nicola OuChristian Huamani CervantesAún no hay calificaciones
- 35-Pat. Del Cuello UterinoDocumento77 páginas35-Pat. Del Cuello UterinoJoseAún no hay calificaciones
- 5 Clase - Cancer de CervixDocumento29 páginas5 Clase - Cancer de CervixIcaro Valentin FariaAún no hay calificaciones
- Informe PlantillaDocumento27 páginasInforme PlantillaJuan ArmasAún no hay calificaciones
- CA Cuello UterinoDocumento23 páginasCA Cuello UterinohilmaryAún no hay calificaciones
- Cancer Del Cuello Uterino - Rosa Algumer AyalaDocumento24 páginasCancer Del Cuello Uterino - Rosa Algumer AyalaJerson De la cruz algomerAún no hay calificaciones
- Estadios Del Cáncer de Cuello UterinoDocumento13 páginasEstadios Del Cáncer de Cuello UterinoEsmeralda Mendoza VarasAún no hay calificaciones
- Cancer Cue LL Outer I NoDocumento42 páginasCancer Cue LL Outer I NoHarol ACAún no hay calificaciones
- CARTA DESCRIPTIVA PaapanicolauDocumento7 páginasCARTA DESCRIPTIVA PaapanicolauJavier G Torrico M100% (1)
- Cancer de Cuello UterinoDocumento31 páginasCancer de Cuello UterinoMuriel Marca MadeleyAún no hay calificaciones
- Cancer de Cuello UterinoDocumento8 páginasCancer de Cuello UterinoAnonymous oP7HRa63PtAún no hay calificaciones
- CACUDocumento10 páginasCACUGaby PerezAún no hay calificaciones
- Cancer de Cuello UterinoDocumento31 páginasCancer de Cuello UterinoMuriel Marca MadeleyAún no hay calificaciones
- Cáncer de Seno Trabajo Sap 105Documento13 páginasCáncer de Seno Trabajo Sap 105arquiperez2809Aún no hay calificaciones
- Cancer de CervixDocumento3 páginasCancer de CervixErika DiazAún no hay calificaciones
- Retención de Restos Placentarios, Mioma Abortivo Sangrado Anexial, CaCu y Prolapso de Cúpula VaginalDocumento13 páginasRetención de Restos Placentarios, Mioma Abortivo Sangrado Anexial, CaCu y Prolapso de Cúpula VaginalRosselyn Yanelli Camarena Del CidAún no hay calificaciones
- Lesiones Preinvasoras de Cuello UterinoDocumento56 páginasLesiones Preinvasoras de Cuello UterinoPerez Fiorella100% (1)
- Cancer Del Cuello Uterino - Rosa Algumer AyalaDocumento21 páginasCancer Del Cuello Uterino - Rosa Algumer AyalaJerson De la cruz algomerAún no hay calificaciones
- CANCER CERVICOUTERINO. - Trabajo Enfermería Medico Quirúrgico IIDocumento6 páginasCANCER CERVICOUTERINO. - Trabajo Enfermería Medico Quirúrgico IIEva Guadamuz HerreraAún no hay calificaciones
- CA de Cuello UterinoDocumento8 páginasCA de Cuello UterinoGretta Vanessa Salvatierra CordovaAún no hay calificaciones
- Procedimientos Quirúrgicos en GinecologíaDocumento10 páginasProcedimientos Quirúrgicos en Ginecologíaapi-194925800% (1)
- Cancer de CervixDocumento15 páginasCancer de CervixElizaabeth PeabodyAún no hay calificaciones
- Cancer Del Cuello UterinoDocumento10 páginasCancer Del Cuello UterinoJhery QuirogaAún no hay calificaciones
- Afecciones Malignas de Cuello UterinoDocumento2 páginasAfecciones Malignas de Cuello UterinofrankAún no hay calificaciones
- C Cervical PDFDocumento4 páginasC Cervical PDFhernanAún no hay calificaciones
- Cáncer de Cuello Uterino KARINADocumento12 páginasCáncer de Cuello Uterino KARINAkrisel andreina velasquez meignenAún no hay calificaciones
- Cancer Cervico UterinoDocumento63 páginasCancer Cervico UterinoAgueda ColinAún no hay calificaciones
- ProblemasDocumento12 páginasProblemasJocelyn OHAún no hay calificaciones
- Sitio 183 TRED JaltipanDocumento33 páginasSitio 183 TRED JaltipanJocelyn OHAún no hay calificaciones
- Boletincontable 14Documento7 páginasBoletincontable 14Jocelyn OHAún no hay calificaciones
- Planet AsDocumento13 páginasPlanet AsJocelyn OHAún no hay calificaciones
- ScribeDocumento1 páginaScribeJocelyn OHAún no hay calificaciones
- Hoja de VerificaciónDocumento2 páginasHoja de VerificaciónJocelyn OH100% (1)
- YokotenDocumento2 páginasYokotenJocelyn OH0% (1)
- Cuestionario Forjado y PrensadoDocumento1 páginaCuestionario Forjado y PrensadoJocelyn OHAún no hay calificaciones
- Qué Es La Identificación Automática y Captura de DatosDocumento2 páginasQué Es La Identificación Automática y Captura de DatosJocelyn OHAún no hay calificaciones
- Los Delfines Son Mamíferos MarinosDocumento2 páginasLos Delfines Son Mamíferos MarinosJocelyn OHAún no hay calificaciones
- QuetzalDocumento2 páginasQuetzalJocelyn OHAún no hay calificaciones
- ProactividadDocumento10 páginasProactividadJocelyn OH100% (1)
- Formas de ExtracciónDocumento4 páginasFormas de ExtracciónJocelyn OHAún no hay calificaciones
- REBA y RULADocumento41 páginasREBA y RULAJocelyn OH100% (1)
- Antropometria DinamicaDocumento2 páginasAntropometria DinamicaJocelyn OHAún no hay calificaciones
- Función Directiva y de MandoDocumento2 páginasFunción Directiva y de MandoJocelyn OHAún no hay calificaciones
- Proactiv I DadDocumento10 páginasProactiv I DadJocelyn OHAún no hay calificaciones
- Historia Clinica OdtDocumento4 páginasHistoria Clinica OdtJavier TenorioAún no hay calificaciones
- Medicina NaturalDocumento4 páginasMedicina Naturalesmith davidAún no hay calificaciones
- Factores de Riesgos y Consecuencias Del Embarazo en La AdolescenciaDocumento1 páginaFactores de Riesgos y Consecuencias Del Embarazo en La AdolescenciaAnnie NickoleAún no hay calificaciones
- Aparato ExcretorDocumento11 páginasAparato ExcretorgcanterosAún no hay calificaciones
- Asisa BizkaiaDocumento124 páginasAsisa BizkaiaEAlda21Aún no hay calificaciones
- Guía Operativa de Medidas Sanitarias para El Funcionamiento de Los Comedores y Cooperativas Escolares en Educación BásicaDocumento25 páginasGuía Operativa de Medidas Sanitarias para El Funcionamiento de Los Comedores y Cooperativas Escolares en Educación BásicaBRAULIO MARTINEZ ANOTAAún no hay calificaciones
- Precauciones y Limitaciones de Los Primeros AuxiliosDocumento1 páginaPrecauciones y Limitaciones de Los Primeros AuxiliosMonika Gisselle Zepeda PalaciosAún no hay calificaciones
- Fiebre Reumatica PDFDocumento8 páginasFiebre Reumatica PDFangie carolina tovar romeroAún no hay calificaciones
- PTS-21 Procedimiento de Ingreso A Oficinas, Almacenes y ObraDocumento9 páginasPTS-21 Procedimiento de Ingreso A Oficinas, Almacenes y ObrajesusAún no hay calificaciones
- Normas de La Issalm, MspasDocumento16 páginasNormas de La Issalm, Mspaskaty RosalesAún no hay calificaciones
- Cuestionario5. Investigacion EpidemiologicaDocumento6 páginasCuestionario5. Investigacion EpidemiologicaANGIE MARJORIE SUÁREZ SANTA CRUZAún no hay calificaciones
- Coinfección Vih y TBDocumento16 páginasCoinfección Vih y TBAndy GCAún no hay calificaciones
- Desordenes Articulares y VihDocumento11 páginasDesordenes Articulares y VihElvis Victor CassianiAún no hay calificaciones
- Modulo 3 Autocuidado y BuornoutDocumento49 páginasModulo 3 Autocuidado y BuornoutMa. Dolores Perez EspinozaAún no hay calificaciones
- Resumen OtorrinolaringologíaDocumento5 páginasResumen OtorrinolaringologíaJuan Pablo MoralesAún no hay calificaciones
- Curso Vacunas - U3M3 Tres Viricas PDFDocumento28 páginasCurso Vacunas - U3M3 Tres Viricas PDFcursoonlineAún no hay calificaciones
- Bibliografía Vigente Revalida 2015Documento8 páginasBibliografía Vigente Revalida 2015JhonatanAún no hay calificaciones
- TraumaDocumento55 páginasTraumaCatalina Paz DiazAún no hay calificaciones
- HTA - EMBARAZO - GRUPO 6 VF UltimaDocumento52 páginasHTA - EMBARAZO - GRUPO 6 VF UltimaErika Chauca UrbanoAún no hay calificaciones
- RinofaringitisDocumento2 páginasRinofaringitisLupita AriasAún no hay calificaciones
- Fundamentos y Panorama en Salud Ocupacional Abr-Jun 2019 PDFDocumento1 páginaFundamentos y Panorama en Salud Ocupacional Abr-Jun 2019 PDFIsaac SalinasAún no hay calificaciones
- Las EtsDocumento1 páginaLas EtsEsterlyn NuñezAún no hay calificaciones
- DocumentoDocumento2 páginasDocumentoJhosuel Apaza mamaniAún no hay calificaciones
- Historia Clinica #01Documento7 páginasHistoria Clinica #01Tefa Luna Alfaro0% (1)
- Anexo-3. Instrucciones para Diligenciar La Ficha de Ejm. 346Documento3 páginasAnexo-3. Instrucciones para Diligenciar La Ficha de Ejm. 346Maria Paz NavarroAún no hay calificaciones