Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Enfermedad de Addison
Cargado por
AREYSI LEDEZMA LINARESTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Enfermedad de Addison
Cargado por
AREYSI LEDEZMA LINARESCopyright:
Formatos disponibles
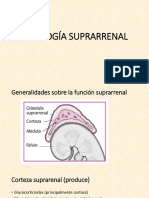
ENFERMEDAD DE ADDISON
DEFINICIÓN
Es un proceso de evolución lenta y progresiva, causado por la oferta insuficiente de hormonas corticosuprarrenales
(glucocorticoides, mineralocorticoides y andrógenos adrenales) a las demandas periféricas habituales del organismo, que
tiene su origen en la destrucción bilateral de la corteza suprarrenal y cursa como un síndrome constitucional con un
cuadro inespecífico de melanodermia e hipotensión, debilidad, fatiga y pérdida de peso al que se añaden episodios críticos
de riesgo vital ante situaciones de estrés.
La reserva funcional de dicha glándula hace necesaria una destrucción en torno al 90% de su tejido para que se manifieste
la enfermedad, proceso que suele ser de desarrollo lento, como en el caso de las de origen autoinmune, por lo que
muchos pacientes se enfrentan durante años a síntomas subclínicos.
EPIDEMIOLOGÍA
Tiene una incidencia de 0,83 por 100.000, con una prevalencia de 4-6 por 100.000 (4). A principios de siglo la etiología más
frecuente era la tuberculosa; en la actualidad es la de origen idiopático (70%), con una edad media de comienzo entre los
30-80 años y de 2 a 3 veces más frecuente en el sexo femenino.
Poco frecuente
Subdiagnosticada
En países desarrollados entre 80-90% de los casos son autoinmunes, aisladas (40%, prevalencia en varones) o formando
parte del síndrome poliglandular autoinmune (60%, prevalencia en mujeres).
ETIOLOGIA
G. Resistencia al cortisol
trastorno inusual
se presenta cuando hay una resistencia de las células blanco al cortisol debido a anomalías cualitativas o
cuantitativas del receptor de glucocorticoides.
se caracteriza por hipercortisolismo sin manifestaciones clínicas de exceso de glucocorticoides.
La resistencia hipofisaria al cortisol produce hipersecreción de ACTH, que estimula a la glándula suprarrenal a
producir cantidades excesivas de cortisol, mineralocorticoides y andrógenos suprarrenales.
El aumento de la producción de cortisol y estos esteroides adrenales no glucocorticoides pueden causar
hipertensión, hipocaliemia, virilización y precocidad sexual.
Debido a que el cortisol es esencial para la vida, este trastorno en realidad presenta resistencia parcial en lugar de
completa.
H. Insuficiencia suprarrenal inducida por fármacos
agentes antifúngicos azólicos
el agente anestésico etomidato,
el agente antiparasitario suramina
los inhibidores de la síntesis de esteroides aminoglutetimida, metirapona y mitotano.
mifepristona es un antagonista de la progesterona que también antagoniza el receptor de glucocorticoides y
puede causar insuficiencia
suprarrenal si se administra en dosis suficientes.
El acetato de megestrol, un derivado sintético de la progesterona utilizado para estimular el apetito, se une al
receptor de glucocorticoides y suprime el eje HPA que conduce a la insuficiencia suprarrenal después de la
retirada de la terapia.
Los narcóticos opiáceos causan una supresión transitoria del eje HPA y pueden conducir a la supresión de los
niveles plasmáticos de cortisol.
inhibidores de la proteasa con glucocorticoides exógenos (vía oral,inyectable, inhalada o incluso óptica) puede
causar insuficiencia
suprarrenal secundaria después que cesa el uso de los glucocorticoides.
Características clínicas
A. Síntomas y signos La deficiencia de cortisol causa debilidad, fatiga, anorexia, náuseas y vómitos, hipotensión,
hiponatremiae hipoglucemia. La deficiencia de mineralocorticoides produce pérdida renal de sodio y retención de potasio
y puede provocar deshidratación grave, hipotensión, hiponatremia, hipercaliemia y acidosis.
1. Insuficiencia adrenocortical primaria cronica: Los síntomas principales
(tabla 9-4) son hiperpigmentación, debilidad y fatiga, pérdida de peso,
anorexia y trastornos gastrointestinales.
La hiperpigmentación es el hallazgo físico clásico y su presencia en
asociación con las manifestaciones anteriores sugiere una insuficiencia
adrenocortical primaria. La hiperpigmentación generalizada de la piel y las
membranas mucosas es una de las primeras manifestaciones de la
enfermedad de Addison.
Se incrementa en áreas expuestas al sol y se acentúa en áreas de presión como nudillos, dedos de los pies, codos y
rodillas. Se acompaña de un aumento en el número de pecas negras o marrón oscuro. La hiperpigmentación clásica de la
mucosa bucal y las encías está precedida por una hiperpigmentación generalizada de la piel. También se debe sospechar
de insuficiencia suprarrenal cuando hay una mayor pigmentación de los pliegues palmares, lechos ungueales, pezones,
areola y mucosa perivaginal y perianal. Por otra parte, las cicatrices que se han formado después de la aparición del
exceso de ACTH se vuelven hiperpigmentadas,mientras que las más viejas no. Las características invariables en este
trastorno son: debilidad general, fatiga, malestar general, anorexia y pérdida de peso.
La pérdida de peso puede llegar a 15 kg con insuficiencia suprarrenal progresiva. Las alteraciones gastrointestinales,
especialmente las náuseas y los vómitos, ocurren en la mayoría de los pacientes, la diarrea es menos frecuente. Un
aumento en los síntomas gastrointestinales durante una crisis suprarrenal aguda puede confundir el diagnóstico al sugerir
un proceso intraabdominal primario.
En aproximadamente el 90% de los pacientes está presente la hipotensión y se acompaña de síntomas ortostáticos y
ocasionalmente síncope. En los casos crónicos más graves y en las crisis agudas, se puede encontrar casi invariablemente
la hipotensión yacente o el choque. El vitiligo ocurre del 4 al 17% de los pacientes con enfermedad de Addison
autoinmune, pero es raro en la enfermedad de Addison debido a otras causas. El deseo de sal ocurre en aproximadamente
el 20% de los pacientes.
En los niños puede ocurrir una hipoglucemia intensa. Este hallazgo es inusual en adultos, pero puede ser provocado por el
ayuno, fiebre, infección o náuseas y vómitos, especialmente en las crisis suprarrenales agudas. La hipoglucemia es más
comúnen la insuficiencia suprarrenal secundaria.
La amenorrea es común en la enfermedad de Addison. Puede deberse a pérdida de peso y enfermedad crónica o a
insuficiencia
ovárica primaria. La pérdida del vello axilar y púbico es otro síntoma que puede ocurrir en las mujeres como resultado de
la disminución de la secreción de andrógenos suprarrenales.
La insuficiencia suprarrenal parcial puede tener manifestaciones clínicas sutiles. En el diagnóstico diferencial de pacientes
que presentan pérdida de peso inexplicable y también en aquellos que presentan hipotensión y fiebre debe considerarse
la insuficiencia suprarrenal.
2. Crisis suprarrenal aguda:
Representa un estado de insuficiencia adrenocortical aguda y ocurre en pacientes con enfermedad de Addison que están
expuestos al
estrés de infección, trauma, cirugía o deshidratación debido a la privación de sal, vómitos o diarrea. Los síntomas se
enumeran en la tabla 9-5.
La anorexia, las náuseas y los vómitos aumentan y empeoran la depleción de volumen y la deshidratación. Con frecuencia
ocurre un choque hipovolémico y se debe considerar la insuficiencia suprarrenal en cualquier paciente con colapso
vascular inexplicable. El dolor abdominal puede acompañar a la tabla clínica lo que podría confundir el diagnóstico con una
emergencia abdominal aguda.
Son comunes, además, la debilidad, la apatía y la confusión.
Lafiebre también es común y puede deberse a una infección
o al
hipoadrenalismo en sí mismo. La hiperpigmentación está
presente a menos que la aparición de insuficiencia
suprarrenal sea rápida y sugiera el diagnóstico.
Otros síntomas adicionales que sugieren el diagnóstico son
hiponatremia, hipercaliemia, linfocitosis, eosinofilia e
hipoglucemia.
El choque y el coma pueden llevar rápidamente a la muerte en pacientes no tratados
3. Hemorragia suprarrenal aguda (tabla 9-6):
La hemorragia suprarrenal bilateral y la destrucción suprarrenal aguda
en un paciente ya comprometido con una enfermedad médica
importante siguen un curso de deterioro progresivo.
Las manifestaciones más frecuentes son dolor abdominal, de costado o
de espalda y sensibilidad abdominal. La distensión abdominal, la rigidez
y la sensibilidad al rebote son menos frecuentes. Son comunes la
hipotensión, el choque, la fiebre, las náuseas y los vómitos, la confusión y
la desorientación, mientras la taquicardia y la cianosis son menos
frecuentes.
Con el avance de la enfermedad, se produce hipotensión intensa, depleción de volumen, deshidratación, hiperpirexia,
cianosis, coma y muerte.
Cuando el paciente presenta deterioro con dolor abdominal o lateral inexplicable, colapso vascular, hiperpirexia o
hipoglucemia,
particularmente en el contexto de una coagulopatía subyacente se debe considerar el diagnóstico de una hemorragia
suprarrenal.
DIAGNOSTICO
Estudio hormonal.
Están descritas cinco pruebas de estimulación en el diagnóstico de la enfermedad de Addison, pero tan sólo podemos
considerar de utilidad a dos de ellas
—Test de estimulación rápida con ACTH. Es útil pero no diagnóstico, en el sentido de que una respuesta negativa al
cortisol puede ser un Addison, pero también una insuficiencia suprarrenal de origen hipofisario, que ha empezado a hacer
atrofia secundaria de la glándula.
—Test de estimulación prolongada con ACTH (3 días). Combinado con el anterior se aproxima mucho al diagnóstico de la
enfermedad, ya que, tras tres días de estimulación, en el caso del Addison no se modifica la respuesta, pero sí en el caso
de la atrofia de la glándula, por insuficiencia de origen hipotalámico, en el que se evidencia un ascenso paulatino de
cortisol plasmático en los tres días. Los otros test son el test de la metopirona (34-35) y el de la insulina, actualmente en
desuso por los efectos secundarios. El test de la CRH solo es útil en el diagnóstico de fallo hormonal hipófiso-hipotalámico.
Niveles de ACTH en plasma
insuficiencia suprarrenal está presente ➝ niveles plasmáticos de ACTH se usan para diferenciar las formas primaria y
secundaria.
insuficiencia suprarrenal primaria ➝ niveles plasmáticos de ACTH exceden el límite superior del rango de
referencia (>52 pg/mL [11 pmol/L]) y generalmente superan los 200 pg/mL (44 pmol/L) como respuesta
hipofisaria a unos niveles de cortisol prácticamente imperceptibles (menores a 5 mg/dl), aunque en las formas
iniciales la cifra puede ser normal.
En pacientes con insuficiencia suprarrenal secundaria las
concentraciones plasmáticas de ACTH son inapropiadas, está
gravemente enfermo, se debe instituir la terapia y establecer
el diagnóstico cuando el paciente esté estable.
TRATAMIENTO
sustitución hormonal de los glucocorticoides y
mineralocorticoides que no se sintetizan.
aumentar las dosis de glucocorticoides de manera
profiláctica ante situaciones de estrés, como son infecciones,
partos, cirugías, etc. para evitar las crisis addisonianas.
El tratamiento se realizará en pacientes sintomáticos, no en
aquéllos en los que tan sólo se aprecian anormalidades hormonales.
El fármaco de elección para el tratamiento sustitutivo del déficit hormonal es la hidrocortisona o la cortisona, que
presentan un efecto dual, tanto glucocorticoide como mineralocorticoide. La dosis de mantenimiento es de 20-25 mg/día
de hidrocortisona y 25-35 mg/día de cortisona, no olvidando la forma de administración fraccionada: 2/3 por la mañana y
1/3 por la tarde, emulando su ciclo circadiano. Pero la dosis se debe reducir paulatinamente a la mínima capaz de
mantener al paciente asintomático (sin reducción de la fuerza física, etc.), con objeto de evitar los efectos adversos
originados por el uso de corticoides
La alternativa terapéutica similar en resultados es la asociación de dexametasona (2,5-7,5 mg/día) o de prednisona (0,25-
0,75 mg/día) con un mineralocorticoide, por ejemplo la fludrocortisona a dosis de 100 mg/día, pero que puede oscilar
entre 50-200 mg/día (0,05-0,1 mg/día) (3) .
En los cuadros clínicos en los que no se pueda garantizar la absorción del 100% del fármaco, como en diarreas, etc., la
dosis podría administrarse por vía intramuscular 50 mg cada 12 horas hasta su total recuperación
En los casos en los que se ha producido una intervención quirúrgica (33), la pauta corticoidea será la siguiente: 100 mg de
hidrocortisona cada 8 horas en tres litros de suero glucosalino desde una hora antes de la intervención y durante las
primeras 24 horas; el primer día de postoperatorio la infusión será de 50 mg cada 12 horas en dos litros de glucosalino, y a
partir del segundo día, si es posible, se pasará a 25 mg de hidrocortisona cada 6 horas por vía oral, con ingesta de líquidos
a demanda, para posteriormente ir reduciendo la dosis a la de mantenimiento. Durante el embarazo, las dosis serán las
mismas por vía oral y sólo se aumentarán durante los vómitos, etc. El parto se considerará una cirugía programada a
efectos de la infusión corticoidea.
También podría gustarte
- ENFERMEDADES SUPRARRENALESDocumento56 páginasENFERMEDADES SUPRARRENALESCELIA IBETH MONTEZA TELLOAún no hay calificaciones
- Enfermedad de Addison: Insuficiencia Adrenal PrimariaDocumento8 páginasEnfermedad de Addison: Insuficiencia Adrenal PrimariaRolando Torres100% (1)
- Cetoacidosis DiabeticaDocumento7 páginasCetoacidosis DiabeticaDavid Weber BraumAún no hay calificaciones
- Insuficiencia RenalDocumento36 páginasInsuficiencia RenalAlexander Valdés100% (1)
- Cetoacidosis DiabeticaDocumento42 páginasCetoacidosis DiabeticaCarolina Castro50% (2)
- HIPERPARATIROIDISMODocumento38 páginasHIPERPARATIROIDISMOmipdance100% (3)
- CECSATI - Cetoacidosis DiabeticaDocumento30 páginasCECSATI - Cetoacidosis DiabeticaJuan PerezAún no hay calificaciones
- Coma MixedematosoDocumento45 páginasComa MixedematosoSociedad Científica de Estudiantes de Medicina de Ica100% (2)
- Enfermedad de Addison: causas, síntomas y tratamiento de la insuficiencia suprarrenal primariaDocumento4 páginasEnfermedad de Addison: causas, síntomas y tratamiento de la insuficiencia suprarrenal primariaJhosthin RuizAún no hay calificaciones
- Cuidados Del Paciente Con Alteraciones de Las Glandulas SuprarrenalesDocumento9 páginasCuidados Del Paciente Con Alteraciones de Las Glandulas Suprarrenales54786Aún no hay calificaciones
- Guias de Práctica Clinica AdissonDocumento15 páginasGuias de Práctica Clinica AdissonAntonio SaavedraAún no hay calificaciones
- InsufrenDocumento7 páginasInsufrenGrover IlusionistaAún no hay calificaciones
- Insuficiencia Suprarrenal AgudaDocumento16 páginasInsuficiencia Suprarrenal AgudaEduardo González P.Aún no hay calificaciones
- SÍNDROME PRINCIPAL y SecDocumento3 páginasSÍNDROME PRINCIPAL y SecLeslie Roncal TantaleánAún no hay calificaciones
- Anorexia NerviosaDocumento21 páginasAnorexia NerviosaEstela FloresAún no hay calificaciones
- Trastornos de Las Glandulas SuprarrenalesDocumento39 páginasTrastornos de Las Glandulas Suprarrenalesangie zevallosAún no hay calificaciones
- Enfermedad de AddisonDocumento6 páginasEnfermedad de AddisonSkr Nando100% (1)
- HipoadenoDocumento7 páginasHipoadenoCathia LastraAún no hay calificaciones
- ENDOCRINOLOGÍA 7ma CLASEDocumento15 páginasENDOCRINOLOGÍA 7ma CLASESarah del CastilloAún no hay calificaciones
- ENF - de AddisonDocumento6 páginasENF - de Addisonmario portillaAún no hay calificaciones
- La Enfermedad de AddisonDocumento10 páginasLa Enfermedad de AddisonJhanet CusihuallpaAún no hay calificaciones
- AcdhDocumento5 páginasAcdhAriana BendezúAún no hay calificaciones
- Enfermedad de Addison (Rodney)Documento8 páginasEnfermedad de Addison (Rodney)Rodney Jose Soza BenavidesAún no hay calificaciones
- Enfermedad de AddisonDocumento4 páginasEnfermedad de AddisonHA-Maribel Espino BenitezAún no hay calificaciones
- Ensayo de Fisiologia Enfermedad de AddisonDocumento9 páginasEnsayo de Fisiologia Enfermedad de AddisonJaden.SAún no hay calificaciones
- Insuficiencia Suprarrenal en Urgencias y en Cuidado Critico - Ok, BuenoDocumento9 páginasInsuficiencia Suprarrenal en Urgencias y en Cuidado Critico - Ok, BuenoCarlos M.V.Aún no hay calificaciones
- 11) Insuficiencia Suprarrenal AgudaDocumento29 páginas11) Insuficiencia Suprarrenal AgudaEsthefany HidalgoAún no hay calificaciones
- Ficha Bibliografica Insuficiencia Suprarrenal 30-01-2020Documento2 páginasFicha Bibliografica Insuficiencia Suprarrenal 30-01-2020BluEs KrrilloAún no hay calificaciones
- Hipofunción GlucocorticoideDocumento3 páginasHipofunción Glucocorticoidebelle1506Aún no hay calificaciones
- HipoadrenocortisismoDocumento8 páginasHipoadrenocortisismoErick ManosalvasAún no hay calificaciones
- Cetoacidosis DBT SatiDocumento10 páginasCetoacidosis DBT SatilopherAún no hay calificaciones
- Hiperadrenocorticismo CaninoDocumento42 páginasHiperadrenocorticismo CaninoCamilo CuellarAún no hay calificaciones
- Insuficiencia Adrenal o Enfermedad de AddisonDocumento2 páginasInsuficiencia Adrenal o Enfermedad de AddisonAna Luisa Del RosarioAún no hay calificaciones
- El Sindrome de CushingDocumento9 páginasEl Sindrome de CushingGrecia Vera VallejosAún no hay calificaciones
- Carrera de Medicina HumanaDocumento45 páginasCarrera de Medicina HumanaGenny Isabel Geldres PintoAún no hay calificaciones
- Encefalopatia HepaticaDocumento44 páginasEncefalopatia HepaticaWilder SantiagoAún no hay calificaciones
- Coma diabético, hepático e hiperglucémico: causas, cuadro clínico y tratamientoDocumento57 páginasComa diabético, hepático e hiperglucémico: causas, cuadro clínico y tratamientoVictor Ivan Reyes RuizAún no hay calificaciones
- Crisis AdrenalDocumento4 páginasCrisis AdrenalKatherine CpAún no hay calificaciones
- Cad y EhhDocumento8 páginasCad y EhhdennisseAún no hay calificaciones
- Cetoacidosis DiabeticaDocumento6 páginasCetoacidosis DiabeticaDaniela Alejandra Galleguillos RojasAún no hay calificaciones
- Enfermedad de AddisonDocumento9 páginasEnfermedad de AddisonAriana BendezúAún no hay calificaciones
- 1 Enfermedad de AddisonDocumento9 páginas1 Enfermedad de AddisonAriana BendezúAún no hay calificaciones
- Síndromes de HipofunciónDocumento3 páginasSíndromes de HipofunciónZack RiflerAún no hay calificaciones
- Cetoacidosis DiabeticaDocumento14 páginasCetoacidosis DiabeticaJosue CadenaAún no hay calificaciones
- DiabetesDocumento12 páginasDiabetesPablo LichtenvaldAún no hay calificaciones
- Insuficiencia Hepática: Causas, Síntomas y TratamientoDocumento37 páginasInsuficiencia Hepática: Causas, Síntomas y TratamientoAlan MendozaAún no hay calificaciones
- Causas de HipocalcemiaDocumento10 páginasCausas de HipocalcemiaMario David García QuijijeAún no hay calificaciones
- Sind CushingDocumento58 páginasSind CushingDokhurAún no hay calificaciones
- ENFERMEDAD DE ADDISON: INSUFICIENCIA SUPRARRENOCORTICALDocumento35 páginasENFERMEDAD DE ADDISON: INSUFICIENCIA SUPRARRENOCORTICALVanaii Ortiiz100% (1)
- SX Addison.Documento33 páginasSX Addison.raquel mejiasAún no hay calificaciones
- Hipocalcemia y alteraciones metabólicasDocumento9 páginasHipocalcemia y alteraciones metabólicasBrian D'GuillintaAún no hay calificaciones
- La Cetoacidosis Se Caracteriza Por La Triada deDocumento8 páginasLa Cetoacidosis Se Caracteriza Por La Triada dejose salgadoAún no hay calificaciones
- Complica C I OnesDocumento33 páginasComplica C I OnesLorena Chiquinquira Barrios LeonAún no hay calificaciones
- Estado Hiperosmolar HiperglucemicoDocumento11 páginasEstado Hiperosmolar HiperglucemicoHugo Robles GómezAún no hay calificaciones
- Enfermedad de Addison en PerrosDocumento4 páginasEnfermedad de Addison en PerrosmonserratAún no hay calificaciones
- Crisis HiperglicemicasDocumento33 páginasCrisis HiperglicemicasHugo F Garzon CAún no hay calificaciones
- Acidosis MetabólicosDocumento36 páginasAcidosis Metabólicosyahirgarcia56987Aún no hay calificaciones
- Cetoacidosis DiabéticaDocumento52 páginasCetoacidosis DiabéticaMartín VilelaAún no hay calificaciones
- Historia ClínicaDocumento2 páginasHistoria ClínicaAREYSI LEDEZMA LINARESAún no hay calificaciones
- GPC: Rinitis No Alérgica: Diagnóstico y TratamientoDocumento7 páginasGPC: Rinitis No Alérgica: Diagnóstico y TratamientoAREYSI LEDEZMA LINARESAún no hay calificaciones
- Funciones de La PielDocumento7 páginasFunciones de La PielAREYSI LEDEZMA LINARESAún no hay calificaciones
- Técnicas de asepsia y antisepsia en quirófanoDocumento2 páginasTécnicas de asepsia y antisepsia en quirófanoAREYSI LEDEZMA LINARESAún no hay calificaciones
- Caso clínico de infección fúngica en paciente inmunodeprimidoDocumento3 páginasCaso clínico de infección fúngica en paciente inmunodeprimidoDomi TipazAún no hay calificaciones
- Historia Clínica NeumoníaDocumento4 páginasHistoria Clínica NeumoníaAndrea MozoAún no hay calificaciones
- Actividad Salud Laboral Infografia Por EqupiposDocumento1 páginaActividad Salud Laboral Infografia Por EqupiposDANIEL ALONSO DIAZ BERMUDEZAún no hay calificaciones
- Informe Graciela AvilezDocumento4 páginasInforme Graciela AvilezAndrés ParraAún no hay calificaciones
- Guía Simulación RespiratorioDocumento8 páginasGuía Simulación RespiratorioAxelDanielGarciaJamesAún no hay calificaciones
- Autónomo N11 Enfermedades de La PielDocumento6 páginasAutónomo N11 Enfermedades de La PielMarjhorie CaraguayAún no hay calificaciones
- Presentación Epidemiología Medicina Profesional Tu - 231114 - 063441Documento17 páginasPresentación Epidemiología Medicina Profesional Tu - 231114 - 063441oscarvalencia9scar1920Aún no hay calificaciones
- Guia PC OnicomicosisDocumento13 páginasGuia PC OnicomicosisJose PerezAún no hay calificaciones
- Protocolos Diagnósticos y Terapéuticos en Neumología PediátricaDocumento512 páginasProtocolos Diagnósticos y Terapéuticos en Neumología PediátricashirleyAún no hay calificaciones
- Qué es una neoplasia: tipos, características y diferencias entre tumores benignos y malignosDocumento9 páginasQué es una neoplasia: tipos, características y diferencias entre tumores benignos y malignosDescargas LibrosAún no hay calificaciones
- Sindrome de Insuficiencia RespiratoriaDocumento37 páginasSindrome de Insuficiencia Respiratoriakarla.santaolaya.606Aún no hay calificaciones
- Analisis de Casos 4Documento8 páginasAnalisis de Casos 4ednarociopintobaqueroAún no hay calificaciones
- Pancretitis Aguda y Hemorragia Digestiva AltaDocumento58 páginasPancretitis Aguda y Hemorragia Digestiva AltapzunigaangienicAún no hay calificaciones
- INTERPRETACIÓNDocumento4 páginasINTERPRETACIÓNGEORGES JAIR VASQUEZ CHUQUEAún no hay calificaciones
- Formulario de Los Datos Basicos de EnfermeriaDocumento9 páginasFormulario de Los Datos Basicos de EnfermeriaEsau BlancoAún no hay calificaciones
- HEMODIALISISDocumento13 páginasHEMODIALISISUnatalpucha LAún no hay calificaciones
- 5 BIRADS Masas Calcificaciones HallazgosDocumento88 páginas5 BIRADS Masas Calcificaciones HallazgosFranciscaqcAún no hay calificaciones
- Tarea. Desarrollo VisualDocumento7 páginasTarea. Desarrollo VisualMANUEL JOSE MOSQUERA BUSTAMANTEAún no hay calificaciones
- Caso Clínico - GotaDocumento10 páginasCaso Clínico - Gotaubib varAún no hay calificaciones
- Historia Natural de La ParotiditisDocumento2 páginasHistoria Natural de La ParotiditisJorge RodriguezAún no hay calificaciones
- Síndrome de Ovario PoliquísticoDocumento26 páginasSíndrome de Ovario PoliquísticoEliana VillagranaAún no hay calificaciones
- Dolor Pélvico Crónico: R3 Urología J. David Torres HernándezDocumento12 páginasDolor Pélvico Crónico: R3 Urología J. David Torres HernándezUrologia HRAEBAún no hay calificaciones
- Rinitis Alergica y No AlergicaDocumento137 páginasRinitis Alergica y No Alergicadavid hurtadoAún no hay calificaciones
- Atención Integral Al Paciente Con Diabetes Mellitus: Equipo #3Documento20 páginasAtención Integral Al Paciente Con Diabetes Mellitus: Equipo #3Generación 22 Enfermería IMMSAún no hay calificaciones
- Trastornos Del AnimoDocumento3 páginasTrastornos Del Animonicole zuritaAún no hay calificaciones
- Guia de Medicina Forense 2parcialDocumento7 páginasGuia de Medicina Forense 2parcialJulio Cesar Cruz DelgadoAún no hay calificaciones
- Resumen de Niñez 05.06.23Documento8 páginasResumen de Niñez 05.06.23María José FuentesAún no hay calificaciones
- Proyecto Feria de Ciencias DengueDocumento11 páginasProyecto Feria de Ciencias Dengueelizabeth farfanAún no hay calificaciones
- Eczema de Manos en Personal Sanitario - Artículo MonográficoDocumento7 páginasEczema de Manos en Personal Sanitario - Artículo MonográficolovelAún no hay calificaciones
- PRESENTACIÓN FACTORES ETIOLOGÍA (Autoguardado) PDFDocumento21 páginasPRESENTACIÓN FACTORES ETIOLOGÍA (Autoguardado) PDFKaren Lisbeth Jurado AyalaAún no hay calificaciones