Documentos de Académico
Documentos de Profesional
Documentos de Cultura
HERNIA
Cargado por
JORGE JHOSEP GONZALES YOVERA0 calificaciones0% encontró este documento útil (0 votos)
9 vistas4 páginasTítulo original
-HERNIA
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
9 vistas4 páginasHERNIA
Cargado por
JORGE JHOSEP GONZALES YOVERACopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
HERMIAS INGUINALES
La reparación de hernia inguinal es la intervención quirúrgica realizada más a
menudo, por su incidencia significativa y diversas modalidades terapéuticas
exitosas. Casi 75% de las hernias de la pared abdominal ocurre en la ingle. El
riesgo de por vida de hernia inguinal es de 27% para varones y de 3% para
mujeres.2 De las reparaciones de hernia inguinal, 90% se realizan en varones y
10% en mujeres.
ANATOMÍA
Casi 75% de las hernias de la pared abdominal ocurre en la ingle. El riesgo de
por vida de hernia inguinal es de 27% para varones y de 3% para mujeres.2 De
las reparaciones de hernia inguinal, 90% se realizan en varones y 10% en
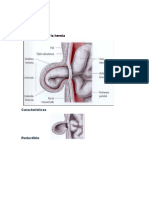
mujeres. Las hernias inguinales se clasifican en términos generales como
indirectas, directas y femorales, con base en el sitio de herniación con respecto
a las estructuras circundantes. Las hernias indirectas protruyen por fuera de los
vasos epigástricos inferiores, a través del anillo inguinal profundo. Las hernias
inguinales directas protruyen hacia la línea media con respecto a los vasos
epigástricos inferiores, en el triángulo de Hesselbach. Los bordes del triángulo
son el ligamento inguinal en sentido inferior, el borde externo de la vaina del
músculo recto del abdomen hacia la línea media y los vasos epigástricos
inferiores en dirección superolateral. Las hernias femorales protruyen a través
de un anillo femoral pequeño y rígido
La clasificación de Nyhus toma en consideración los efectos añadidos con base
en su ubicación, tamaño y tipo
FISIOPATOLOGÍA
Las hernias inguinales pueden considerarse congénitas o adquiridas. La mayor
parte de las hernias de los adultos se consideran defectos adquiridos en la
pared abdominal, aunque los estudios de colágeno han demostrado una
predisposición hereditaria. Varios estudios han tenido por objeto delimitar las
causas precisas de la formación de las hernias inguinales; sin embargo, el
factor de riesgo mejor identificado es la debilidad de la musculatura de la pared
abdominal.
DIAGNÓSTICO
ANAMNESIS: Los pacientes que acuden con hernia inguinal sintomática
con frecuencia reportan dolor inguinal. Son menos comunes síntomas
extrainguinales como cambios en los hábitos intestinales o
sintomatología urinaria. Las hernias inguinales pueden ocasionar
compresión de nervios adyacentes ocasionando sensación de presión
generalizada, dolor agudo localizado y dolor irradiado. La sensación de
presión o pesantez en la región inguinal es un síntoma común, en
especial al final del día o después de actividades prolongadas. El dolor
agudo tiende a indicar lesión de un nervio y podría no estar relacionado
con la intensidad de la actividad física realizada por el paciente. El dolor
neurógeno puede irradiarse al escroto, testículo o cara interna del muslo.
Deben realizarse preguntas dirigidas a la búsqueda de síntomas
extrainguinales. Los cambios en el hábito intestinal o la sintomatología
urinaria pueden indicar hernia por deslizamiento, en la cual el saco
herniario está formado en parte por una pared intestinal o vesical.
Consideraciones importantes de la anamnesis del paciente incluyen
duración y tiempo de aparición de los síntomas. Las hernias a menudo
se incrementan de tamaño y de contenido con el paso del tiempo.
EXPLORACIÓN FISICA: se explora al paciente en posición de pie para
incrementar la presión intraabdominal, con exposición plena de la región
inguinal y escroto. Se realiza la inspección, primero con el objeto de
identificar protrusiones anormales a lo largo de la región inguinal o del
escroto. Si no se detecta una protrusión evidente, se realiza palpación
para confirmar la presencia de la hernia. La palpación se realiza al hacer
avanzar el dedo índice a través del escroto hacia el anillo inguinal
externo. Esto permite la exploración del conducto inguinal. Se le pide al
paciente que realice la maniobra de Valsalva para favorecer la protrusión
del contenido herniario. Estas maniobras revelarán una protrusión
anormal y permiten que el médico establezca si la hernia es reductible o
no. La exploración de lado contrario permite al médico comparar la
presencia y extensión de herniaciones entre los dos sitios. La prueba de
oclusión inguinal consiste en que el examinador obstruye el anillo
inguinal interno con un dedo mientras se pide al paciente que tosa. Un
impulso controlado sugiere una hernia indirecta, mientras que la
herniación persistente sugiere hernia directa. La transmisión del impulso
de la tos a la punta del dedo del explorador señala una hernia indirecta,
mientras que el impulso que se palpa en el dorso del dedo del
explorador sugiere hernia directa.
ESTUDIO POR IMÁGENES: Pueden utilizarse los estudios radiográficos
como auxiliar a la anamnesis y exploración física. En casos evidentes,
los estudios son innecesarios y costosos. La modalidad radiológica más
común incluye ecografía, tomografía computarizada (CT) y resonancia
magnética nuclear (MRI).
TRATAMIENTO
El tratamiento de las hernias inguinales puede subdividirse con base en el
acceso (abierto o laparoscópico). Las hernias inguinales abiertas pueden
subdividirse con base en el tipo de reparación, ya sea anterior o posterior con
respecto al piso inguinal.
Acceso abierto: La exposición de la región inguinal es común para los
accesos abiertos en la reparación de hernia inguinal. Se realiza una
incisión oblicua u horizontal sobre la región inguinal. Se elige un punto
ubicado dos traveses de dedo en dirección caudal y en dirección medial
con respecto a la espina iliaca anterosuperior, lo cual corresponde al
punto más externo de la incisión.
Acceso laparoscópico: La disposición de la sala de operaciones es
idéntica para los procedimientos TAPP y TEP. La movilización del
contenido intraabdominal y preperitoneal se logra mejor al colocar al
paciente en posición de Trendelenburg. Para este fin los monitores se
colocan a los pies de la cama, lo que permite que el cirujano y su
ayudante observen el procedimiento en línea directa con los
instrumentos. El cirujano por lo general se ubica en el lado opuesto al de
la hernia en cuestión, aunque las hernias bilaterales pueden repararse
en ambos lados. Un ayudante ocupa una posición opuesta a la del
cirujano. Los brazos del paciente se fijan a los costados y se realizan
esfuerzos para fijar en forma adecuada al paciente durante la
movilización a la posición de Trendelenburg.
También podría gustarte
- Hernia InguinalDocumento7 páginasHernia InguinalarcadioAún no hay calificaciones
- Hernias InguinalesDocumento39 páginasHernias Inguinalesrodrigoch2009Aún no hay calificaciones
- NEFRECTOMIADocumento5 páginasNEFRECTOMIAJose Luis Suyon SaavedraAún no hay calificaciones
- Hernias Inguinales y EventracionesDocumento38 páginasHernias Inguinales y EventracionesLuis VásquezAún no hay calificaciones
- Hernias de La Pared Abdominal.Documento6 páginasHernias de La Pared Abdominal.alisbelecastilloAún no hay calificaciones
- Hernias - Salazar Cruz Uriel CompletoDocumento55 páginasHernias - Salazar Cruz Uriel Completofloriberto martinez salinasAún no hay calificaciones
- APENDICITISDocumento5 páginasAPENDICITISJORGE JHOSEP GONZALES YOVERAAún no hay calificaciones
- Hernias de La Pared AbdominalDocumento13 páginasHernias de La Pared Abdominalcharly barreraAún no hay calificaciones
- Expo Hernias Ing FemDocumento34 páginasExpo Hernias Ing Femaledirectioner99Aún no hay calificaciones
- Hernias INGUINALES Y FEMORALES Mendoza Negrete IndiraDocumento2 páginasHernias INGUINALES Y FEMORALES Mendoza Negrete IndiraIndiraMendozaAún no hay calificaciones
- Hernias de Pared AbdominalDocumento30 páginasHernias de Pared Abdominalmeds1313Aún no hay calificaciones
- Henias)Documento6 páginasHenias)Maryan SandovalAún no hay calificaciones
- Apendicitis AgudaDocumento38 páginasApendicitis AgudaCarlos RMAún no hay calificaciones
- Hernias de La Pared Abdominal 2020Documento3 páginasHernias de La Pared Abdominal 2020gabi kyuAún no hay calificaciones
- Hernia InguinalDocumento77 páginasHernia InguinalSusety Diaz100% (1)
- Hernia Inguinal 2Documento1 páginaHernia Inguinal 2Ghayould EstimableAún no hay calificaciones
- Hernia Inguinal EcografiaDocumento6 páginasHernia Inguinal EcografiaPaola TuerosAún no hay calificaciones
- Ensayo Sobre El Examen Físico Del AbdomenDocumento13 páginasEnsayo Sobre El Examen Físico Del AbdomenVM EnriqueAún no hay calificaciones
- HerniaDocumento5 páginasHerniakiara castroAún no hay calificaciones
- Pae ApemdcitsDocumento42 páginasPae ApemdcitsAlan Crespo CaamalAún no hay calificaciones
- Hernia InguinalDocumento5 páginasHernia InguinalErika JohanaAún no hay calificaciones
- Exploracion de Los Miembros Superiores e Inferiores y La Region InguinalDocumento4 páginasExploracion de Los Miembros Superiores e Inferiores y La Region InguinalSaul MedinaAún no hay calificaciones
- Hérnias C. AbdomenDocumento17 páginasHérnias C. AbdomenLaiane MafortAún no hay calificaciones
- Hernias BienDocumento10 páginasHernias BienflorenciaquinterosAún no hay calificaciones
- HerniaaaaaaaaDocumento15 páginasHerniaaaaaaaadavidAún no hay calificaciones
- Hernias ApuntesDocumento2 páginasHernias ApuntesJoan ZambranoAún no hay calificaciones
- Hernia Femoral en NiñosDocumento8 páginasHernia Femoral en NiñosEstefania Agapito VeraAún no hay calificaciones
- Hernia Inguinal FinalDocumento39 páginasHernia Inguinal FinalKelly ZambranoAún no hay calificaciones
- T ResumenDocumento13 páginasT Resumenhenry jAún no hay calificaciones
- Evisceracion y EventracionDocumento7 páginasEvisceracion y EventracionalbaniAún no hay calificaciones
- Caso Clínico 7: Área: CirugíaDocumento5 páginasCaso Clínico 7: Área: CirugíaAndrea YupanquiAún no hay calificaciones
- Pae 2Documento47 páginasPae 2Jhonatan DiazAún no hay calificaciones
- Resumen Cirugía Digestiva 1Documento58 páginasResumen Cirugía Digestiva 1Jaime Alarcon AcevedoAún no hay calificaciones
- AbdomenDocumento16 páginasAbdomenCopiado GalaxyAún no hay calificaciones
- A Comparative Study To Evaluate The Outcome Between Open Posterior EspDocumento6 páginasA Comparative Study To Evaluate The Outcome Between Open Posterior Espakarolina21Aún no hay calificaciones
- INGUDocumento4 páginasINGUhgz1 colimaAún no hay calificaciones
- Apuntes Hernias Inguinales PDFDocumento6 páginasApuntes Hernias Inguinales PDFEslin Cipion BuenoAún no hay calificaciones
- HerniasDocumento32 páginasHerniasDiego Arenas Leyton100% (1)
- Exploración Clínica de La Region InguinalDocumento9 páginasExploración Clínica de La Region InguinalFabian Ramirez HincapiéAún no hay calificaciones
- Psicopatología de Monos y TrastornosDocumento9 páginasPsicopatología de Monos y TrastornosJosue PeñaAún no hay calificaciones
- Atresia Esofágica: GastrointestinalesDocumento15 páginasAtresia Esofágica: GastrointestinalesVictoria PeñuelasAún no hay calificaciones
- Una Hernia InguinalDocumento2 páginasUna Hernia InguinalGranja JuanesPi&MariaoAún no hay calificaciones
- Procedimientos de CirugíaDocumento31 páginasProcedimientos de CirugíaAnica Mishel M�ndez GramajoAún no hay calificaciones
- Apendicitis AgudaDocumento5 páginasApendicitis AgudaDonJuan2012Aún no hay calificaciones
- Final Del Lab de SemiologíaDocumento4 páginasFinal Del Lab de SemiologíaRamón MartínezAún no hay calificaciones
- Diverticulosis YeyunalDocumento6 páginasDiverticulosis YeyunalLourdesCeciliaVeraCaceresAún no hay calificaciones
- Abdomen AgudoDocumento3 páginasAbdomen Agudoalejandra4571Aún no hay calificaciones
- ApendiceDocumento7 páginasApendiceVictor Junior Fortuna VicenteAún no hay calificaciones
- Incision Transumbilical para ApendicectomiaDocumento6 páginasIncision Transumbilical para ApendicectomiaRosi SerranoAún no hay calificaciones
- 12c. - Hernias en Pediatria - DR Mongalo R2MFDocumento19 páginas12c. - Hernias en Pediatria - DR Mongalo R2MFLIDIA CARDONAAún no hay calificaciones
- Hernia Inguinal y UmbilicalDocumento60 páginasHernia Inguinal y UmbilicalElizabeth PachecoAún no hay calificaciones
- Hernias DiapDocumento5 páginasHernias Diapmarcos GonzalezAún no hay calificaciones
- Histerectomía AbdominalDocumento7 páginasHisterectomía AbdominalErick SantanaAún no hay calificaciones
- Hernias Complicadas Dra MoralesDocumento68 páginasHernias Complicadas Dra MoralesRobles Jean PierreAún no hay calificaciones
- Trabajo Hernias de Pared AbdominalDocumento11 páginasTrabajo Hernias de Pared AbdominalJameela ZaynaAún no hay calificaciones
- Adenitis EcoDocumento12 páginasAdenitis Ecocakaso2033Aún no hay calificaciones
- Hernias ExposicionDocumento18 páginasHernias ExposicionMaria RudecindoAún no hay calificaciones
- Apendicitis AgudaDocumento4 páginasApendicitis AgudaJavier Yoel Juan NuñezAún no hay calificaciones
- Ccss 1ero ModeloDocumento9 páginasCcss 1ero ModeloMaria AlaricoAún no hay calificaciones
- Algunas Teorías de La Inteligencia (PapaliaDocumento23 páginasAlgunas Teorías de La Inteligencia (PapaliaDONCATA7775% (4)
- Quimica Tarea Dip 2.5.Documento10 páginasQuimica Tarea Dip 2.5.Judith Maria Ramirez MorenoAún no hay calificaciones
- Oferta de Ciclos Formativos de Grado Medio y Superior de Gran Canaria 2017-18 Con Notas de CorteDocumento6 páginasOferta de Ciclos Formativos de Grado Medio y Superior de Gran Canaria 2017-18 Con Notas de CorteSandra MartínAún no hay calificaciones
- Contaminacion Ambiental y Sus Efectos en La SaludDocumento7 páginasContaminacion Ambiental y Sus Efectos en La SaludBianca TRAún no hay calificaciones
- 3° MEDIO Guía 1 Classroom. Aplicación de Cuidados BásicosDocumento5 páginas3° MEDIO Guía 1 Classroom. Aplicación de Cuidados BásicosjatsiryAún no hay calificaciones
- Análisis Transaccional.Documento14 páginasAnálisis Transaccional.Josselin CondorAAún no hay calificaciones
- Proteínas de Importancia Clínica en El MetabolismoDocumento13 páginasProteínas de Importancia Clínica en El MetabolismoIrvinSerranoJAún no hay calificaciones
- Monografia Desnutrición InfantilDocumento13 páginasMonografia Desnutrición InfantilEmanuelle100% (1)
- Clasificacion de FarmacosDocumento5 páginasClasificacion de FarmacosCesar Augusto Cruz Sucup100% (1)
- Tema 5 - AtenciónDocumento5 páginasTema 5 - AtenciónlunamunsanAún no hay calificaciones
- Caso de Moral 01Documento2 páginasCaso de Moral 01Arturo RojasAún no hay calificaciones
- Antropología NutricionalDocumento23 páginasAntropología NutricionalErick Alexander Sánchez JaraAún no hay calificaciones
- RefunduplicaturaDocumento7 páginasRefunduplicaturaDaniel A. Velarde LópezAún no hay calificaciones
- T. Pdd. Erik EriksonDocumento20 páginasT. Pdd. Erik EriksonPedro Alberto Herrera LedesmaAún no hay calificaciones
- GametogénesisDocumento7 páginasGametogénesis2doKAún no hay calificaciones
- Tumores Mesenquimales de Músculo Liso de Potencial Maligno InciertoDocumento4 páginasTumores Mesenquimales de Músculo Liso de Potencial Maligno InciertoJhoselin Quispe LindoAún no hay calificaciones
- Incendios ForestalesDocumento2 páginasIncendios ForestalesEvelyn Torres100% (2)
- Fuentes de Energía para La Contracción MuscularDocumento1 páginaFuentes de Energía para La Contracción MuscularIran Marlene Palomares RangelAún no hay calificaciones
- El Gran Maestro Del Cultivo Demoníaco Tomo1 - Mo Xiang Tong XiuDocumento84 páginasEl Gran Maestro Del Cultivo Demoníaco Tomo1 - Mo Xiang Tong XiuJAún no hay calificaciones
- Bienestar y Madurez FetalDocumento48 páginasBienestar y Madurez Fetalricosorio100% (3)
- MatemáticasDocumento9 páginasMatemáticasCarolinaLópezAún no hay calificaciones
- Accidente Nuclear de FukushimaDocumento16 páginasAccidente Nuclear de FukushimaCatalina AceitunoAún no hay calificaciones
- Mitos Del CoachingDocumento3 páginasMitos Del CoachingAldo PrietoAún no hay calificaciones
- Incapac I Dad EsDocumento402 páginasIncapac I Dad EsNatalia JaramilloAún no hay calificaciones
- Enfermería en Urgencias - Goteo, Cálculos y EquivalenciasDocumento30 páginasEnfermería en Urgencias - Goteo, Cálculos y EquivalenciasSusana Jocelina Rosales VillalobosAún no hay calificaciones
- Exploración Biomecánica Del Pie-Root - Vol.1-1Documento162 páginasExploración Biomecánica Del Pie-Root - Vol.1-1JGGB7Aún no hay calificaciones
- Fertilizacion Trigo AvenaDocumento33 páginasFertilizacion Trigo AvenaArturo AlarcónAún no hay calificaciones
- Castaño de IndiasDocumento43 páginasCastaño de IndiasMargarita Carbajal CohaAún no hay calificaciones
- Diapositivas Unidad 1 MaternoDocumento15 páginasDiapositivas Unidad 1 Maternooriana roccaAún no hay calificaciones