Documentos de Académico
Documentos de Profesional
Documentos de Cultura
4 Od Necrolisis Epidérmica Toxica - Dermatología Ii
Cargado por
Rodríguez RodrigoDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
4 Od Necrolisis Epidérmica Toxica - Dermatología Ii
Cargado por
Rodríguez RodrigoCopyright:
Formatos disponibles
OPINIÓN DOCUMENTADA
Rodríguez Guerra Manuel
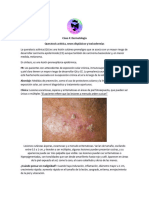
El caso del día de hoy nos presenta a un paciente varón de 16 años que padece de
epilepsias y asma. Llega a consulta por presentar un cuadro de 3 días de alza térmica,
escozor ocular y dolor a la deglución, en los posteriores días se asocian máculas purpúricas
que inician en tronco y se extienden a cuello, cara, raíces de miembros superiores, plantas y
palmas, luego aparecen ampollas y la piel empieza a desprenderse y dejar zonas
denudadas con dolor, además refiere afectación de mucosa oral, ocular y genital. En el
examen físico se evidencia deshidratado, febril, taquicárdico y la piel evidencia parches
purpúricos en cara, cuello, tronco, miembros superiores e inferiores, erosiones amplias en
tronco y áreas de necrosis además de sign de Nikolsky positivo. Se le realizan exámenes
auxiliares y se evidencia anemia moderada, hiperglucemia y creatinina aumentada. Se
realiza análisis histopatológico de biopsia de piel y se evidencia necrosis epidérmica que
afecta a todo el grosor de la epidermis.
La conclusión del presente caso nos pone frente a una necrólisis epidérmica tóxica por
consumo de carbamazepina. El análisis parte del gran compromiso de la piel y mucosa
relacionada a una reacción adversa medicamentosa (95% de los casos) generalmente
ocurrida entre los días 7 y 21 post ingesta. A esta definición de necrólisis epidérmica tóxica
se le añade el curso evolutivo de la enfermedad. Primero una fase prodrómica caracterizada
por fiebre, escozor, dolor a la deglución,malestar general, rinorrea, conjuntivitis, anorexia;
una fase de necrólisis por las máculas purpúricas de aparición ascendente iniciando por
tronco, cuello, cara, miembros superiores en la parte proximal y palmas y; posteriormente la
aparición de ampollas, desprendimiento de piel (denudación) y aspecto de piel escaldada,
afectación de mucosas y aparición de afección multiorgánica e infección generalizada en
caso de que el cuadro no se resuelva de forma oportuna.
Como factores de riesgo de nuestro paciente podemos tener posiblemente un paciente
susceptible genéticamente a esta reacción por la administración de carbamazepina como
sucede con pacientes asiáticos HLA-B*15:02 expuestos a carbamazepina. Por lo que esto
debe ser considerado a futuro para su tratamiento de epilepsia.
La clínica es similar a la del Sindrome de Stevens Johnson (SSJ) sin embargo la gran
diferencia es que la necrólisis epidérmica tóxica (NET) presenta un desprendimiento de más
del 30% de la superficie corporal y un alto grado de confluencia de las lesiones, suceso que
no se produce en el SSJ donde el desprendimiento es menor del 10% o un solapamiento
SSJ/NET caracterizado por un desprendimiento de 10 al 30%.
Es importante analizar el compromiso general del
paciente ya que de esto dependerá las medidas
terapéuticas, por ejemplo, estamos frente a un
paciente con gran desprendimiento de piel y
mucosa, asociado a un elevado grado de
deshidratación el cual conduce a una insuficiencia
renal prerrenal por disminución de flujo, por lo
que la primera medida terapéutica será restaurar
la volemia del paciente, además de prescribir
antibioticoterapia profiláctica por una alta pérdida
de la barrera cutánea. Existirán otros casos donde se verá comprometido el epitelio
gastrointestinal y respiratorio por lo que el abordaje dependerá del daño de la NET. Por otro
lado, cuando estamos frente a esta patología es importante determinar el SCORTEN el cual
es un sistema de clasificación pronóstica basada en 7 criterios los cuales deben ser
determinados y analizados con el fin de conocer el grado de mortalidad del paciente.
El tratamiento radica en retirar de forma inmediata el fármaco causante y tratamiento de
apoyo basado en limitar las complicaciones como hipovolemia, desequilibrio electrolítico,
insuficiencia renal y septicemia. Por ende es importante tratar a diario las heridas, hidratar y
nutrir al paciente además de uso de antibioticoterapia. Este tratamiento debe ser
multidisciplinario reuniendo las especialidades de dermatología, nefrología,
gastroenterología, neumología, oftalmología y psicología, En cara, costras serosas o
sanguinolentas aplicar solución salina esteril isotónica, pomada antibióticos (mupirocina) o
vaselina en pomada si el paciente usa tratamiento antibiótico sistémico, vendajes de silicona
en zonas erosivas sin piel, limpieza diaria de superficie con misma solución, enjuague bucal
Como tratamiento sistémico se recomienda inhibidores del TNF alfa (etarnercept 50 mg sc
una vez),corticosteroides en pulsos (1.5 mg/kg/día de dexametasona por 3 días),
ciclosporina (3-5 mg/día x 7 días) y la IgIV (>2g/kg dosis total en 3 a 4 días).
REFERENCIAS BIBLIOGRÁFICAS
1. Bolognia Jean L, Schaffer Julie V. y Cerroni Lorenzo. Dermatología, 4a ed. España:
Elsevier; 2019.
2. Fitzpatrick TB, et al. Dermatología en Medicina General, 7th ed. Buenos Aires.
Revista Médica Panamericana; 2009.
3. Estrella A, Aramburu J, González M, Cachafeiro L, Sánchez M y Lorente J.
Necrolisis epidérmica tóxica: un paradigma de enfermedad crítica. Rev Bras Ter
Intensiva. [Internet] 2017 [consultado el 23 de noviembre de 2022];29(4):499-508.
Disponible en:
https://www.scielo.br/j/rbti/a/kZPDJM5jvLj6GJTpDRfzmRx/?format=pdf&lang=es
4. Heernández C, Restrepo R y Mejía M. Síndrome de Stevens-Johnson y necrólisis
epidérmica tóxica. Rev Asoc Colomb Dermatol. [Internet] 2011 [consultado el 23 de
noviembre de 2022];19: 67-75. Disponible en:
https://revistasocolderma.org/sites/default/files/sindrome_de_stevensjohnson_y_necr
olisis_epidermica_toxica_0.pdf
También podría gustarte
- Conjuntivitis alérgicas: Diagnóstico y tratamientoDe EverandConjuntivitis alérgicas: Diagnóstico y tratamientoAún no hay calificaciones
- Enfermedades Exantemáticas Más Comunes en PediatríaDocumento3 páginasEnfermedades Exantemáticas Más Comunes en PediatríaCandelaria ScarlataAún no hay calificaciones
- Necrolisis Epidermica ToxicaDocumento27 páginasNecrolisis Epidermica ToxicaJhonatan Clementh0% (2)
- A3 20 28Documento9 páginasA3 20 28Pasantes SUAyED-FMAún no hay calificaciones
- Caso Clínico Acne ConglobataDocumento13 páginasCaso Clínico Acne Conglobatalilibeht andiaAún no hay calificaciones
- TAREA 10 AbelDocumento6 páginasTAREA 10 AbelEsmerladaAún no hay calificaciones
- Caso Clinico ResumenDocumento4 páginasCaso Clinico ResumenklerismarAún no hay calificaciones
- Sindrome de Stevens-JohsonDocumento9 páginasSindrome de Stevens-JohsonCamacho Omar100% (1)
- Síndrome Steven Johnson en Pediatria 2009Documento29 páginasSíndrome Steven Johnson en Pediatria 2009Franklin Aranda100% (1)
- Quemaduras en La Infancia - Valoración y TratamientoDocumento7 páginasQuemaduras en La Infancia - Valoración y TratamientoDr. Francisco ZapataAún no hay calificaciones
- Emm. MedicinaDocumento22 páginasEmm. Medicinarosa milagros payehuanca cokcheAún no hay calificaciones
- Sind RomeDocumento3 páginasSind RomeGrecia ErazoAún no hay calificaciones
- Nikolsky +Documento4 páginasNikolsky +isidora canalesAún no hay calificaciones
- Agentes biológicos para el tratamiento de la psoriasisDocumento6 páginasAgentes biológicos para el tratamiento de la psoriasisjesus cortezAún no hay calificaciones
- Caso Clinico DermatologiaDocumento6 páginasCaso Clinico DermatologiaAndy LucasAún no hay calificaciones
- Clase 10 - RAMDocumento5 páginasClase 10 - RAMKrystel Volgger GarciaAún no hay calificaciones
- DemodexDocumento5 páginasDemodexDostrecuatroAún no hay calificaciones
- ColagenopatiasDocumento35 páginasColagenopatiasEmanuel AndradeAún no hay calificaciones
- Dermatitis Atópica y Oxigenación HiperbáricaDocumento4 páginasDermatitis Atópica y Oxigenación HiperbáricaagenwongAún no hay calificaciones
- Dermatologia 2Documento6 páginasDermatologia 2Elis Chirinos100% (1)
- Queratosis Actínica, Nevos Displásicos y Toxicodermias (Exanetema Morbiliforme, SJ y NET)Documento4 páginasQueratosis Actínica, Nevos Displásicos y Toxicodermias (Exanetema Morbiliforme, SJ y NET)1721442kAún no hay calificaciones
- Sindrome de Steven Jhonson GuiaDocumento11 páginasSindrome de Steven Jhonson GuiaJose FernandezAún no hay calificaciones
- Psoriasis-Parte1-Diagnostico y TratamientoDocumento4 páginasPsoriasis-Parte1-Diagnostico y TratamientoMonica OrdinolaAún no hay calificaciones
- Dermato FarmacodermiaDocumento5 páginasDermato FarmacodermiaDiego MegdaAún no hay calificaciones
- Quemaduras ExposiciónDocumento57 páginasQuemaduras Exposicióndaniel c.100% (2)
- Medicina InternaDocumento122 páginasMedicina InternaDINAS001 videosAún no hay calificaciones
- Sindrome de Steven JohnsonDocumento3 páginasSindrome de Steven JohnsonVania HernándezAún no hay calificaciones
- Documento Sin TítuloDocumento8 páginasDocumento Sin Títulodenisse sol MgAún no hay calificaciones
- Curso Farmacologia ClínicaDocumento16 páginasCurso Farmacologia ClínicaKatia Zelada BuenoAún no hay calificaciones
- Guía 2023 - Unidad 2 - Sesión 9Documento3 páginasGuía 2023 - Unidad 2 - Sesión 9Rodrigo Carrion GutierrezAún no hay calificaciones
- Historia Clínica Caso IDocumento9 páginasHistoria Clínica Caso IMychelle CortésAún no hay calificaciones
- Pustulosis Exantemática Aguda Generalizada Inducida Por ClindamicinaDocumento4 páginasPustulosis Exantemática Aguda Generalizada Inducida Por Clindamicinawilliam lozaAún no hay calificaciones
- Síndrome de StevensDocumento31 páginasSíndrome de StevensJessica AguileraAún no hay calificaciones
- 15 Necrolisis Epidermica ToxicaDocumento12 páginas15 Necrolisis Epidermica ToxicaISABEL RAMIREZAún no hay calificaciones
- PsoriasisDocumento2 páginasPsoriasisGreta CasanaAún no hay calificaciones
- Necrólisis Epidérmica Tóxica Inducida Por Difenilhidantoína. A Propósito de Un CasoDocumento5 páginasNecrólisis Epidérmica Tóxica Inducida Por Difenilhidantoína. A Propósito de Un CasoWildor Samir Cubas LlalleAún no hay calificaciones
- Comentario 1Documento3 páginasComentario 1Fernanda ChAún no hay calificaciones
- PresentaciónDocumento26 páginasPresentaciónCarlos Luis Sarango ParralesAún no hay calificaciones
- CASO1Documento4 páginasCASO1Mary IbarraAún no hay calificaciones
- Dermatologia SintesisDocumento84 páginasDermatologia SintesisMelissaFrancoDuqueAún no hay calificaciones
- LoxoscelismoDocumento14 páginasLoxoscelismoSebastian EspinosaAún no hay calificaciones
- Reaccion Cutanea LamotriginaDocumento6 páginasReaccion Cutanea LamotriginanachoAún no hay calificaciones
- Caso Clínico de PenfigoDocumento9 páginasCaso Clínico de PenfigoMalixita BG PeKeñaaAún no hay calificaciones
- Eritema multiforme y dermatosis relacionadasDocumento92 páginasEritema multiforme y dermatosis relacionadasCorina FloresAún no hay calificaciones
- TOXICODERMIADocumento4 páginasTOXICODERMIANicole Ivette Arias RizikAún no hay calificaciones
- Loxoscelismo: caso clínico de picadura por araña violinDocumento9 páginasLoxoscelismo: caso clínico de picadura por araña violinMary IbarraAún no hay calificaciones
- Esclerodermia en Golpe de Sable, A Propósito de Un CasoDocumento3 páginasEsclerodermia en Golpe de Sable, A Propósito de Un CasoMajo ProañoAún no hay calificaciones
- Marco Teorioc EsclerosisDocumento6 páginasMarco Teorioc EsclerosisJOSE CERRATOAún no hay calificaciones
- Cuidados en quemaduras y ostomíasDocumento127 páginasCuidados en quemaduras y ostomíasYdiel SoirAún no hay calificaciones
- Síndrome de La Piel Escaldada EstafilocócicaDocumento13 páginasSíndrome de La Piel Escaldada EstafilocócicaMIGUEL ANGEL ROBLES GOMEZ Grupo 203 N.L. 22Aún no hay calificaciones
- Opinión Documentada t4Documento2 páginasOpinión Documentada t4Luis Alejandro Casana GavidiaAún no hay calificaciones
- Mesenquimopatia en DermatologiaDocumento38 páginasMesenquimopatia en DermatologiaDANIEL ALEJANDROAún no hay calificaciones
- 6 - Farmacodermias-2Documento84 páginas6 - Farmacodermias-2Basty VeraAún no hay calificaciones
- Cuestionario LESDocumento5 páginasCuestionario LESAlexis Angelino Quiroz CrovettoAún no hay calificaciones
- Eritema multiforme: clasificación, síntomas y tratamientoDocumento56 páginasEritema multiforme: clasificación, síntomas y tratamientoJose Luis Coronado AnaguaAún no hay calificaciones
- SindromesDocumento2 páginasSindromesVICTOR GONZALEZ SOTOAún no hay calificaciones
- Dermatologic Emergencies: Review ArticleDocumento7 páginasDermatologic Emergencies: Review ArticleLaura PachonAún no hay calificaciones
- Histiocitosis LangerhansDocumento4 páginasHistiocitosis LangerhansCarlos Manuel RestrepoAún no hay calificaciones
- Necrólisis Epidérmica Tóxica. Síndrome de Lyell: ClínicaDocumento2 páginasNecrólisis Epidérmica Tóxica. Síndrome de Lyell: Clínicaangel veraAún no hay calificaciones
- Revision Bibliografica InfectoDocumento20 páginasRevision Bibliografica InfectoAiram Sol SelegnaAún no hay calificaciones
- Prurito crónico cirrosis biliarDocumento2 páginasPrurito crónico cirrosis biliarRodríguez RodrigoAún no hay calificaciones
- Diagnóstico melanoma superficial mediante dermatoscopiaDocumento2 páginasDiagnóstico melanoma superficial mediante dermatoscopiaRodríguez RodrigoAún no hay calificaciones
- Urticaria acuagénicaDocumento2 páginasUrticaria acuagénicaRodríguez RodrigoAún no hay calificaciones
- 6 Od Dermatitis de Contacto Irritativa Por Paederus Irritans - Dermatología IiDocumento2 páginas6 Od Dermatitis de Contacto Irritativa Por Paederus Irritans - Dermatología IiRodríguez RodrigoAún no hay calificaciones
- Eritema MultiformeDocumento19 páginasEritema MultiformeEsbeyde Lizbeth Luna SantiagoAún no hay calificaciones
- TegretolDocumento24 páginasTegretolJuan QuirogaAún no hay calificaciones
- Bactrimel InyDocumento16 páginasBactrimel Inyrafa navarroAún no hay calificaciones
- Opinión Documentada t4Documento2 páginasOpinión Documentada t4Luis Alejandro Casana GavidiaAún no hay calificaciones
- Reacciones cutáneas a medicamentos (FarmacodermiasDocumento35 páginasReacciones cutáneas a medicamentos (FarmacodermiasFernando Carlos Hernández RodríguezAún no hay calificaciones
- Farmacodermias Garrido - PPSXDocumento57 páginasFarmacodermias Garrido - PPSX15kandar50% (2)
- Ficha TécnicaDocumento8 páginasFicha TécnicaHUGO RUBEN DZUL MANRIQUEZAún no hay calificaciones
- Ox Car Baze PinaDocumento17 páginasOx Car Baze Pinabiteof cherryAún no hay calificaciones
- Eritema polimorfo: causas, síntomas y tratamientoDocumento12 páginasEritema polimorfo: causas, síntomas y tratamientoNancy Martinez VillasanaAún no hay calificaciones
- DermatitisDocumento28 páginasDermatitisYoh ReinalezAún no hay calificaciones
- Conjuntivitis por clamidias y víricaDocumento14 páginasConjuntivitis por clamidias y víricaPaulina Rosas GleasonAún no hay calificaciones
- Caso Clinico 9 Farmacia ClinicaDocumento14 páginasCaso Clinico 9 Farmacia ClinicaAnyelo Valentin Poma VelasquezAún no hay calificaciones
- Pylera 140 mg/125 mg/125 mg: información para el usuarioDocumento7 páginasPylera 140 mg/125 mg/125 mg: información para el usuariojsantosgcAún no hay calificaciones
- Historia Clinica DermatologiaDocumento3 páginasHistoria Clinica Dermatologiaguitargirl005Aún no hay calificaciones
- Reacciones alérgicas a medicamentosDocumento20 páginasReacciones alérgicas a medicamentosFreyyyyBm0% (1)
- Derma 1Documento60 páginasDerma 1Angela Maribel Asto AriasAún no hay calificaciones
- Emergencias DermatológicasDocumento31 páginasEmergencias DermatológicasJR Bio GenAún no hay calificaciones
- 8 - Reacciones A MedicamentosDocumento23 páginas8 - Reacciones A MedicamentosCamiloAún no hay calificaciones
- ToxicodermiasDocumento8 páginasToxicodermiasadrianAún no hay calificaciones
- Inserto (23-11-23)Documento10 páginasInserto (23-11-23)DIEGO ARMANDO LINARES RUIZAún no hay calificaciones
- Dermatosis ReactivasDocumento50 páginasDermatosis ReactivasMaria Cami Clavijo100% (1)
- Protocolo - Manejo de Las Reacciones Adversas Por Tratamiento Etiológico de La Enfermedad de ChagasDocumento56 páginasProtocolo - Manejo de Las Reacciones Adversas Por Tratamiento Etiológico de La Enfermedad de Chagasssucbba100% (1)
- Principales Afecciones en La PodologíaDocumento6 páginasPrincipales Afecciones en La PodologíaAdriana María Gamez AvilaAún no hay calificaciones
- Marco TeoricoDocumento32 páginasMarco TeoricoGisenia Pilar Inquilla ApazaAún no hay calificaciones
- Thea Sup Ocular 57Documento28 páginasThea Sup Ocular 57Stephen JosethAún no hay calificaciones
- Eritema multiforme y dermatosis relacionadasDocumento92 páginasEritema multiforme y dermatosis relacionadasCorina FloresAún no hay calificaciones
- SSJ NetDocumento3 páginasSSJ NetFabiola HurtadoAún no hay calificaciones
- FarmacodermiasDocumento11 páginasFarmacodermiasYedid Gara100% (1)
- Sindrome de Stevens JohnsonDocumento14 páginasSindrome de Stevens JohnsonJhuliza VALLE HUABLOCHOAún no hay calificaciones
- Sindrome de Steven JohnsonDocumento3 páginasSindrome de Steven Johnsonarioc1987Aún no hay calificaciones
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Los 12 chakras: Desbloquea tus dones espiritualesDe EverandLos 12 chakras: Desbloquea tus dones espiritualesCalificación: 4 de 5 estrellas4/5 (14)
- La Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)De EverandLa Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)Calificación: 5 de 5 estrellas5/5 (4)
- Neurocuántica: La nueva frontera de la neurocienciaDe EverandNeurocuántica: La nueva frontera de la neurocienciaCalificación: 5 de 5 estrellas5/5 (1)
- Mega Gluteos : Entrenamiento Científico de GlúteosDe EverandMega Gluteos : Entrenamiento Científico de GlúteosCalificación: 5 de 5 estrellas5/5 (1)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- 7 Pasos Para Superar Una Crisis: Cómo atravesar un duelo o una pérdida y salir fortalecidoDe Everand7 Pasos Para Superar Una Crisis: Cómo atravesar un duelo o una pérdida y salir fortalecidoCalificación: 5 de 5 estrellas5/5 (5)
- Entrenamiento Científico con pesas: Fitness InteligenteDe EverandEntrenamiento Científico con pesas: Fitness InteligenteCalificación: 5 de 5 estrellas5/5 (3)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- Dejar ir. El camino a la liberaciónDe EverandDejar ir. El camino a la liberaciónCalificación: 4.5 de 5 estrellas4.5/5 (22)
- Batidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoDe EverandBatidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoCalificación: 5 de 5 estrellas5/5 (2)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Exfoliantes corporales: La guía definitiva de cómo hacer sus propios exfoliantes naturales para el cuerpo, con recetas sencillas y ecológicasDe EverandExfoliantes corporales: La guía definitiva de cómo hacer sus propios exfoliantes naturales para el cuerpo, con recetas sencillas y ecológicasCalificación: 5 de 5 estrellas5/5 (1)
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- SOP: Síndrome de Ovarios Poliquísticos: Un plan para prevenir y revertir el SOP mediante el ayuno y la dietaDe EverandSOP: Síndrome de Ovarios Poliquísticos: Un plan para prevenir y revertir el SOP mediante el ayuno y la dietaCalificación: 4.5 de 5 estrellas4.5/5 (7)
- Curación a través de Un Curso de MilagrosDe EverandCuración a través de Un Curso de MilagrosCalificación: 4.5 de 5 estrellas4.5/5 (4)
- La curación de los chakras y el equilibrio energético: Mediante la atención plena, el yoga y el ayurvedaDe EverandLa curación de los chakras y el equilibrio energético: Mediante la atención plena, el yoga y el ayurvedaCalificación: 5 de 5 estrellas5/5 (9)
- En sintonía con tu ciclo femenino: FLO. Aprende a sincronizarte con tu bioquímica para dar rienda suelta a tu creatividad, mejorar tu vida y hacer más con menos estrésDe EverandEn sintonía con tu ciclo femenino: FLO. Aprende a sincronizarte con tu bioquímica para dar rienda suelta a tu creatividad, mejorar tu vida y hacer más con menos estrésCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Fundamentos y prácticas de comunicación no violenta: El primer manual práctico de comunicación no violenta (CNV) en españolDe EverandFundamentos y prácticas de comunicación no violenta: El primer manual práctico de comunicación no violenta (CNV) en españolCalificación: 3.5 de 5 estrellas3.5/5 (13)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- Genética general: Libro de textoDe EverandGenética general: Libro de textoCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Cómo Entender y Descifrar a los Hombres: Descubre Cómo Leer la Mente de los Hombres y Obtén la Relación que Siempre has QueridoDe EverandCómo Entender y Descifrar a los Hombres: Descubre Cómo Leer la Mente de los Hombres y Obtén la Relación que Siempre has QueridoCalificación: 4.5 de 5 estrellas4.5/5 (17)