0% encontró este documento útil (0 votos)
421 vistas23 páginasEcoe Oftalmología
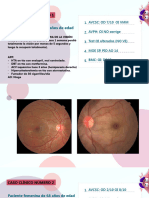
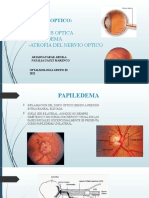
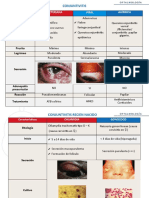
El documento describe diferentes patologías que pueden ser evaluadas en una especialidad de oftalmología, incluyendo la agudeza visual, el examen de fondo de ojo y varias enfermedades retinianas como la retinopatía diabética, la retinopatía hipertensiva y el edema de papila. Explica los procedimientos para realizar un examen de fondo de ojo y proporciona detalles sobre los hallazgos visuales y tratamientos de estas afecciones.
Cargado por
Aaron VargasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
421 vistas23 páginasEcoe Oftalmología
El documento describe diferentes patologías que pueden ser evaluadas en una especialidad de oftalmología, incluyendo la agudeza visual, el examen de fondo de ojo y varias enfermedades retinianas como la retinopatía diabética, la retinopatía hipertensiva y el edema de papila. Explica los procedimientos para realizar un examen de fondo de ojo y proporciona detalles sobre los hallazgos visuales y tratamientos de estas afecciones.
Cargado por
Aaron VargasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd