Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Placentación
Cargado por
Sandra Herrera Esparza0 calificaciones0% encontró este documento útil (0 votos)
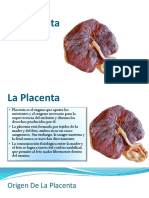
5 vistas8 páginasLa placenta es un órgano fetomaterno formado por tejidos fetales y maternos que permite el intercambio de oxígeno, nutrientes y desechos entre la madre y el feto. Está compuesta por la parte fetal derivada del saco coriónico y la parte materna formada por células deciduales del endometrio uterino. La placenta contiene una red de vellosidades coriónicas que aumentan la superficie de contacto entre las circulaciones materna y fetal, permitiendo el transporte de sustancias a través de mecanism
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLa placenta es un órgano fetomaterno formado por tejidos fetales y maternos que permite el intercambio de oxígeno, nutrientes y desechos entre la madre y el feto. Está compuesta por la parte fetal derivada del saco coriónico y la parte materna formada por células deciduales del endometrio uterino. La placenta contiene una red de vellosidades coriónicas que aumentan la superficie de contacto entre las circulaciones materna y fetal, permitiendo el transporte de sustancias a través de mecanism
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
5 vistas8 páginasPlacentación
Cargado por
Sandra Herrera EsparzaLa placenta es un órgano fetomaterno formado por tejidos fetales y maternos que permite el intercambio de oxígeno, nutrientes y desechos entre la madre y el feto. Está compuesta por la parte fetal derivada del saco coriónico y la parte materna formada por células deciduales del endometrio uterino. La placenta contiene una red de vellosidades coriónicas que aumentan la superficie de contacto entre las circulaciones materna y fetal, permitiendo el transporte de sustancias a través de mecanism
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 8
Placentación
Es un órgano fetomaterno que presenta dos componentes:
✓ Parte fetal: Procede del saco coriónico, es decir es la parte más
externa.
✓ Parte materna: Deriva del endometrio y está formada por células
deciduales.
Es el endometrio uterino, es la capa funcional del endometrio que se
separa del resto del útero tras el parto, las tres regiones de la decidua
son:
✓ Decidua basal: Se localiza profundamente respecto al producto de
la concepción y representa la parte materna de la placenta.
✓ Decidua capsular: Es la parte superficial, que recubre al embrión.
✓ Decidua parietal: Es la decidua restante.
Se caracteriza por la proliferación rápida del trofoblasto y por el
desarrollo del saco coriónico y vellosidades coriónicas.
Hacia el final de la tercera semana ya se han producido cambios
anatómicos que producen cambios fisiológicos entre el embrión y la
madre.
El desarrollo consta de tres fases:
✓ Columnas de sitiotrofoblasto
✓ Células mesenquimatosas que se unen al sitiotrofoblasto
✓ Dentro de la estructura se presentan vasos sanguíneos
-Hacía el final de la octava semana, el saco coriónico y las vellosidades
coriónicas relacionadas con la decidua basal quedan comprimidas, con
lo que se produce una reducción de aporte sanguíneo.
-Al poco tiempo estas vellosidades se degeneran y producen una red
avascular que se denomina corion liso cundo estas desaparecen, las
vellosidades de la decidua basal incrementan rápidamente,
ramificándose de manera profunda, por lo que a esta zona se le
denomina corión velloso.
-La parte fetal y materna están unidas por la cubierta citotrofoblastica
que es la capa externa de células trofoblásticas en la superficie materna.
-Las arterias y venas endometriales atraviesan la cubierta
citotrofoblastica por las aberturas existentes en su interior y finalmente
se abren en el espacio intervelloso
-El espacio intrvelloso, hace que aparezcan en la decidua áreas en
forma de cuña que se les denomina tabiques placentarios, que se
proyectan en la pared coriónica.
-Los cotiledones forman parte de los tabiques placentarios, que dividen
la parte fetal de la placenta en áreas irregulares, cada uno esta
constituido por troncos vellosos y por vellosidades ramificadas, hacia el
final del cuarto mes los cotiledones sustituyen casi por completo la
decidua basal.
-A medida que el producto de la concepción crece la decidua basal
sobresale en la cavidad uterina, sin embargo, finalmente se conecta con
la parietal.
-Entre las 22-24 semanas, la disminución de la vascularización
sanguínea en la decidua capsular lo que propicia su degeneración, tras
su desaparición la parte lisa del saco coriónico se fusiona con la decidua
parietal.
Entre las 11-14 semanas los tapones
El sitiotrofoblasto crea empiezan a descomponerse, y la sangre
un tapón en las arterias materna empieza a fluir y la
espirales para prevenir concentración de oxígeno aumenta.
la acumulación de
sangre, gracias a esto El espacio intervelloso contiene sangre
se puede prevenir un materna, procedente de las lagunas,
aborto. proveniente de las arterias endometriales
espirales de la decidua basal.
El amnios y el corión liso se fusionan para formar la membrana
amniocoriónica que a su vez se fusiona con la decidua capsular, tras la
desaparición de esta se adhiere a la decidua basal.
Los troncos vellosos se bañan continuamente por la sangre materna
que circula por los espacios intervellosos.
La membrana amniocorionica ---> Es la que se rompe a la hora del trabajo
de parto es lo que llaman se rompió la fuente.
El intercambio de las distintas sustancias entre la madre y el feto se
produce a través de las vellosidades de los troncos vellosos, la
circulación esta separada por la membrana placentaria.
Circulación fetoplacentaria:
✓ La sangre escasamente oxigenada abandona el feto y alcanza la
placenta a través de las arterias umbilicales, en donde se une el
cordón a la placenta, las arterias se dividen en varias arterias
coriónicas que se ramifican en la placa coriónica antes de alcanzar
las vellosidades coriónicas.
✓ Gracias al sistema arteriocapilar-venoso, permite que la sangre
fetal quede muy cerca de la sangre materna, este sistema
proporciona una superficie amplia para el intercambio de los
productos metabólicos y gaseosos entre el feto y la madre.
✓ La sangre oxigenada se localiza en los capilares del feto, alcanza
las venas de pared fina que se continúan con las arterias
coriónicas hasta donde se inserta el cordón, estas venas
convergen y forman la vena umbilical que transporta sangre
oxigenada al feto.
En resumen, la circulación fetoplacentaria es dada por → vellosidades y
los vasos umbilicales.
Circulación maternoplacentaria:
✓ La sangre materna del espacio intervelloso esta temporalmente
fuera del sistema circulatorio materno.
✓ Las arterias espirales se abren espacio en el espacio intervelloso
por las aberturas de la cubierta citotrofoblástica.
✓ La sangre entra en el espacio intervelloso con una presión
considerablemente mayor, lo que se desplaza la sangre hacia la
placa coriónica que forma el techo del espacio intervelloso.
✓ La sangre retorna a la circulación materna a través de las venas
endometriales.
En resumen, la circulación maternoplacentaria es dada por → las
vellosidades bañadas por las arterias espirales y las venas endometriales.
Es una estructura compleja formada por tejidos extra fetales que
separan la sangre materna de la fetal.
✓ Antes de las 20 SDG → Esta compuesta por sincitiotrofoblasto,
citotrofoblasto, tejido vellositario (mesodermo extraembrionario) y
endotelio de los capilares.
- El líquido pasa a través de los espacios intervellosos, es un
filtrado de plasma materno y no contiene ninguna célula
sanguínea.
✓ Después de las 20 SDG → Esta compuesta por sincitiotrofoblasto,
tejido vellositario y endotelio de los capilares.
- Los eritrocitos maternos aparecen en la sangre intervelloso, los
eritrocitos fetales comienzan a producir hemoglobina fetal.
Nódulos sincitiales: Durante el tercer trimestre, un número
importante de núcleos del sincitiotrofoblasto, se agrega para
formar protrusiones multinucleadas.
Variedad de sistemas de transporte de sustancias que van desde
iones hasta macromoléculas:
✓ Receptores de hormonas y factores de crecimiento
✓ Enzimas
✓ Numerosas proteínas con funciones no específicas
✓ Placas epiteliales: Son adaptaciones morfogenéticas que facilitan
la difusión de sustancias entre las circulaciones materna y fetal.
✓ Oxígeno y nutrientes principalmente
✓ Agua y electrolitos se transfieren fácilmente a través de la placenta
✓ Desechos fetales (urea, creatinina, bilirrubina)
✓ Alta permeabilidad a la glucosa no así a la fructuosa Glut-1
✓ Aa´s → receptores específicos
✓ Vítaminas
✓ Hormonas esteroideas atraviesan la barrera placentaria desde la
sangre materna
✓ IgG maternas (En el primer embarazo se crean anticuerpos IgM,
para el segundo embarazo a la madre se le aplica la vacuna Anti
ROH que es un silenciador de anticuerpos).
✓ Síntesis y secreciones de hormonas placentarias (hCG, lactógeno
placentario humano, tirotroponina coriónica y corticotropinas
coriónicas).
Los hijos de madres diabéticas pueden presentar → Hiperinsulinismo,
Hipoglucemia a la hora de nacer y pueden nacer macrosómicos.
✓ Debe ocurrir 30 minutos después del parto (maniobra de Brandt-
Andrews).
✓ Parte del alumbramiento es la expulsión de la placenta,
membranas embrionarias, resto del cordón umbilical y decidua
materna.
✓ Los tejidos fetales no presentan antígenos extraños al sistema
inmunológico de la madre
✓ Bloqueo del sistema inmunológico que no reacciona a los
antígenos totales a las cuales se expone
✓ La barrera decidual local impida el reconocimiento inmunológico
del feto por parte de la madre
Variaciones en la forma placentaria, son dadas por alteraciones del
corión vellosos (mesodermo extraembrionario)
✓ Placenta accesoria: Aquella en las que las vellosidades persisten
en otras zonas y se producen diversas variaciones en la
configuración placentaria
✓ Placenta bilobular: Es la división de la placenta en dos lóbulos
separados unidos por vasos y membranas
✓ Placenta en herradura: En el corión velloso las proliferaciones
de el no se atrofian
✓ Placenta con otra coloración: El meconio que desecha el
embrión hace que la coloración de la placenta sea tipo verdosa
✓ Placenta acreta: Las vellosidades están unidas al miometrio, pero
no la invaden (78%)
✓ Placenta increta: Las vellosidades coriónicas invaden el
miometrio (17%)
✓ Placenta percreta: Las vellosidades atraviesan la totalidad del
miometrio hasta el perimetrio (8%)
✓ Mola hidatiforme: Si dos espermatozoides fecundan un ovocito
y el pronúcleo femenino degenera, el genoma materno no
participa en el desarrollo del cigoto, se produce un desarrollo
excesivo del trofoblasto en el cual el embrión esta degenerado o
casi inexistente.
Mola hidatiforme
Placenta bilobular
✓ Enfermedad hemolítica del RN
✓ Preeclampsia
✓ Síndrome de alcohol fetal
✓ Rubeola congénita
Enf. Hemolítica del RN Síndrome alcohol fetal
También podría gustarte
- Morfologia de La Placenta MCDocumento19 páginasMorfologia de La Placenta MCMaria Asteria Andrade33% (3)
- Disco Germinativo BilaminarDocumento52 páginasDisco Germinativo BilaminarPamela Navarro HernándezAún no hay calificaciones
- Placenta y Barrera PlacentariaDocumento21 páginasPlacenta y Barrera PlacentariaAna Laura Reyes MoralesAún no hay calificaciones
- TEMA 11 - Membranas Fetales y Placenta2Documento59 páginasTEMA 11 - Membranas Fetales y Placenta2melanydcn23Aún no hay calificaciones
- Histologia de La PlacentaDocumento6 páginasHistologia de La PlacentaRepuesto BuenoAún no hay calificaciones
- Membranas Fetales y PlacentaDocumento59 páginasMembranas Fetales y PlacentaCynthia SchzAún no hay calificaciones
- Placenta y Anexos PlacentariosDocumento57 páginasPlacenta y Anexos PlacentariosIrwin SanchezAún no hay calificaciones
- PLACENTACIONDocumento5 páginasPLACENTACIONLucia BorsiniAún no hay calificaciones
- Placenta y Membranas FetalesDocumento4 páginasPlacenta y Membranas FetalesDiana CabargaAún no hay calificaciones
- PLACENTA Y MEMBRANAS ExpoDocumento36 páginasPLACENTA Y MEMBRANAS ExpoStark TAún no hay calificaciones
- Tema 2 Adaptación Del Recien NacidoDocumento27 páginasTema 2 Adaptación Del Recien NacidoIrene JuarezAún no hay calificaciones
- Informe de La Placenta y Las Membranas FetalesDocumento9 páginasInforme de La Placenta y Las Membranas FetalesLeo Cruz100% (2)
- Embriología IIDocumento22 páginasEmbriología IIStefanny OlivaAún no hay calificaciones
- Membranas Fetales y PlacentaDocumento6 páginasMembranas Fetales y PlacentaErickAún no hay calificaciones
- Del Tercer Mes Al NacimientoDocumento52 páginasDel Tercer Mes Al NacimientoMarcos DantasAún no hay calificaciones
- Placenta y Anexos ExtraembrionariosDocumento11 páginasPlacenta y Anexos Extraembrionariosannabella del vecchioAún no hay calificaciones
- Conferencia 12 Parto y PlacentaDocumento68 páginasConferencia 12 Parto y Placentashesly ruizAún no hay calificaciones
- Morfo-Fisiología de Los Anexos OvularesDocumento39 páginasMorfo-Fisiología de Los Anexos OvularesJhonatanAún no hay calificaciones
- PlacentaDocumento50 páginasPlacentaJose Fernando Palma Ramírez100% (1)
- 3.-Unidad Feto PlacentariaDocumento46 páginas3.-Unidad Feto PlacentariaOrlando Bustamante Fernandez100% (2)
- Resumen Placenta Embriologia CarlsonDocumento5 páginasResumen Placenta Embriologia CarlsonRo KutnerAún no hay calificaciones
- Placenta, Cordón Umbilical, AmniosDocumento20 páginasPlacenta, Cordón Umbilical, AmniosDhana Abigail Cerna GutierrezAún no hay calificaciones
- Clase 2 Fisiologia Placentaria 2 - 577982610Documento57 páginasClase 2 Fisiologia Placentaria 2 - 577982610Carla TtitoAún no hay calificaciones
- Vii CuestionarioDocumento4 páginasVii CuestionarioGabriela Mamani TrujilloAún no hay calificaciones
- Membranas Fetales y PlacentaDocumento22 páginasMembranas Fetales y PlacentaAlexander LiebscherAún no hay calificaciones
- PLACENTADocumento6 páginasPLACENTAPalaciios MiichelleAún no hay calificaciones
- PLACENTACIONDocumento26 páginasPLACENTACIONLIZETH CARDENAS MAUCAYLLEAún no hay calificaciones
- Anatomía y Fisiología de La PlacentaDocumento6 páginasAnatomía y Fisiología de La PlacentaAshley GarzonAún no hay calificaciones
- Formacion de Membranas FetalesDocumento60 páginasFormacion de Membranas FetalesEleazar Santos OrtizAún no hay calificaciones
- Informe (Membranas Fetales y Placenta) - Mariana JiménezDocumento15 páginasInforme (Membranas Fetales y Placenta) - Mariana JiménezMariana JiménezAún no hay calificaciones
- Resumen Embrio 5 PlacentaDocumento9 páginasResumen Embrio 5 Placentalucasreal.tapiaAún no hay calificaciones
- 1 Placenta y Anexos OvularesDocumento40 páginas1 Placenta y Anexos OvularesClelia LoyolaAún no hay calificaciones
- Anexos EmbrionariosDocumento6 páginasAnexos Embrionariosmarianafioravanti3Aún no hay calificaciones
- Capítulo 7 - Placenta y Membranas FetalesDocumento68 páginasCapítulo 7 - Placenta y Membranas FetalesNatalia MendezAún no hay calificaciones
- PLACENTADocumento44 páginasPLACENTAShantal CárdenasAún no hay calificaciones
- Anexos OvularesDocumento11 páginasAnexos OvularesEstephany CBAún no hay calificaciones
- Placenta ResumenDocumento11 páginasPlacenta ResumenJose Fernando Palma RamírezAún no hay calificaciones
- Placenta Cordon Umbilical y Membranas FetalesDocumento15 páginasPlacenta Cordon Umbilical y Membranas FetalesKatherine JuradoAún no hay calificaciones
- Corion Frondoso y Decidua Basal..NIÑO (Maquina)Documento5 páginasCorion Frondoso y Decidua Basal..NIÑO (Maquina)Jhon Leny SDAún no hay calificaciones
- Anexos Embrionarios y PlacentaDocumento7 páginasAnexos Embrionarios y PlacentaAmal Calcagni100% (1)
- Morfología de La PlacentaDocumento6 páginasMorfología de La PlacentaJessie Keridwen Rodriguez AlorAún no hay calificaciones
- 18 RESUMENplacentaDocumento7 páginas18 RESUMENplacentaambargayAún no hay calificaciones
- Desarrollo Placetario y FetalDocumento30 páginasDesarrollo Placetario y FetalAlejandra AlvaradoAún no hay calificaciones
- PLACENTA OBSTETRICIA Tema 2 Unidad 2Documento5 páginasPLACENTA OBSTETRICIA Tema 2 Unidad 2Gabriel CornielAún no hay calificaciones
- PlacentaDocumento16 páginasPlacentaEstefanía RiveraAún no hay calificaciones
- Clase Fisiologia PlacentariaDocumento4 páginasClase Fisiologia PlacentariaJaviera UribeAún no hay calificaciones
- Clase 10. Membranas Fetales y PlacentaDocumento56 páginasClase 10. Membranas Fetales y PlacentaAntony LunaAún no hay calificaciones
- PLACENTADocumento4 páginasPLACENTAAprender Medicina Clases ParticularesAún no hay calificaciones
- Placenta y Cordón UmbilicalDocumento3 páginasPlacenta y Cordón UmbilicalWismichu 4kAún no hay calificaciones
- 1.2 Anexos Fetales y Líquido AmnióticoDocumento16 páginas1.2 Anexos Fetales y Líquido AmnióticoPao VasconezAún no hay calificaciones
- Anexos Embrionarios y PlacentaDocumento7 páginasAnexos Embrionarios y PlacentaXimena Véliz DaudAún no hay calificaciones
- Placenta y Membranas Fetales JikijijDocumento10 páginasPlacenta y Membranas Fetales JikijijadrianaAún no hay calificaciones
- 05-Anexos EmbrionariosDocumento10 páginas05-Anexos EmbrionariosNoemi BarjaAún no hay calificaciones
- PLACENTADocumento11 páginasPLACENTAnajidaelmasri100% (2)
- Placenta y Membranas FetalesDocumento31 páginasPlacenta y Membranas FetalesJuan Pablo Laurent HernandezAún no hay calificaciones
- 14 Placenta y Tejidos ExtraembrionariosDocumento9 páginas14 Placenta y Tejidos ExtraembrionariosCarlosh Parrá OsunaáAún no hay calificaciones
- Formacion de La PlacentaDocumento5 páginasFormacion de La PlacentaArthur Gam CaAún no hay calificaciones
- Del Tercer Mes Al Nacimiento - Almejo González Angélica MontserratDocumento9 páginasDel Tercer Mes Al Nacimiento - Almejo González Angélica Montserratangelica almejoAún no hay calificaciones
- Embarazo, parto y lactancia del bebéDe EverandEmbarazo, parto y lactancia del bebéAún no hay calificaciones
- Enfermedades MitocondrialesDocumento7 páginasEnfermedades MitocondrialesSandra Herrera EsparzaAún no hay calificaciones
- Patologías MendelianasDocumento11 páginasPatologías MendelianasSandra Herrera EsparzaAún no hay calificaciones
- Arcos FaríngeosDocumento7 páginasArcos FaríngeosSandra Herrera EsparzaAún no hay calificaciones
- Sisteme DigestivoDocumento12 páginasSisteme DigestivoSandra Herrera EsparzaAún no hay calificaciones
- Bitacora Ciclo Vital Prenatal.Documento24 páginasBitacora Ciclo Vital Prenatal.maris dAún no hay calificaciones
- Neurodesarrollo JaniDocumento3 páginasNeurodesarrollo Janikeydi vazquezAún no hay calificaciones
- Sindrome de PatauDocumento3 páginasSindrome de PatauIgnacio Díaz ZentenoAún no hay calificaciones
- Enfermedad Pélvica InflamatoriaDocumento23 páginasEnfermedad Pélvica InflamatoriaOsmar RazoAún no hay calificaciones
- Fármacos en EmbarazoDocumento4 páginasFármacos en EmbarazoJose DavidAún no hay calificaciones
- Etapa PrenatalDocumento18 páginasEtapa PrenatalKarol AmasifenAún no hay calificaciones
- Freyermuth 2015 La Partería en México Desde El Punto de Vista de Las UsuariasDocumento23 páginasFreyermuth 2015 La Partería en México Desde El Punto de Vista de Las UsuariasEdgar Uriel Rodriguez MuñozAún no hay calificaciones
- Ciudadania Tarea1Documento6 páginasCiudadania Tarea1JorDan Farro ChavezAún no hay calificaciones
- Turrillas Munoz, MaiderDocumento88 páginasTurrillas Munoz, Maidercarolina bienzobasAún no hay calificaciones
- Cuidados de Enfermería en El Puerperio Normal y ComplicacionesDocumento36 páginasCuidados de Enfermería en El Puerperio Normal y ComplicacionesEmerson Gabriel ReyesAún no hay calificaciones
- LRPD Hiperbilirrubinemia 3Documento29 páginasLRPD Hiperbilirrubinemia 3Fabiola Padilla VásquezAún no hay calificaciones
- Diabetes Mellitus Gestacional: Elizondo de La Torre MónicaDocumento86 páginasDiabetes Mellitus Gestacional: Elizondo de La Torre MónicaYolpa Figueroa PorrasAún no hay calificaciones
- Medicina Legal - Semana 5. Orientac Estudio IndependienteDocumento8 páginasMedicina Legal - Semana 5. Orientac Estudio IndependienteNormaAún no hay calificaciones
- Parto de UrgenciasDocumento2 páginasParto de UrgenciasEster Naval FebreroAún no hay calificaciones
- Mecanismo Del PartoDocumento26 páginasMecanismo Del Partoneyerli leivaAún no hay calificaciones
- 3 Dr. Bully y El Bebe Secreto - Larissa de SilvaDocumento164 páginas3 Dr. Bully y El Bebe Secreto - Larissa de SilvaMetamorphosis Psicología100% (1)
- RCP NeonatalDocumento41 páginasRCP Neonatalcarlospat1908Aún no hay calificaciones
- El Cervix-Anatomia E Histologia NormalesDocumento28 páginasEl Cervix-Anatomia E Histologia Normalesbella gonzalezAún no hay calificaciones
- Vacas Que Ciclan Pero No PreñanDocumento21 páginasVacas Que Ciclan Pero No PreñanWalter Ezequiel CondoriAún no hay calificaciones
- Infografía de TERAS en El PerúDocumento2 páginasInfografía de TERAS en El PerúJazmin Ramos FloresAún no hay calificaciones
- IMFORME DE INTERNADO-TaniaDocumento89 páginasIMFORME DE INTERNADO-TaniaMarisol STAún no hay calificaciones
- ToxoplasmosisDocumento1 páginaToxoplasmosisAlejandraAún no hay calificaciones
- Educacion Integral en SexualidadDocumento81 páginasEducacion Integral en Sexualidadhugo madridAún no hay calificaciones
- 1er ResumenDocumento9 páginas1er ResumenGabriella MonasterioAún no hay calificaciones
- Guia 14Documento15 páginasGuia 14Diego RuizAún no hay calificaciones
- Biologia GametogenesisDocumento3 páginasBiologia GametogenesisJuan valentin Cercado AlarcónAún no hay calificaciones
- Sentencia T043 de 2020Documento4 páginasSentencia T043 de 2020Luis Gabriel Vargas MosqueraAún no hay calificaciones
- TALLER SISTEMA ENDOCRINO 2020 Convertido 1Documento15 páginasTALLER SISTEMA ENDOCRINO 2020 Convertido 1Lizbeth AlejandraAún no hay calificaciones
- Cuidados de La Madre Después Del AltaDocumento16 páginasCuidados de La Madre Después Del AltaAna LauAún no hay calificaciones
- Aborto y Fetiches Del Satanismo Masc3b3n y Quc3a9 Es El LimboDocumento3 páginasAborto y Fetiches Del Satanismo Masc3b3n y Quc3a9 Es El LimboJuan BerrocalAún no hay calificaciones