Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hipersensibilidad Capitulo 15
Cargado por
Paola Tejeda.Descripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Hipersensibilidad Capitulo 15
Cargado por
Paola Tejeda.Copyright:
Formatos disponibles
Hipersensibilidad - Capítulo
15
Inmunología
Universidad Autónoma de Durango (UAD) - Cdmx
11 pag.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
ALERGIA, HIPERSENSIBILIDADES E INFLAMACIÓN CRÓNICA
PAUL PORTIER Y CHARLES RICHET: Fueron los primeros en describir HIPERSENSIBILIDAD. Con el experimento en perros, se
inyectó la toxina una segunda vez pero reaccionaron peor, acuñando el término “anafilaxia”.
Existen múltiples tipos de hipersensibilidad:
o Hipersensibilidad inmediata: ocurren en reacciones de anticuerpo – antígeno
o Hipersensibilidad de tipo tardado (DTH): ocurren en reacciones de células T
Gell y Coombs: propusieron esquema de clasificación para distinguir entre los diversos tipos de hipersensibilidad
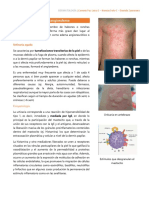
HIPERSENSIBILIDAD TIPO I: mediada por anticuerpos IgE e incluyen muchas de las alergias más comunes a alergenos
respiratorios, como polen y ácaros del polvo.
HIPERSENSIBILIDAD TIPO II: se producen por la unión de IgG o IgM a la superficie de células huésped, que a
continuación son destruidas por mecanismos mediados por complemento o mediados por células.
HIPERSENSIBILIDAD TIPO III: complejos de antígeno – anticuerpo depositados sobre células del huésped inducen
fijación de complemento y una respuesta inflamatoria resultante.
HIPERSENSIBILIDAD TIPO IV: se producen por activación inapropiada de células T.
EL TÉRMINO ALERGIA: apareció con el pediatra CLEMENS VON PIRQUET.
Casi todas las alergias respiratorias se producen por la generación de anticuerpos IgE y por ende, es de tipo I.
Otros tipos de alergia, como la respuesta a hiedra venenosa, es mediada por células T, por ende, es de tipo IV.
ALERGIA: HIPERSENSIBILIDAD DE TIPO I
Son las reacciones alérgicas más comunes, entre ellas fiebre del heno, asma, dermatitis atópica y alergias alimentarias.
Los anticuerpos IgE son las causa de hipersensibilidad
Kimishige Ishizaka y Teruko Ishizaka identificaron IgE, principales moléculas efectoras de reacciones de
hipersensibilidad mediada por anticuerpos tipo I.
Los Ishizaka se fundamentaron en la investigación realizada por K. Prausnitz y H. Kustner inyectaron suero en una
persona alérgica en la piel de un individuo no alérgico, se detectó una reacción de RONCHA Y RUBOR llamada reacción
P-K.
La reacción tipo I es iniciada por la interacción entre antígeno IgE y antígeno multivalente.
Individuos SANOS sólo generan anticuerpos IgE en respuesta a infecciones parasitarias.
Otras personas, denominadas ATÓPICAS generan anticuerpos IgE contra antígenos ambientales comunes:
FORMAS EN QUÉ LOS ALÉRGENOS GENERAN ESTE TIPO DE HIPERSENSIBILIDAD
Muchos alérgenos tienen actividad enzimática extractos de alergeno de ácaros del polvo y de cucarachas, hongos y
bacterias, tienen actividad de proteasas alta. estas proteasas alteran la integridad de las uniones de células
epiteliales permiten que los alérgenos tengan acceso a las células.
Una proteasa (DER P 1) producida por el ácaro del polvo, dividen componentes del complemento en la superficie
mucosa y los activan otras dividen receptores activador por proteasa sobre la superficie de células inmunitarias y los
activan aumenta la inflamación.
Otros alérgenos contienen PATRONES MOLECULARES ASOCIADOS A AGENTE PATÓGENO O PAMP, capaces de
interactuar con receptores del sistema innato e iniciar cascada de respuestas que conducen a la alergia.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
Muchos alergenos entran al huésped por medio de tejidos mucosos a concentraciones muy bajas que tienden a
predisponer al individuo a generar respuestas TH2, lo que da pues a la secreción de IgE por células B. ¿???
Los anticuerpos IgE actúan al formar enlaces covalentes de receptores Fcε sobre la superficie de células de la inmunidad innata
Los anticuerpos IgE solos NO son destructivos. Causan hipersensibilidad mediante unión a receptores Fc específicos
para sus regiones constantes (FcεR), los cuales son expresados por mastocitos, basófilos y eosinófilos (innata).
La unión de IgE a FcεR activa granulocitos induce cascada de señalización las células liberan hacia la sangre el
contenido de gránulos (desgranulación) el contenido de los gránulos varía de una célula a otra, pero típicamente es
histamina, heparina y proteasas junto con otros mediadores que son sintetizados por granulocitos activados
(leucotrienos, prostaglandinas, quimiocinas y citocinas) causan síntomas de alergia.
La vida media sérica de la IgE 2-3 días, pero unida a su receptor FcεR es estable durante semanas.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
EXISTEN DOS RECEPTORES DIFERENTES:
o FcεRI (receptor tipo 1 de la fracción constante epsilón): de ALTA AFINIDAD, del cual dependen casi todos
los síntomas que se asocian con alergia. Los mastocitos y los basófilos expresan de manera constitutiva
cifras altas este receptor, que se une a IgE con una constante de afinidad alta de 10 10 M-1. Los eosinófilos,
células de Langerhans, monocitos y plaquetas también expresan este receptor pero a cifras más bajas.
o ESTRUCTURA FCεRI: Casi todas las células expresan una forma tetramérica de este receptor, incluye una
CADENA ALFA Y CADENA BETA, Y DOS CADENAS γ idénticas con enlaces disulfuro.
Los monocitos y plaquetas expresan una forma alternativa, que carece de CADENA BETA.
Las cadenas ALFA son miembros de la superfamilia de la inmunoglobulina se unen a las
cadenas pesadas de IgE, mientras que las cadenas BETA y GAMMA se encargan de la
transducción de señal. Contienen ITAM.
La formación de enlace covalente de IgE induce la agregación y migración de receptores hacia
balsas de lípido de la membrana seguido por fosforilación de motivos ITAM por tirosina
cinasas asociadas moléculas adaptadoras se acoplan sobre los residuos de tirosina fosforilados
inician cascada de señalización que culminan en activación de enzima y/o factor de
transcripción.
La señalización de FCεRI:
1. Desgranulación de vesículas que contienen mediadores inflamatorios
2. Expresión de citocinas inflamatorias
3. Conversión de ácido araquidónico en leucotrienos y prostaglandinas, dos
mediadores lípidos en inflamación, todo por los mastocitos y basófilos.
Llega el alérgeno a la célula dendrítica se presenta a TH2 que secreta IL-4, IL-13 hace que las células plasmáticas boten IgE
la IgE se pega a los mastocitos a su receptor de fracción constante epsilón 1 estos mastocitos llegan al lugar de la sensibilización
cuando se exponga por SEGUNDA VEZ al alérgeno ocurre la degranulación, los mastocitos liberan amonas vasoactivas
(histamina) mediadores causan contracción de músculo liso, permeabilidad vascular aumentada y vasodilatación.
o FcεRII (o CD23): de BAJA AFINIDAD, regula la producción de IgE por células B, así como su transporte a
través de células. Afinidad de 1 × 106 M−1.
o CD23 es estructuralmente distinto a FCεRI (Es una lectina y una proteína de membrana tipo II) y existen
dos isoformas que difieren en el dominio citoplasmático N terminal:
CD23a: se encuentra sobre células B activadas
CD23b: es inducida sobre diversos tipos de células por la citocinas IL-4. Generada por proteólisis
de la molécula de superficie.
CD23 no sólo se une a IgE sino también al receptor de complemento CD21.
Ambas isoformas pueden estás unidas a una moléculas soluble (IgE o CD21) o unida a membrana.
Si CD23 soluble se une a CD21 sobre las células B que sintetizan IgE IgE AUMENTA
Cuando CD23 se une a membrana y a IgE IgE queda SUPRIMIDA.
PERSONAS ATÓPICAS: presentan cifras de CD23 altas de superficie y soluble.
LA SEÑALIZACIÓN DE RECEPTOR DE IgE SE ENCUENTRA ESTRECHAMENTE REGULADA
Mecanismos por los cuales la señalización del receptor puede ser inhibida:
COAGRUPACIÓN CON RECEPTORES INHIBIDORES:
o receptores de linfocito, incluso FcγRIIB, portan motivos de inhibición de inmunorreceptores basados en
tirosina (ITAM) La formación de enlaces covalentes de estos receptores conduce a INHIBICIÓN.
o Los mastocitos expresan tanto el FcεRI activador como el FcγRIIB inhibidor por ende, si un alérgeno se
une a moléculas de IgG como de IgE, desencadena señales por medio de ambos receptores de Fc. domina
la señal INHIBIDORA.
Se usa como tratamiento a personas atópicas por esto, produciendo que produzcan MAS IgG entra más IgG antialergeno
produzcan, más alta es la probabilidad de que los alergenos coagrupen receptores FcεRI con receptores FcγRIIB inhibidores
LAS CÉLULAS DE LA INMUNIDAD INNATA PRODUCEN MOLÉCULAS DE LAS CUALES DEPENDEN LOS SÍNTOMAS DE
HIPERSENSIBILIDAD TIPO I
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
las manifestaciones clínicas de la hipersensibilidad tipo I dependen de las moléculas liberadas por mastocitos, basófilos
y eosinófilos en respuesta a la formación de enlaces cruzados con FcεRI. Estos mediadores inflamatorios actúan sobre
tejidos locales, así como sobre poblaciones de células efectoras secundarias, como eosinófilos, neutrófilos, linfocitos T,
monocitos y plaquetas.
En una respuesta normal a PARASITOS: estos mediadores inician procesos de defensa buenas, como vasodilatación y
mayor permeabilidad, que ayuda al flujo de entrada de células plasmáticas y células inflamatorias para atacar al agente
patógeno.
Por lo que la liberación inducida por ALERGENOS, da lugar a incrementos innecesarios de la permeabilidad vascular e
inflamación que llevan a daño de tejido.
Los mediadores moleculares pueden clasificarse como PRIMARIOS o SECUNDARIOS.
o MEDIADORES PRIMARIOS: son preformados y almacenados en gránulos antes de activación celular. Los más
importantes son Histamina, Proteasas, Factor quimiotáctico de neutrófilos (NCF) y Heparina.
o MEDIADORES SECUNDARIOS: son sintetizados después de activación de la célula blanco, o liberados por la
desintegración de fosfolípidos de membrana durante el proceso de desgranulación. Son el Factor activador
de plaquetas (PAF), Leucotrienos, Prostaglandinas, Bradicininas, y citocinas y quimiocinas.
DESCRIPCIÓN DE LOS MEDIADORES:
HISTAMINA: se forma por la descarboxilación del aminoácido histidina, componente importante de los mastocitos
(10%) sus efectos se observan en minutos una vez liberada por los mastocitos la histamina se une a uno de
cuatro receptores de histamina diferentes H1, H2, H3, H4 estos receptores tienen diferentes distribuciones en los
tejidos.
Casi todos los efectos de la histamina en las reacciones están mediados por la unión de histamina a receptores H1
esta unión induce contracción de músculo liso intestinal y bronquial, aumenta permeabilidad de vénulas y secreción
aumentada de moco
Cuando la histamina se una a receptores de H2 aumenta la vasopermeabilidad (por contracción de células
endoteliales) y vasodilatación (al relajar el músculo liso de vasos sanguíneos), estimula glándulas exocrinas y aumenta
la liberación de ácido en el estómago. / La unión de histamina a H2 sobre mastocitos y basófilos SUPRIME
DESGRANULACIÓN. así la histamina ejerce retoalimentación negativa sobre la liberación adicional de mediadores.
(Cómo que se une y desgranula??? Como aumenta la vasopermeabilidad entonces etc?) UNION A H2 INHIBE
TODA HISTAMINA contiene las células cebadas (importante***)
LEUCOTRIENOS Y PROSTAGLANDINAS
Como mediadores secundarios, no se forman hasta que el mastocito pasa por desgranulación y la emisión de señales
de fosfolipasa inicia la desintegración enzimática de fosfolípidos en la membrana plasmática. generando
prostaglandinas y leucotrienos.
En una respuesta asmática mediada por hipersensibilidad tipo I la contracción inicial de los músculos lisos bronquial
y traqueal está mediada al principio por histamina después de 30 a 60s los leucotrienos y prostaglandinas emiten
señales para una contracción adicional.
Los leucotrienos son 1000 veces más potentes para mediar la broncoconstricción que la histamina, también son
potentes estimuladores de permeabilidad vascular y secreción de moco.
CITOCINAS Y QUIMIOCINAS
Los mastocitos, basófilos y eosinófilos secretan IL-4, IL-5, IL-8, IL-13, GM-CSF, TNF – alfa. Llevan al reclutamiento
de células inflamatorias (neutrófilos y eosinófilos).
La IL-4 y la IL-13 estimulan TH2 así aumenta IgE por células B.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
La IL-5 recluta eosinófilos y los activa.
Concentraciones altas de TNF – alfa secretado por mastocitos contribuye al choque en la anafilaxia sistémica.
IL-8 actúa como factor quimiotáctico y atrae más neutrófilos, basófilos.
GM-CSF estimula la producción y activación de células mieloides, como granulocitos y macrófagos.
LA HIPERSENSIBILIDAD TIPO I TIENE RESPUESTA TANTO TEMPRANA COMO TARDÍA
RESPUESTA TEMPRANA: ocurre minutos después de la exposición a alergeno, se produce por la liberación de
histamina, leucotrienos y prostaglandinas a partir de mastocitos locales.
RESPUESTA TARDÍA: horas después, la hipersensibilidad tipo 1 disminuye, los mediadores liberados (TNF- alfa, IL-1)
inducen inflamación. Las citocinas liberadas por mastocitos, TNF – alfa y IL-1 Aumentan la expresión de moléculas de
adhesión celular sobre células epiteliales venulares, lo que facilita el flujo de entrada de neutrófilos, eosinófilos y
células TH2 que caracteriza a esta fase. los eosinófilos tienen un papel principal en la fase tardía el factor
quimiotáctico de eosinófilos, liberado por mastocitos durante la reacción inicial, atrae a más eosinófilos al sitio
afectado. las citocinas liberadas en el sitio (IL-3, IL-5, GM-CSF) contribuyen al crecimiento y diferenciación de
eosinófilos son activados por la unión a antígeno cubierto con anticuerpo esto da pie a desgranulación los
neutrófilos, otro principal en la tardía, son atraídos en la reacción tipo 1 en proceso por el factor quimiotáctico de
neutrófilos liberado por los mastocitos en desgranulación una vez activados, los neutrófilos secretan enzimas líticas,
factor activador de plaquetas y leucotrienos.
TERCERA FASE: empieza en el 3-4 días después de la exposición al antígeno. También se caracteriza por una infiltración
masiva de eosinófilos pero a diferencia de la segunda fase, requiere la presencia de basófilos. (DUDA, ENTONCES SON
TRES FASES; TEMPRANA, TARDÍA Y MÁS TARDÍA???)
Temprana: histamina (ANTIHISTAMÍNICOS) / tardía: leucotrienos, prostaglandina (CORTISONA) / Mas tardía
HAY VARIAS CATEGORÍAS DE REACCIONES DE HIPERSENSIBILIDAD TIPO I
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
Anafilaxia sistémica: Es un estado tipo choque, y a menudo mortal, que ocurren en minutos después de la exposición a
un alérgeno. Es iniciada por alérgeno introducido directamente al torrente sanguíneo o absorbido a partir del intestino
o piel. Sus síntomas; dificultad para respirar, disminución de la presión arterial que lleva a choque anafiláctico,
contracción de músculos lisos que conduce a defecación, micción y constricción bronquiolar. Esto da a pie a asfixia.
todos estos síntomas se deben a desgranulación rápida, mediada por anticuerpos, mastocitos y a los efectos sistémicos
de su contenido.
o Epinefrina: mejor fármaco para tratar reacciones anafilácticas sistémicas, contrarresta efectos de la
histamina, leucotrienos, al relajar los músculos lisos de las vías respiratorias y disminuir la permeabilidad
vascular. También mejora el gasto cardíaco para prevenir colapso vascular durante una reacción anafiláctica.
Reacciones de hipersensibilidad localizadas (atopia):
o las alteraciones patológicas se limitan a un tejido u órgano blanco específico, y a menudo ocurren en
superficies epiteliales expuestas por primera vez a alergenos.
o Las alergias atópicas comprenden trastornos mediados por IgE; rinitis alérgica (fiebre del heno), asma,
dermatitis atópica (eccema) y alergias alimentarias.
o El trastorno atópico más común (50%) rinitis alérgicas o fiebre del heno. por inhalación de alergenos
comunes como pólenes, polvo, antígenos virales, que reaccionan con IgE unidas a mastocitos sensibilizados
en mucosas conjuntival y nasal induciendo la liberación de histamina y heparina a partir de mastocitos
vasodilatación, permeabilidad capilar aumentada y producción de exudados en ojos y vías respiratorias.+
o Asma intrínseca: un ataque de asma puede ser inducido por ejercicio o frío, independiente a estimulación
por alérgeno.
o Los pacientes asmáticos: pueden tener predisposición genética, con cifras anormales de receptores para
neuropéptidos (sustancia P) que contraen músculos lisos, y expresión disminuida de receptores para
péptido intestinal vasoactivo, que relaja músculos lisos.
o La dermatitis atópica (eccema alérgico): es una enfermedad inflamatoria de la piel, y es otro ejemplo de
afección atópica. Frecuente en niños, en lactantes. Cifras IgE altas. Presenta erupciones cutáneas
eritematosas que se llenan con pus.
o Alergia alimentaria (atópica también): más frecuentes en lactantes, alérgenos más comunes: leche de vaca,
huevos, cacahuates, frutos secos, soya, trigo, pescado y mariscos. Todos los alérgenos son glucoproteínas
hidrosolubles estables ante calor, ácido, proteasas y por eso se digieren lentamente. (cacahuates > Ara h 1)
promueven Th2 y producción de IgE.
En personas asmáticas: números altos de TH2, y cifras altas de IL-4 introducen un sesgo en la diferenciación de células T CD4
activadas hacia el estado TH2 cromosoma 5, 5q31-33
TRATAMIENTO:
Evitar alérgenos
Hiposensibilización (inmunoterapia) : exposición repetida a dosis crecientes de alergenos. más eficaz ¿cómo
funciona? Las repeticiones inducen un incremento en CÉLULAS T REGULADORAS que producen TGF-BETA y IL-10.
También aumenta anticuerpos IgG (IgG4) e inhiben la unión de IgE.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
Antihistamínicos, antagonista de leucotrieno y corticosteroides inhalados:
o Rinitis alérgica antihistamínicos.
Receptores H1 son bloqueados por difenhidramina y clorfeniramina (primera generación)
pueden cruzar barrera hematoencefálica y actúa sobre receptores H1 en sistema nervioso y
genera somnolencia. También se unen a receptores de acetilcolina muscarínicos induce
resequedad de boca, retención urinaria, estreñimiento, latidos cardíacos lentos y sedación.
Fexofenadina, Loratadina y desloratadina (segunda generación) muestran menos reactividad
cruzada con receptores muscarínicos.
Montelukast (antagonista de leucotrieno) también trata y tiene efectividad como
antihistamínicos.
Corticoesteroides inhalados: reduce inflamación al inhibir células de inmunidad innata.
INMUNOTERAPÉUTICA:
Anticuerpos anti – IgE: omalizumab: se une a región Fc de la IgE e interfiere en
interacción IgE-FcεR.
Epinefrina o agonista de epinefrina (albuterol) aumenta producción del segundo mensajero
cAMP contrarrestan broncoconstricción y desgranulación de mastocitos. Se unen a proteína G.
o HIPÓTESIS DE LA HIGIENE: exposición a patógenos beneficia a estimular el sistema inmune, existe un
desequilibrio en el útero por mayor TH2, y se equilibra con infecciones en recién nacido. Pero si es muy
limpio el rollo pues no se enferma y no desarrolla TH1. Y
REACCIONES DE HIPERSENSIBILIDAD MEDIADA POR ANTICUERPOS (TIPO II)
Involucran destrucción celular mediada por ANTICUERPOS, por clases de inmunoglobulinas de cadena pesada que NO son IgE.
El anticuerpo unido a antígeno puede inducir muerte de la células unidas a anticuerpo por TRES MECANISMOS:
o 1. Subclases de inmunoglobulinas pueden activar el sistema de complemento, creando poros en la membrana de una célula extraña.
o 2. Los anticuerpos pueden mediar la destrucción celular por citotoxicidad mediada por células dependiente de anticuerpos (ADCC),
en la cual células citotóxicas portan receptores Fc se unen a región Fc de anticuerpos unidos a células y provocan muerte celular.
o 3. Anticuerpo unido a opsonina, permite que células fagocíticas con receptores Fc o C3b se unan a la célula cubierta con anticuerpos y
la fagociten.
REACCIONES DE TRANSFUSIÓN (EJEMPLO DE HIPERSENSIBILIDAD TIPO II):
Glucoproteínas sobre la membrana de eritrocitos pueden ser reconocidas como extrañas otras formas alélicas en la
sangre trasfundida.
Los tipos de sangre se denominan A, B u O, y los antígenos que se asocian con los tipos sanguíneos se identifican como
A, B y H, respectivamente.
Antígenos de tipo sanguíneo (ABH) son carbohidratos, más que proteínas.
Anticuerpos contra antígenos del grupo A: se unieron de manera predominante a residuos de N-acetil glucosamina
Anticuerpos contra antígenos del grupo B: se unieron a galactosa (Be a la galáctea)
Anticuerpos contra antígenos del grupo H: se unieron a residuos de fucosa.
El antígeno H está presente en todos los tipos de sangre.
Antígenos A, B, H son sintetizados por reacciones enzimáticas catalizadas por GLUCOSILTRANSFERASAS.
El paso final de la biosíntesis de antígenos A y B es catalizado por A y B transferasas, codificadas por alelos A y B en el
locus genético ABO.
Antígenos del tipo sanguíneo ABO existen sobre la superficie de eritrocitos, en secreciones corporales.
Anticuerpos dirigidos hacia antígenos ABH se denominan isohematoglutininas.
La mayoría de los adultos poseen anticuerpos IgM contra familia ABH que no expresan, esto porque los
microorganismo expresan antígenos carbohídrato similar a ABH e inducen células B las células B generan
anticuerpos para ABH.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
Así por ejemplo… individuo con tipo sanguíneo A reconoce epítopos tipo B sobre microorganismos y produce
isohemaglutininas contra los epítopos tipo B. este mismo individuo no muestra respuesta a epítopos tipo A sobre los
microorganismos, porque han sido tolerizados por epítopos A propios.
Si un individuo tipo A recibe transfusión con sangre con células tipo B, ocurre una reacción de transfusión en la cual las
isohemaglutininas anti B preexistentes se unen a células sanguíneas B y median su destrucción por lisis mediada por
complemento.
Los individuos con tipo sanguíneo O sólo expresan antígeno H. puede DONAR A CUALQUIERA pero tienen anticuerpos
que reaccionan con tipo A y tipo B. sus células productoras de anti A y anti B nunca estuvieron expuestas a antígenos A
o B y por ende, nunca fueron eliminadas.
Las manifestaciones clínicas de reacciones de transfusión producen HEMÓLISIS INTRAVASCULAR MASIVA (por
anticuerpos más complemento) de los eritrocitos transfundidos. las que empiezan de inmediato son por
incompatibilidades del grupo sanguíneo ABO (lisis por isohemaglutininas IgM) En HORAS se detecta hemoglobina
libre en el plasma, filtrada por riñones, dando HEMOGLOBINURIA.
Conforme la hemoglobina es degradada, el componente porfirina es metabolizado hacia bilirrubina, siendo a cifras
altas tóxico. provocando bilirrubinemia fiebre, escalofríos, náuseas, coagulación dentro de vasos sanguíneos,
dolor en región lumbar y hemoglobinuria.
Los anticuerpos contra otros antígeno del grupo sanguíneo, como FACTOR RH, se produce por trasfusiones de sangre
repetidas porque diferencias alélicas menores en estos antígenos pueden estimular la producción de anticuerpos.
anticuerpos como IgG son reacciones hemolíticas tardías (2-6 días después) no se detecta hemaglutinuria sólo
fiebre, bilirrubina aumentada, ictericia y anemia.
ENFERMEDAD HEMOLÍTICA DEL RECIÉN NACIDO (EJEMPLO HIPERSENSIBILIDAD TIPO II)
La enfermedad hemolítica del recién nacido aparece cuando anticuerpo IgG maternos específicos para antígenos del
grupo sanguíneo fetal cruzan la placenta y destruyen eritrocitos del feto.
Llamada eritroblastosis fetal, aparece cuando la madre y el feto expresan alelos diferentes del antígenos Rhesus (Rh)
La expresión del alelo D desencadena la respuesta inmunitaria más fuerte, por ende, los individuos portan el alelo D del
antígeno Rh se denominan Rh+
Una mujer Rh – fecundada por un padre Rh + está en peligro de presentar una respuesta al antígeno Rh, y rechazar a un
feto Rh +.
Los eritrocitos fetales están separados de la circulación materna por una capa de células en la placenta llamada
trofoblasto.
El primer embarazo con un feto Rh +, una mujer Rh-, por lo general no queda expuesta a suficientes eritrocitos fetales
como para activar las células B específicas para Rh de ella. Pero en el momento del parto, la separación entre la
placenta y la pared del útero permite que cantidades mayores de sangre fetal del cordón umbilical entren a la
circulación materna. Estos estimulan la producción de células plasmáticas y células B de memoria específicas para Rh
en la madre.
El anticuerpo IgM secretado elimina los eritrocitos fetales Rh+ de la circulación de la madre, pero quedan células de
memoria, una amenaza para cualquier embarazo subsiguiente con un feto Rh+.
La activación de células de memoria secretoras de IgG en un embarazo subsiguiente da lugar a la formación de
anticuerpo IgG anti Rh que, pueden cruzar la placenta y dañar eritrocitos fetales.
Además, la barrera hematoencefálica aun no se desarrolla completamente, y la acumulación de bilirrubina liposoluble
puede acumularse en el cerebro y causar daño cerebral.
La bilirrubina es desintegrada con exposición de la piel a luz UV.
Puede evitarse al administrar anticuerpos contra el antígeno Rh a la madre alrededor de las 28 semanas de embarazo y
en el transcurso de 24-48 h después del primer parto. RHOGAM estos anticuerpos se unen a cualquier eritrocitos
fetal que pueda haber entrado a la circulación de la madre y facilitan su eliminación antes de que pueda tener lugar
activación de células B y producción resultante de células de memoria.
En un embarazo subsiguiente con un feto Rh+, una madre que ha sido tratada con rhogam tiene pocas probabilidades
de producir anticuerpos IgG anti Rh así el feto está protegido contra el daño que ocurriría cuando estos anticuerpos
cruzan la placenta.
Los fetos tipo A o B portados por madres tipo O presentan estas reacciones más comúnmente.
Una madre tipo O puede desarrollar anticuerpo IgG contra los antígenos de grupo sanguíneo A o B por exposición a
antígenos de grupo sanguíneo fetal A o B en embarazos sucesivos.
Principal manifestación: aumento leve de bilirrubina con ictericia.
Exposición a luz UV puede desintegrar la bilirrubina y evitar daño cerebral.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
ANEMIA HEMOLÍTICA PUEDE SER INDUCIDA POR FÁRMACOS
Ciertos antibióticos (penicilina, cefalosporinas y estreptomicina) y otros fármacos como ibuprofeno y naproxeno
pueden absorberse de manera inespecífica a proteínas sobre membranas de eritrocitos, lo cual forma un complejo de
fármaco – proteína. estos complejos fármaco – proteína pueden inducir la formación de anticuerpos estos
anticuerpos se unen al fármaco absorbido sobre eritrocitos lo cual activa lisis mediada por complemento y así,
anemia progresiva
Si se suspende el fármaco, la anemia hemolítica desaparece.
La PENICILINA es notable porque puede inducir los cuatro tipos de hipersensibilidad con manifestaciones clínicas
diversas.
HIPERSENSIBILIDAD MEDIADA POR INMUNOCOMPLEJOS (TIPO III)
La reacción de anticuerpo con antígeno genera inmunocomplejos. En general, estos complejos facilitan la eliminación
de antígeno por células fagocíticas y eritrocitos.
Sin embargo, en algunos casos, la presencia de grandes números de inmunocomplejos llevan a reacciones de
hipersensibilidad tipo III que dañan tejido.
La magnitud de la reacción depende: del número, tamaño, distribución de los inmunocomplejos y la capacidad del
sistema fagocítico para eliminar complejos y así minimizarlos.
El depósito de estos inmunocomplejos da lugar al reclutamiento de componentes del complemento y neutrófilos hacia
el sitio, con lesión tisular resultante.
INMUNOCOMPLEJOS PUEDEN DAÑAR LOS TEJIDOS
La formación de complejos antígeno – anticuerpos ocurre como una parte normal de la respuesta inmunitaria
adaptativa por lo general va seguida por el reocnocimiento (por el receptor Fc) de los complejos por fagocitos, que
los fagocitan y destruyen, y/o por activación del complemento que da lugar a lisis de las células sobre las cuales se
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
encuentran los inmunocomplejos. en ciertas circunstancias, los inmunocomplejos son eliminados de manera
ineficiente y se depositan en vasos sanguíneos o tejidos inicia respuesta de hipersensibilidad tipo III.
o Estas circunstancias son:
1. Presencia de antígenos capaces de generar entramados de antígeno – anticuerpo extensos
2. Afinidad intrínseca alta de antígenos por tejidos particulares
3. Antígenos altamente cargados (afectan fagocitosis de inmunocomplejos)
4. Un sistema fagocítico alterado.
Los inmunocomplejos se unen a mastocitos, neutrófilos y macrófagos por medio de receptores Fc desencadena
liberación de mediadores vasoactivos y citocinas inflamatorias interactúan con el epitelio capilar e incrementan la
permeabilidad de los vasos sanguíneos se depositan los inmunocomplejos en paredes o tejidos e inicial respuesta
inflamatoria localizada la fijación de complemento da lugar a la producción de quimiocinas anafilatoxinas C3a y C5a
estas atraen más neutrófilos y macrófagos que son más activados por inmunocomplejos que se unen a sus
receptores Fc para secretar quimiocinas y citocinas, prostaglandinas y proteasas inflamatorias.
o Las proteasas digieren proteínas de la membrana basal: colágeno, elastina y cartílago.
o El daño está mediado también por radicales libres de oxígeno liberados por los neutrófilos
o Además, inmunocomplejos interactúan con plaquetas e inducen formación de coágulos.
El depósito de complejos da síntomas como: FIEBRE, URTICARIA (EXANTEMAS), DOLOR ARTICULAR, AGRANDAMIENTO
GANGLIO LINFÁTICO Y PROTEÍNURIA.
LOS AUTOANTÍGENOS PUEDEN ESTAR INVOLUCRADOS EN REACCIONES MEDIADAS POR INMUNOCOMPLEJOS
Si el antígeno en el inmunocomplejo es un autoantígeno, no puede ser eliminado y las reacciones de hipersensibilidad
tipo III no pueden resolverse con facilidad. aparecen respuestas tipo III crónicas por ejemplo, en el lupus
eritematoso sistémico, respuestas de anticuerpos persistentes a autoantígenos son una características que identifica la
enfermedad, y complejos son depositados en articulaciones, riñones, piel.
REACCIONES DE ARTHUS SON REACCIONES DE HIPERSENSIBILIDAD TIPO III LOCALIZADAS
Si se inyecta por via intradérmica un antígeno contra el cual existen grandes cantidades de anticuerpos circulantes el
antígeno se difunde hacia las paredes de vasos sanguíneos locales e inmunocomplejos grandes se precipitan cerca del
sitio de inyección. esta reacción inflamatoria alcanza un máximo alrededor de 4-10h después de la inyección.
“reacción arthus”
La inflamación en el sitio de una reacción de Arthus tumefacción, sangrado localizado, seguidos por depósito de
fibrina
Un individuo sensible a una picadura de insecto 4-10h mas tarde aparece reacción arthus típica, caracterizada por
edema y eritema.
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
Las reacciones de tipo Arthus intrapulmonares inducidas por esporas bacterianas, hongos o proteína fetales secas
también pueden causar neumonitis o alveolitos.
HIPERSENSIBILIDAD DE TIPO RETARDADO (TIPO IV) (DTH)
Ya me canse
Document shared on www.docsity.com
Downloaded by: Paolaht (araapaola@gmail.com)
También podría gustarte
- HIPERSENSIBILIDADES Cap15Documento11 páginasHIPERSENSIBILIDADES Cap15Mariana CaraveoAún no hay calificaciones
- Enfermedades Por HipersensibilidadDocumento49 páginasEnfermedades Por HipersensibilidadICCG IGLESIA CRISTIANA CIMIENTOS DE GLORIAAún no hay calificaciones
- Hipersensibilidad CarolineBarredoDocumento6 páginasHipersensibilidad CarolineBarredoCaroline BarredoAún no hay calificaciones
- Hipersensibilidad I y II-1 PDFDocumento27 páginasHipersensibilidad I y II-1 PDFEmanuelAún no hay calificaciones
- Mecanismos de HipersensibilidadDocumento11 páginasMecanismos de HipersensibilidadJimena Custodio GuevaraAún no hay calificaciones
- Hipersensibilidad Tipo IDocumento16 páginasHipersensibilidad Tipo IMelany HCAún no hay calificaciones
- Expo InmunoDocumento80 páginasExpo InmunoALAN ABRAHAM ARCADIA MONTOYAAún no hay calificaciones
- Hipersensibilidad Tipo IDocumento39 páginasHipersensibilidad Tipo IAnthony willyAún no hay calificaciones
- Mecanismos de DañoDocumento24 páginasMecanismos de DañoAlex Gregorio MirandaAún no hay calificaciones
- HipersensibilidadDocumento13 páginasHipersensibilidadgeobannys cedeñoAún no hay calificaciones
- 16 HipersensibilidadDocumento62 páginas16 Hipersensibilidadjoiiy OblitasAún no hay calificaciones
- Cuest 6Documento2 páginasCuest 6Karla AdameAún no hay calificaciones
- Fisiopatología de Las AlergiasDocumento5 páginasFisiopatología de Las AlergiasAndrea PomboAún no hay calificaciones
- Hipersensibilidades InmunologiaDocumento24 páginasHipersensibilidades InmunologiamitziAún no hay calificaciones
- Taller Inmunología HipersensibilidadesDocumento10 páginasTaller Inmunología HipersensibilidadesSofia VallejoAún no hay calificaciones
- HIPERSENSIBILIDADDocumento21 páginasHIPERSENSIBILIDADMonica GomeroAún no hay calificaciones
- AlergiasDocumento3 páginasAlergiasYennyHerreraQuirozAún no hay calificaciones
- HSI Reacciones de Hipersensibilidad Tipo I EMEIDocumento10 páginasHSI Reacciones de Hipersensibilidad Tipo I EMEIFausto Zegarra SebastianAún no hay calificaciones
- Hipersensibilidad Tipo IDocumento25 páginasHipersensibilidad Tipo INGAún no hay calificaciones
- HipersensibilidadDocumento37 páginasHipersensibilidadWendy BangelAún no hay calificaciones
- Hipersensibilidad de Tipo IDocumento7 páginasHipersensibilidad de Tipo IVALERIA GALARZAAún no hay calificaciones
- InmunologiaDocumento9 páginasInmunologiaLeandroAún no hay calificaciones
- Hipersensibilidad Tipo I o InmediataDocumento5 páginasHipersensibilidad Tipo I o Inmediatamonse pootAún no hay calificaciones
- Reacciones de HipersensibilidadDocumento14 páginasReacciones de HipersensibilidadBioqui En ProcesoAún no hay calificaciones
- Apunte 2ndo ParcialDocumento15 páginasApunte 2ndo ParcialTomás Grillo PizzichiniAún no hay calificaciones
- SEMINARIO INMUNOLOGIA (Final)Documento14 páginasSEMINARIO INMUNOLOGIA (Final)Yanne CubillosAún no hay calificaciones
- 09-Hipersensibilidad Tipo I y IiDocumento42 páginas09-Hipersensibilidad Tipo I y IiIan SanCasAún no hay calificaciones
- HipersensibilidadDocumento6 páginasHipersensibilidadjessica benitez duarteAún no hay calificaciones
- Inmunología General HipersensibilidadDocumento63 páginasInmunología General HipersensibilidadMonica García GutierrezAún no hay calificaciones
- Hipersensibilidad Tipo 1Documento3 páginasHipersensibilidad Tipo 1wilmar andradeAún no hay calificaciones
- Hipersensibilidad InmediataDocumento12 páginasHipersensibilidad InmediataJonatan UrquizaAún no hay calificaciones
- Hipersensibilidad LabDocumento8 páginasHipersensibilidad LabPabsAún no hay calificaciones
- ESTRUCTURADocumento2 páginasESTRUCTURABrenda Marcela Padilla MangonezAún no hay calificaciones
- Anticuerpos HumanizadosDocumento7 páginasAnticuerpos HumanizadosRamón VargasAún no hay calificaciones
- Reacciones de HipersensiblidadDocumento3 páginasReacciones de HipersensiblidadPancho Rivera ContrerasAún no hay calificaciones
- Tipos de HipersensibilidadDocumento6 páginasTipos de HipersensibilidadOsvaldo SaldañaAún no hay calificaciones
- Alergia (Reacciones de Hipersensibilidad Tipo I)Documento29 páginasAlergia (Reacciones de Hipersensibilidad Tipo I)Glenny CapellanAún no hay calificaciones
- 8 - HipersensibilidadDocumento42 páginas8 - HipersensibilidadCarlos Edwin Perez Garcia DraptekAún no hay calificaciones
- Seminario 12 - Hipersensibilidad Ultimo ULTIMODocumento32 páginasSeminario 12 - Hipersensibilidad Ultimo ULTIMOGiuliana Romero100% (1)
- Hipersensibilidad y AlergiasDocumento43 páginasHipersensibilidad y Alergiasmarianamejia19100% (1)
- Capitulo 19 INMUNOLOGÍADocumento3 páginasCapitulo 19 INMUNOLOGÍADavidArChambaAún no hay calificaciones
- Trabajo Inmunologia AG DefinitivoDocumento13 páginasTrabajo Inmunologia AG DefinitivoSantiago PerezAún no hay calificaciones
- Hipersensibilidad Tipo I y IIDocumento8 páginasHipersensibilidad Tipo I y IIMariano GamboaAún no hay calificaciones
- Video Sistema InmuneDocumento8 páginasVideo Sistema InmuneMercedes Reza mtzAún no hay calificaciones
- Hipersensibilidad Tipo 1Documento6 páginasHipersensibilidad Tipo 1Xiomarita Diaz HerreraAún no hay calificaciones
- Inmunidad Del Feto y Recien NacidoDocumento7 páginasInmunidad Del Feto y Recien NacidoLaura Ceballos TorresAún no hay calificaciones
- INMUNOPATOLOGÍADocumento19 páginasINMUNOPATOLOGÍAJorge Eduardo Orduz OrtizAún no hay calificaciones
- Alteraciones Inmunidad Nutrición 2024Documento96 páginasAlteraciones Inmunidad Nutrición 2024Adriana SantacreuAún no hay calificaciones
- Inmunidad Especifica e InespecificaDocumento7 páginasInmunidad Especifica e InespecificaAnahi GarciaAún no hay calificaciones
- Alergia y Asma DesgrabeDocumento9 páginasAlergia y Asma DesgrabeJavierAún no hay calificaciones
- TEMA 1 Alergia PDFDocumento109 páginasTEMA 1 Alergia PDFluisillo007Aún no hay calificaciones
- 8.hipersensibilidad Tipo I, II, III y IVDocumento54 páginas8.hipersensibilidad Tipo I, II, III y IVOCTAVIO75% (4)
- Resumen InmunologiaDocumento72 páginasResumen Inmunologiarj1406Aún no hay calificaciones
- Reacciones HipersensibilidadDocumento9 páginasReacciones HipersensibilidadIvan Orellana De Leon100% (4)
- Capitulo19 InmunologiaDocumento3 páginasCapitulo19 Inmunologiaanaca59505Aún no hay calificaciones
- 08 - Mecanismos Efectores de La Inmunidad Humoral-Tisular - V2Documento34 páginas08 - Mecanismos Efectores de La Inmunidad Humoral-Tisular - V2Pierina PérezAún no hay calificaciones
- Hipersensibilidad ToleranciaDocumento41 páginasHipersensibilidad ToleranciaamarAún no hay calificaciones
- Cap 13.mecanismos Efectores de La Inmunidad HumoralDocumento18 páginasCap 13.mecanismos Efectores de La Inmunidad HumoralNatalia DiazAún no hay calificaciones
- Enfermedades de La InmunidadDocumento113 páginasEnfermedades de La InmunidadLeonel Hernandez RodriguezAún no hay calificaciones
- Caso Clínico de Pte Con Shock Anafilactico-Madeline MDocumento7 páginasCaso Clínico de Pte Con Shock Anafilactico-Madeline MSofia CalixAún no hay calificaciones
- HipersensibilidadDocumento11 páginasHipersensibilidadDaniela Aguirre AquinoAún no hay calificaciones
- Protocolo de Medios de Contraste para TAC Ambulatorio HRRDocumento14 páginasProtocolo de Medios de Contraste para TAC Ambulatorio HRRJose GuamanAún no hay calificaciones
- AnafilaxiaDocumento20 páginasAnafilaxiaNash PetersAún no hay calificaciones
- BERODUALDocumento2 páginasBERODUALlianyAún no hay calificaciones
- Taller de Terapia Farmacologia y No Farmacologia..Documento13 páginasTaller de Terapia Farmacologia y No Farmacologia..Bryan RestrepoAún no hay calificaciones
- Fichas FarmacologicasDocumento6 páginasFichas FarmacologicasjonabravoAún no hay calificaciones
- MedicamentosDocumento18 páginasMedicamentosJorge RodríguezAún no hay calificaciones
- Reacciones de HipersensibilidadDocumento3 páginasReacciones de HipersensibilidadDiana PSAún no hay calificaciones
- Trabajo Sobre AlergiasDocumento19 páginasTrabajo Sobre AlergiasDeisy López VillanuevaAún no hay calificaciones
- Abp N°8Documento45 páginasAbp N°8Miriamspath46 Spath100% (1)
- Recomendaciones de La SUAI Al MSP Respecto A Vacunación COVID-19 y Trastornos AlérgicosDocumento6 páginasRecomendaciones de La SUAI Al MSP Respecto A Vacunación COVID-19 y Trastornos AlérgicosElPaisUyAún no hay calificaciones
- PeriodonciaDocumento230 páginasPeriodonciaAldana MonzonAún no hay calificaciones
- Casos Clinicos 1y2 (Anafilaxia)Documento15 páginasCasos Clinicos 1y2 (Anafilaxia)Angie AlvaradoAún no hay calificaciones
- HISTOLOGIA 02 Tejido Conectivo PDFDocumento20 páginasHISTOLOGIA 02 Tejido Conectivo PDFGreyss GamboaAún no hay calificaciones
- Medicamentos Coche de ParoDocumento17 páginasMedicamentos Coche de ParoPOLL2909Aún no hay calificaciones
- TESINA Alergias Alimentarias y FarmacologicasDocumento35 páginasTESINA Alergias Alimentarias y FarmacologicasFrancia ManoloAún no hay calificaciones
- Clase 7 - UrticariaDocumento5 páginasClase 7 - UrticariaAngélicaSalazarZapataAún no hay calificaciones
- Shock HipovolémicoDocumento14 páginasShock HipovolémicoDivanhi Rodríguez DíazAún no hay calificaciones
- Reversal of Anticoagulation and Management of Bleeding After Cardiopulmonary Bypass - UpToDateDocumento43 páginasReversal of Anticoagulation and Management of Bleeding After Cardiopulmonary Bypass - UpToDateMercedes Elena Vargas SanabriaAún no hay calificaciones
- Inmunologia Eritema MultiformeDocumento20 páginasInmunologia Eritema MultiformeFreyyyyBm0% (1)
- Fichas Nemotecnicas TerminadasDocumento18 páginasFichas Nemotecnicas TerminadasWagner Castillo100% (3)
- Reacciones Alergicas Al MedicamentoDocumento7 páginasReacciones Alergicas Al MedicamentoYamil Alonso Amasifuen MoriAún no hay calificaciones
- Vademecum Productos BiologicosDocumento62 páginasVademecum Productos BiologicosLuis Alberto Flores NeciosupAún no hay calificaciones
- Fármacos HemostáticosDocumento27 páginasFármacos HemostáticosAngie Gomez100% (1)
- Copia de Tema 3 - Análisis de TejidosDocumento24 páginasCopia de Tema 3 - Análisis de TejidosCinthya YauriAún no hay calificaciones
- 3.CLASE de Hipersensibilidad.Documento53 páginas3.CLASE de Hipersensibilidad.Paola Castro100% (1)
- Novartis AzargaDocumento9 páginasNovartis AzargaAnonymous 8kDMuIElAún no hay calificaciones
- FarmacosDocumento18 páginasFarmacosAdrianaAún no hay calificaciones
- Penicillin G Benzathine Long Acting Intramuscular - Drug Information UpToDate 2Documento19 páginasPenicillin G Benzathine Long Acting Intramuscular - Drug Information UpToDate 2bernardo broccaAún no hay calificaciones