Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Periodonto de Inserción
Cargado por
Ari MartinezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Periodonto de Inserción
Cargado por
Ari MartinezCopyright:
Formatos disponibles
Unidad temática: BIOLOGÍA PERIODONTAL
Tema: Periodonto normal
Docente: Prof. Dr. Jorge Pascucci
Segunda parte:
Periodonto de inserción: Está compuesto por tres estructuras que conforman una unidad
funcional y comparten un mismo origen embriológico: el cemento radicular, el ligamento periodontal
y el hueso alveolar.
Los tres se originan, al mismo tiempo que se forma la raíz del diente, a partir de la capa celular
interna del saco dental.
Las fibras del ligamento periodontal se insertan en un lado en el cemento y por el otro en el hueso
que rodea al alveolo, constituyendo la articulación alveolo dentaria. Mantiene al diente en su sitio y
le permite resistir las fuerzas masticatorias. Se remodelan permanentemente y evolucionan
interrelacionada durante la vida del diente.
La fase eruptiva prefuncional se inicia con la
formación radicular y termina cuando el
elemento dentario hace contacto con el
antagonista.
Desde un punto de vista estructural incluye no
solo la formación de la raíz, sino el desarrollo del
ligamento periodontal, hueso alveolar y la
diferenciación del periodonto de protección:
encía y unión dentogingival.
El desarrollo de la raíz se inicia con la
proliferación de la vaina de Hertwig.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
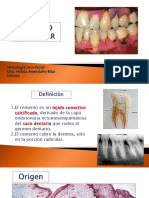
Cemento radicular:
Es un tejido conectivo mineralizado, especializado que constituye la cubierta exterior de la
raíz dentaria.
Deriva de la capa celular ectomesenquimática del saco o folículo dentario que rodea al
germen dentario.
El cemento cubre la dentina radicular y su espesor es delgado (50 um) y protege la totalidad
de la superficie radicular. Tiene como función principal anclar las fibras del ligamento
periodontal a la raíz del diente.
Estructuralmente es comparable al hueso ya que su dureza y composición química son
prácticamente similares pero a diferencia de él, el cemento no posee: irrigación, inervación,
ni linfáticos y no sufre remodelado, pero si se caracteriza por un depósito continuo durante
toda la vida.
Componentes estructurales del cemento radicular:
El cemento está formado por elementos celulares
(cementoblastos y cementocitos)
Y una matriz extracelular calcificada.
Elementos celulares del cemento radicular:
Los cementoblastos: Se diferencian a partir de las células foliculares, que afloran a la
superficie del diente cuando la cubierta epitelial de Hertwig ha
comenzado a retraerse.
Se encuentran adosados a la superficie del cemento del lado del
LP e intervienen en su fisiología y función.
Sintetizan tropocolágeno, formarán fibrillas colágenas a lo largo
de la superficie radicular.
Produce matriz cementoide.
Pueden encontrarse en estado activos raíces en desarrollo, o
inactivo raíces completamente formadas.
Los cementocitos:
Célula madura incluida en el cementoide mineralizado.
Se alojan en cavidades denominadas cementoplastos.
Presentan entre 10 a 20 prolongaciones citoplasmáticas, que se
extienden por los conductillos calcóforos.
Permite el transporte de nutrientes a través del cemento.
Contribuye al mantenimiento de la vitalidad del tejido.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
Matriz extracelular calcificada del cemento:
Contiene 50% materia inorgánica, 20% materia orgánica y 30%
agua.
Inorgánica: fosfato de calcio (cristales de hidroxiapatitas),
carbonato de calcio y oligoelementos(sodio, potasio,flúor)
Orgánica: fibras colágenas tipo I (intrínsecas y extrínsecas)
Las fibras intrínsecas están formadas por los cementoblastos, mientras que las extrínsecas son
haces de fibras del ligamento periodontal. La sustancia fundamental está integrada por:
proteoglicanos, glicosaminoglicanos y glicoproteínas.
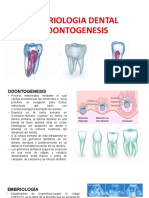
Cementogénesis:
La formación de la dentina y cemento de la raíz de un diente en desarrollo depende de la presencia
de la vaina radicular de Hertwig. La vaina epitelial crece y rodea la papila en expansión, induce la
diferenciación de los odontoblastos que forman la dentina radicular. La vaina radicular se fragmenta
y forman los restos de Malassez. Las células ectomesenquimáticas indiferenciadas del saco
dentario estimuladas por la vaina se depositan sobre la dentina, crecen y se diferencian en
cementoblastos. Comienzan a depositar la matriz orgánica del cemento.
La cementogénesis tiene una actividad cíclica que se revela por las líneas incrementales (líneas de
reposo) y entre ellas las laminillas capas de nuevo cemento.
Tipos de cemento: el cemento se clasifica en acelular o primario y celular o secundario ambos
cemento fibrilar y el cemento afibrilar acelular.
El cemento primario se forma junto con la vaina epitelial Hertwig, antes de que el diente erupcione.
Se deposita lentamente, los cementoblastos retroceden hacia la superficie del ligamento
periodontal a medida que secretan cementoide y no quedan incluidos. Predominan las fibras
extrínsecas y es altamente mineralizado. Se presenta predominantemente en el tercio cervical.
También se lo denomina cemento de fibras ajena acelular (CFAA).
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
El cemento secundario comienza a depositarse cuando el diente entra en oclusión. Se deposita con
mayor rapidez, a partir del 1/3 medio hacia apical, algunos cementoblastos quedan incluidos en la
matriz. Posee mayor proporción de fibras intrínsecas.
Continúa depositándose durante toda la vida del elemento dentario, esto constituye un mecanismo
de compensación del desgaste oclusal de los dientes. En el diente adulto el espesor de cemento
celular es mayor el ápice y en la zona interradicular. También se lo denomina cemento de fibras
propia celular (CFPC) y cemento de fibras mixta celular (CFMC).
El cemento afibrilar acelular: aparece en el margen cervical del esmalte una vez concluida la
maduración preeruptiva del esmalte. Probablemente está formado por cementoblastos.
Carece de las típicas fibras de colágeno y se presenta en el cuello especialmente en los casos que
el cemento se extiende cubriendo el esmalte.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
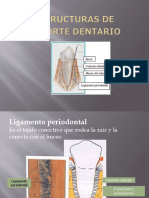
Ligamento periodontal:
Tejido conectivo celular denso vascularizado que rodea a las raíces de los dientes y une el cemento
radicular con la pared alveolar. Malla fibrilar que se extiende perpendicular al cemento dentario y
hueso alveolar firmemente anclada por fibras de Sharpey.
Su origen es del folículo dental, se desarrolla a partir del saco dentario. Tiene forma de reloj de
arena y su dimensiones: 0,25 mm; es variable, disminuye con la edad y aumenta con la función.
La presencia del ligamento periodontal posibilita la distribución y la absorción en las apófisis
alveolares de las fuerzas generadas durante la masticación, a través del hueso alveolar
propiamente dicho. También es esencial para el movimiento de los dientes en el tratamiento
ortodóntico.
Con el desarrollo de la raíz del diente se inicia la formación del ligamento periodontal. Las células
del saco dentario (tejido mesenquimático) darán origen:
A los cementoblastos, que depositan cemento sobre la raíz del diente en desarrollo.
A los fibroblastos comprometidos en la formación del ligamento periodontal.
A los osteoblastos que sintetizaran la matriz del hueso alveolar, también en desarrollo.
Componentes estructurales:
Está constituido por células, fibras y sustancia fundamental amorfa. Además, posee vasos y
nervios. Es una de las variedades de tejido conjuntivo con más alta densidad celular. Predominan
los fibroblastos 20%.
Posee células con capacidad especializadas para establecer ligamento periodontal funcional:
Células formadoras: fibroblastos, osteoblastos, cementoblastos
Células resortivas: osteoclastos y cementoclastos
Células defensivas: macrófagos, mastocitos y eosinófilos
Células epiteliales de Malassez
Células madres ectomesenquimáticas
Células asociadas al sistema sensorial y nervioso
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
El fibroblasto periodontal es la célula en mayor % y tiene un alto grado de recambio, produce la
sustancia que conforma el tejido conectivo: el colágeno, los proteoglicanos, glucoproteinas y la
elastina. Produce la síntesis y degradación del colágeno del LP, según el momento funcional en
que se encuentre. Libera colagenasas y tiene función fagocitaria.
Se disponen paralelamente a los haces de fibras y sus prolongaciones las envuelven. El ciclo de
renovación es de 45 días.
Las fibras principales son colágenas agrupadas el haces:
Se desarrollan conjuntamente a la erupción dentaria.
Modifican su orientación durante la fase eruptiva.
La estructura colágena sufre continuo remodelado.
El contacto oclusal establece la organización y orientación en grupos fibrilares definidos: 11)
Cresto-alveolares, 12) Horizontales, 13) Oblicuas, 14) Inter-radiculares y 15) Apicales.
También se encuentran oxitalámicas: son fibras elásticas inmaduras que siguen una dirección
característica axial al diente, con un extremo unido al hueso o cemento y el otro en la pared de un
vaso sanguíneo.
Sustancia fundamental: Es esencial para el mantenimiento y la función normal del tejido conectivo.
Sus componentes son:
Glucosaminoglucanos: Ác. hialurónico, condroitín 4-sulfatos, dermatán sulfato.
Glicoproteínas: ondulina, tenascina, fibronectina, condronectina.
Polisacáridos y factores polipeptídicos de crecimiento.
Está vinculada al transporte de metabolitos, agua, nutrientes. Su síntesis la realizan las células
formadoras del LP. Está ricamente inervado (nociceptores) e irrigado, con un aporte abundante de
linfáticos.
Características del LP:
Alto “turn over” y remodelado tisular (mecanismo por el cual la organización estructural del
tejido permanece inalterable).
Destrucción y síntesis de componentes de la matriz
Adaptación a cambios locales (organización tridimensional fibrilar adaptada a cambios
posicionales del diente en el alveolo).
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
Se adapta y responde a distintas exigencias funcionales (remodelado).
La función sensorial del LP es sumamente importante (propioceptores) detectan un cabello.
Activo metabolismo (abundante irrigación).
Tejido conectivo con capacidades especiales y únicas, posee atributos funcionales no
replicados por otros tejidos. Responsable del mantenimiento del soporte periodontal.
Hueso alveolar:
Es la parte del tejido óseo de los maxilares que alberga y sostiene a los dientes.
Es una estructura diente dependiente, se forma en conjunción con la formación y erupción
de los dientes y se reabsorbe gradualmente tras la pérdida dentaria.
Es una forma especializada de tejido conectivo denso (mesodérmico).
Posee elasticidad y es muy lábil, a pesar de su dureza y resistencia.
Tiene una naturaleza dinámica: (constante renovación y remodelado)
Es un tejido conectivo calcificado.
Está compuesto por:
Matriz orgánica 20%: que comprende células, fibras colágeno tipo 1 y sustancia amorfa
(sustancias no colágenas 10% (glicoproteínas, proteoglicanos), sustancias colágenas
(osteonectina, osteocalcina, osteopontina, proteína morfogenética ósea)).
Materia inorgánica 60%: calcio, fósforo y carbonatos en forma de cristales de apatita.
20% de agua.
Células óseas:
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
Los osteoblastos: son células encargadas de la síntesis, secreción y mineralización de la matriz
orgánica. Producen el osteoide (matriz no calcificada). Se localizan en la superficie del hueso
cortical, y de las trabéculas del hueso esponjoso. Son células cuboides mononucleadas con
prolongongaciones citoplasmáticas. Son fosfatasa alcalina positiva.
Los osteocitos: Son osteoblastos atrapados en el osteoide calcificado. Residen en lagunas, unidos
con prolongaciones citoplasmáticas entre ellos y los osteoblastos de la superficie.
Los osteoclastos: Son células encargadas de reabsorber sustancia orgánica como inorgánica.
Pueden encontrarse en cualquier área superficial del tejido óseo alveolar (periodontal, perióstica o
trabéculas). Residen en lagunas de Hawship. Son células polinucleares del sistema fagocítico, son
células grandes multinucleadas, que contienen muchas mitocondrias. Liberan ácidos orgánicos y
enzimas hidrolíticas, con lo que causa la degradación.
Estructura anatómica del hueso:
Hueso compacto (periférico): Forman las corticales óseas del proceso alveolar:
* Cortical de la cresta.
* Cortical alveolar o cortical periodóntica.
* Cortical perióstica facial, lingual y palatina.
Las corticales se aprecian radiográficamente como una línea radiopaca, continua de 0,8 mm
de espesor. La cortical de la cresta se ubica a 1,5mm del límite amelocementario su forma
en los espacios proximales depende del espacio interdental, la posición y alineación de los
dientes y relación de contacto. Por lo general presenta una forma afilada en la zona de
incisivos y de meseta en el sector posterior.
Hueso trabecular o esponjoso (central): Formado por trabéculas óseas delgadas cuya
arquitectura están determinadas genética y funcionalmente, limitan espacios medulares.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
El hueso compacto en un corte transversal que pasa a nivel central de las raíces de los dientes
muestra que es mucho más grueso en la cara palatina que en la cara vestibular del maxilar superior.
El área contenida por el hueso cortical está ocupada por esponjoso. En el maxilar inferior el corte
demuestra que el espesor cortical es más variable en las caras vestibulares y linguales de un sector
o región a otra. En el maxilar inferior en el sector anterior, la cortical vestibular es más delgada que
por lingual, en la región molar el hueso es más grueso por vestibular que por lingual.
La cortical perióstica vestibular puede ser muy delgado o faltar del todo. Un área sin recubrimiento
óseo en la porción marginal de la raíz se denomina dehiscencia. Si queda algo de hueso en la parte
más coronaria y el defecto estás más hacia apical se denomina fenestración.
Estructura histológica del hueso:
El tejido óseo que forma las corticales de los procesos alveolares tienen un doble origen.
Cortical alveolar o periodóntica:
La capa más periférica de la compacta periodóntica es de origen periodóntico, crece por
aposición a partir de regiones osteogénicas del LP y la zona más interna es de origen medular
de osteoblastos del tejido medular adyacente. La compacta periodóntica está constituida por
hueso laminar, cuyas laminillas corren paralela a la superficie alveolar y está atravesada por
numerosos haces provenientes del ligamento periodontal, fibras de Sharpey densamente
empaquetadas y calcificadas denominado hueso fasciculado (Bundle bone) o hueso de
inserción. El resto de la cortical periodóntica de origen medular se denomina hueso de sostén,
su función es refuerzo de la anterior.
Cortical perióstica:
Formada por una capa externa de origen perióstico y una más profunda de origen medular.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
El tejido óseo compacto de origen medular de ambas corticales presentan laminillas con una
disposición más irregular, algunas de las cuales constituyen sistemas de Havers. El sistema de
Havers (Osteona) está constituido por láminas concéntricas de 8 a 15 que rodean al conducto
central de Havers que contiene vasos y nervios. Los vasos sanguíneos de los conductos de Havers
se comunican entre sí por los conductos de Volkman y con los vasos del periostio y del endosteo.
Esté sistema de anastomosis provee la irrigación al hueso.
Los osteoblastos producen Osteoide que consiste en fibras colágenas y una matriz orgánica
constituida por sustancia fundamental no calcificada (glucoproteinas y proteoglucanos). Esta matriz
ósea u osteoide experimenta la calcificación por depósitos de minerales que después se transforma
en hidroxiapatita, durante el proceso de maduración y calcificación del osteoide algunos
osteoblastos quedan atrapados y reciben el nombre de osteocitos residentes en lagunas
(osteoplastos), estos se comunican entre sí y con los osteoblastos de la superficie ósea mediante
prolongaciones citoplasmáticas que pasan por conductillos (canalículos). Este sistema es
fundamental para el metabolismo celular, pues permite la difusión de nutrientes y productos de
desecho.
La superficie externa del hueso está tapizada por una zona no mineralizada de tejido osteoide,
recubierto a su vez por el periostio (vaina fibrosa). El periostio posee células osteoprogenitoras,
osteoblastos y un tejido conectivo denso rico en vascularización.
Los espacios medulares óseos están internamente tapizados por endostio que contiene
osteoblastos y osteoclastos, con características similares al periostio.
La médula ósea se compone de islas de tejido hematopoyético, células estromales y células
adiposas rodeadas de senos vasculares entremezclados con una trama de hueso trabecular. Hay
dos tipos de médula ósea: médula roja, que se compone principalmente de tejidos hematopoyético
y médula amarilla, que se compone sobre todo de adipocitos.
Las funciones principales del hueso son proporcionar:
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
El hueso es un tejido muy dinámico que posee la capacidad adaptarse según sus necesidades
fisiológicas. Los mecanismos de resorción y formación del hueso denominado remodelado están
influenciados:
Bibliografía:
Lindhe J, Lang N. Periodontología Clínica e Implantología Odontológica. 5° Ed. Buenos Aires: Médica
Panamericana, 2009. Tomo 1 y Tomo 2.
Carranza F. A. Periodontología Clinica 10° Ed. Buenos Aires: Mc Graw Hill, 2006.
Nota: lee el resumen que te presentamos. Busca información con la bibliografía que te sugerimos. Realiza
tu propia síntesis incluyendo mapas conceptuales, dibujos, esquemas, cuadros, etc que te faciliten el
aprendizaje. Incorpora a tu portfolio lo trabajado.
PERIODONTOLOGIA I – DR. PROF. JORGR PASCUCCI
También podría gustarte
- Cap 6 Lupus Eritematoso Sistemico PDFDocumento39 páginasCap 6 Lupus Eritematoso Sistemico PDFNathyGHerCasAún no hay calificaciones
- Apunte45 Infarto Agudo Al MiocardioDocumento7 páginasApunte45 Infarto Agudo Al MiocardioDANIEL ALEJANDROAún no hay calificaciones
- Irrigantes locales en endodoncia de dientes primariosDe EverandIrrigantes locales en endodoncia de dientes primariosAún no hay calificaciones
- Cemento RadicularDocumento11 páginasCemento RadiculardanielAún no hay calificaciones
- Ligamento PeriodontalDocumento10 páginasLigamento Periodontalgenetica100% (33)
- Periodonto de InsercionDocumento44 páginasPeriodonto de InsercionAndrea SugashimaAún no hay calificaciones
- Ligamento PeriodontalDocumento10 páginasLigamento PeriodontalNayAún no hay calificaciones
- Periodonto de InserciónDocumento25 páginasPeriodonto de Inserciónestefania100% (1)
- U - Reanibex 700 PDFDocumento196 páginasU - Reanibex 700 PDFpaninaro2011Aún no hay calificaciones
- Presentacion Periodonto ClasificacionesDocumento71 páginasPresentacion Periodonto ClasificacionesLeidi Diana MarlenneAún no hay calificaciones
- CAStracion CerdosDocumento4 páginasCAStracion CerdosFrancisco Silva100% (1)
- Cemento, Ligamento Periodontal, Hueso Alveolar y EncíaDocumento13 páginasCemento, Ligamento Periodontal, Hueso Alveolar y EncíaAndrea M.94% (16)
- OdontogenesisDocumento6 páginasOdontogenesisLalo Hurtado GaytanAún no hay calificaciones
- Formación Del Cemento Dental.Documento4 páginasFormación Del Cemento Dental.Brisa Espino TapiaAún no hay calificaciones
- Ligamento Periodontal y CementoDocumento6 páginasLigamento Periodontal y CementodanielAún no hay calificaciones
- Cemento, Ligamento Periodontal y Hueso AlveolarDocumento7 páginasCemento, Ligamento Periodontal y Hueso AlveolarVeronica Esteves100% (2)
- Histologia Cemento RadicularDocumento5 páginasHistologia Cemento Radicularrosa fariaAún no hay calificaciones
- Cemento Dental JMNRDocumento12 páginasCemento Dental JMNRJuan RoblesAún no hay calificaciones
- Periodoncio de InserciónDocumento16 páginasPeriodoncio de InserciónGianna ManziAún no hay calificaciones
- 10b Periodonto de Insercion 1Documento18 páginas10b Periodonto de Insercion 1Juli ViorelsAún no hay calificaciones
- Celulas Diferenciadas 2022Documento16 páginasCelulas Diferenciadas 2022Nathalia MunizAún no hay calificaciones
- Periodonto de InserciónDocumento3 páginasPeriodonto de InserciónEmelys GomezAún no hay calificaciones
- Cuestionario PerioDocumento14 páginasCuestionario PerioSupercut StoreAún no hay calificaciones
- Histofisiologia PeriapicalDocumento14 páginasHistofisiologia PeriapicalLia YepezAún no hay calificaciones
- Parcial de HistologiaDocumento10 páginasParcial de HistologiaViviam C. Rondon F.Aún no hay calificaciones
- Structure of Periodontal TissuesDocumento15 páginasStructure of Periodontal TissuesJhonatan RojasAún no hay calificaciones
- CementoDocumento50 páginasCementomiguelAún no hay calificaciones
- El CementoDocumento9 páginasEl Cementoines valencia solanoAún no hay calificaciones
- Bioquimica Dental CementoDocumento10 páginasBioquimica Dental CementoTIFFANY VANESSA DUEÑAS RADEAún no hay calificaciones
- Ligamento Periodontal y Cemento RadicularDocumento4 páginasLigamento Periodontal y Cemento RadiculartStephy93Aún no hay calificaciones
- CementogenesisDocumento5 páginasCementogenesisCarlos HernandezAún no hay calificaciones
- Esmalte Dental 1Documento15 páginasEsmalte Dental 1Joshua Diaz QuiquijanaAún no hay calificaciones
- Universidad Autónoma Del Estado de México: Facultad de Odontología Biologia Celular Y TisularDocumento79 páginasUniversidad Autónoma Del Estado de México: Facultad de Odontología Biologia Celular Y TisularNaikaryAún no hay calificaciones
- Pulpa DentariaDocumento3 páginasPulpa DentariamaryblonvalAún no hay calificaciones
- Resumen de Hueso y CementoDocumento9 páginasResumen de Hueso y CementoMigue MercuryAún no hay calificaciones
- CEMENTO PeriodonciaDocumento5 páginasCEMENTO PeriodonciaNayAún no hay calificaciones
- Parodonto o PeriodontoDocumento6 páginasParodonto o PeriodontoElyRamosAún no hay calificaciones
- Estructuras de Soporte DentalDocumento52 páginasEstructuras de Soporte DentalPilar ArellanoAún no hay calificaciones
- 37 128 1 PB 1Documento29 páginas37 128 1 PB 1Andrea Sugashima0% (1)
- Examen de PerioDocumento11 páginasExamen de PerioClaudia Vargas AndinoAún no hay calificaciones
- Embriologia DentalDocumento15 páginasEmbriologia DentalnikoleAún no hay calificaciones
- Biología PeriodontalDocumento22 páginasBiología PeriodontalIssa TorresAún no hay calificaciones
- EndodonciaDocumento34 páginasEndodonciaLuis Alberto Santa Cruz LavadoAún no hay calificaciones
- CementogenesisDocumento17 páginasCementogenesisOderfla AicragAún no hay calificaciones
- Generalidades de Periodonto de Protección e Insercción1Documento8 páginasGeneralidades de Periodonto de Protección e Insercción1Cristina0% (1)
- Cementogenesis GeneralidadesDocumento4 páginasCementogenesis GeneralidadesErika UrbinaAún no hay calificaciones
- Histologia. Exposicion 2.Documento30 páginasHistologia. Exposicion 2.morales reyes maria viridianAún no hay calificaciones
- Pulpa NormalDocumento14 páginasPulpa NormalRomina MechehenAún no hay calificaciones
- Libro de Anatomía DentariaDocumento160 páginasLibro de Anatomía DentariaPaola GilAún no hay calificaciones
- Expo Tejidos de SoporteDocumento39 páginasExpo Tejidos de SoporteArturo DuarteAún no hay calificaciones
- Hueso Alveolar, Ligamento y CementoDocumento28 páginasHueso Alveolar, Ligamento y Cementoambar100% (1)
- Cement o Genesis 2Documento3 páginasCement o Genesis 2Daniela FajardoAún no hay calificaciones
- Lectura LigamnetoDocumento7 páginasLectura LigamnetoAgustin guette oliverosAún no hay calificaciones
- Periodonto - Tejido EpitelialDocumento33 páginasPeriodonto - Tejido EpitelialJuliana SarmientoAún no hay calificaciones
- Periodontología 2000Documento104 páginasPeriodontología 2000Porras Zamudio LeninAún no hay calificaciones
- Hueso AlveolarDocumento34 páginasHueso AlveolarDavid Morales100% (1)
- Cápitulo 14 EmbriohistoDocumento53 páginasCápitulo 14 EmbriohistoKathya DiazAún no hay calificaciones
- Odontoma 2Documento11 páginasOdontoma 2Viry ArciniegaAún no hay calificaciones
- 2022 CementoDocumento32 páginas2022 CementoMaicol urrego100% (1)
- OdontopegnesisDocumento20 páginasOdontopegnesisBosco ReyesAún no hay calificaciones
- Pulpa Dentaria o Pulpa DentalDocumento5 páginasPulpa Dentaria o Pulpa DentaleunicevargasAún no hay calificaciones
- Histologia BucalDocumento19 páginasHistologia BucalDayana ParragaAún no hay calificaciones
- Tercer y Cuarto Ventriculo CerebralDocumento9 páginasTercer y Cuarto Ventriculo Cerebralpaolo mendezAún no hay calificaciones
- PDFDocumento2 páginasPDFjulian3078Aún no hay calificaciones
- Olfato Power PointDocumento11 páginasOlfato Power PointEmilse PerezAún no hay calificaciones
- Practica CalificadaDocumento3 páginasPractica CalificadaDavid Saul SolanoAún no hay calificaciones
- 11 Hematolog A y Oncolog ADocumento215 páginas11 Hematolog A y Oncolog ANéstor A. Rabelo RocaAún no hay calificaciones
- Sistema CirculatorioDocumento22 páginasSistema CirculatorioSaul MandujanoAún no hay calificaciones
- Enuresis y Encopresis Ficha NºDocumento6 páginasEnuresis y Encopresis Ficha NºKaren Nuñez D.Aún no hay calificaciones
- PARÉNQUIMA ReservaDocumento2 páginasPARÉNQUIMA ReservaAngelHu06Aún no hay calificaciones
- 2 Fisiología Del Crecimiento FetalDocumento9 páginas2 Fisiología Del Crecimiento FetalSarahí SosaAún no hay calificaciones
- Hormonas de La Reproduccion BovinaDocumento16 páginasHormonas de La Reproduccion BovinaVenezuelaGanadera.comAún no hay calificaciones
- LecheDocumento3 páginasLecheJuuliaHGAún no hay calificaciones
- Dppni PDFDocumento23 páginasDppni PDFEyndra MendozaAún no hay calificaciones
- Manejo de Heridas Por Arma de FuegoDocumento4 páginasManejo de Heridas Por Arma de FuegoAbigail RamirezAún no hay calificaciones
- Metastasis ÓseasDocumento49 páginasMetastasis ÓseasErika Fernanda YazoAún no hay calificaciones
- Icfes GneticaDocumento1 páginaIcfes GneticaInes CantilloAún no hay calificaciones
- Reporte Ecg Formato Articulos IEEEDocumento4 páginasReporte Ecg Formato Articulos IEEEManuel Pineda DelgadoAún no hay calificaciones
- Revisión de La Neuroanatomía y Neurofisiología Del LenguajeDocumento4 páginasRevisión de La Neuroanatomía y Neurofisiología Del LenguajeGREYS SIERRA ARIASAún no hay calificaciones
- Fundamento Tincion PapDocumento22 páginasFundamento Tincion PapAngel Reyes100% (2)
- Cotizacion InifapDocumento1 páginaCotizacion InifapDelfino AguilarAún no hay calificaciones
- Biotk PsicofisiologiaDocumento6 páginasBiotk PsicofisiologiaOspino YaletsiAún no hay calificaciones
- Punto de ArticulaciónDocumento12 páginasPunto de ArticulaciónMitsuri Diaz Herazo100% (1)
- MIOLOGIADocumento32 páginasMIOLOGIAPamela CampañaAún no hay calificaciones
- Fisiopatología Del Cor PulmonaleDocumento3 páginasFisiopatología Del Cor PulmonaleCharly Marmolejo MeregildoAún no hay calificaciones
- Inmunización y Sangrado de Animales-JLHDocumento23 páginasInmunización y Sangrado de Animales-JLHGibran Meza CastrejonAún no hay calificaciones
- Morfología y Estructura de Los MicroorganismosDocumento30 páginasMorfología y Estructura de Los Microorganismoscarlosperez15.215Aún no hay calificaciones
- Asv PDFDocumento12 páginasAsv PDFErika GómezAún no hay calificaciones