Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Resumen - Falla Cardìaca
Resumen - Falla Cardìaca
Cargado por
Arquimides López0 calificaciones0% encontró este documento útil (0 votos)
3 vistas2 páginasEste documento describe la anatomía, fisiología y función del corazón, así como los diferentes tipos de insuficiencia cardíaca. Explica que el corazón consta de dos ventrículos y dos aurículas, y que la contracción muscular bombea la sangre a través de las válvulas. Describe el ciclo cardíaco en cuatro fases y los factores que afectan la función cardíaca como la precarga, poscarga y contractilidad. Finalmente, define siete tipos de insuficiencia cardíaca según su naturaleza, evol
Descripción original:
Título original
Resumen - Falla cardìaca
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEste documento describe la anatomía, fisiología y función del corazón, así como los diferentes tipos de insuficiencia cardíaca. Explica que el corazón consta de dos ventrículos y dos aurículas, y que la contracción muscular bombea la sangre a través de las válvulas. Describe el ciclo cardíaco en cuatro fases y los factores que afectan la función cardíaca como la precarga, poscarga y contractilidad. Finalmente, define siete tipos de insuficiencia cardíaca según su naturaleza, evol
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas2 páginasResumen - Falla Cardìaca
Resumen - Falla Cardìaca
Cargado por
Arquimides LópezEste documento describe la anatomía, fisiología y función del corazón, así como los diferentes tipos de insuficiencia cardíaca. Explica que el corazón consta de dos ventrículos y dos aurículas, y que la contracción muscular bombea la sangre a través de las válvulas. Describe el ciclo cardíaco en cuatro fases y los factores que afectan la función cardíaca como la precarga, poscarga y contractilidad. Finalmente, define siete tipos de insuficiencia cardíaca según su naturaleza, evol
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 2
1.
ANATOMÍA Y FISIOLOGÍA DEL MÚSCULO CARDÍACO (PROPIEDADES DEL
MUSCULO CARDIACO).
El corazón es una bomba muscular conectada al sistema vascular pulmonar y sistémico. Su
función es mantener la circulación de la sangre hacia los órganos durante el descanso y el
ejercicio. Para entender las alteraciones y enfermedades, es importante comprender su
anatomía y fisiología, así como su regulación por el sistema nervioso autónomo.
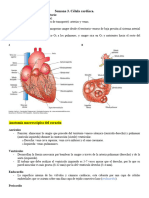
El corazón tiene dos ventrículos: el izquierdo, con una pared de aproximadamente 1 cm de
grosor, y el derecho, con una capa de fibras musculares de 3 a 5 mm de grosor. Ambos
ventrículos comparten una pared común llamada septum interventricular, que los divide.
Las aurículas izquierda y derecha son estructuras musculares de pared delgada que reciben
la sangre del sistema venoso de baja presión. Las válvulas tricúspide y mitral separan cada
aurícula de su ventrículo correspondiente, evitando el flujo retrógrado de sangre durante la
contracción de los ventrículos.
Otras válvulas importantes son la aórtica y la pulmonar, que separan cada ventrículo de su
conexión arterial correspondiente, asegurando un flujo unidireccional y previniendo el reflujo
de sangre.
El gradiente de presión entre las cámaras determina la apertura y el cierre de las válvulas. Los
músculos papilares, conectados a las válvulas, se contraen sincrónicamente con el resto del
corazón para mantener en su lugar las hojuelas valvulares y evitar el reflujo durante la
contracción.
Fisiología
La capacidad de los ventrículos para generar flujo sanguíneo y presión depende de la
contracción de los miocitos, que son estructuras tubulares. Durante la contracción, los
músculos se acortan y generan fuerza a lo largo de su eje. Esta fuerza es producida por
interacciones reguladas de proteínas contráctiles ensambladas en estructuras llamadas
sarcómeros. Los sarcómeros están formados por filamentos delgados de actina y gruesos de
miosina.
La interacción entre la actina y la miosina es regulada por la troponina y la tropomiosina, que
están asociadas con la tropomiosina. Cuando el calcio se une a la troponina, se mueve la
tropomiosina del sitio de unión actina-miosina, permitiendo la generación de fuerza. Las
proteínas estructurales como la titina, desmina, distrofina, actinina, talina, vinculina y proteínas
LIM musculares mantienen la función contráctil normal del músculo cardiaco.
2. CICLO CARDIACO.
El ciclo cardiaco consta de cuatro fases: contracción isovolémica, fase de eyección, relajación
isovolémica y fase de llenado. Durante la contracción isovolémica, ambas válvulas están
cerradas y no entra ni sale sangre del ventrículo. En la fase de eyección, la presión ventricular
supera la de la aorta, abriendo la válvula aórtica y eyectando sangre hacia la aorta. La
cantidad de sangre eyectada se llama volumen latido (VL). En la fase de relajación
isovolémica, ambas válvulas están cerradas nuevamente, y el volumen ventricular permanece
constante. Finalmente, en la fase de llenado, la válvula mitral se abre y la sangre fluye de la
aurícula al ventrículo. El ciclo se repite aproximadamente una vez cada segundo.
3. FACTORES DE LA FUNCIÓN CARDIACA, ETIOLOGÍA DE LA FC SEGÚN: AFECTACIÓN
DE MIOCARDIO Y ALTERACIÓN DE LA PRE/POST CARGA.
Los determinantes de la función cardiaca son la presión arterial y el gasto cardiaco. El gasto
cardiaco depende de la precarga, la poscarga, la contractilidad ventricular y la frecuencia
cardiaca. La precarga se refiere al estiramiento de los sarcómeros antes de la contracción. La
poscarga es la fuerza que los miocitos deben superar para eyectar la sangre. La contractilidad
se refiere a la fuerza del músculo cardiaco independientemente de las condiciones externas.
La frecuencia cardiaca también afecta el gasto cardiaco. La fracción de eyección es un
indicador clínico útil de la fuerza contráctil del ventrículo izquierdo.
4. COMO SE DEFINE LA FALLA CARDIACA CRÓNICA, ESTABLE, DESCOMPENSADA,
AGUDA, GRADUAL, CONGESTIVA Y AVANZADA.
La falla cardiaca es un síndrome clínico caracterizado por disnea y fatiga, acompañado de
alteraciones funcionales y estructurales del corazón. Se puede dividir en diferentes tipos
según su naturaleza y evolución:
1. Falla cardiaca crónica: El corazón no puede bombear sangre eficientemente de forma
continua debido a daños estructurales o funcionales.
2. Falla cardiaca estable: Los síntomas y la función cardíaca están controlados y estables con
tratamiento médico.
3. Falla cardiaca descompensada: Los síntomas y la función cardíaca empeoran de forma
aguda o progresiva.
4. Falla cardiaca aguda: Presenta un rápido inicio de signos y síntomas que llevan a
hospitalizaciones o visitas no planeadas a urgencias.
5. Falla cardiaca gradual: Una evolución lenta y progresiva de la insuficiencia cardíaca en el
tiempo.
6. Falla cardiaca congestiva: La insuficiencia cardíaca con acumulación de fluidos en los
tejidos y órganos, lo que provoca síntomas como dificultad para respirar y hinchazón.
7. Falla cardiaca avanzada: Etapa más grave y progresiva de la enfermedad con síntomas
más intensos y disminución significativa de la función cardíaca.
La falla cardíaca puede tener diversas causas y puede requerir diferentes enfoques de
tratamiento según su tipo y gravedad.
También podría gustarte
- Catálisis Enzimática e Inorgánica.Documento9 páginasCatálisis Enzimática e Inorgánica.Jhon Álvarez100% (1)
- Cardiovascular Presentacion 2Documento19 páginasCardiovascular Presentacion 2LIRIUSKA PEREZAún no hay calificaciones
- Monografia HemorragiasDocumento33 páginasMonografia HemorragiasJosueAguilar86% (7)
- Asana Vidya YogaDocumento7 páginasAsana Vidya YogaJlakef JlakefAún no hay calificaciones
- 13-UNIDAD 7 SISTEMA CIRCULATORIO - Doc Versión 1Documento5 páginas13-UNIDAD 7 SISTEMA CIRCULATORIO - Doc Versión 1Emilce Sol ProttoAún no hay calificaciones
- Pato CardioDocumento6 páginasPato CardioPool Anderson Perez MatamorosAún no hay calificaciones
- CORAZÓNDocumento11 páginasCORAZÓNFiorela Miranda VasquesAún no hay calificaciones
- Morfologia Humana InformeDocumento5 páginasMorfologia Humana InformeCONSUELOAún no hay calificaciones
- Informe Musculo CardiacoDocumento19 páginasInforme Musculo CardiacoJherson Álvarez Ruiz75% (8)
- Anatomía y Fisiología Del Aparato CardiovascularDocumento10 páginasAnatomía y Fisiología Del Aparato CardiovascularAdriana MartinezAún no hay calificaciones
- 0.FISIO UD4 CardioDocumento16 páginas0.FISIO UD4 CardioalejandragarciagmmAún no hay calificaciones
- Informe Sistema Cardiovascular RevisadoDocumento22 páginasInforme Sistema Cardiovascular RevisadoAndrea Belén YáñezAún no hay calificaciones
- Cardio T2Documento36 páginasCardio T2Carlos Chumpitaz ParedesAún no hay calificaciones
- 3 - 2 - CorazonDocumento90 páginas3 - 2 - CorazonAlexandra Díaz HernándezAún no hay calificaciones
- Sitema CardiovascularDocumento13 páginasSitema CardiovascularRo AvilaAún no hay calificaciones
- Tema 5Documento7 páginasTema 5mercedes martinez de toroAún no hay calificaciones
- Estructura y Funcion Del Sistema CardiovascularDocumento8 páginasEstructura y Funcion Del Sistema CardiovascularErazo Augusto GinoAún no hay calificaciones
- Aparato CardiovascularDocumento21 páginasAparato CardiovascularSagishtiAún no hay calificaciones
- ArteriaDocumento10 páginasArteriaCarlos DelgadoAún no hay calificaciones
- Anatomia Sistema Cardiaco y Circulatorio 2Documento32 páginasAnatomia Sistema Cardiaco y Circulatorio 2erikaAún no hay calificaciones
- Sistema CirculatorioDocumento110 páginasSistema Circulatorioen retazoAún no hay calificaciones
- Corazón - Fisiologia IDocumento58 páginasCorazón - Fisiologia IFernanda GarcíaAún no hay calificaciones
- Fisiologia Cardiovascular SubDocumento9 páginasFisiologia Cardiovascular SubLuisa corralesAún no hay calificaciones
- Anatom A Y Fisiolog A Cardiovascular: Plantel Local Tlaxcala Escuela Nacional de Tecnicos en Urgencias M DicasDocumento41 páginasAnatom A Y Fisiolog A Cardiovascular: Plantel Local Tlaxcala Escuela Nacional de Tecnicos en Urgencias M DicasGustavoHernándezRosendoAún no hay calificaciones
- RM 2021 - Villamemo Cardiología PDFDocumento24 páginasRM 2021 - Villamemo Cardiología PDFJoyceAltamiranoEncisoAún no hay calificaciones
- Fisiologia y Fisiopatologia Del Sistema Cardiovasc - 240412 - 072922Documento5 páginasFisiologia y Fisiopatologia Del Sistema Cardiovasc - 240412 - 072922a.cccarrascoav09Aún no hay calificaciones
- Taller 1 de Fisiología AnimalDocumento7 páginasTaller 1 de Fisiología AnimalJosé Alfonso Medines payaresAún no hay calificaciones
- Taller CardiovascularDocumento7 páginasTaller CardiovascularJosé Alfonso Medines payaresAún no hay calificaciones
- UrgenciasDocumento12 páginasUrgenciasDario Cruz RosalesAún no hay calificaciones
- Corazon Fisiopatologia TV PDFDocumento185 páginasCorazon Fisiopatologia TV PDFAly CruzAún no hay calificaciones
- Propiedades Del Musculo Cardiaco 2Documento14 páginasPropiedades Del Musculo Cardiaco 2Hector Villagra ClaveroAún no hay calificaciones
- IAM Infarto de Miocardio Agudo - Lo Básico Que Necesitas SaberDocumento13 páginasIAM Infarto de Miocardio Agudo - Lo Básico Que Necesitas SaberisisAún no hay calificaciones
- Anatomia Del Sistema CardiacoDocumento8 páginasAnatomia Del Sistema CardiacoLoren RamirezAún no hay calificaciones
- Sistema CardiovascularDocumento69 páginasSistema CardiovascularHeinrich Von Sturmgeist BeckerAún no hay calificaciones
- Sistema Cardiovascular 2Documento69 páginasSistema Cardiovascular 2guiescalanteAún no hay calificaciones
- Taller FisiologiaDocumento14 páginasTaller FisiologiaJuan Manuel Coronel ParraAún no hay calificaciones
- Resumen 1 Parcial CardioDocumento27 páginasResumen 1 Parcial CardioMiguelina ChagasAún no hay calificaciones
- Practica 14 Bioquimica Celular y de Los Tejidos 2Documento5 páginasPractica 14 Bioquimica Celular y de Los Tejidos 2SebastianAún no hay calificaciones
- Sistema CardiovascularDocumento9 páginasSistema Cardiovascularyenniffer yamileth Hodgson LemusAún no hay calificaciones
- Fisiologia Flujo SanguuineoDocumento20 páginasFisiologia Flujo Sanguuineonatalia luna caicedoAún no hay calificaciones
- Guia SemiológiaDocumento17 páginasGuia Semiológiamayerly cobo morenoAún no hay calificaciones
- Laboratorio 1 - S. CardiovascularDocumento43 páginasLaboratorio 1 - S. CardiovascularFer AlmendarisAún no hay calificaciones
- Wa0116.Documento15 páginasWa0116.yacneili peñaAún no hay calificaciones
- Cecil 3Documento20 páginasCecil 3Sofía L.Aún no hay calificaciones
- Insuficiencia CardiacaDocumento22 páginasInsuficiencia CardiacaNelly Huari Castillo50% (2)
- RM 2020 EX - Villamemo CardiologíaDocumento23 páginasRM 2020 EX - Villamemo CardiologíaMariaFernanda100% (1)
- Sistema Cardiovascular-Anat y FisDocumento70 páginasSistema Cardiovascular-Anat y FisSindy CascanteAún no hay calificaciones
- QC Enzimas CardiacasDocumento49 páginasQC Enzimas CardiacasQUIMICO CLINICO WILLIANS SANCHEZ97% (32)
- Aparato CirculatorioDocumento24 páginasAparato CirculatorioFranchesca espinozaAún no hay calificaciones
- Informe Musculo CardiacoDocumento11 páginasInforme Musculo CardiacoCarlos AraujoAún no hay calificaciones
- Fisiología 1 Cuestionario 4Documento8 páginasFisiología 1 Cuestionario 4Laryssa PedraAún no hay calificaciones
- TEMA 6 - SISTEMA CARDIOVASCULAR - PDF APUNTESDocumento34 páginasTEMA 6 - SISTEMA CARDIOVASCULAR - PDF APUNTESCode - NoSoyjessAún no hay calificaciones
- La Célula CardíacaDocumento10 páginasLa Célula CardíacaPaula CastroAún no hay calificaciones
- Ensayo Fisiologia CardiacaDocumento12 páginasEnsayo Fisiologia Cardiacasheyla orozcoAún no hay calificaciones
- Anatomia y Fisiologia Del CorazonDocumento69 páginasAnatomia y Fisiologia Del CorazonJoann Cabrera100% (3)
- Sindrome Coronario Agudo - ExposiciónDocumento7 páginasSindrome Coronario Agudo - ExposiciónAndrea PaosulineAún no hay calificaciones
- Farmaco CardioDocumento175 páginasFarmaco CardioAntony Franco Butron MitaAún no hay calificaciones
- Informe Conducción Eléctrica y Arritmia CardiacaDocumento2 páginasInforme Conducción Eléctrica y Arritmia CardiacaGaspar PerezAún no hay calificaciones
- Mejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaDe EverandMejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (7)
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludDe EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludAún no hay calificaciones
- Combatiendo La Mala Circulación - Basado En Las Enseñanzas De Frank Suarez: Consejos Y Estrategias EfectivasDe EverandCombatiendo La Mala Circulación - Basado En Las Enseñanzas De Frank Suarez: Consejos Y Estrategias EfectivasAún no hay calificaciones
- Tratamientos Naturales para Enfermedades Cardíacas: A través de Hierbas Medicinales Alcalinas y Dietas, que Incrementan la Inmunidad; Desintoxicación y Prevención Infecciones y Paro CardiacoDe EverandTratamientos Naturales para Enfermedades Cardíacas: A través de Hierbas Medicinales Alcalinas y Dietas, que Incrementan la Inmunidad; Desintoxicación y Prevención Infecciones y Paro CardiacoAún no hay calificaciones
- Bbiq U1 Ea Maas.Documento5 páginasBbiq U1 Ea Maas.Martha Maria Araiza SantiniAún no hay calificaciones
- Trauma de La Columna Vertebral y Medula EspinalDocumento32 páginasTrauma de La Columna Vertebral y Medula EspinalSkate Nheo Rosas TeranAún no hay calificaciones
- Primeros Auxilios Bilingue PDFDocumento6 páginasPrimeros Auxilios Bilingue PDFjoseAún no hay calificaciones
- Modulo de A. 2do Semi PresencialDocumento42 páginasModulo de A. 2do Semi PresencialSamuel RAAún no hay calificaciones
- Método Natural para Limpiar Los Vasos Sanguíneos de ColesterolDocumento3 páginasMétodo Natural para Limpiar Los Vasos Sanguíneos de ColesterolJuan PuebloAún no hay calificaciones
- Especificaciones Del Monitoreo Hemodinamico Del NeonatoDocumento15 páginasEspecificaciones Del Monitoreo Hemodinamico Del Neonatoangelica rodriguezAún no hay calificaciones
- La SangreDocumento18 páginasLa SangreMishelAún no hay calificaciones
- Pro To ZoosDocumento7 páginasPro To ZoosDarlys M. CepedaAún no hay calificaciones
- REFLUJODocumento17 páginasREFLUJOYadira ArevaloAún no hay calificaciones
- Taller 1 La Biología Como CienciaDocumento6 páginasTaller 1 La Biología Como CienciaKaterine HoyosAún no hay calificaciones
- APARATO CIRCULATORIO Paula CespedesDocumento5 páginasAPARATO CIRCULATORIO Paula CespedesPaula Andrey CESPEDES DIAZAún no hay calificaciones
- Resumenes de BiologiaDocumento8 páginasResumenes de BiologiaaaroAún no hay calificaciones
- Lupus Eritematoso SistemicoDocumento16 páginasLupus Eritematoso SistemicoNandoAún no hay calificaciones
- Tema 15, Fisiologia Renal - Funcion TubularDocumento18 páginasTema 15, Fisiologia Renal - Funcion TubularMaria Fernanda Pingo FloresAún no hay calificaciones
- Clase 3 La Neurona Sinapsis 2018 IIDocumento26 páginasClase 3 La Neurona Sinapsis 2018 IIRuth Pamela Rodriguez LucasAún no hay calificaciones
- Guía Sistema Nervioso GeneralidadesDocumento5 páginasGuía Sistema Nervioso Generalidadesangelovillegassilva33Aún no hay calificaciones
- Mineral ExposicionDocumento29 páginasMineral ExposicionWilliam Alexis MachadoAún no hay calificaciones
- La SemillaDocumento7 páginasLa SemillaSandraManchegoRevillaAún no hay calificaciones
- Tabla de Caracteristicas de Los CromosomasDocumento7 páginasTabla de Caracteristicas de Los CromosomasDarwin Joseph Hinojosa Ticona67% (3)
- VASODILATADORESDocumento5 páginasVASODILATADORESmalejuAún no hay calificaciones
- Game To GenesisDocumento12 páginasGame To GenesisjhonnyromeroAún no hay calificaciones
- Cs NaturalesDocumento7 páginasCs NaturalesNailetiAún no hay calificaciones
- Tumores CardiacosDocumento75 páginasTumores Cardiacosjrvg2007@gmail.com100% (1)
- Monitoreo RenalDocumento40 páginasMonitoreo RenalLizbeth Lopez QuivioAún no hay calificaciones
- Glandele SuprarenaleDocumento28 páginasGlandele SuprarenaleMarcel PopaAún no hay calificaciones
- Flipasas y Su Relación Con La Membrana PlasmáticaDocumento1 páginaFlipasas y Su Relación Con La Membrana PlasmáticaJorge Ramirez RaherAún no hay calificaciones
- Strongyloides StercoralisDocumento4 páginasStrongyloides StercoralisGustavo Balanza100% (2)
- Alcohol - 2013Documento50 páginasAlcohol - 2013Nataly RivasAún no hay calificaciones