Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Repaso Del Lab de Anatomia Patologica 2 Enfermedades Patologicas
Cargado por
Silvana Nuñez GeraldoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Repaso Del Lab de Anatomia Patologica 2 Enfermedades Patologicas
Cargado por
Silvana Nuñez GeraldoCopyright:
Formatos disponibles
lOMoARcPSD|10844998
Repaso del Lab de Anatomia Patologica 2 ( Enfermedades
Patologicas)
LAB Anatomía Patológica II (Universidad Autónoma de Santo Domingo)
Studocu is not sponsored or endorsed by any college or university
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Repaso de Anatomía Patológica 2
Elaborado por los Estudiantes de la Sección 23 de la Doctora Ruth Mena
2do semestre del 2021
Primer parcial.
Patologías
1) Ateroesclerosis
a) Imagenes
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Factores de Riesgo
Modificables
Hiperlipidemia ( sobre todo la hipertrigliceridemia)
Hipertensión
Tabaquismo
Diabetes
Inflamación
Sedentarismo y el estrés
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
No modificables
Anomalías genéticas
Antecedentes familiares
Edad avanzada
Sexo masculino
Vasos Comunes:
Aorta, carótida, iliacas, coronarias y poplítea.
Componentes de la placa
1) Células: macrófagos, linfocitos y células musculares lisas.
2) Matriz extracelular: colágeno, fibras elásticas y proteoglicanos,Elastina.
3) Lípidos intracelulares y extracelulares ( cholesterol y esteres de cholesterol).
Progresion de la Ateroesclerosis
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Clinica y complicaciones
EI infarto de miocardio (ataque cardiaco), el infarto cerebral (ictus), aneurismas
aórticos y vasculopatía periférica (gangrena de las piernas) son las principales
consecuencias dela aterosclerosis.
Las complicaciones pueden ser:
Rotura focal, ulceración o erosión
Hemorragia
Trombosis
Dilatación aneurismática
Otras Complicaciones
Hemorragia
Calcificacion
Ulceracion
Rotura
2) Linfoma Folicular
Factores de riesgo:
●Edad entre los 40-60 años.
●Más del 85% de los tumores tienen una translocación (14;18) característica, que fusiona el gen
BCL2 del cromosoma 18 con el locus IgH del cromosoma 14.
Macroscopia
Adenopatía, ganglio aumentado de tamaño, sólido color grisáceo o café oscuro
al corte.
Microscopia
2 células centrocito (células pequeñas hendidas) y centroblasto, varios
núcleolos, cromatina abierta, patrón nodular.
a) imágenes
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
3) Linfoma Hodgkin
a) Sintomatología, tener en cuenta las diferencias entre el Hodgkin y No Hodgkin
Es la afectación ganglionar por células gigantes neoplásicas (células de Reed-Sternberg) bañados por
un infiltrado inflamatorio no neoplásico (linfocito, macrófagos, granulocitos, plasmocitos, células
dendríticas). Etiología desconocida, adultos jóvenes de 32 años.
Sintomatología
• Fiebre
• Sudoración
• Pérdida de peso
• Prurito
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Tipos de Células RS
Clásica o diagnostica:
Célula de 15-45 micras, múltiples núcleo a manera de espejo o múltiple lóbulos nucleares, nucléolo
prominente (5-7micras), citoplasma abundante.
Células mononuclear:
Un núcleo redondo, con nucléolo prominente
Células lacunare:
Núcleo multilobulado, citoplasma pálido, rodeado por espacio vacío o blanco artefacto retracción
(Laguna).
Linfohistociticas o célula LyH:
Núcleos polipoides, nucléolos pocos destacados
Clasificación
Esclerosis nodular.
Celularidad mixta.
Rico en linfocitos.
Con depleción de linfocitos.
Predominio linfocítico.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Diferencia entre el LH y el LNH
4. Neumonía
Imágenes macro.
neumonía lobular
Imágenes micro
neumonía
Parámetros para la clasificación
Agente etiológico
Reacción del huésped
Localización anatómica
Contexto clínico
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Agente causal y fases.
Agente causal
Streptococcus Pneumoniae
Fases
1- fase de cogestión o edema inflamatorio (24-48h)
2- fase de hepatización roja (3-4 días)
3- fase de hepatización gris o amarilla (3-4 días)
4- resolución (reabsorción total organización).
5) Bronconeumonía Lobulillar
Macroscopia: lesiones ligeramente elevadas, secas y granulares, amarillas y de margen
limitado.
A) Que tiene de diferente y complicaciones.
Son áreas consolidadas de inflamación aguda supurativa. Se caracteriza por ser un proceso
parcheado que afecta a todo un lóbulo. Pero con mayor frecuencia es multilobar, bilateral o
basal.
Tiene los mismos síntomas que la neumonía. Son los siguientes: Fiebre de inicio brusco,
Escalofríos, Tos productiva, Hemoptisis, Disnea
Complicaciones:
Endocarditis
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
6) Adenocarcinoma de Pulmón
Abarca un 20-25% de los cánceres de pulmón, afecta a las mujeres no fumadoras.
Es un tumor epitelial maligno con diferenciación glandular o producción de mucina por células
tumorales.
Macroscopia:
Se localiza en la periferia con un nódulo solitario o múltiples nódulos difusos, los nódulos
parenquimatosos tienen aspecto traslúcido grisáceo, tienden a ser de menor tamaño que los otros
subtipos.
Microscopia:
Patrón de crecimiento raro, glándulas neoplásicas, puede revelar muchos patrones, entre los que se
encuentran el acinar (formador de glándulas) el papilar,el mucinoso (antes carcinoma
bronquioloalveolar mucinoso, que suele ser multifocal y puede cursar como una consolidación
parecida a una neumonía) y el sólido, dentro de las glándulas hay secreción de mucina
Adenocarcinoma bronquioalveolar:
Macroscopia:
Macroscópicamente, el tumor se localiza casi siempre en las porciones periféricas del pulmón como
un solo nódulo o, más frecuentemente, como múltiples nódulos difusos, que a veces confluyen para
producir una consolidación similar a la neumonía. Los nódulos parenquimatosos presentan un
aspecto translúcido grisáceo, mucinoso, cuando existe secreción, pero en los demás casos aparecen
como áreas sólidas, de color blanco grisáceo, que se podrían confundir con la neumonía en la
inspección superficial.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Microscopia:
Las células tumorales, que pueden ser mucinosas, no mucinosas o mixtas, crecen formando una capa
única que sigue los tabiques alveolares y que sirve como andamiaje (este patrón de crecimiento se
ha llamado «lepídico», porque las células tumorales recuerdan a mariposas paradas sobre una
verja).
Existen dos tipos: no mucinoso y mucinoso. El primero tiene células columnares
o'cuboidales, con forma de clavija, mientras que el segundo contiene células columnares
altas, distintivas, con mucina citoplasmática e intraalveolar, y crecimiento a lo largo de los
septos alveolares.
7) Tumor de Warthin
Factores de riesgo, morfología y sus otros nombres
Tabaquismo
Ciertas carencias alimentarias
Factores ambientales
Otros nombres que reciben:
Tumor benigno de las glándulas salivales
Cistadenoma papilar linfomatoso o Adenolinfoma
Macroscópica: masa oval papable, encapsulada de 2-5cm en la superficie de la parótida. Al
corte área grisácea pálida y quiste rellenos de líquido mucoso o seroso.
Microscopia: quiste revestidos por una bicapa de células epiteliales que descansa sobre un
tejido linfoide donde se puede encontrar algunos centros germinales. La luz está ocupada
por proyecciones polipoides y bicapa está compuesta de células superficiales columnares
eosinofilias (oncocitos) apoyadas sobre células cubicas y poligonales.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
8) Ameloblastoma
Factores de riesgo
Es más frecuente en personas blancas.
Aunque pueden afectar en cualquier rango de edad. El rango de edad de presentación más
frecuente es de 30-40 años.
Los dos sexos pueden afectarse.
Tabaquismo.
Patrones de presentación
Los ameloblastomas se originan a partir del epitelio odontógeno y no presentan diferenciación
condroide u ósea. Estas lesiones, típicamente quísticas, crecen con lentitud y, a pesar de su
capacidad de invasión local, tienen una evolución indolente. Son benignos.
Morfología
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Macroscopia
Masa solida o quística de color blanco-grisáceo que invaden la mandíbula y produce separaciones
de los dientes. Zona radio lúcida en el hueso, única, bien demarcada, o multilobulada apariencia
«pompa de jabón».
Microscopia
Islotes odontogeno con células epiteliales ameloblasticas altas rodeado por un epitelio laxo.
Semejante a un diente en desarrollo.
Variante histopatológica
• Folicular – folículos compuestos por células estrelladas centrales y células cubicas o columnares
revistiendo el folículo.
• Plexiforme
• Acantomasa (anciano) es una metaplasia escamosa del tumor.
• Células basales – similar al carcinoma basocelular
• Células granulares – gránulos acidofilos en el citoplasma.
• Células claras
• Desmoplastica
Nota:
Patrones plexiforme y folicular, la monitora los presento en clases, si no son útiles, omitir.
9) Úlcera péptica
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Macroscópica
Microscopia
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Factor de Riesgo:
Infección por H. pylori: Está presente en prácticamente todos los pacientes con úlceras
duodenales, y en alrededor de 70 % de aquellos con úlceras gástrica.
La hiperacidez gástrica: cuando existe, puede ser fuertemente ulcerogénica.
La hiperacidez puede proceder de la masa aumentada de células parietales, el aumento de la
sensibilidad a Ios estímulos secretores, la intensificación del impulso secretor de acidez basal, o la
alteración de la inhibición de los mecanismos estimuladores, como la liberación de gastrina. El
ejemplo clásico es el síndrome de Zollinger-Ellison, que cursa con múltiples úlceras pépticas en el
estómago, el duodeno e incluso el yeyuno, debido a la secreción de un exceso de gastrina por un
tumor y, en consecuencia, producción excesiva de ácido gástrico.
Tratamiento con AINE: EI uso crónico de AINE suprime la síntesis de prostaglandinas en la
mucosa; la aspirina también es un irritante directo.
Tabaquismo: El humo de tabaco altera el flujo sanguíneo y la capacidad de cicatrización de
la mucosa.
Cirrosis alcohólica: No se ha demostrado que el alcohol cause directamente úlcera péptica,
pero la cirrosis alcohólica se asocia con aumento de la incidencia de tales úlceras.
Corticoesteroides: Los corticosteroides a dosis altas y con administración repetida favorecen
la formación de úlcera.
Hipercalcemia: la hipercalcemia estimula la producción de gastrina y, por tanto, la secreción
de ácido.
Entre otros factores tenemos:
Enfermedad pulmonar obstructiva crónica (EPOC)
Insuficiencia renal crónica.
Hiperparotiroidismo
Zonas de afectación clínica:
Las úlceras pépticas suelen ser lesiones solitarias, menores de 4 cm de diámetro, localizadas en los
sitios siguientes, por orden descendente de frecuencia:
Primera porción del duodeno.
Estómago, normalmente en el antro.
Unión gastroesofágica, en el contexto de reflujo gastroesofágico o esófago de Barrett.
En los márgenes de una gastroyeyunostomía.
En el duodeno, estómago y/o el yeyuno de pacientes con síndrome de Zollinger-Ellison.
Dentro de o junto a un divertículo de Meckel que contiene mucosa gástrica ectópica.
10) Carcinoma gástrico
El adenocarcinoma es el tumor maligno más frecuente del estómago y representa más del 90-95%
de los tumores gástricos. Es el segundo tumor más maligno en hombres, afecta mayormente a
grupos socioeconómicos bajos.
Patogenia
Factores medioambientales
●Infección por Helicobacter pylori
●VEB
●Dieta nitritos Derivados de nitratos (agua, alimentos conservados) Alimentos ahumados, salados,
vegetales encurtidos y pimientos picantes.Pocos antioxidantes (verduras y frutas).
●Nivel socioeconómico bajo
●Consumo de cigarrillos.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Huésped
●Gastritis crónica.
●Gastrectomía parcial.
●Adenomas gástricos.
●Esófago de Barrett.
●Enfermedad de menetrier.
Factores genéticos
●Grupo sanguíneo A – antígeno Lewis B.
●Historia familiar de cáncer gástrico.
●Síndrome de cáncer de colon hereditario no polipósico.
●Síndrome de carcinoma gástrico familiar (mutación de E-cadherina)
Macroscopia:
Patrón de Macroscopico:
●Exofítico: protrusión de la masa hacia la luz (afecta la mucosa).
●Plano o deprimido, engrosamiento de la mucosa (afecta la mucosa).
●Excavado, cráter erosivo, con márgenes sobresalientes rosados, base desgarrada y necrótica
(sucia), (afecta hasta la submucosa).
Profundidad de invasión
●Precoz: mucosa y submucosa
●Avanzado: si se ha extendido hacia la muscular – Linitis plástica, bota de cuero.
Subtipo histológico.
●Intestinal: crecimiento amplio expansivo y da lugar a una masa excavada o exofítico.
●Difuso: crecen en forma infiltrante, palma. Puede aplanamiento de los pliegues aspecto grueso y
rígido botas de cuero (Linitis plástica).
Microscopia:
●Patrón intestinal: compuesto por estructuras glandulares, Las células neoplásicas contienen, en
general, mucina en vacuolas apicales y puede encontrarse abundante mucina en las luces
glandulares, dando la apariencia de lagos de mucina.
●Difuso: células individuales o en grupos pequeños, poco cohesivas que infiltran la mucosa, con
grandes vacuolas de mucina que desplaza el núcleo a la periferia dando la apariencia de anillo de
sello.
Clínica:
●Pérdida de peso.
●Dolor abdominal.
●Anorexia.
●Vómitos.
●Hábitos intestinales alterados
●Disfagia.
●Anemia.
●Hemorragia.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Imágenes del Carcinoma Gástrico
11) Tumor de Krukenberg
Caracferizado por metástasis bilaterales compuestas de células en anillo de sello productoras de
mucina, con mayor frecuencia de origen gástrico.
Este tipo de tumores tiene una incidencia del 1-2% de todos los tumores del ovario. La localización
más frecuente del tumor primario es el estómago y en segundo lugar, el colon. Un 20-30% se
presenta como una recidiva posquirúrgica. Las pacientes tienen una sobrevida muy pobre (3-10
meses) y únicamente el 10% de las pacientes sobrevive más de 2 años desde el diagnóstico.
El tumor de Krukenberg es inusual en frecuencia, sin embargo, el hallazgo prequirúrgico de masas
bilaterales anexiales pequeñas y de predominio sólido debe alertar al clínico sobre la posibilidad de
encontrarse frente a un tumor de Krukenberg en cualquier grupo etario.
La Organización Mundial de la Salud (OMS) ha elaborado dos criterios básicos para el diagnóstico de
tumor de Krukenberg:
a) Metástasis ovárica caracterizada por la presencia de células malignas de estirpe epitelial
mucosecretoras en “anillo de sello”.
b) Existencia de proliferación seudosarcomatosa del estroma ovárico. Un 70-90% de los
adenocarcinomas mucosecretores que causan el tumor de Krukenberg se originan en la
mucosa gástrica, un 14% lo hacen en la mucosa cólica, un 5% en páncreas o vesícula biliar y
un 2% es apendicular.
En muy bajo porcentaje puede ser secundario a carcinomas de órganos extradigestivos como
tiroides, mama o vejiga. Presentamos el caso clínico de una paciente cuyo sitio primario del
tumor de Krukenberg era el colon.
El patrón morfológico característico de un tumor de Krukenberg consiste en grandes masas ováricas
bilaterales sólidas o predominantemente sólidas, en una paciente portadora de una neoplasia
gástrica en etapificación o en control post quirúrgico. El ovario conserva en general su forma a pesar
del gran tamaño que pueden alcanzar estas lesiones y que van entre los 5 y 20 cm. Kim y cols.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Microscopia.
La principal microscopia de este tumor es el de presenta células en anillo de sello.
Pueden presentarse en racimos o en grupos de acinos, mostrando varios grados de cambio
mucoide. La sustancia mucinosa puede romper la pared glandular y difundirse alrededor del
estroma, así pues al usar tinciones especiales como el azul alcian, muestran material mucoide no
solamente las glándulas o células sino también el estroma.
En otros sitios del tumor el patrón original glandular puede encontrarse completamente borrado
aunque pequeños grupos de células epiteliales pueden estar diseminadas a lo largo del estroma. El
estroma en algunas áreas puede ser denso o ricamente celular y en otras partes puede ser
edematoso o de tipo mixomatoso.
Cervicitis crónica, quística. Endometrio inactivo.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Macroscópica.
La neoplasia afecta ambos ovarios, es blanco grisáceo, de aspecto fibroso con pequeñas áreas
quísticas.
Casi siempre bilaterales (80 %) que retienen la forma ovárica, a veces arriñonada, otras veces
lobulada, firmes. Al corte pueden presentar a menudo áreas gelatinosas quísticas o hemorrágicas.
Pueden ser duros en ciertas porciones y en otras secciones, esponjosos.
12) Enfermedad de Crohn
a) Morfología
Macroscopia:
La región del intestino íleon y colon se encuentran afectadas.
En ocasiones hay afectación rectal.
La distribución de las lesiones es salteada.
Hay estenosis.
El aspecto de la pared intestinal se ve grueso.
Presencia de inflamación en la capa transmural.
Presencia de pseudopólipos moderada.
Lás úlceras son profundas, como hechas con un cuchillo.
Reacción linfoide: marcada.
Fibrosis: marcada.
Serositis: marcada.
Presencia de granulomas en un 35%
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Hay presencia de fístulas/senos.
Microscopia:
Abundantes neutrófilos, que infiltran y ocasionan lesiones en el epitelio de las criptas.
Úlceras.
Metaplasia epitelial, puede aparecer una metaplasia de células de Paneth en el colon
izquierdo, Presencia de granulomas no caseificantes localizadas en cualquier capa de la
pared intestinal y en los ganglios mesentéricos.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Clínica:
Diarrea, a veces sanguinolenta, fiebre, dolor abdominal en cuadrante inferior derecho, anemia por
deficiencia de hierro, hipoalbuminemia, malabsorción de nutrientes, vitamina B12 y sales biliares,
estenosis por fibrosis sobre todo en el íleon terminal, anastomosis, fístulas entre las asas del
intestino, perforaciones y abscesos peritoneales.
Manifestaciones extraintestinales: uveítis, poliartritis migratoria, sacroilitis, espondilitis
anquilosante, eritema nudoso, acropaquías digitales, pericolangitis, colangitis esclerosante primaria.
Características morfológicas (cambios de las 4 capas):
Serosa: granular, gris, grasa reptante (extensión serosa de la grasa mesentéreica).
Muscular: engrosada, fibrótica, parecida al caucho, signo del cordón o cuerda.
Mucosa: úlceras mucosas focales, que confluyen en úlceras lineales serpiginosas, aspecto
empedrado
Submucosa: normal.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
13) Pólipo Tubular
a) Edad, Presentación, Clasificación
Los adenomas tubulares suelen ser pólipos pequeños pediculados, constituidos por glándulas
tubulares o redondeadas pequeñas.
Tubular 90% colon.
Otros: Estomago, intestino delgado.
Macroscopia
Nódulos pequeños y pediculados, miden de 1-2 cm (2.5cm), cabeza de frambuesa de coloración
rojiza.
Microscopia
Tallo fibromuscular con vasos asociados revestidos por Glándulas tubulares ramificadas cubierta por
epitelio displasico* que puede producir mucina.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
14) Cáncer de Colon
Anillo de Servilletero
Factores de riesgo:
•Baja ingesta de fibras vegetales no absorbible
•Alta ingesta rica en hidratos de carbono refinados y grasas
AINE
Obesidad, consumo de carnes rojas y inactividad física.
Edad:
60 0 70 años Y menos del 20% de los casos se produce antes de los 50 años.
Característica del cáncer del colon derecho e Izquierdo (Macro y Micro)
Macroscópica
Colon Derecho:
Masa Polipoide exótica
Colon Izquierdo:
Lesiones anulares
Microscópica
Las características de él colon derecho e izquierdo microscópicamente son similares, células
cilíndricas altas que se parecen al epitelio displásico encontrado en los adenomas
Clínica
Cáncer de colon derecho:
•Cansancio
•Debilidad por anemia ferropénica
Cáncer de colon Izquierdo:
•hemorragia oculta
•Cambios en los hábitos intestinales
• Dolores cólicos o molestias en el cuadrante inferior izquierdo
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
15) Apendicitis Aguda
La inflamación apendicular se asocia con obstrucción en el 50 al 80% de los casos, usualmente en
forma de un fecalito y, con menor frecuencia, un cálculo biliar, un tumor o un pelotón de helmintos.
Miscrocopia de la Apendicitis Aguda
Fases:
Apendicitis aguda incipiente: es la reacción inflamatoria que transforma la serosa
reluciente normal en una membrana roja, mate y granular; esa transformación.
•En una fase más tardía.
•Un exudado neutrófilo prominente genera una reacción fibrinopurulenta sobre la serosa.
Apendicitis aguda supurativa: es cuando empeora el proceso inflamatorio, existe
formación de abscesos dentro de la pared, junto con ulceraciones y focos de necrosis
supurada en la mucosa.
Macroscopia
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Apendicitis aguda gangrenosa: se origina cuando el compromiso apendicular progresivo
conduce a zonas grandes de ulceración verdosa hemorrágica de la mucosa, y a necrosis
gangrenosa de color negro verdoso a través de la pared, que se extiende a la serosa,
seguida con rapidez por rotura y peritonitis supurada.
Macroscopia
Características clínicas.
La apendicitis aguda es una enfermedad principalmente de los adolescentes y adultos jóvenes,
aunque puede ocurrir en cualquier grupo de edad, y afecta a los hombres con una frecuencia
ligeramente mayor que a las mujeres.
De forma clásica, la apendicitis aguda produce las manifestaciones siguientes, en la secuencia
indicada:
1.Dolor, al principio periumbilical, pero después localizado en la fosa ilíaca derecha
2.Náuseas y/o vómitos
3.Hipersensibilidad abdominal, sobre todo en la región del apéndice;
4.Fiebre ligera
5.Elevación del recuento de leucocitos en sangre periférica hasta 15.000 a 20.000 células/ul.
Complicaciones:
•Pieloflebitis
•Trombosis de la vena porta
•Abscesos hepáticos
•Bacteriemia
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
16) Cirrosis Hepática
Imágenes de Macroscopias
Cirrosis de Laenec
Cirrosis Hepática
Imágenes de Microscopias
Cirrosis Hepática
Factores de Riesgo:
•Hepatopatia alcoholica 60-70%
•Hepatitis viral: VHB, VHC 10%
•Enfermedades biliares 5-10%
•Hemochromatosis hereditaria 5%
•Enfermedad de Wilson
•Deficit de a1 antitripsina
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Macroscopias:
Estadio inicial. (Esteatosis hepática) Hígado aumentado de tamaño y peso (4-6kg), blando,
amarillo, grasiento.Hepatitis alcohólica. Hígado rojo moteado, con áreas teñidas de bilis, se
observan nódulos y fibrosis.
Estadio final. Hígado retraido menor a 1kg , marrón sin grasa, con nódulos prominentes
diseminados en la superficie, le dan una apariencia de empedrado.
Clinica
•Anorexia
•Pérdida de peso
•Debilidad
17) Carcinoma Hepático
Imágenes Macroscopicas
Carcinoma Hepático Uninodular
Carcinoma Hepatocelular
Carcinoma Hepático Difuso
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Imágenes Microscópicas
Carcinoma Hepático Intermedio
Carcinoma Hepatocelular
Factores de riesgo de Carcinoma Hepatocelular
•Virus Hepatitis B, Virus Hepatitis C
• Alcoholismo
•Aflatoxinas – Aspergillus Flavus
• Tirosinemia
•Hemocromatosis hereditaria
Factores de riesgo de Colangiocarcinoma
•Colangitis esclerosante primaria
•Enfermedad fibropoliquisticas congénita: Enfermedad de Caroli y Quistes coledocianos
•Exposición al Thorotrast
•Opisthorchis sinesis (Clonorchis sinesis) – 3 parasito +frec. en Asia.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Tipos: Carcinoma Hepatocelular y Colangiocarcinoma.
Formas de presentación: uninodular, multinodular y difuso.
Macroscopia
Carcinoma Hepatocelular macroscopia
Masa blanda de color amarillenta y con puntos verdes biliares.
Uninodular: masa grande, hepatomegalia.
Multinodular: nódulos de tamaños variable, ampliamente distribuidos.
Difuso: afectación de forma extensa y en ocasiones a todo el hígado. Puede mezclarse con
un hígado cirrótico de manera imperceptible.
Colangiocarcinoma macroscopia.
Masa de color blanco amarillento, firme.
• Uninodular - masa polipoide, coliflor
• Multinodular
• Difuso
Clínica.
Dolor abdominal
•Malestar general
•Fatiga
•Pérdida de peso
•Hepatomegalia
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
18) Colecistitis Crónica
Factores de riesgos:
Femenina
Obesa
Edad avanzada (>40 años)
Fertilidad
Clínica
Suele caracterizarse por ataques repetidos de dolor sordo epigástrico o en el cuadrante
superior derecho. Es frecuente encontrar náuseas, vómitos e intolerancia a los alimentos grasos.
Complicaciones
•Sobreinfección bacteriana con colangitis o septicemia.
•Perforación vesicular conformación de un absceso local.
•Rotura de la vesícula con peritonitis difusa.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
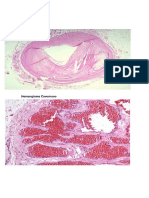
19) Hemangioma
Constituye el 7% de todos los tumores benignos, son lesiones frecuentes en niños.
a) Tipos ~ capilar y cavernoso, morfología de ambos y síndromes asociados
-Hemangioma capilar:
Frecuente:
En tejido subcutáneo, mucosa labial y piel.
Macroscópia: Masa esponjosa, blanda, bordes irregulares de tamaño variable, de color rojo
brillante o rojo azulado, macula, pápula, placa o nódulo.
Microscopía: Formados por capilares de pared fina con estroma escaso.
Hemangioma cavernoso:
Microscopía: Compuestos por canales vasculares grandes y dilatados, la masa está bien
delimitada, pero no tiene cápsula y está compuesta por espacios vasculares cavernosos
llenos de sangre, separados por estroma de tejido conjuntivo.
Clinica: Problemas estéticos y son vulnerables a la aparición de ulceraciones y
hemorragias por traumatismos.
También trombosis intravascular con calcificación distrófica asociada, son más infiltrantes, afectan
con frecuencia a estructuras profundas y no desaparecen espontáneamente.
Síndromes asociados a Hemangioma:
Von Hippel Lindau (el que más se asocia).
Sindrome de Wyburn Mason
Sturger Weber
Variantes de Hemangiomas:
Tipo fresa o juvenil
Granuloma piógeno
Senil
Hemangioma Capilar
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Hemangioma Cavernoso
20) Linfoma NH-Nodular o Folicular
1-Epidemiologia.
Este tumor, relativamente frecuente, constituye el 40% de los LNH del adulto en EE. UU. Al igual que
la LLC/LLP, es mucho menos habitual en poblaciones asiáticas. La leucemia linfocítica crónica (LLC) y
el linfoma ünfocítico de células pequeñas (LLP). El Linfoma folicular se presenta principalmente en
adultos mayores de 50 años de edad y afecta por igual a ambos sexos.
2-Lugar de Afectación.
Por lo general, se manifiesta como una linfoadenopatia generalizada indolora. La medula ósea casi
siempre está afectada en el momento del diagnóstico mientras que la enfermedad visceral es
infrecuente.
3-Morfología.
Los ganglios linfáticos sufren un proceso de borrado por la proliferación nodular diferenciada. Las
células tumorales se parecen a linfocitos B de centros germinales normales. Con mayor frecuencia,
las células neoplásicas predominantes son algo mayores que los linfocitos en reposo, que presentan
núcleos angulares «segmentados» con prominentes hendiduras y plegamientos lineales. La
cromatina nuclear es gruesa y condensada, y los nucléolos son Indiferen- ciados. Esas células
pequeñas hendidas están mezcladas con un número variable de células más grandes con cromatina
vesicular, varios nucléolos y escaso citoplasma. En la mayoría de los tumores, las células más grandes
son un componente menor de la celularidad global, las mitosis son infrecuentes y no se ven células
necróticas aisladas (células que sufren apoptosis.
4-Características clínicas.
El Linfoma folicular se presenta principalmente en adultos mayores de 50 años de edad y afecta por
igual a ambos sexos. Por lo general, se manifiesta como una linfoadenopatía generalizada indolora.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
La médula ósea casi siempre está afectada en el momento del diagnóstico, mientras que la
enfermedad visceral es infrecuente. Si bien la evolución natural es prolongada (mediana de
supervivencia: 7 a 9 niños), el linfoma folicular no tiene curación, una característica desafortunada
compartida por la mayoría de los demás procesos malignos linfoides relativamente indolentes. En
consecuencia, el tratamiento con fármacos citotóxicos y rituximab (anticuerpo ímti-CD20) se reserva
para los casos con enfermedad sintomática voluminosa. En el 40% de los pacientes el linfoma
folicular evoluciona a un linfoma difuso de linfocitos B grandes. Esta tríinsformación es un
acontecimiento de mal pronóstico, ya que los tumores que surgen de tales conversiones son mucho
menos curables que el linfoma difuso de linfocitos B grandes de novo, que se describe más adelante.
21) Linfoma No Hodgkin de Células Grandes
Afectación: ganglionar y Extraganglionar.
Microscopia.
•Los linfocitos B neoplásicos son grandes (al menos, tres o cuatro veces mayores que el tamaño de
los linfocitos en reposo).
•Nucleo redondo y vesículas, cromatina laxa, varios nucléolos diferenciados y pequeñas cantidades
de citoplasma pálido.
•En otros tumores, las células tienen un núcleo vesiculoso redondo o multilobulado, uno o dos
nucléolos prominentes en posición central y un citoplasma abundante, pálido o basófilo.
•En ocasiones, las células tumorales son muy anaplásicas y comprenden células tumorales gigantes
que se parecen a las de Reed-Sternberg, las células malignas del linfoma de Hodgkin.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
22) Carcinoma de Células Pequeñas
El cáncer de pulmón microcitico o de células pequeñas también se puede denominar tumor oat cell,
proviene del termino célula de avena en inglés, debido a que las células cancerosas parecen copos
de avena al observarlas con el microscópico, carcinoma indiferenciado de células pequeñas o
carcinoma neuroendocrino probablemente indiferenciado.
Clínica:
Las principales manifestaciones son tos pérdida de peso, dolor torácico y disnea. En el 50% de los
casos hay metástasis a los ganglios escalenos y glándulas suprarrenales.
23) Esofagitis
Factores de Riesgo
Morfología a nivel microscópico
Los cambios morfológicos en la esofagitis por reflujo están bien definidos y son:
Acantosis, papilomatosis, hiperplasia basal, exocitosis de neutrófilos y eosinofilos dilatación
de los espacios intercelulares y enlogacion capilar.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
24) Esófago de Barret
Factores de riesgo
•La presencia de displasia, una alteración preinvasiva, se asocia con síntomas prolongados,
segmento más largo, mayor edad del paciente (40-60 años) y raza blanca.
•El Reflujo gastroesofágico (RGE) es el factor de riesgo más conocido en el desarrollo del EB.
El RGE es un desorden multifactorial caracterizado por el reflujo del contenido ácido gástrico dentro
del esófago que conduce a un daño tisular y síntomas como ardor retroesternal y regurgitaciones.
•El reflujo biliar
Porque el jugo duodenal agrega componentes nocivos al jugo gástrico que al refluir potencia sus
efectos injuriosos sobre la mucosa del esófago.
•Los efectos sinérgicos del ácido, la pepsina, las secreciones pancreáticas y la bilis contribuyen a la
aparición del esófago de Barrett y, posiblemente, incluso al adenocarcinoma.
•Infección por H. pylori.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Factores medioambientales.
•Pacientes obesos
•Peso corporal, la dieta (alimentos grasos, dulces, café, té y sal), consumo de alcohol, tabaco,
ingesta de AINES, incluso la posición para dormir.
•La dieta rica en nitratos (NO3) produce altas concentraciones de óxido nítrico (NO) que produce
injuria en el esófago.
El esófago de Barrett es un factor de riesgo para el desarrollo de adenocarcinoma esofágico.
Morfologia:
El esofago de barret se reconoce como una mucosa roja aterciopelada entre la mucosa
esofagica lisa, de color rosa palido y la mucosa gastrica de color pardo claro , mas lostrosa.
25) Adenocarcinoma Gástrico
Proceso maligno más frecuente del estómago, 90% de todos los cánceres gástricos
Las localizaciones más frecuentes son:
•El ganglio linfático centinela supraclavicular (ganglio de Virchow).
•Los ganglios linfáticos periumbilicales (nódulo de la hermana María José).
•Ganglio linfático axilar izquierdo (ganglio irlandés).
•Ovario (tumor de Krukenberg).
•El fondo de saco de Douglas (signo de Blum).
Factores de riesgos principales
•Infección por Helicobacter Pylori, VED
•Dieta (Derivados de nitritos)
•Nivel socioeconómico bajo.
•Consumo de cigarrillos.
•Gastritis Crónica
•Adenomas gástricos
•Esófago de Barret.
•Grupo sanguíneo A- Antígeno Lewis B.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Clasificación
1.De acuerdo con su profundidad puede ser: Precoz y Avanzado.
2.Patrón de crecimiento macroscópico puede ser: Exofitico, plano y Excavado.
3.Según su tipo histológico puede ser: Intersticial y difuso
Se divide morfológicamente en tipo intestinal, que tiende a formar masas voluminosas, y tipo difuso,
que infiltra la pared de forma difusa y la engruesa y que típicamente está compuesto por células en
anillo de sello.
Los tumores gástricos con morfología intestinal
•forman grandes masas tumorales por las estructuras glandulares.
•pueden penetrar en la pared gástrica
•Se aprecia masa exofitica o tumor ulcerado.
•Las células neoplásicas contienen vacuolas apicales de mucina
•Puede verse abundante mucina en la luz glandular
•Predomina en áreas de alto riesgo.
•Edad media 55 años.
•1 mujer de cada dos hombres.
Los cánceres con un patrón de crecimiento infiltrante difuso
•Están formados más a menudo por células en anillo de Sello
•muestra células poco cohesivas que no forman glándulas.
•contienen grandes vacuolas de mucina, que empujan el núcleo a la periferia (anillo de sello).
•Infiltran la mucosa y la pared del estómago individualmente o en pequeños grupos.
•No se aprecia masa.
•Bota de cuero- linitis plástica por reacción desmoplasica.
•Ambos sexos iguales.
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
lOMoARcPSD|10844998
Downloaded by Ledy Vizcaíno (lvizcaino1998@gmail.com)
También podría gustarte
- Hematologia Repaso (Leonardo Samuel Escobar Solis) 7mo DDocumento36 páginasHematologia Repaso (Leonardo Samuel Escobar Solis) 7mo DSamuel EscobarAún no hay calificaciones
- Cuestionarios 3er Parcial - XimenaDocumento9 páginasCuestionarios 3er Parcial - XimenaXimena VázquezAún no hay calificaciones
- Patologia FINALDocumento71 páginasPatologia FINALAllan FurtadoAún no hay calificaciones
- Linfomas 091106125519 Phpapp01Documento115 páginasLinfomas 091106125519 Phpapp01Iris DuarteAún no hay calificaciones
- Tumores SupratentorialesDocumento16 páginasTumores Supratentorialesapi-3740897100% (2)
- Final Pato4Documento4 páginasFinal Pato4Vinicius PachecoAún no hay calificaciones
- Patologia de Glándulas SalivalesDocumento6 páginasPatologia de Glándulas SalivalesCamila NeironiAún no hay calificaciones
- Síndrome AdénicoDocumento5 páginasSíndrome AdénicoCiro Calviño EstradaAún no hay calificaciones
- Tumores cerebrales: clasificación, síntomas y tratamientosDocumento89 páginasTumores cerebrales: clasificación, síntomas y tratamientosTRIUNFANDO100% (1)
- 3 HistiocitosisDocumento40 páginas3 HistiocitosismojopitufresaAún no hay calificaciones
- Examen Final Anato - Pato GabyDocumento6 páginasExamen Final Anato - Pato GabyLupita AriasAún no hay calificaciones
- Linfomas Nueva ExpoDocumento46 páginasLinfomas Nueva Expomaricielo 2514Aún no hay calificaciones
- Tumores CerebralesDocumento122 páginasTumores Cerebralesmariajosemontilla50Aún no hay calificaciones
- Clase 120222Documento8 páginasClase 120222Fisioterapia RehabilitaciónAún no hay calificaciones
- LinfomasDocumento38 páginasLinfomasAliine D VázquezAún no hay calificaciones
- LeucopoyesisDocumento65 páginasLeucopoyesisVanessa DahmerAún no hay calificaciones
- Linfomas: Características clínicas y clasificaciónDocumento79 páginasLinfomas: Características clínicas y clasificaciónLuciano Rodrigues SimoesAún no hay calificaciones
- Inflamacion Aguda y CronicaDocumento32 páginasInflamacion Aguda y CronicaMery VideriqueAún no hay calificaciones
- Fichas y Protocolos Por EventosDocumento62 páginasFichas y Protocolos Por EventosMonica GutiérrezAún no hay calificaciones
- Sistema Nervioso CentralDocumento31 páginasSistema Nervioso CentralLeonardo VasquezAún no hay calificaciones
- Clase 3 Leucocitos - Enfermedades BenignasDocumento17 páginasClase 3 Leucocitos - Enfermedades Benignasdiana casadiegoAún no hay calificaciones
- Leucemias AgudasssDocumento5 páginasLeucemias AgudasssAlessandra PisanoAún no hay calificaciones
- Apuntes de Micro y Macro Patologia PDFDocumento178 páginasApuntes de Micro y Macro Patologia PDFclaribel barros ruaAún no hay calificaciones
- Oncología pediátrica: principales tumores infantilesDocumento66 páginasOncología pediátrica: principales tumores infantileslisseth1993100% (1)
- Las NeoplasiasDocumento7 páginasLas NeoplasiasMariela MolinaAún no hay calificaciones
- 2.tumores MelanicosDocumento43 páginas2.tumores Melanicoscarlos segovia incaAún no hay calificaciones
- Guias Hemato 2008Documento51 páginasGuias Hemato 2008hematomarisaAún no hay calificaciones
- No MelanomaDocumento17 páginasNo MelanomaLIRYS YULEXI FEIJOO ROJASAún no hay calificaciones
- Patología Del Sistema LinfahematopoyéticoDocumento7 páginasPatología Del Sistema LinfahematopoyéticoJoséDaniel PerdomoAún no hay calificaciones
- Patologia EndocrinaDocumento25 páginasPatologia EndocrinaConstanza Andrea del Pilar Reyes BarriaAún no hay calificaciones
- Sangre y Tejido LinfaticosDocumento8 páginasSangre y Tejido LinfaticosdantebeneAún no hay calificaciones
- NeoplasiasDocumento12 páginasNeoplasiasSandra ZúñigaAún no hay calificaciones
- Tema 21Documento8 páginasTema 21Ramiro Ledesma RamosAún no hay calificaciones
- Provas Pato Antigas + AtuaisDocumento129 páginasProvas Pato Antigas + AtuaispedroAún no hay calificaciones
- Neoplasias hematopoyéticas caninasDocumento36 páginasNeoplasias hematopoyéticas caninasadel perez canenciaAún no hay calificaciones
- Resumen Patología NeuroDocumento10 páginasResumen Patología Neuronicol villarrealAún no hay calificaciones
- Cuarto Ventriculo Algo Mas Que LCRDocumento32 páginasCuarto Ventriculo Algo Mas Que LCRjessica carrilloAún no hay calificaciones
- Informe 15 Neuropatologia IiDocumento20 páginasInforme 15 Neuropatologia IiNANCY HOYOS DIAZAún no hay calificaciones
- CHOICE Pato 2 2020 - 2021Documento281 páginasCHOICE Pato 2 2020 - 2021cataaaaaaaaaaaAún no hay calificaciones
- Paciente Oncologico en Pediatria PowerDocumento41 páginasPaciente Oncologico en Pediatria Powernoelia figueiraAún no hay calificaciones
- Neoplasias de Células B MadurasDocumento37 páginasNeoplasias de Células B MadurasmotellawiAún no hay calificaciones
- Mieloma MultipleDocumento4 páginasMieloma MultipleCamila Portugal de la VegaAún no hay calificaciones
- Laboratorio de FisiopatologíaDocumento5 páginasLaboratorio de FisiopatologíaAngello PereiraAún no hay calificaciones
- Laboratorio de FisiopatologíaDocumento5 páginasLaboratorio de FisiopatologíaAngello PereiraAún no hay calificaciones
- Neoplasia SDocumento21 páginasNeoplasia SAlejandra Maetzi Cruz ReyesAún no hay calificaciones
- 4.4 Enfermedades Leucocitarias, Ganglios, Bazo y TimoDocumento4 páginas4.4 Enfermedades Leucocitarias, Ganglios, Bazo y TimoAngel BerduoAún no hay calificaciones
- Tumores Del Mediastino Anterior: Estado Del Arte y Correlación Anatomo-RadiológicaDocumento38 páginasTumores Del Mediastino Anterior: Estado Del Arte y Correlación Anatomo-RadiológicaXimena Ibañez RodriguezAún no hay calificaciones
- Hematologia IIDocumento8 páginasHematologia IIdiana_146927921Aún no hay calificaciones
- Enfoque de AdenopatíasDocumento4 páginasEnfoque de AdenopatíasJeanette MontoyaAún no hay calificaciones
- Síndromes MieloproliferativosDocumento9 páginasSíndromes MieloproliferativosNathaly ArmijosAún no hay calificaciones
- Linfooma Del MantoDocumento12 páginasLinfooma Del MantoLeslye VelezAún no hay calificaciones
- Manifestaciones Cutáneas de Enfermedades SistémicasDocumento11 páginasManifestaciones Cutáneas de Enfermedades SistémicasRonaldo SegoviaAún no hay calificaciones
- Tema 5 Cito GineDocumento41 páginasTema 5 Cito Gineselectividad bio y quiAún no hay calificaciones
- Tumores CerebralesDocumento5 páginasTumores Cerebralesalejandro DumasAún no hay calificaciones
- c6 Patologia Del Sistema HematopoyeticoDocumento25 páginasc6 Patologia Del Sistema HematopoyeticochwbaccaAún no hay calificaciones
- Covid 19Documento14 páginasCovid 19Paula Andrea MeloAún no hay calificaciones
- 9 Semiologia HematologicaDocumento19 páginas9 Semiologia HematologicaMary Fer ChevezAún no hay calificaciones
- Uso de Derivados del Cannabis en Pacientes con CáncerDe EverandUso de Derivados del Cannabis en Pacientes con CáncerAún no hay calificaciones
- Fundamentos del diagnóstico y tratamiento del cáncer en adultos: Una aproximación inicial para el médico no especialista en cáncerDe EverandFundamentos del diagnóstico y tratamiento del cáncer en adultos: Una aproximación inicial para el médico no especialista en cáncerAún no hay calificaciones
- Guía de enfermedades gastroenterológicas y hepatológicasDocumento12 páginasGuía de enfermedades gastroenterológicas y hepatológicasSilvana Nuñez GeraldoAún no hay calificaciones
- Practica 3Documento2 páginasPractica 3Silvana Nuñez GeraldoAún no hay calificaciones
- Practica 2Documento1 páginaPractica 2Silvana Nuñez GeraldoAún no hay calificaciones
- Modulo 1 - Ejercicio Teorico 1. Silvana Nuñez GeraldoDocumento2 páginasModulo 1 - Ejercicio Teorico 1. Silvana Nuñez GeraldoSilvana Nuñez GeraldoAún no hay calificaciones
- PDF Repaso Anat Pat 2Documento5 páginasPDF Repaso Anat Pat 2Silvana Nuñez GeraldoAún no hay calificaciones
- Modulo 1. Resumen 1 - Silvana Núñez GeraldoDocumento1 páginaModulo 1. Resumen 1 - Silvana Núñez GeraldoSilvana Nuñez GeraldoAún no hay calificaciones
- Modulo 1. Resumen 1 - Silvana Núñez GeraldoDocumento1 páginaModulo 1. Resumen 1 - Silvana Núñez GeraldoSilvana Nuñez GeraldoAún no hay calificaciones
- Modulo 1 - Ejercicio Teorico 1. Silvana Nuñez GeraldoDocumento2 páginasModulo 1 - Ejercicio Teorico 1. Silvana Nuñez GeraldoSilvana Nuñez GeraldoAún no hay calificaciones
- Modulo 1 - Tarea 2. Mapa ConceptualDocumento1 páginaModulo 1 - Tarea 2. Mapa ConceptualSilvana Nuñez GeraldoAún no hay calificaciones
- Examen FinalDocumento4 páginasExamen FinalCristian Bartolo CristobalAún no hay calificaciones
- Grupo 3 QuimicaDocumento17 páginasGrupo 3 QuimicaJULIANA MARISOL GUERRA MANCHEGOAún no hay calificaciones
- Mye, y Si Tu Me Miras 2Documento85 páginasMye, y Si Tu Me Miras 2May86% (7)
- SSOMA-E003 Estandar Aislamiento Bloqueo y SeñalizaciónDocumento13 páginasSSOMA-E003 Estandar Aislamiento Bloqueo y SeñalizaciónRoss PerezAún no hay calificaciones
- Manual básico para inversores Hitachi NE-S1Documento78 páginasManual básico para inversores Hitachi NE-S1phcs60Aún no hay calificaciones
- Contaminación Atmosférica y Ejercicio FisicoDocumento11 páginasContaminación Atmosférica y Ejercicio FisicoDANIEL ALEJANDROAún no hay calificaciones
- Procesamiento de LecheDocumento21 páginasProcesamiento de LechePedroAún no hay calificaciones
- Inventario 15-07-2022Documento3 páginasInventario 15-07-2022SergioAún no hay calificaciones
- Trip TicoDocumento2 páginasTrip Ticoranluis1386Aún no hay calificaciones
- CitologíaDocumento33 páginasCitologíaEstebanMoralesAún no hay calificaciones
- Toxicos LibroDocumento252 páginasToxicos Librosociedad de servicios farmaceuticos a la comunidadAún no hay calificaciones
- INFORME DE LA VISCOCIDAD DE LOS FLUIDOS Grupo 02Documento16 páginasINFORME DE LA VISCOCIDAD DE LOS FLUIDOS Grupo 02Nicol M. Arredondo SonccoAún no hay calificaciones
- Módulo de Educ. Física CADELADocumento6 páginasMódulo de Educ. Física CADELANogelys LòpezAún no hay calificaciones
- NoDocumento5 páginasNoYessicaPaolaQuirogaCorredorAún no hay calificaciones
- Preguntas para Examen de ParasitologíaDocumento3 páginasPreguntas para Examen de ParasitologíaMilagros La Jara100% (5)
- Cartilla Zonas VacacionalesDocumento6 páginasCartilla Zonas VacacionalesJesica BelénAún no hay calificaciones
- Lab Quím Orga Cuestionario P9Documento5 páginasLab Quím Orga Cuestionario P9Abraham CastrejónAún no hay calificaciones
- Exp7 Planificamos Primaria 1y2Documento31 páginasExp7 Planificamos Primaria 1y2mary luz coa gallegosAún no hay calificaciones
- PORFIDOSDocumento56 páginasPORFIDOSAlexander Uriol MostaceroAún no hay calificaciones
- DD - Ii Tema 3Documento12 páginasDD - Ii Tema 3RaquelAún no hay calificaciones
- Persecución de género: el derecho de asiloDocumento98 páginasPersecución de género: el derecho de asiloKaren Julieth UrueñaAún no hay calificaciones
- A Introduccion Al Manejo Integrado de PlagasDocumento87 páginasA Introduccion Al Manejo Integrado de Plagasebert0% (1)
- EspectrometríaDocumento3 páginasEspectrometríaANA CRISTINA TAMAYO PARRAAún no hay calificaciones
- Las Recetas de La Pera Limonera - 2013 Del 6 Al 10 de JunioDocumento10 páginasLas Recetas de La Pera Limonera - 2013 Del 6 Al 10 de Juniojuan gomerezAún no hay calificaciones
- Trabajo Colaborativo 2Documento10 páginasTrabajo Colaborativo 2Esteban RamirezAún no hay calificaciones
- Especificaciones para Pruebas de InflitracionDocumento11 páginasEspecificaciones para Pruebas de Inflitracionjose daniel matheu perezAún no hay calificaciones
- Resp Prueba BioDocumento3 páginasResp Prueba BioNelson Gatica Diaz100% (1)
- Los Cambios Físicos y Emocionales en La AdolescenciaDocumento3 páginasLos Cambios Físicos y Emocionales en La AdolescenciaSergio MHAún no hay calificaciones
- Adicion y Lobulo FrontalDocumento45 páginasAdicion y Lobulo Frontaljhuapaya24Aún no hay calificaciones
- Etica Laboral de EnfermeriaDocumento3 páginasEtica Laboral de EnfermeriaMarcia AbigailAún no hay calificaciones